стапедопластика что это такое
ЛОР-хирургия
Отосклероз
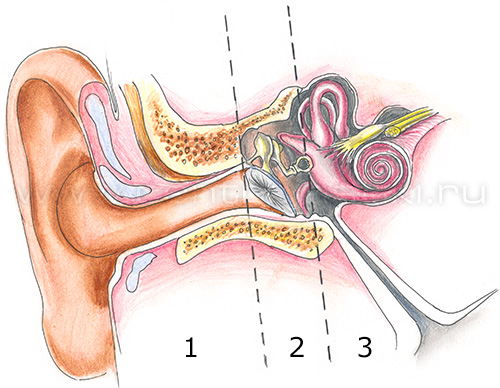
Как работает нормальное ухо
Ухо делится на три части: наружное ухо, среднее и внутреннее. Каждая часть уха имеет большое значение для слуха.
Звуковые волны попадают в слуховой проход наружного уха, достигают барабанной перепонки, которая разделяет наружное и среднее ухо, и вызывают ее колебания. Три маленькие косточки в среднем ухе (молоточек, наковальня и стремя) передают энергию звуковых колебаний от барабанной перепонки к жидкостям внутреннего уха. Вибрации в этой жидкости стимулируют тончайшие нервные окончания (волоски). Слуховой нерв передает затем эти импульсы в мозг, где они анализируются и воспринимаются как понятные звуки.
Типы повреждения слуха
Наружное и среднее ухо передают звук; внутреннее ухо воспринимает его. Если имеется изолированное повреждение наружного или среднего уха, речь идет о кондуктивной (трансмиссионной) потере слуха (тугоухости). Если нарушение связано с внутренним ухом, речь идет о сенсоневральном снижении слуха, или кохлеарном неврите. В случаях, когда повреждены и среднее, и внутреннее ухо, говорят о смешанной форме тугоухости.
Отосклероз является остеодистрофией височной кости, поражающей капсулу лабиринта. Чаще он приводит к фиксации стремени, но может приводить и к поражению улитки и других отделов лабиринта. Этиология заболевания неизвестна. Отосклероз – это прогрессирующее заболевание, проявляющееся, как правило, в молодом возрасте. Иногда его выявляют у очень молодых лиц, чаще у женщин. Бывают семейные случаи. Риск заболеть ребенку отосклерозом, при наличии заболевания у одного из родителей, составляет 1 к 4. Потеря слуха прогрессирует до почти полной глухоты; при более тяжелом течении преобладает сенсоневральная тугоухость. Заболевание обычно двухстороннее.
Клиническая картина отосклероза
Основным симптомом отосклероза является прогрессирующая кондуктивная тугоухость. Заболевание начинается в молодом или среднем возрасте, однако встречаются и случаи отосклероза у детей. Снижение слуха прогрессирует с возрастом и достигает максимума к 40 годам. Кондуктивная тугоухость при отосклерозе имеет тенденцию к стабилизации, однако сенсоневральная тугоухость с возрастом может прогрессировать. У женщин заболевание может прогрессировать во время беременности. Как правило, наблюдается несимметричное снижение слуха с двух сторон. Иногда у пациентов возникает ощущение, что слух пропал внезапно после физического или эмоционального стресса, или после какого либо заболевания.
Если заболевание затрагивает только стремя, снижение слуха сопровождается феноменом, известным как паракузис Виллизии (пациент лучше слышит в шумной обстановке). Шум в ухе является одним из наиболее часто встречающихся симптомов отосклероза. Он может варьировать по интенсивности, быть одно или двухсторонним, постоянным или приходящим, низким (гул) или высоким (свист). Шум характерен для начальных стадий отосклероза и может маскировать истинный характер болезни. Вестибулярные расстройства являются частыми симптомами отосклероза, однако тяжелые приступы головокружения, нарушение равновесия или другие яркие признаки лабиринтита не характерны для отосклероза и требуют более детального обследования. Отоскопическая картина обычно нормальная. Иногда, через барабанную перепонку может просвечиваться красного цвета пятнышко на промонториуме (симптом Шварце). Появление этого симптома связано с повышенной васкуляризацией очага отосклероза.
Диагноз отосклероза основывается на данных аудиометрии и импедансометрии.
Клинические формы отосклероза
Выделяют три клинические формы отосклероза: тимпанальная, смешанная и кохлеарная. При тимпанальной форме отосклероза очаг располагается в области овального окна и фиксирует подножную пластинку стремени. Признаком этой формы отосклероза является прогрессирующая кондуктивная тугоухость. При смешанной форме отосклероза очаги располагаются в капсуле улитки и в области овального окна. Эта форма отосклероза характеризуется прогрессирующей смешанной тугоухостью. При кохлеарной форме отосклероза поражается только улитка, что проявляется в виде прогрессирующей сенсоневральной тугоухости. При этом импедансометрия может быть нормальной, а очаги отосклероза в улитке можно увидеть только с помощью высокоразрешающей компьютерной томографии височной кости. Хирургическое лечение при этой форме отосклероза не проводится.
Хирургическое лечение
Операция стапедопластика
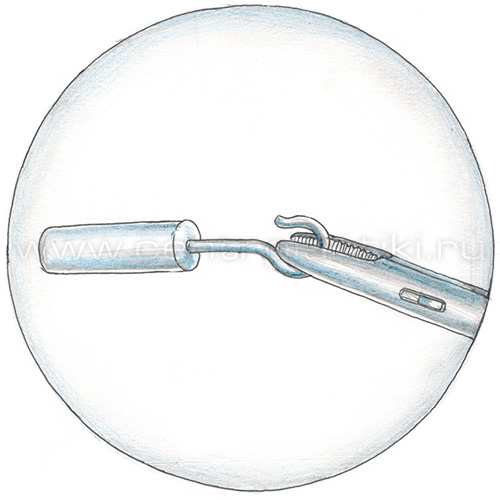
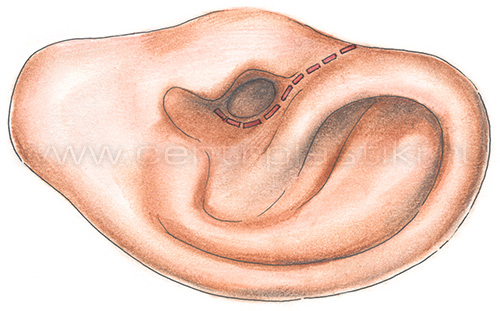
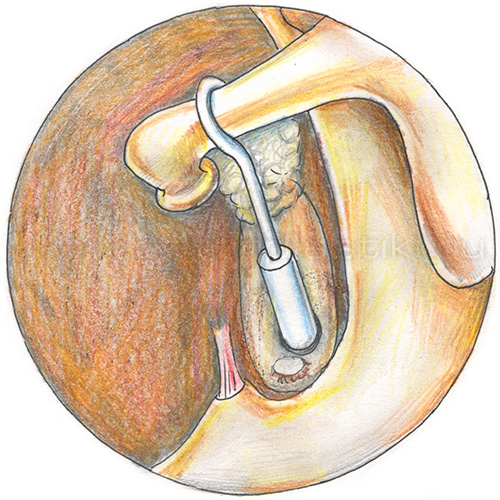
Операция при отосклерозе называется стапедопластикой. Операция проводится под местной инфильтрационной анестезией с помощью операционного микроскопа под большим увеличением. Больной во время операции не спит. Производится замена части стремени (его головки и арки) протезом.
Протез надевается на длинный отросток наковальни, а ножка его вводится в отверстие на подножной пластинке стремени. При формировании отверстия в подножной пластинке стремени возможна реакция со стороны слухового и вестибулярного нервов в виде звона в ухе, ощущения проваливания и головокружения, которые могут сопровождаться тошнотой и даже рвотой. Обычно пациенты отмечают улучшение слуха сразу на операционном столе. После операции слуховой проход будет затампонирован в течение 1 недели. Улучшение слуха в связи с этим чувствоваться не будет.
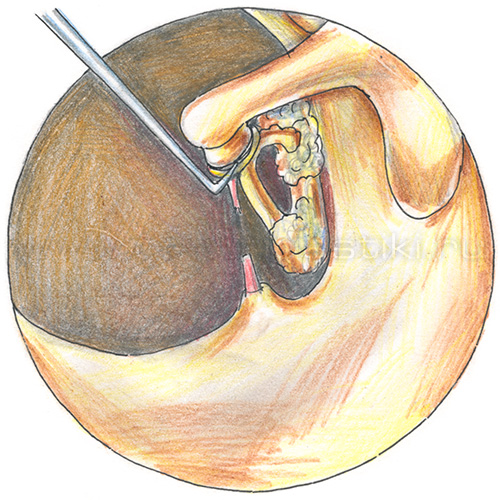
Удаление иммобилизованного стремени
Установка титанового импланта
Тампоны после операции удаляются через 1 неделю, и в этот же срок больной выписывается из стационара. Улучшение слуха после операции происходит постепенно и достигает своего окончательного значения через 3 месяца после хирургического вмешательства. Проверка слуха производится после извлечения тампонов и через 3, 6 и 12 месяца после операции. Операция на втором ухе возможна через 6 месяцев после первой операции.
Послеоперационный период
После операции больной должен 3 дня лежать на спине или на боку, противоположном оперированному уху. Если используются современные титановые протезы – этот период может быть сокращен. Следует избегать избыточного напряжения, подъема тяжестей и отягощенных физических упражнений в течение 3 недель после операции. Обычно уже через неделю после операции больные отмечают улучшение слуха. Больной не должен летать самолетом в течение 2-3 недель после операции. Необходимо избегать попадания воды в слуховой проход в течение 1 месяца после операции. Занятие плаванием возможно через 1 месяца после операции, однако ныряние под воду не желательно. Любое действие, связанное с переменой давления воздуха (полеты, подъемы на высокогорье, ныряние) может привести к баротравме улитки и потере слуха.
Спустя три недели после операции вы сможете управлять автомобилем и летать самолетом.
Прогноз операции
Улучшение слуха в результате операции зависит от многих факторов, прежде всего от степени разрушения структур среднего и внутреннего уха и наличия условий, способствующих нормальному заживлению уха.
Операционный риск и осложнения
К счастью, при операциях на ухе по поводу отосклероза серьезные осложнения встречаются редко.
Головокружение. При манипуляциях на подножной пластинке стремени пациент может ощущать кратковременное головокружение. При повышенной чувствительности лабиринта головокружение может продолжаться в течение некоторого времени после операции. Если головокружение не проходит, сопровождается тошнотой и рвотой в некоторых случаях может потребоваться повторное хирургическое вмешательство.
Шум в ухе. Обычно после операции шум в ухе исчезает. Если шум в ухе после операции не прошел, возможно, имеется очаг отосклероза в улитке или лее повреждение носит центральный характер.
Сенсоневральная тугоухость. В 1-2% наблюдений после операции может встречаться сенсоневральная тугоухость. В этом случае проводиться дополнительное медикаментозное лечение в условиях стационара.
Перфорация барабанной перепонки. Непреднамеренно может быть повреждена барабанная перепонка в задне-верхнем квадранте. Обычно, барабанная перепонка заживает самостоятельно и не требует проведения дополнительных процедур.
Облитерирующий отосклероз. В некоторых случаях подножная пластинка стремени и его ножки могут быть полностью закрыты бесформенной костной массой, при этом контуры ниши овального окна плохо различимы. Хирургическое лечение в этом случае не приносит желаемого результата, даже если во время операции больной ощущал улучшение слуха.
Ушная ликворея. Это довольно редкое осложнение, вызванное повышенным давлением перилимфы во внутреннем ухе. Как правило, подобное осложнение встречается у пациентов с аномалиями строения височной кости (фистула в области дна внутреннего слухового прохода или расширение водопровода улитки) при просверливании подножной пластинки стремени. После установки протеза отверстие вокруг ножки тщательно герметизируется. Слуховой проход тампонируется и накладывается ушная повязка. Повязка может промокать несколько часов или даже дней после операции. При возникновении головокружения, ощущения падения, внезапной потери слуха, давления и переполнения в ухе в послеоперационном периоде требуется срочная госпитализация, а в некоторых случаях и повторная операция. Возобновление ликвореи после операции может быть спровоцировано баротравмой.
Лицевой парез. Канал лицевого нерва, который проходит над нишей овального окна, может иметь дегисценции (отверстия) в 57 % наблюдений. У 15 % пациентов лицевой нерв может проходить очень близко к задней ножке стремени. В очень редких случаях лицевой нерв может проходить над подножной пластинкой стремени или даже под ней. Операционная травма нерва или послеоперационное воспаление могут привести к кратковременному нарушению мимики лица. Если лицевой парез не проходит, в некоторых случаях может потребоваться повторное хирургическое вмешательство.
Острый средний отит. Воспаление среднего уха встречается довольно редко и вызвано, как правило, инфекцией верхних дыхательных путей. Проводится консервативное лечение, в некоторых случаях может потребоваться рассечение барабанной перепонки (миринготомия).
Нарушение вкусовой чувствительности и сухость во рту. В барабанной полости под задне-верхнем краем барабанной перепонки над нишей овального окна проходит барабанная струна – нерв, который отвечает за вкусовую чувствительность языка и выделение слюны. При манипуляциях с этим нервом для обеспечения доступа к овальному окну может произойти раздражение нерва. Эти расстройства носят временный характер и проходят обычно спустя 1-3 мес. после операции.
Кондуктивная тугоухость. Спустя годы после операции в некоторых редких случаях может наблюдаться снижение слуха, связанное с нарушением подвижности слуховых косточек. Причиной этого может быть спаечный процесс в барабанной полости, который ограничивает подвижность протеза, разрушение (некроз) длинного отростка наковальни, смещение (экструзия) протеза в результате прогрессирования отосклероза. Все эти ситуации требуют повторного вмешательства.
Лабиринтит. Воспаление внутреннего уха может произойти в результате проникновения инфекции из среднего уха при его воспалении. При этом наблюдается потеря слуха и головокружение. Назначаются антибиотики, проводится миринготомия, в некоторых случаях и люмбальная спинномозговая пункция. После лабиринтита улучшение слуха, как правило, не происходит.
Менингит. Воспаление мозговых оболочек встречается крайне редко и является следствием острого среднего отита и лабиринтита. Развивается очень быстро, обычно в течение первых 2 суток после операции. Проводится люмбальная пункция, миринготомия и внутривенная антибактериальная терапия. В некоторых случаях может потребоваться и ревизия среднего уха.
Отосклероз: симптомы, причины, диагностика, лечение. Стапедопластика
Отосклероз – это патологическое разрастание костной ткани во внутреннем ухе и других составляющих слуховой системы человека, при котором происходит изменение состава костной ткани. При отосклерозе нарушается подвижность слуховых косточек, согласованная передача звуков, появляется ощущение шума в ушах, вследствие которых происходит прогрессирующая потеря слуха.
Симптомы отосклероза:
Одним из наиболее распространенных симптомов отосклероза является шум в ушах и снижение слуховой функции. Шум в ушах иногда ассоциируется у человека с природой, звуками повседневной жизни, но при отосклерозе надо обязательно определить его интенсивность, степень которой основывается на его субъективных ощущениях. Первая стадия имеет не резко выраженный характер и не сильно тревожит пациента. При второй стадии, шум выделяется как выраженная жалоба. В третьей стадии шум в ушах характеризуется как главная жалоба. Кроме симптома шума, пациентов с отосклерозом беспокоит головокружение, особенно при резком наклоне или повороте головы, приступы рвоты и тошноты, заложенность слухового прохода, головная боль, нарушение сна, снижение внимания и памяти.
Причины отосклероза:
Причины развития отосклероза пока неизвестны. Некоторые ученые считают, что причинами заболевания может быть наследственный фактор, другие – врожденная аномалия слуховой структуры.
Виды отосклероза:
Врачи выделяют три вида отосклероза : кохлеарный, тимпанальный и смешанный. В зависимости от вида отосклероза специалист проводит лечение.
При кохлеарном отосклерозе происходит поражение улитки, полукружных каналов и самого внутреннего слухового прохода. Тимпанальный отосклероз характеризуется нарушением подвижности стремени в окне преддверья. Смешанный отосклероз включает характеристики кохлеарного и тимпанального отосклероза.
Диагностика и лечение отосклероза:
Диагностикой и лечением отосклероза в ФГБУ НКЦ оториноларингологии ФМБА России занимается научно-клинический отдел заболеваний уха, который возглавляет один из лучших специалистов-оториноларингологов России, д.м.н. Хассан Диаб. Врачи Центра обладают большим положительным опытом в лечении больных с диагнозом отосклероз. Диагностика и лечение проходит в самом современном Центре оториноларингологии России, оснащенным новейшим оборудованием, которое позволяет в самые короткие сроки поставить диагноз. Специалисты проводят лечение не только по рекомендациям мировых клиник, но и активно пользуются своими запатентованными авторскими методами лечения. В нашем Центре для диагностики отосклероза проводятся следующие исследования:
Компьютерная томография (КТ) и МРТ назначаются в обязательном порядке для выявления мельчайших изменений в костной ткани, в слуховом проходе, улитки уха, полукружных каналов.
Камертональное исследование слуха определяет нарушение костной и воздушной проводимости.
Тональная аудиометрия помогает определить тип тугоухости.
Вестибулярные пробы показывают изменения характера вестибулярных реакций, появление нистагма.
Своевременное лечение является залогом успеха в борьбе с этим заболеванием. В противном случае существует риск полностью лишиться слуха.
Консервативное лечение направлено для поддержания функции внутреннего уха при кохлеарной и смешанной формах заболевания. В качестве медикаментозного лечения проводится терапия препаратами кальция, фтора, фосфора, брома, которые благоприятно влияют на обменные процессы в костной ткани. Врач назначает витамины группы А, В и Е. Хороший эффект наблюдается при применении физиотерапии. Для уменьшения шума в ушах используется электрофорез и дарсонвализация. Консервативное лечение отосклероза проводится в течение нескольких месяцев. При его неэффективности, назначают радикальное воздействие.
Современным радикальным оперативным вмешательством является стапедэктомия и стапедопластика, при которых пораженная часть стремени заменяется синтетическим трансплантатом. Основной категорией больных, которым показано проведение слухоулучшающего хирургического вмешательства, являются пациенты с тимпанальной и смешанной формой отосклероза.
В НКЦО выполняются все виды стапедопластики, в том числе с полным замещением стремени аутотканями. Последний метод лишен таких осложнений, как отторжение или смещение протеза, образование перилимфатических фистул. После операции ушной проход тампонируется на срок до недели, после чего пациент выписывается из центра домой. Улучшение слуха происходит постепенно в течение двух-трех месяцев после операции. После оперативного вмешательства следует избегать попадания воды в ушной проход. Операции противопоказаны пациентам с воспалительными процессами в слуховом проходе, с заболеваниями органов дыхания, при хронических очагах инфекции, включая кариес зубов. Если устранить проблему оперативным путем невозможно, слух пациента корректируется с помощью слуховых аппаратов, которые индивидуально подбираются и настраиваются специалистом-сурдологом научно-клинического отдела аудиологии, слухопротезирования и сурдологии.
Результаты реопераций при неудачных функциональных исходах стапедопластики
Х. Диаб, И.А. Аникин, Б.А. Заварзин
ФГУ «Санкт-Петербургский НИИ уха, горла, носа и речи Росмедтехнологий»
(Директор – засл. врач РФ, проф. Ю.К. Янов)
Актуальность
Критерием успешности при выполнении стапедопластики считается сокращение костно-воздушного разрыва до величины 10 дБ и менее [9,10,11,12].
Несмотря на успехи хирургического лечения больных отосклерозом, о чем свидетельствует значительное повышение (60—90%) доли положительных результатов после операций на стремени, наблюдается немало случаев ухудшения слуха в ближайшие и отдаленные сроки после операции [3]. Среди осложнений, которые могут возникнуть, как во время, так и после стапедопластики, описаны травматические вывихи наковальни, в более позднем периоде — асептический некроз ее длинной ножки. Возможны смещение или резорбция стремени при ее интерпозиции, смещение и фиброзный анкилоз протезов, замещающих стремя, их отторжение, фиброзное или костное заращение окна преддверия [1,7,8].
Послеоперационная сенсоневральная тугоухость, по данным различных источников, развивается в 0,5 – 2 % случаев [5].
В связи с перечисленными причинами, нередко возникает необходимость в реоперации. Повторное хирургическое вмешательство (реоперация) зачастую отличается большей сложностью и травматичностью, в сравнении с первой операцией, однако, критерии оценки эффективности операции остаются прежними: улучшение слуха, подтвержденное показателями тональной и речевой аудиометрии, с учетом изменений дооперационных показателей костно-воздушного интервала (КВИ) [6], отсутствие ушного шума и вестибулярных расстройств.
Цель: Повышение эффективности результатов стапедопластики у больных отосклерозом.
Материалы и методы: Обследовано 115 пациентов с неудачным функциональным исходом стапедопластики, из них 89 женщин и 16 мужчин в возрасте от 20 до 58 лет. Ведущей жалобой у обследованных пациентов было снижение слуха на оперированном ранее ухе. Кроме того, у 78 больных (67,8%) отмечался ушной шум на оперированной стороне, 17 пациентов (14,7%) жаловались на головокружение различной степени. Всем пациентам производились: отоскопия, отомикроскопия, акуметрия, тональная пороговая аудиометрия и аудиометрия в расширенном звуковом диапазоне, компьютерная импедансометрия, ультразвуковое исследование слуха, шумометрия. Показанием к операции служила выраженная тугоухость (II-III-й степени) по кондуктивному и смешанному типу с наличием костно-воздушного интервала в зоне речевых частот с величиной не менее 20 дБ. Эффективность результатов операции оценивали, в первую очередь, по субъективному ощущению улучшения слуха, степени снижения порогов слуха при воздушном звукопроведении, (используя данные пороговой и речевой аудиометрии), с учетом изменений дооперационных показателей костно-воздушного разрыва [2,4]. При сравнительном анализе аудиограмм мы использовали среднюю величину значений порогов слуха и костно-воздушного интервала, измеряемых в зоне речевых частот (индекс Флетчера).
После диагностической тимпанотомии, устанавливалась причина отсутствия удовлетворительного функционального эффекта от предыдущей операции. На основании интраоперационных находок, пациенты, подвергшиеся операции, были разделены на 3 групппы. К первой отнесены 56 больных (64,4%), у которых обнаружены рубцовые изменения в барабанной полости. У 28 пациентов (32,2%) из этой группы (подгруппа Iа) рубцы локализовались в задне-верхних отделах барабанной полости между барабанной перепонкой, длинной ножкой наковальни и кольцом протеза, что приводило к медиальному западению барабанной перепонки в этом отделе, ее рубцовому сращению с длинной ножкой наковальни и кольцом протеза. При этом ножка протеза оказывалась «вытянутой» из окна преддверия. У всех больных данной подгруппы при тональной аудиометрии превалировал кондуктивный компонент тугоухости (КВИ более 40 дБ). Рубцовые сращения у 16 пациентов (подгруппа Iб) захватывали не только барабанную перепонку, длинную ножку наковальни, протез, но распространялись до медиальной стенки барабанной полости, захватывая нишу окна преддверия, мыс. Определялось смещение длинной ножки наковальни к медиальной стенке барабанной полости и вдавливание ножки протеза в окно преддверия. У 9 пациентов (10,3%) это смещение сопровождалось вывихом наковальни. 7 больных (8,5%) данной подгруппы жаловались на головокружение различной степени, появившееся через 1-6 месяцев поле стапедопластики. Анализ аудиометрических данных выявил наличие у больных этой подгруппы тугоухости смешанной формы с преобладанием сенсоневрального компонента.
Рубцово-склеротические очаги у 12 (13,8%) пациентов (подгруппа Iв) локализовались в области аттика и вызывали анкилоз наковальне-молоточкового сочленения. При этом протез находился в правильном положении, но был неподвижен. Ухудшение слуха у пациентов этой подгруппы развивалось более медленно (в сроки от одного года до 5 лет) и носило кондуктивный или смешанный характер с КВИ от 30 до 50 дБ.
У всех пациентов I группы при имедансометрии была получена тимпанограмма типа В (по Jerger, 1971).
Во вторую группу было объединено 47 (54,04%) пациентов, у которых были выявлены технические погрешности в ходе первого оперативного вмешательства. У 21(18,2%) пациента обнаружена дислокация протеза из-за неплотной фиксации его кольца на длинной ножке наковальни. У 11 больных (12,6%) длина протеза оказалась короче необходимой, при этом ножка протеза упиралась в стенку ниши окна преддверия. Вывих наковальни обнаружен у 9 пациентов (10,3%). У 6 больных (6,9%) выявлено неполное удаление суперструктур стремени и/или недостаточный для оптимального функционирования протеза размер перфорации подножной пластинки стремени. У пациентов данной группы функциональный эффект от стапедопластики либо не был получен в ходе операции, либо снижение слуха после операции наступило внезапно в относительно ранние послеоперационные сроки (от 2-х недель до 6 месяцев). При тональной пороговой аудиометрии у пациентов этой группы выявлена кондуктивная тугоухость с КВИ не менее 50 дБ. При тимпанометрии в большинстве случаев получена тимпанограмма типа Аd (с раздвоенной вершиной).
Третью группу составили 12 пациентов (13,8%), у которых в ходе реоперации обнаружены очаги повторной оссификации в области окна преддверия. Снижение слуха у больных данной группы развилось в более поздние сроки (более 5 лет после операции). При тональной пороговой аудиометрии в этих случаях выявлена смешанная форма тугоухости с преобладанием сенсоневрального компонента и КВИ до 35 dB, из-за значительного повышения порогов костного звукопроведения. При тимпанометрии у пациентов этой группы получена тимпанограмма типа D (с пологой вершиной).
Способы хирургической коррекции во всех случаях включали удаление рубцов, тщательную ревизию всех отделов барабанной полости, окон преддверия и улитки, замену протеза с хорошей герметизацией окна преддверия аутожировым лоскутом (взятым из мочки уха). Маллеостапедопластика проводилось после удаления наковальни при ее дислокации или переломе ее длинной ножки. Удаление наковальни и головки молоточка проводилось при анкилозе наковальне-молоточкового сочленения. При наличии реоссификации окна преддверии выполнялась стапедэктомия. В таблице 1 отражены корреляционные соотношения между сроками наступления субъективного ощущения тугоухости на оперированном ухе после стапедопластики, аудиологическими находками и хирургической тактикой в различных группах.
| Группы | Сроки наступления субъективного снижения слуха на оперированном ухе после стапедопластики | КВИ | Тип тимпанометрической кривой (по Jerger, 1971) | Число наблюдений | Хирургическая тактика |
|---|---|---|---|---|---|
| Iа n=28 | 6мес.-1год | 40-48 дБ | В | 28 | Иссечение рубцов, и вторичная реконструкция задне-верхней стенки наружного слухового прохода (ультратонким аллохрящом) |
| I б n=16 | 6мес.-1год | 25-30 дБ | В | 16 | Иссечение рубцов в области окон преддверия и улитки, укладка кусочка аутожира, или аутофасции в области окна преддверии, замена тефлонового протеза |
| Iв n=12 | 1год- 5 лет | 35-50 дБ | В | 12 | Маллеостапедопластика. |
| II n=47 | 2 неделя-6месяц | 50-57 дБ | Аd | 47 | Установка нового протеза (тефлоновый или титановый), подобранного и смоделированного в зависимости от обнаруженных дефектов. |
| III n=12 | Более 5лет | 25-32 дБ | D (с пологой вершиной). | 12 | Полное удаление подножной пластинки с последующим закрытием окна преддверия аутожировым лоскутом, установка нового протеза. |
Результаты: Оценку функциональных результатов производили по данным восприятия шепотной и разговорной речи, показателям тональной пороговой аудиометрии спустя 7-10 дней после операции, а отдаленные результаты учитывались при повторных осмотрах спустя 1-3 года после проведенных операций. С этой целью оценивались пороги воздушного и костного звукопроведения, КВИ в зоне речевых частот (таб.2).