Обызвествление в легких что это
Обызвествление в легких что это
а) Терминология:
• Обызвествляющаяся фиброзная опухоль (ОФО)
• Обызвествляющаяся фиброзная опухоль (ОФО): чрезвычайно редко встречающееся доброкачественное новообразование, которое может располагаться в плевре, брюшине, брюшной полости, конечностях, туловище: наиболее частой локализацией является плевра
б) Лучевые признаки:
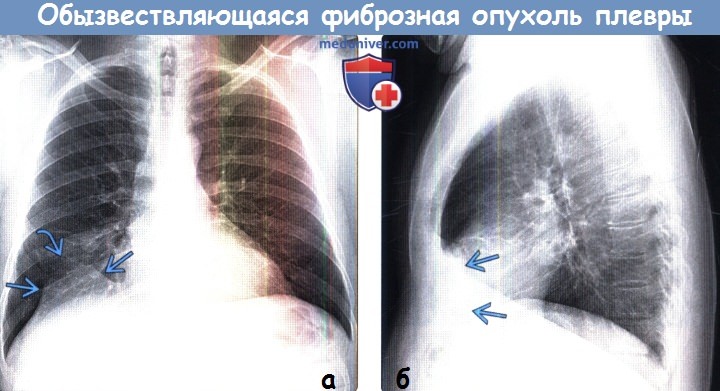
• Рентгенография:
о Неспецифическое затемнение внелегочной локализации
о Может характеризоваться симптомом неполного контура
• КТ:
о Узелок (узелки) или бляшковидные объемные образования в плевре
о ± кальцификаты
(б) У этого же пациента при рентгенографии органов грудной клетки в боковой проекции в ретростернальном пространстве визуализируется бляшковидное затемнение с нечетким контуром. Поскольку дифференциальная диагностика между обызвествляющейся фиброзной опухолью плевры и мезотелиомой затруднена, наиболее подходящим методом лечения является резекция. 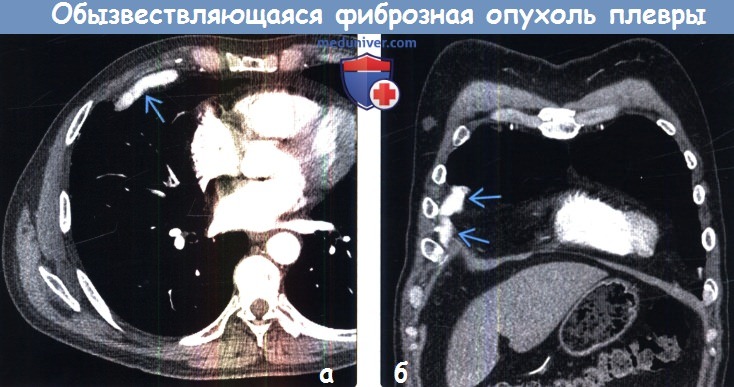
(б) У этого же пациента при КТ с контрастным усилением на реконструкции в коронарной плоскости в плевре справа визуализируется кальцифицированное образование, обусловливающее втяжение диафрагмы.
в) Дифференциальная диагностика:
• Мезотелиома (десмопластическая)
• Хронический фиброзный плеврит и фиброторакс
• IgG4-связанное склерозирующее заболевание
г) Патоморфология:
• Этиология не установлена
• Гистологические особенности:
о Ткань, богатая коллагеновыми волокнами, которая содержит небольшое количество мономорфных веретеновидных клеток
о Псаммоматозная или дистрофическая кальцификация
о Лимфоплазмоцитарная инфильтрация
д) Клинические аспекты:
• Симптомы:
о Обычно отсутствуют
о Боли в груди
о Непродуктивный кашель
• Средний возраст: 36 лет
• Мужчины: женщины = 5:3
• Прогноз:
о Благоприятный
о Долговременный прогноз в отсутствие лечения не ясен
• Лечение: предпочтительнее выполнять резекцию
Редактор: Искандер Милевски. Дата публикации: 14.2.2019
Причины и лечение кальцификации
Кальций – макроэлемент, участвующий в обменных процессах, является строительным материалом для крепких костей и зубов. Избыточное поступление минерала на фоне нарушения усвоения приводит к его отложению в мягких тканях, внутренних органах и кровеносных сосудах. Такой патологический процесс получил название кальциноз. Кальцификация продолжительное время может протекать бессимптомно и привести к необратимым последствиям в организме.
Классификация кальцификации
Кальцификация – патологический процесс, для которого характерно отложение кальция. В зависимости от локализации макроэлемент может накапливаться и поражать:
В зависимости от этиологии кальцификация бывает 3 типов:
Также кальциноз может быть системным, поражая все органы человека или местным, с локализацией в одном органе или системе.
Причины кальцификации
Отложение кальция в мягких тканях, внутренних органах происходит в результате нарушения метаболизма, что приводит к нарушению усвоения важного макроэлемента для человеческого организма. Чаще всего, сбои в обменных процессах вызваны эндокринными патологиями, болезнями почек инфекционного и аутоиммунного характера, нарушением выработки ферментов при печеночных патологиях и заболеваний поджелудочной железы.
К нарушению обмена кальция может привести недостаточное поступление магния и избыток витамина Д, которые принимают непосредственное участие в усвоении организмом макроэлемента.
Кальцификация отдельного органа может развиваться при образовании кист, опухолей доброкачественного и злокачественного характера, дистрофии тканей.
Процесс образования кальциевых конгломератов также затрагивает соединительную и хрящевую ткань, атеросклеротические бляшки, погибшие паразитирующие микроорганизмы, импланты.
Признаки кальцификации
На начальных этапах распознать патологию крайне сложно в связи с ее бессимптомным течением. Однако некоторые виды имеют достаточно выраженную клиническую картину.
При системном виде кальциноза или при поражении кожных покровов, суставов, эпидермис покрывается небольшими пузырьками, изменения структуры и окраса не наблюдается. По мере прогрессирования патологии кальциевые конгломераты разрастаются и становятся более плотными на ощупь, изменяют свой окрас. Возможно образование свищей.
Известковые отложения в ходе плановых осмотров специалистами или при инструментальном исследовании могут обнаруживаться на зубах, костях, сосудах, мышечных и нервных волокнах. Скопление макроэлемента на тканях органов приводит к нарушению их функционирования.
При поражении сердечной мышцы и сосудистой системы, у больного появляется болевой синдром в грудине, руке, шее, спине, который сохраняется продолжительное время. Также происходит нарушение кровотока, что приводит к скачкам артериального давления, появлению чувства холода в конечностях.
При поражении почек нарастают симптомы интоксикации, нарушается диурез, кожные покровы становятся сухими, вялыми. При кальцификации органов пищеварительного тракта, нарушается их работа, что приводит к возникновению тошноты, рвоты, чувства тяжести в абдоминальной области, запоров.
При поражении и скоплении большого количества кальция в головном мозге больной испытывает частые приступы головной боли и головокружения, скачки внутричерепного давления, нарушение координации движения, ухудшение памяти, проблемы со зрением и слухом. По мере прогрессирования болезни возможны обмороки.
Вместе с этим кальциноз приводит к снижению работоспособности, постоянной вялости и усталости, слабости, снижению массы тела.
Диагностика
Для подтверждения диагноза используется рентгенологическая диагностика. Данный метод позволяет определить характер и размер отложений, а также степень поражения органа, в котором локализуется кальциевый конгломерат. В качестве дополнительных методов исследования назначается:
Для выявления причины кальцификации тканей назначаются дополнительные исследования, в виде общеклинического и биохимического анализа крови. Последний способ позволяет определить уровень кальция, фосфора и магния в крови. При нарушении функций почек назначается общеклинический и бактериологический анализ мочи для оценки работоспособности почек.
Для исключения злокачественного характера новообразований в пораженном органе назначается биопсия тканей. Данный метод предполагает забор биологического материала и его исследования под микроскопом в лабораторных условиях. Биопсия помогает также дифференцировать доброкачественное и злокачественное новообразование.
Лечение
Для лечения кальциноза назначается терапевтический курс, который поможет справиться с заболеванием-первопричиной. Так, если к избыточному отложению кальция привело воспаление инфекционной природы, назначаются антибактериальные препараты.
При нарушении усвоения кальция назначаются медикаменты, содержащие магний, который является антагонистом кальция. Достаточное поступление магния с продуктами питания и медикаментозными препаратами позволяет растворить конгломераты и вывести избыток кальция из организма. В ходе лечения важно принимать диуретики, которые помогут ускорить процесс выведения макроэлемента.
В процессе усвоения кальция принимает участие витамин Д, избыточное поступление которого также отрицательно сказывается на состоянии организма. Поэтому в ходе лечения необходимо соблюдать специальную диету, которая исключает употребление в большом количестве продуктов питания, богатых кальцием и витамином Д. К таким относят рыбу жирных сортов, листовую зелень, молочные продукты, яичный желток, орехи.
При неэффективности консервативных методов лечения, а также образовании конгломератов больших размеров назначается их оперативное удаление. Выбор метода хирургического вмешательства проводится в зависимости от размеров скоплений кальция, а также их локализации.
Кальциноз в период беременности
Отложение кальция во время вынашивания ребенка чаще всего диагностируется в конце третьего триместра гестационного периода. С медицинской точки зрения такой процесс допустим и связан с видоизменением плаценты.
Если кальцификация диагностируется на более ранних сроках, это может привести к преждевременному созреванию плаценты. Как правило, кальциноз у беременных связан с употреблением большого количества продуктов, богатых кальцием, инфекционными процессами и метаболическими нарушениями.
Избыток макроэлемента в организме беременной женщины также опасен, как и его недостаток. Может стать причиной травм ребенка и матери в период родоразрешения.
Профилактика
Чтобы предупредить кальцификацию мягких тканей и внутренних органов следует особое внимание уделить правильному питанию. Важно обеспечить достаточное поступление всех минералов и витаминов в организм, чтобы предупредить развитие патологий различной этиологии.
Также людям с врожденными и приобретенными заболеваниями сердечно-сосудистой системы, почек, эндокринными патологиями важно регулярно проходить плановые осмотры у специалистов, что поможет своевременно предупредить развитие осложнений.
Лечение различных заболеваний стоит проводить только под контролем специалиста и в соответствии с его рекомендациями. Некоторые группы лекарственных препаратов, в том числе для снижения уровня холестерина в крови, артериального давления, а также антибактериальные и гормональные средства могут привести к повышению уровня кальция в организме и нарушению его обмена.
Для предупреждения кальциноза следует вести активный образ жизни, который помогает восстановить нормальный метаболизм, отказаться от употребления алкогольных напитков и табакокурения.
Кальцификация тканей – патологический процесс, связанный с высокой концентрацией кальция в организме. Поражает сердечно-сосудистую, нервную, опорно-двигательную, пищеварительную и мочевыделительную системы. Для предупреждения болезни необходимо правильно питаться и вести здоровый образ жизни. В качестве терапии назначается курс медикаментозных препаратов для устранения причины патологического процесса и нормализации уровня кальция и магния в крови.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
Остеохондропластическая трахеобронхопатия – это состояние, при котором в подслизистом слое трахеи и бронхов образуются участки обызвествления и окостенения, выступающие в просвет дыхательных путей. Может проявляться одышкой, кашлем, кровохарканьем. Создаёт благоприятные условия для развития воспалительных процессов в нижних дыхательных путях. Диагностируется с помощью фибробронхоскопии, КТ, МРТ органов грудной клетки. Назначается симптоматическая консервативная терапия, направленная на устранение воспаления и улучшение самоочищения респираторного тракта. При выраженных стенозах осуществляется хирургическое лечение.
МКБ-10
Общие сведения
Остеохондропластическая (остеопластическая) трахеобронхопатия, или оссификация лёгких, является редкой патологией. С одинаковой частотой встречается у мужчин и женщин. Прижизненно выявляется в 0,01-4,5% случаев от всех выполненных по любому поводу фибробронхоскопий. Обнаруживается у лиц в возрасте от 20 до 80 лет, чаще страдают пожилые люди. Наблюдаются единичные случаи оссификации дыхательных путей у детей и подростков. Обычно патологический процесс локализуется в средней и нижней трети трахеи и бронхах. Изолированная патология трахеи встречается в 80% случаев, бронхов – в 5%. Одновременное поражение бронхов и трахеи развивается приблизительно у 15% заболевших. Иногда участки обызвествления определяются в стенках гортани.
Причины
Этиологический фактор не установлен. Специалисты в сфере клинической пульмонологии рассматривают несколько теорий возникновения данного заболевания. Предполагается наличие врождённой предрасположенности к обызвествлению участков подслизистого слоя респираторного тракта, а также разрастание костной ткани по типу опухолевого роста. Некоторые авторы связывают развитие патологического процесса с воспалением слизистой оболочки воздухоносных путей или хрящей трахеи специфической (туберкулёз, сифилис) и неспецифической этиологии. Установлено, что остеохондропластическая трахеобронхопатия является частым исходом первичного амилоидоза органов дыхания.
Патогенез
Патогенез патологии недостаточно изучен. Исследователи предполагают, что костная ткань в стенках дыхательных путей образуется из соединительной. Коллагеновые волокна объединяются в пучки, набухают, частично обызвествляются. Происходит трансформация фибробластов в остеобласты. Попавшие в зону обызвествления клетки хрящевой ткани уменьшаются в размерах и изменяют форму. Образуются костные пластинки, которые прорастают кровеносными сосудами и формируют полости с зачатками костного мозга. По мере разрастания таких пластинок в толще стенок воздухоносных органов ухудшается проходимость респираторного тракта, нарушается его барьерная функция.
При патоморфологическом исследовании обнаруживаются плотные белёсые узелки неправильной формы либо тяжи в просвете трахеи, бронхов или гортани. Образования располагаются исключительно в хрящевой части органа, никогда не затрагивая мембранозную. Микроскопически выявляются зоны окостенения и хрящевые разрастания, локализованные между хрящами трахеобронхиальной трубки и не связанные с ними. Слизистая оболочка может длительное время оставаться неизменённой. Иногда наблюдается её истончение, атрофия, признаки метаплазии реснитчатого эпителия в многослойный плоский.
Симптомы
Вначале остеохондропластическая трахеобронхопатия длительно протекает бессимптомно. Характерные изменения выявляются случайно при выполнении бронхоскопии, КТ или МРТ грудной клетки. Позднее появляется кашель, который может носить упорный характер. Небольшое количество светлой слизистой мокроты отделяется с трудом. Нередко присоединяется кровохарканье. Одышка является непостоянным признаком болезни. На протяжении продолжительного периода времени дыхание остаётся незатруднённым. При массивном разрастании костных образований формируется одышка экспираторного типа (пациент отмечает затруднение дыхания на выдохе). Вдох сопровождается болью в грудной клетке, чаще за грудиной. При поражении гортани изменяется тембр голоса – появляется осиплость или охриплость.
При присоединении вторичной инфекции развиваются затяжные гнойные ларинготрахеиты, бронхиты, пневмонии. Возникают боли и першение в горле, меняется голос. Присоединяются признаки интоксикации – общая слабость, потливость, повышенная утомляемость. Температура тела повышается до субфебрильных или фебрильных значений. Кашель учащается, продукция бронхиального секрета увеличивается. Мокрота приобретает желтоватый оттенок. Появляется или усиливается одышка. Привычные физические нагрузки вызывают затруднение дыхания. Боли за грудиной беспокоят чаще, становятся более интенсивными.
Осложнения
В большинстве случаев остеохондропластическая трахеобронхопатия протекает доброкачественно. Редко развиваются требующие хирургического вмешательства стенозы гортани, трахеобронхиального дерева. Трахеиты, бронхиты и пневмонии при данной патологии часто рецидивируют. Сужение бронхиального просвета приводит к застою мокроты в мелких бронхах и формированию бронхоэктазов. Появляются персистирующие очаги инфекции. Длительно текущее воспаление слизистой оболочки респираторных органов наряду с изменениями в подслизистой оболочке являются благоприятным фоном для возникновения опухолей бронхов и гортани.
Диагностика
Диагностическим поиском при подозрении на остеопластическую трахеопатию занимается пульмонолог. При сборе анамнеза обращают внимание на частые респираторные инфекции, наличие периодического кровохарканья. При аускультации пациента с распространённым процессом выслушивается стридорозное дыхание. Какие-либо специфические признаки болезни отсутствуют. Окончательный диагноз устанавливается с помощью:
Остеохондропластическая трахеобронхопатия дифференцируется с множественным раковым поражением трахеобронхиального дерева, первичным респираторным амилоидозом, некоторыми системными заболеваниями, туберкулёзом. Дифференциальная диагностика производится с помощью трансбронхиальной биопсии с последующим гистологическим исследованием патологического материала. При необходимости назначаются консультации онколога, фтизиатра, ревматолога, оториноларинголога.
Лечение остеохондропластической трахеобронхопатии
Этиотропного лечения данной патологии не существует. При отсутствии выраженного сужения трахеобронхиальной трубки проводится консервативная терапия. Она осуществляется при развитии вторичных инфекционных осложнений патологического процесса. Для санации очагов инфекции применяются антибиотики. Для улучшения дренажной функции респираторной системы назначается небулайзерная терапия с использованием щелочных растворов и муколитиков. С этой же целью выполняются эндотрахеальные заливки, санационные бронхоскопии. В некоторых случаях положительная динамика наблюдается на фоне лечения кортикостероидными гормонами и антигистаминными препаратами.
Остеохондропластическая трахеобронхопатия с клинически значимым стенозом является показанием для хирургического вмешательства. Разрушение костных образований производится методом лазерной или криодеструкции, Выполняется бужирование дыхательной трубки бронхоскопом, удаление бугорков биопсийными щипцами. В медицинской литературе описаны единичные случаи резекции части трахеи. При необходимости устанавливается эндотрахеальный или эндобронхиальный стент.
Прогноз и профилактика
Прогноз болезни чаще благоприятный. Остеохондропластическая трахеобронхопатия прогрессирует медленно, иногда происходит спонтанная стабилизация процесса, прекращение образования новых участков окостенения. Быстрое прогрессирование заболевания и критические стенозы дыхательных путей наблюдаются редко (у 15-17% пациентов). Первичная профилактика патологии пока не разработана. Вторичные превентивные меры сводятся к своевременному лечению воспалительных заболеваний респираторной системы, отказу от курения, сезонной вакцинации против гриппа и пневмококковой инфекции.
Кальцинаты в легких
Здравствуйте! В 2016 году на кт были обнаружены многочисленные кальцинаты в легких. Повторные кт 2017 и 2019 года без динамики. В анамнезе хронический бронхит. В 1995, 2002, 2007, 2013 перенес пневмонию. В сентябре 2019 года в общем анализе крови были повышены лейкоциты, температура 37,3 и хрипы. Терапевт назначил лечение в том числе вильпрофен. В ноябре ситуация повторилась. Пульмонолог назначил клацид и консультацию фтизиатра. Фтизиатр назначил т спот и пцр. Т спот положительный, пцр отрицательный. По кт рентгенолог, которого привлек фтизиатр, увидел мелкие плотные очаги и немногочисленные кальцинаты в обоих легких и дал заключение: остаточные изменения, вероятно после диссеменированного туберкулеза легких и вглу (или микобактериоза). Рентгенологи, которые делали кт, писали заключение множественные кальцинаты без динамики. На момент обращения к фтизиатру, Общий анализ крови, после клацид, в норме, лейкоциты норма, соэ норма, только моноциты 0,8. Вес постоянно стабильный, сильного кашля, болей в груди, отдышки, ночной потливости нет, мокроты мало и без крови. Фтизиатр собирается поставить диагноз туберкулез легких и внести в реестр туберкулезных больных с сообщением по месту работы и жительства, либо предлагает пройти дообследование у них в клинике. подскажите, пожалуйста, насколько законно ставить диагноз туберкулез в данном случае и вносить в реестр, если кальцинаты были обнаружены в 2016 году случайно, динамики нет, пцр отрицательный. Насколько корректно было назначать т спот, если он не показывает закрытую форму и открытую. А кальцинаты в легких явно дают понять, что т спот априори будет положительным.
Хронические болезни: Хронический бронхит
Фиброз легких: симптомы, лечение и профилактика
Фиброз легких — это процесс образования в легких фиброзной (рубцовой) ткани, что приводит к нарушениям дыхательной функции.
Зиновенкова Елена Алексеевна
Заведующая отделением профпатологии, врач общей практики (семейный врач), врач-терапевт, врач-пульмонолог
Фиброз легких — это процесс образования в легких фиброзной (рубцовой) ткани, что приводит к нарушениям дыхательной функции. При фиброзе снижается эластичность и растяжимость легочной ткани, затрудняется прохождение кислорода и углекислого газа через стенку альвеол (легочных пузырьков, в которых происходит контакт вдыхаемого воздуха с кровью).
Причины заболевания
Фиброз легкого может возникнуть вследствие развития воспаления на альвеолах интерстициальных легочных тканей. В результате это становится причиной образования рубцов и дальнейшего разрастания тканей.
К основным причинам образования можно отнести:
• Наследственный фактор – первая и основная причина
• Курение
• Пребывание в загрязненной местности или в промышленном районе, на вредном производстве
• Осложнение таких заболеваний, как сахарный диабет, красная системная волчанка, ревматоидный артрит
• Осложнение заболеваний легких – такие как альвеолит, саркоидоз, асбестоз, туберкулез
• Длительное вдыхание частиц органических веществ или минералов
• Интоксикация химическими веществами
• Радиоактивное излучение на участке грудной клетки
Виды легочного фиброза
• Идиопатический легочный фиброз – когда определить болезнь, которая его вызвала, невозможно
• Интерстициальный легочный фиброз – когда причину заболевания можно обнаружить
Формы
Фиброз может быть односторонним и двусторонним, очаговым (поражается небольшой участок легкого) и тотальным (распространяется на все легкое).
• фиброз (пневмофиброз) – умеренное тяжистое разрастание соединительной ткани, чередующееся с неизмененной легочной тканью;
• склероз (пневмосклероз) – грубое замещение участков легочной ткани соединительной с уплотнением легких;
• цирроз легких – полное замещение легочной ткани соединительной с повреждением бронхов и сосудов легкого.
По причине развития выделяют:
• фиброз как следствие пылевых заболеваний легких (силикоз — профессиональное заболевание легких, развивающееся после длительного вдыхания пыли силикатов; асбестоз — профессиональное заболевание легких, возникающее после длительного вдыхания пыли асбеста);
• лекарственный фиброз (развивается на фоне длительного приема препаратов для лечения аритмии, химиотерапевтических препаратов (для лечения опухолей));
• фиброз при заболеваниях соединительной ткани (ревматоидном артрите, системной склеродермии, системной красной волчанке);
• фиброз инфекционной природы (после пневмонии или туберкулеза легких);
• идиопатический (первичный) фиброз (возникает без видимой причины).
Симптомы фиброза легких
• Ведущим симптомом является одышка – сначала при физической нагрузке, а по мере прогрессирования заболевания и в покое.
• Кашель (сухой или с отделением небольшого количества мокроты).
• Бледность, цианоз (синюшность) кожных покровов.
• При длительном течении процесса – изменение формы пальцев (утолщение пальцев, выпуклость ногтевой пластины).
• При длительном течении процесса и большом объеме поражения развиваются признаки сердечной недостаточности (так называемого «легочного сердца»): усиление одышки, сердцебиение, отеки на ногах, набухание и пульсация шейных вен, загрудинные боли.
• Слабость, повышенная утомляемость, неспособность выполнять тяжелую физическую нагрузку.
Лечение заболевания
Специфического эффективного лечения фиброза легких нет. Среди основных рекомендаций выделяют следующие:
• исключить воздействие повреждающих факторов (профессиональные вредности);
• ограниченные участки пневмосклероза, не проявляющие себя клинически, в терапии не нуждаются;
• кислородотерапия (ингаляции кислорода с помощью специальных аппаратов);
• оперативное лечение: возможно удаление функционально неполноценного ограниченного очага, в случае тотального фиброза (распространяющегося на все легкое) – пересадка легких.
Сегодня в области медицины проводятся различные разработки препаратов, которые способствуют уменьшению таких рубцов. Также некоторые из них при различных типах фиброза способны уменьшать процессы, способствующие рубцеванию ткани. К таким препаратам относят кортикостероиды, которые могут подавить иммунную систему. В случае подавления иммунной системы уменьшается воспаление легких и последующее рубцевание ткани в легких. Кроме этого, прием кортикостероидов может вестись в комплексе с противовоспалительными и другими препаратами.
Осложнения и последствия
• Хроническая дыхательная недостаточность (недостаточность кислорода организму).
• Легочная гипертензия.
• Хроническое легочное сердце.
• Присоединение вторичной инфекции (с развитием пневмонии).
Профилактика фиброза легкого
• Использование средств индивидуальной защиты при работе с профессиональными вредностями, соблюдение правил техники безопасности.
• Своевременное лечение воспалительных заболеваний легких (пневмонии; туберкулеза).
• Отказ от курения.
• При приеме препаратов, способных привести к развитию фиброза легких (некоторые антиаритмические препараты), – периодический профилактический контроль за состоянием легких.
Врач общей практики (семейный врач), врач-терапевт Зиновенкова Елена Алексеевна