Диета при рефлюксе
Ларингофарингеальный рефлюкс относится к внепищеводным синдромам гастроэзофагеальной рефлюксной болезни (ГЭРБ). При этом наблюдается заброс содержимого желудка (кислоты, пепсина, желчных кислот) в гортань и глотку. У пациентов чаще всего отсутствуют классические симптомы ГЭРБ, а на первый план выходят жалобы: боль и/или жжение в горле, першение, хронический кашель, дисфония (нарушение голоса), дисфагия (нарушение глотания), чувство комка или волоса в горле и т. п. Считается, что до 50% пациентов с гортанными и голосовыми расстройствами имеют рефлюкс. Чаще всего эти проявления ГЭРБ являются результатом так называемых ночных рефлюксов, когда длительно пациент находится в горизонтальном положении, а также благодаря чрезмерному приему пищи на ночь. Диета при рефлюксе обязательно показана всем пациентам болеющим ГЭРБ.
Традиции при лечении рефлюкса
Таким пациентам обычно назначают ингибиторы протонной помпы (ИПП) например эзомепразол (Нексиум) или декслансопразол (Дексилант). Пациентам также рекомендуют соблюдать традиционную диету при рефлюксе: запрещается кофе, шоколад, алкоголь, чеснок, мята, любые газированные напитки, жирная пища.
ИПП считаются наиболее эффективным средством для лечения ГЭРБ и в частности ларингофарингеального рефлюкса. Побочные эффекты ИПП могут стать препятствием для постоянного приема их. Исследователи представляют данные, что от 40% до 80% людей не могут принимать ИПП по этой причине. В связи с этим не стоит отказываться от специальной диеты при рефлюксе.
ИПП могут вызывать такие побочные эффекты, как боль в животе, тошноту, диарею или запор, пневмонию, развитие фундальных полипов желудка, снижение количества магния и кальция, ведущих к переломам костей, уменьшение всасываемости витамина B12. Надо отметить, что доказательства клинической значимости этих данных ограничено.
Диетические новости
В связи с этим анализ ретроспективного исследования выявил, что не существуют значительного преимущества употребления ИПП при лечении ларингофарингеального рефлюкса перед диетой. Диета рассматривалась средиземноморская, состоящая на 90% из растительной пищи, с добавлением щелочной воды (с рН около 8.0). В группе, пациенты которой не принимали ИПП, но соблюдали диету при рефлюксе, наблюдалось более частое уменьшение выраженности симптомов рефлюкса (у 62% пациентов с диетой против 54% пациентов с ИПП).
Таким образом, исследование показало, что для эффективного лечения ларингофарингеального рефлюкса пациентам нет необходимости принимать ИПП и вместе с тем, диета при рефлюксе является достаточно эффективным способом лечения.
A Comparison of Alkaline Water and Mediterranean Diet vs Proton Pump Inhibition for Treatment of Laryngopharyngeal Reflux // JAMA Otolaryngology – Head & Neck Surgery, 2017
Преимущества пантопразола в терапии гастроэзофагеальной рефлюксной болезни
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) как по частоте, так и по спектру осложнений занимает одно из ведущих мест среди заболеваний гастроэнтерологического профиля. В последнее десятилетие вопросы эпидемиологии, диагностики и терапии ГЭРБ широко обс
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) как по частоте, так и по спектру осложнений занимает одно из ведущих мест среди заболеваний гастроэнтерологического профиля. В последнее десятилетие вопросы эпидемиологии, диагностики и терапии ГЭРБ широко обсуждаются на многих международных гастроэнтерологических конгрессах. Были приняты согласительные документы, основанные на данных крупных метаанализов и принципах доказательной медицины: Генвальский (1999 г.), Монреальский (2005 г.), Американский (2006 г.), Гшадтский (2008 г.) и др. С успехом развиваются эндоскопические технологии диагностики и лечения ГЭРБ и ее осложнений, совершенствуются методики лапароскопической фундопликации. Однако до сих пор остаются спорными и нерешенными вопросы в отношении ГЭРБ как медицинской проблемы.
Одним из таких вопросов является проблема диагностики и лечения заболевания у больных разных возрастных групп. Особенно актуально изучение этих вопросов у пожилых больных, у которых часто имеется широкий спектр сопутствующей патологии, ведущей к недооценке и неверной трактовке симптомов ГЭРБ. Кроме того, пожилые больные обычно получают лечение сопутствующей патологии препаратами, которые, с одной стороны, могут способствовать возникновению симптомов ГЭРБ, с другой стороны, порождают проблему риска лекарственных взаимодействий.
Симптомы ГЭРБ выявляются почти у половины взрослого населения развитых стран, при неуклонном росте заболевания, что дает основание относить ее к болезням ХХI века [1]. По данным популяционного исследования распространенности ГЭРБ в России — МЭГРЕ, проведенного по международной методологии в шести городах, продемонстрировано наличие количественных критериев ГЭРБ у 13,3% опрошенных. Распространенность заболевания увеличивается с возрастом, достигая 24% у пожилых женщин. Также отмечено, что большинство респондентов, даже при частом возникновении симптомов, не придают им существенного значения. К врачу обращались лишь 29,2% респондентов с частой изжогой [2].
Широкая распространенность ГЭРБ определяет ее существенное социально-экономическое значение. Затраты только на антисекреторную терапию ГЭРБ в мире в начале этого века оцениваются в 3 млрд долларов в год [3]. Среди опрошенных граждан США у 40% симптоматика была настолько выраженной, что они вынуждены были обращаться к врачу [1]. По данным отечественного исследования МЭГРЕ, для лечения изжоги 88% респондентов принимали антациды, 32% — блокаторы Н2-рецепторов гистамина и только 23% — ингибиторы протонной помпы (ИПП) [2]. С одной стороны, эти данные отражают неадекватность лечения большинства больных, с другой — потенциал роста потребления ИПП и связанных с этим затрат.
В основе патогенеза ГЭРБ регулярно повторяющиеся спонтанные забросы содержимого желудка в пищевод, результатом которых является повреждение слизистой оболочки пищевода и появление характерных симптомов (изжоги, регургитации, загрудинной боли, дисфагии и др.) [4, 5]. Выделяют следующие основные формы заболевания: эндоскопически негативную и ГЭРБ с рефлюкс-эзофагитом. К осложнениям ГЭРБ относят развитие эрозивно-язвенного поражения пищевода, стриктур, кровотечения, пищевод Барретта, аденокарциному пищевода. В клинической практике при эндоскопии рефлюкс-эзофагит выявляется менее чем у 50% больных с типичными рефлюксными симптомами [6].
Поскольку основными факторами патогенеза ГЭРБ являются моторные нарушения пищевода, способствующие возникновению и воздействию агрессивного желудочного содержимого на слизистую пищевода, при лечении применяют антисекреторные препараты и прокинетики. Наиболее эффективными среди антисекреторных препаратов являются ИПП, имеющие существенное преимущество перед блокаторами Н2-рецепторов. Об этом свидетельствуют данные метаанализов крупных исследований, нашедших отражение в практических рекомендациях Американской гастроэнтерологической ассоциации (уровень доказательств А) [7]. Следовательно, препаратами выбора для лечения ГЭРБ являются ИПП.
Согласно Генвальским рекомендациям [8], больным с изжогой без тревожных симптомов может быть сразу назначено эмпирическое лечение, без предшествующей эндоскопии. Используется один из препаратов группы ИПП, который назначается один раз в день. Данный подход обосновывается необходимостью рационального использования эндоскопии. Но возникает вопрос о том, какова должна быть длительность курса эмпирической терапии, прежде чем назначить эзофагогастродуоденоскопию (ЭГДС)? Естественно, решение о ее проведении врач должен принимать в каждом случае индивидуально. У больных с дисфагией, одинофагией, «тревожными симптомами» ЭГДС следует провести незамедлительно. При этом важно помнить, что выраженность симптомов и эффективность их устранения у больных ГЭРБ не зависят от наличия рефлюкс-эзофагита.
Эмпирическая терапия без ЭГДС может маскировать симптомы и препятствовать своевременной диагностике пищевода Барретта, аденокарциномы пищевода, язвенной болезни и другой патологии. Еще одной важной проблемой является высокая распространенность в России инфекции Helicobacter pylori, выявление которой на фоне приема ИПП затруднительно. Между тем получены убедительные данные о лекарственном патоморфозе хронического гастрита, ассоциированного с H. pylori, при приеме ИПП. На фоне значительного и длительного подавления кислотопродукции происходит распространение H. pylori из антрального отдела на тело желудка. При этом могут ускоряться процессы потери специализированных желез, ведущие к развитию атрофического гастрита и, возможно, рака желудка. Поэтому больным ГЭРБ, нуждающимся в длительной антисекреторной терапии, необходимо провести диагностику H. pylori, при выявлении — эрадикацию [9]. Вот почему мы придерживаемся точки зрения, что у впервые обратившегося больного с симптомами ГЭРБ откладывать проведение ЭГДС не следует.
Важными принципами лечения ГЭРБ являются систематичность, достаточная продолжительность курса, назначение поддерживающей терапии. При несоблюдении этих условий вероятность рецидива заболевания очень высока. Исследования, проведенные во многих странах мира, показали, что более чем у 80% больных, не получавших адекватного поддерживающего лечения, рецидив ГЭРБ развился в течение полугода и у 98% в течение года [10, 11]. Это особенно актуально для больных старших возрастных групп. Согласно результатам исследования A. Pilotto, 68% пролеченных больных ГЭРБ в возрасте старше 65 лет нуждались в поддерживающей терапии через 6 месяцев, 46% больных терапия требовалась и после трех лет наблюдения [12].
Критериями эффективности лечения ГЭРБ являются клиническая ремиссия (отсутствие симптомов заболевания) и устранение признаков рефлюкс-эзофагита по данным ЭГДС. Необходимо отметить, что лечебная тактика при рефлюкс-эзофагите отличается от таковой при эндоскопически негативной форме. Если при последней терапию можно начать с общих рекомендаций по изменению образа жизни, диеты и назначения антацидов или альгинатов, то больным с эрозивным рефлюкс-эзофагитом сразу необходимо назначить ИПП, лечение которыми, как правило, длительное, нередко пожизненное. Поэтому возникает проблема безопасности длительного лечения.
Исследования, посвященные сравнительному анализу вариантов медикаментозного лечения ГЭРБ, подтвердили, что лечение пантопразолом, омепразолом, лансопразолом высокоэффективно в заживлении рефлюкс-эзофагита, купировании симптомов при условии высокой приверженности к лечению [13, 4]. Мультицентровые рандомизированные клинические исследования демонстрируют отсутствие значимых различий эффективности лечения рефлюкс-эзофагита у молодых и пожилых больных [15].
У пожилых больных ГЭРБ как мононозология встречается редко. По нашим данным, отраженным в докторской диссертации А. А. Машаровой (2008 г.), ГЭРБ как единственное заболевание была выявлена у 95 из 259 (36,7%) больных до 60 лет и лишь у одного больного старше 60 лет (0,4%, p 50%), чем в группе пантопразола (44% против 23%, р = 0,04; относительный риск 2,6; 95% ДИ 1,2–6,2). Полученные результаты объясняются меньшим воздействием пантопразола на фермент CYP2C19, который выполняет ключевую роль в активации клопидогрела [116].
Совершенно очевидно, что список возможных лекарственных взаимодействий ИПП не ограничивается клопидогрелом и включает варфарин, глибенкламид, диазепам, дигоксин, диклофенак, карбамазепин, кофеин, L-тироксин, метопролол, напроксен, нифедипин, оральные контрацептивы, пироксикам, теофиллин, феназон, фенитоин, циклоспорин, этанол и др. Ни с одним из вышеперечисленных препаратов пантопразол не имеет лекарственного взаимодействия [17, 18]. Вот почему, если больному, получающему ИПП, показан одновременный прием других лекарств, препаратом выбора является пантопразол, профиль взаимодействия которого наиболее хорошо изучен и описан.
Важно отметить, что полипрагмазия, часто наблюдаемая у лиц пожилого возраста, в ряде случаев способствует низкой комплаентности больных [119]. Неадекватная оценка своего состояния, наличие более тяжелых сопутствующих заболеваний является причиной самостоятельной отмены терапии. Это в конечном итоге может приводить к кажущейся меньшей клинической эффективности лекарственных средств, применяемых для лечения ГЭРБ. Индивидуальный, рациональный выбор терапии и коррекция схемы лечения сопутствующих заболеваний являются важной задачей, стоящей перед клиницистом, для решения которой необходим весь комплекс знаний об особенностях патогенеза, манифестации и клинического течения болезней у лиц старшей возрастной группы.
У всех ИПП продолжительность антисекреторного эффекта коррелирует не с концентрацией препарата в плазме крови, а с площадью под фармакокинетической кривой «концентрация-время» (AUC), которая отражает количество препарата, достигшего протонной помпы [20]. После первого приема ИПП наибольший показатель AUC у пантопразола, что обеспечивает наибольшую продолжительность его антисекреторного эффекта в дневной и ночной периоды [13, 21, 22].
Пантопразол является наиболее рН-селективным ИПП. Он быстро активируется при низких значениях рН и практически прекращает превращение в активное вещество при рН 5, что ограничивает возможное нежелательное влияние на SH-группы тканей, не имеющих отношения к секреции соляной кислоты [123]. Эта особенность фармакокинетики делает пантопразол наиболее безопасным при длительной терапии.
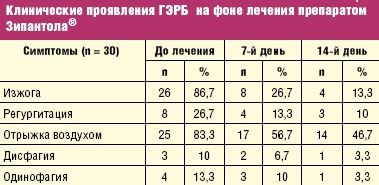
Результаты нашего исследования подтвердили эффективность и безопасность пантопразола (Зипантола®) в терапии ГЭРБ. Обследовано 30 больных ГЭРБ, 21 (70%) мужчина и 9 (30%) женщин, средний возраст 37,8 ± 16,0 лет, ИМТ 25,7 ± 4,0. Эндоскопическая картина до лечения: отсутствие изменений — 8, катаральный рефлюкс-эзофагит — 11, эрозивный рефлюкс-эзофагит LA A — 4, LA B — 3, LA С — 4.
На фоне приема препарата Зипантола® 40 мг/сутки к 14-му дню лечения наблюдалось купирование изжоги у 84,6%, регургитации у 62,5% больных, исходно испытывавших эти симптомы (табл. 1).
У остальных их выраженность по шкале Likert значимо уменьшилась (табл. 2). Средние сроки купирования изжоги были 6,0 ± 2,4 дня, регургитации — 6,6 ± 3,8 дня. Уменьшение выраженности и прекращение симптомов сопровождалось значимым улучшением самочувствия и качества жизни. Так, показатель самочувствия по визуально-аналоговой шкале вырос с 53,0 ± 16,6 мм до 69,9 ± 14,7 мм (p
А. А. Машарова, доктор медицинских наук
Д. С. Бордин, кандидат медицинских наук
Т. С. Кожурина
О. Б. Янова, кандидат медицинских наук
В. А. Ким, кандидат медицинских наук
С. А. Зеленикин
Центральный НИИ гастроэнтерологии, Москва
Опыт лечения гастроэзофагеальной рефлюксной болезни
Обеспечение эффективного контроля над желудочной секрецией — одно из главных условий успешной терапии так называемых «кислотозависимых» заболеваний верхних отделов желудочно-кишечного тракта. В клинической и поликлинической практике в настоящее время для
Обеспечение эффективного контроля над желудочной секрецией — одно из главных условий успешной терапии так называемых «кислотозависимых» заболеваний верхних отделов желудочно-кишечного тракта. В клинической и поликлинической практике в настоящее время для ингибирования соляной кислоты париетальными клетками слизистой оболочки желудка чаще всего используются блокаторы Н2-рецепторов гистамина второго (ранитидин) и третьего (фамотидин) поколений, несколько реже — ингибиторы протонного насоса (омепразол, рабепразол), а для нейтрализации уже выделенной в полость желудка соляной кислоты — антацидные препараты. Антацидные препараты иногда применяются в лечении больных, страдающих так называемыми «кислотозависимыми» заболеваниями, в сочетании с Н2-блокаторами рецепторов гистамина; иногда в качестве терапии по «требованию» в сочетании с ингибиторами протонного насоса. Одна или две «разжеванные» антацидные таблетки не оказывают значительного эффекта [10] на фармакокинетику и фармакодинамику фамотидина, применяемого в дозе 20 мг.
Между этими медикаментозными препаратами существуют определенные различия, перечислим основные из них: различные механизмы действия; скорость наступления терапевтического эффекта; продолжительность действия; разная степень эффективности их терапевтического действия в зависимости от времени приема препарата и приема пищи; стоимость медикаментозных препаратов [1]. Вышеперечисленные факторы не всегда учитываются врачами при лечении больных.
В последние годы в литературе все чаще обсуждаются вопросы фармакоэкономической эффективности использования в терапии «кислотозависимых» заболеваний различных медикаментозных препаратов, применяющихся по той или иной схеме [2, 7]. Стоимость обследования и лечения больных особенно важно учитывать в тех случаях, когда больные в силу особенностей заболевания нуждаются в продолжительном лечении [4, 6], например при гастроэзофагеальной рефлюксной болезни (ГЭРБ). Это весьма распространенное заболевание, обследование и лечение таких пациентов требуют значительных расходов.
Как известно, у большей части больных ГЭРБ отсутствуют эндоскопические признаки рефлюкс-эзофагита. Однако по мере прогрессирования ГЭРБ появляются патологические изменения слизистой оболочки пищевода. Симптомы этого заболевания оказывают на качество жизни такое же воздействие, что и симптомы других заболеваний, включая и ишемическую болезнь сердца [5]. Замечено [8] отрицательное воздействие ГЭРБ на качество жизни, особенно на показатели боли, психическое здоровье и социальную функцию. У больных, страдающих ГЭРБ, высок риск появления пищевода Барретта, а затем и аденокарциномы пищевода. Поэтому при первых же клинических симптомах ГЭРБ, особенно при возникновении эндоскопических признаков эзофагита, необходимо уделять достаточное внимание своевременному обследованию и лечению таких больных.
В настоящее время лечение больных ГЭРБ проводится, в частности, препаратом фамотидин (гастросидин) в обычных терапевтических дозировках (по 20 мг или по 40 мг в сутки). Этот препарат обладает рядом достоинств: удобство применения (1-2 раза в сутки), высокая эффективность в терапии «кислотозависимых» заболеваний, в том числе и по сравнению с антацидными препаратами [9], а также большая безопасность по сравнению с циметидином. Однако наблюдения показали [1], что в ряде случаев для повышения эффективности терапии целесообразно увеличение суточной дозы гастросидина, что, по некоторым наблюдениям [1], снижает вероятность появления побочных эффектов по сравнению с использованием в повышенных дозах блокаторов Н2-рецепторов гистамина первого (циметидин) и второго (ранитидин) поколений. Преимущество фамотидина [11] перед циметидином и ранитидином заключается в более продолжительном ингибирующем эффекте на секрецию соляной кислоты обкладочными клетками слизистой оболочки желудка.
Существуют и другие преимущества блокаторов Н2-рецепторов гистамина (ранитидина или фамотидина) перед ингибиторами протонного насоса; в частности, назначение этих препаратов на ночь позволяет эффективно использовать их в лечении больных из-за отсутствия необходимости соблюдать определенную «временную» связь между приемом этих препаратов и пищи. Назначение некоторых ингибиторов протонного насоса на ночь не позволяет использовать их на полную мощность: эффективность ингибиторов протонного насоса снижается, даже если эти препараты приняты больными вечером и за час до приема пищи. Однако суточное мониторирование рН, проведенное у больных, лечившихся омезом (20 мг) или фамотидином (40 мг), свидетельствует [3] о том, что продолжительность действия этих препаратов (соответственно 10,5 ч и 9,4 ч) не перекрывает период ночной секреции, и в утренние часы у значительной части больных вновь наблюдается «закисление» желудка. В связи с этим необходим и утренний прием этих препаратов.
Определенный научно-практический интерес вызывает изучение эффективности и безопасности использования фамотидина и омеза (омепразола) в более высоких дозировках при лечении больных, страдающих «кислотозависимыми» заболеваниями верхних отделов желудочно-кишечного тракта.
Нами изучены результаты клинико-лабораторного и эндоскопического обследования и лечения 30 больных (10 мужчин и 20 женщин), страдающих ГЭРБ в стадии рефлюкс-эзофагита. Возраст больных — от 18 до 65 лет. При поступлении в ЦНИИГ у 30 пациентов выявлены основные клинические симптомы ГЭРБ (изжога, боль за грудиной и/или в эпигастральной области, отрыжка), у 25 больных наблюдались клинические симптомы, в основном ассоциируемые с нарушением моторики верхних отделов желудочно-кишечного тракта (чувство быстрого насыщения, переполнения и растяжения желудка, тяжесть в подложечной области), обычно возникающие во время или после приема пищи. Сочетание тех или иных клинических симптомов, частота и время их возникновения, а также интенсивность и продолжительность у разных больных были различными. Каких-либо существенных отклонений в показателях крови (общий и биохимический анализы), в анализах мочи и кала до начала терапии не отмечено.
При проведении эзофагогастродуоденоскопии (ЭГДС) у 21 больного выявлен рефлюкс-эзофагит (при отсутствии эрозий), в том числе у 4 больных обнаружена рубцово-язвенная деформация луковицы двенадцатиперстной кишки и у одного больного — щелевидная язва луковицы двенадцатиперстной кишки (5 больных страдали язвенной болезнью двенадцатиперстной кишки, сочетающейся с рефлюкс-эзофагитом). Кроме того, у одной больной обнаружена пептическая язва пищевода на фоне рефлюкс-эзофагита и у 8 больных — эрозивный рефлюкс-эзофагит. У всех больных, по данным ЭГДС, обнаружена недостаточность кардии (в сочетании с аксиальной грыжей пищеводного отверстия диафрагмы или без нее).
В лечении таких пациентов использовался гастросидин (фамотидин) в дозировке 40-80 мг в сутки в течение 4 недель (первые 2-2,5 недели лечение проводилось в стационаре ЦНИИГ, в последующие 2 недели пациенты принимали гастросидин в амбулаторно-поликлинических условиях). Терапию гастросидином всегда начинали и продолжали при отсутствии выраженных побочных эффектов, пациентам назначали по 40 мг 2 раза в сутки в течение 4 недель; лишь при появлении диареи и крапивницы дозировку гастросидина уменьшали до 40 мг в сутки.
Исследование было выполнено с учетом критериев включения и исключения больных из исследования согласно правилам клинической практики.
При проведении ЭГДС определяли НР, используя быстрый уреазный тест (один фрагмент антрального отдела желудка в пределах 2-3 см проксимальнее привратника) и гистологическое исследование биопсийного материала (два фрагмента антрального отдела в пределах 2-3 см проксимальнее привратника и один фрагмент тела желудка в пределах 4-5 см проксимальнее угла желудка). При обследовании больных при необходимости проводили УЗИ органов брюшной полости и рентгенологическое исследование желудочно-кишечного тракта. Полученные данные, включая и выявленные побочные эффекты, регистрировали в истории болезни.
В период проведения исследования больные дополнительно не принимали ингибиторы протонного насоса, блокаторы Н2-рецепторов гистамина или другие так называемые «противоульцерогенные» препараты, включая антацидные препараты и средства, содержащие висмут. 25 из 30 пациентов (84%) из-за наличия клинических симптомов, ассоциируемых чаще всего с нарушением моторики верхних отделов пищеварительного тракта, дополнительно получали прокинетики: домперидон (мотилиум) в течение 4 недель или метоклопрамид (церукал) в течение 3-4 недель.
Лечение больных ГЭРБ в стадии рефлюкс-эзофагита всегда начинали с назначения им гастросидина по 40 мг 2 раза в сутки (предполагалось, что в случае появления существенных побочных эффектов доза гастросидина будет уменьшена до 40 мг в сутки). Через 4 недели от начала лечения (с учетом состояния больных) при наличии клинических признаков ГЭРБ и (или) эндоскопических признаков эзофагита терапию продолжали еще в течение 4 недель. Через 4-8 недель по результатам клинико-лабораторного и эндоскопического обследования предполагалось подвести итоги лечения больных ГЭРБ.
При лечении больных гастросидином (фамотидином) учитывались следующие факторы: эффективность гастросидина в подавлении как базальной и ночной, так и стимулированной пищей и пентагастрином секреции соляной кислоты, отсутствие изменений концентрации пролактина в сыворотке крови и антиандрогенных эффектов, отсутствие влияния препарата на метаболизм в печени других лекарственных средств.
По результатам анализа обследования и лечения больных ГЭРБ в стадии рефлюкс-эзофагита в большинстве случаев терапия была признана эффективной. На фоне проводимого лечения у больных ГЭРБ с рефлюкс-эзофагитом (при отсутствии эрозий и пептической язвы пищевода) основные клинические симптомы исчезали в течение 4-12 дней; у пациентов с эрозивным рефлюкс-эзофагитом боль за грудиной постепенно уменьшалась и исчезала на 4-5-й день от начала приема гастросидина; у больной с пептической язвой пищевода на фоне рефлюкс-эзофагита — на 8-й день.
Двое из 30 больных (6,6%) через 2-3 дня от начала лечения отказались от приема гастросидина, с их слов, из-за усиления болей в эпигастральной области и появления тупых болей в левом подреберье, хотя объективно состояние их было вполне удовлетворительным. Эти больные были исключены из исследования.
По данным ЭГДС, через 4 недели лечения у 17 пациентов из 28 (60,7%) исчезли эндоскопические признаки рефлюкс-эзофагита, у 11 — отмечена положительная динамика — уменьшение выраженности эзофагита. Поэтому в дальнейшем этих больных лечили гастросидином в амбулаторно-поликлинических условиях в течение еще 4 недель по 40 мг 2 раза в сутки (7 больных) и по 40 мг 1 раз в сутки (4 больных, у которых ранее была снижена дозировка гастросидина).
Весьма спорным остается вопрос — рассматривать ли рефлюкс-эзофагит, нередко наблюдаемый при язвенной болезни (чаще всего при язвенной болезни двенадцатиперстной кишки), как осложнение этого заболевания или же считать его самостоятельным, сопутствующим язвенной болезни заболеванием? Наш многолетний опыт наблюдений показывает, что, несмотря на некоторую связь ГЭРБ и язвенной болезни (их относительно частое сочетание и даже появление или обострение рефлюкс-эзофагита в результате проведения антихеликобактерной терапии), все же язвенную болезнь и ГЭРБ (в том числе и в стадии рефлюкс-эзофагита) следует считать самостоятельными заболеваниями. Мы неоднократно наблюдали больных с частыми обострениями ГЭРБ в стадии рефлюкс-эзофагита (при наличии у них рубцово-язвенной деформации луковицы двенадцатиперстной кишки). Последнее обострение язвенной болезни (с образованием язвы в луковице двенадцатиперстной кишки) у этих больных отмечалось 6-7 и более лет назад (значительно реже, чем рецидивы ГЭРБ в стадии рефлюкс-эзофагита), однако при очередном обострении язвенной болезни с образованием язвы в луковице двенадцатиперстной кишки всегда при эндоскопическом исследовании выявляли и рефлюкс-эзофагит. Мы уверены, что при наличии современных медикаментозных препаратов лечить неосложненную язвенную болезнь значительно легче, чем ГЭРБ: период терапии при обострении язвенной болезни двенадцатиперстной кишки занимает значительно меньше времени по сравнению с терапией ГЭРБ; да и в период ремиссии этих заболеваний пациенты с язвенной болезнью двенадцатиперстной кишки чувствуют себя более комфортно, в то время как больные ГЭРБ вынуждены для улучшения качества жизни отказываться от приема значительно большего количества продуктов и напитков.
При обследовании (через 8 недель лечения) трое из 11 больных по-прежнему предъявляли жалобы, ассоциированные с нарушением моторики верхних отделов желудочно-кишечного тракта. Трое больных при хорошем самочувствии отказались от проведения контрольной ЭГДС через 8 недель. По данным ЭГДС, у 7 из 8 больных отмечено исчезновение эндоскопических признаков эзофагита (в том числе у одной больной — заживление пептической язвы пищевода).
Определение НР проводилось у всех 30 больных: в 11 случаях выявлена обсемененность НР слизистой оболочки желудка (по данным быстрого уреазного теста и гистологического исследования материалов прицельных гастробиопсий). Антихеликобактерная терапия в период лечения больным ГЭРБ в стадии рефлюкс-эзофагита не проводилась.
При оценке безопасности проведенного лечения каких-либо значимых отклонений в лабораторных показателях крови, мочи и кала отмечено не было. У 4 больных (13,3%), у которых ранее наблюдался «нормальный» (регулярный) стул, на 3-й день лечения гастросидином (в дозе 40 мг 2 раза в сутки) был отмечен, с их слов, «жидкий» стул (кашицеобразный, без патологических примесей), в связи с чем доза гастросидина была уменьшена до 40 мг в сутки. Через 10-12 дней после снижения дозы стул нормализовался без какой-либо дополнительной терапии. Интересно отметить, что еще у 4 больных, которые ранее страдали запорами, на фоне проводимого лечения стул нормализовался на 7-й день. У 3 из 30 больных (10%) на 3-4-й день приема гастросидина появились высыпания на коже туловища и конечностей (крапивница). После уменьшения дозировки гастросидина до 40 мг в сутки и проведения дополнительного лечения диазолином (по 0,1 г 3 раза в день) высыпания на коже исчезли.
Проведенные исследования показали целесообразность и эффективность терапии ГЭРБ в стадии рефлюкс-эзофагита гастросидином по 40 мг 2 раза в сутки, особенно при лечении больных с выраженными болевым синдромом и изжогой. Такое лечение может успешно проводиться в стационарных и амбулаторно-поликлинических условиях. Изучение отдаленных результатов проведенного лечения позволит определить продолжительность периода ремиссии этого заболевания и целесообразность лечения гастросидином в качестве «поддерживающей» терапии или же терапии «по требованию».
По вопросам литературы обращайтесь в редакцию