Стимуляция спинного мозга и периферических нервов ( SCS, PNS )
Контакты: по рабочим дням с 10-00 до 15-00
СОДЕРЖАНИЕ
Методика применяется для лечения различного рода патологических состояний сопровождающихся выраженными болями в ногах, в спине, в промежности, спастичности в нижних конечностях. Также применяется для лечения эректильной дисфункции, нарушения функции тазовых органов. Методика заключается в установке на поверхность спинного мозга электродов, к которым подаются стимулы от стимулятора, вшиваемого под кожу. Перед окончательной имплантацией стимулятора проводится тестовая стимуляция, когда электроды выводятся наружу и подключаются к внешнему стимулятору, для подбора параметров стимуляции, оценки эффективности в каждом конкретном случае.
CТИМУЛЯЦИЯ СПИННОГО МОЗГА – (SPINAL CORD STIMULATION – SCS)
Метод лечения хронического болевого синдрома, спастики, нарушения функции тазовых органов.
Эффект достигается при помощи электрических импульсов, которые доставляются электродами, имплантированными в эпидуральное пространство.
Электроды соединяются с нейростимулятором, который имплантируется подкожно.
На сегодняшний день консервативные методы лечения не всегда обеспечивают достаточное обезболивание.
Нейростимуляция является альтернативным методом лечения пациентов с НБ, в случае если традиционные консервативные методы лечения не приносят желаемого результата.
ТЕСТОВАЯ НЕЙРОСТИМУЛЯЦИЯ (ТН)
ТН предполагает имплантацию электрода, который является частью системы для проведения теста. Введение электрода осуществляется под местной анестезией. Благодаря ТН уже на операционном столе удается получить анальгетический (обезболивающий) эффект, а также с большей долей вероятности прогнозировать эффективность нейростимуляции еще до имплантации всей системы.
Тестовый период в течение 7-10 дней проводится в амбулаторных условиях, приближенных к повседневным, для лучшей оценки больным динамики болевого синдрома и влияния его на повседневную активность. В тестовом периоде проводится подбор оптимальных параметров электростимуляции.
Если по результатам ТН удалось достичь 50% – го снижения боли по Визуально-аналоговой шкале (шкала оценки интенсивности боли), то пациенту может быть имплантирована система нейростимуляции полностью. В случае же неудачи, встанет вопрос о переходе на следующую ступень.
Отдельно следует отметить, что при некоторых болевых синдромах, например при травматическом отрыве корешков нервного сплетения пациентам производятся хирургические вмешательства, например DREZ-операция. При грыже межпозвоночного диска – соответствующее иссечение грыжи. А при онкологических болях – хордотомия.
Обязательное условие: Перед установкой нейростимулирующей системы проводится тестовая стимуляция (см. выше), при которая позволяет врачу убедиться в эффективности методики.
КОМПОНЕНТЫ SCS-СИСТЕМЫ КОМПАНИИ MEDTRONIC
Система для неиростимуляции состоит из трех базовых имплантируемых компонентов, которые могут использоваться унилатерально или билатерально:
Система для неиростимуляции состоит из трех базовых имплантируемых компонентов, которые могут использоваться унилатерально или билатерально:
Нейростимулятор, или имплантируемый генератор импульсов.
Нейростимулятор представляет собой изолированное устройство, похожее на кардиостимулятор, состоящее из батареи и электроники. Он имплантируется подкожно, и вырабатывает электрические импульсы, необходимые для унилатеральной или билатеральной стимуляции. Эти импульсы проводятся по удлиннителям и электродам в спинной мозг.
Удлиннитель
Удлиннитель – это тонкий изолированный провод. Удлиннители имплантируют подкожно, соединяя электрод с нейростимулятором.
Электроды
Электрод представляет собой тонкий изолированный четырехжильный провод с четырьмя, восемью или 16-ю контактами на кончике. Электрод имплантируется в эпидуральное пространство, чтобы проводить туда электрический ток, осущевляющий нейростимуляцию. Оптимальное положение электрода всегда находится в корреляции с зоной боли пациента. Для стимуляции спинного мозга электроды имплантируются в эпидуральное пространство (между позвонком с твердой мозговой оболочкой), при этом контакты электродов находятся достаточно близко к заднему рогу спинного мозга, чтобы осуществлять стимуляцию толстых миелиновых нервных волокон.
Неимплантируемые компоненты системы
К неимплантируемым компонентам системы относятся пульт пациента и программатор врача, которые используются для управления нейростимулятором.
Программатор врача N’Vision. Используется для программирования нейростимуляторов. Параметры импульсов, вырабатываемых нейростимулятором, могут быть неинвазивно изменены при помощи программатора врача. Программатор передает настройки нейростимулятору дистанционно при помощи радиочастотной связи.
Пульт пациента. Пульт пациента-это портативное устройство, которое позволяет пациенту самостоятельно включать и выключать нейростимулятор,когда это необходимо, а также проверять уровень заряда батареи нейростимулятора.
ПРЕИМУЩЕСТВА СИСТЕМЫ
К преимуществам стимуляции спинного мозга SCS относятся:
ПОКАЗАНИЯ ДЛЯ SCS
ПРОТИВОПОКАЗАНИЯ
ОСЛОЖНЕНИЯ
Нейрохирургическое отделение (8 отделение) –
2-й корпус, 2-й этаж
понедельник – пятница с 9:00 до 16:12
Заведующий отделением: Второв Александр Владимирович
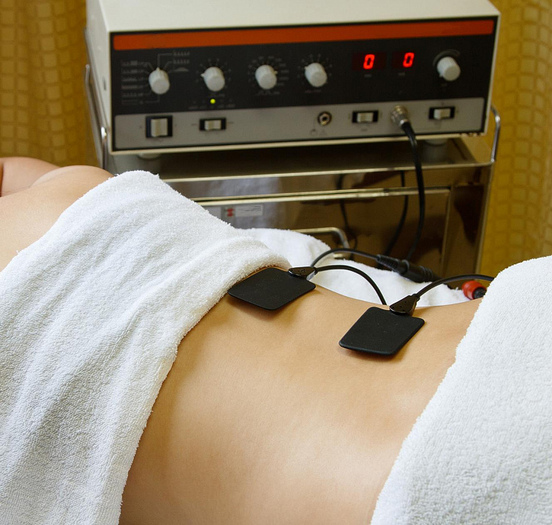
Чрескожная электронейростимуляция (ЧЭНС)
Чрескожная электронейростимуляция (ЧЭНС) – это метод физиотерапии, который используется для борьбы с острым и хроническим болевым синдромом различного происхождения. ЧЭНС подразумевает воздействие на рецепторы кожи импульсами тока различной частоты, в результате чего блокируется болевой импульс и возникают благоприятные условия для устранения причин его возникновения (исчезает отек, воспаление, ущемление нервов).
Суть метода
Процедура чрескожной электрической стимуляции подразумевает закрепление на теле пациента электродов. Чаще всего их размещают в зоне проекции очага воспаления, то есть, над источником болевых ощущений. Специалист настраивает аппарат для подачи электрических импульсов нужной частоты и силы. Проникая в тело, они раздражают нервные рецепторы кожи, повышают тонус сосудов, активизируют мускулатуру.
Во время пауз между импульсами мышцы расслабляются, что обеспечивает снятие спазма и улучшение микроциркуляции. Из-за улучшения трофики и ускорения обмена веществ в тканях, быстро подавляется воспаление, уходит отек, повышается местный иммунитет. Массажный эффект улучшает состояние мышц и предотвращает повторное возникновение спазма сначала между физиопроцедурами, а затем и в долгосрочной перспективе.
Эффект процедуры
ЧЭНС терапия выступает безопасной альтернативой обезболивающим препаратам. В отличии от анальгетиков, она не только маскирует симптом, но и воздействует на причину его возникновения (воспаление или спазм). Применение ЧЭНС позволяет:
Показания и противопоказания
Главным поводом для ЧЕНС является стойкий болевой синдром при:
Нейростимуляцию нельзя проводить при:
Чрескожная электронейростимуляция (ЧЭНС) противопоказана пациентам с тяжелыми заболеваниями сердечно-сосудистой системы, в период после инфаркта, при значительных нарушениях сердечного ритма, при наличии кардиостимулятора.
Пройти процедуры чрескожной короткоимпульсной электростимуляции (ЧЭНС) можно в Клинике Позвоночника доктора Разумовского в Санкт-Петербурге. Для этого нужно предварительно проконсультироваться с врачом, после чего записаться на курс лечения. Для оформления записи нужно позвонить нам по телефону или заполнить электронную форму на сайте. Не стоить терпеть боль или непрерывно глотать таблетки, ведь от нее можно избавиться всего за 3-5 процедур ЧЭНС.
Современные возможности нейростимуляции
Костецкая Ксения Андреевна специалист отдела «Нейро», компания ИМПЛАНТА (St. Jude Medical)
В практике многих спинальных хирургов нередки случаи, когда пациенту проведены неоднократные оперативные вмешательства: микродискэктомия, радикулолиз, фасетэктомия, а боли, стойкие и упорные, продолжают мучить его, ухудшая качество жизни, заставляют человека чувствовать себя беспомощным в обществе.
Не смотря на быстрое развитие современного хирургического оборудования, по данным статистики, нейрогенная боль после оперативного вмешательства развивается в 20–40% случаев. Такой синдром называют «Синдром Оперированного Позвоночника» или FBSS (Failed Back Surgery Syndrome).
Если опираться на английское название синдрома, можно подумать, что эти боли — результат неудачной операции. Это совсем не так: операции, как правило, проведены блестяще: хирургу удаётся стабилизировать позвонки или провести виртуозное удаление грыжи, но боль, нейрогенная боль, простреливающая, жгущая, начинает развиваться, несмотря на отсутствие физиологической причины.
Международная ассоциация по изучению боли даёт такое определение FBSS: «Поясничные (или шейные) боли неизвестного происхождения либо персистирующие боли, которые сохраняются, несмотря на проведённое оперативное вмешательство, или возникающие после данного вмешательства в той же самой анатомической области».
На этом этапе лечения у пациента не остаётся больше других вариантов контроля боли, кроме хирургических. Один из способов устранения невралгии — прервать передачу болевых сигналов. Например, провести процедуру невротомии — её делают на нервной ткани, чтобы предотвратить передачу болевого сигнала. Но это рискованно, а самое главное, данная процедура необратима.
В результате, после длительного безуспешного консервативного и хирургического лечения, через 3–6 месяцев пациент с FBSS может стать инвалидом пожизненно!
Единственным обратимым методом управления хронической болью на сегодняшний момент является нейромодуляция (или нейростимуляция). Принцип действия — тот же: пресекается болевой сигнал, идущий в головной мозг. Но! В организме не происходят необратимые изменения, связанные с операцией. Врач (а после и сам пациент) при помощи имплантированного устройства «закрывает дверь» перед болью: пациент перестаёт ощущать боль в связи с тем, что сигнал не может пройти. Так как устраняем мы именно боль, а не маскируем воспалительный процесс, то результат достигнут: без побочных действий (нет химического изменения), всё обратимо (все клетки организма, все нейроны целы, можно выключить стимуляцию — и всё вернётся; следовательно, если через 15, 20 лет будет создана новая технология, пациент сможет её попробовать, так как отсутствуют необратимые процессы).
Принцип действия стимуляции
Боль — это сигнал, который идет от анатомической зоны через спинной мозг к головному, а тот воспринимает его как болевой. Чтобы прервать этот сигнал до того, как он дойдет до головного мозга, можно послать дополнительный электрический импульс прямо к спинному мозгу именно в том месте, где нервные окончания больного органа входят в него (болевой сигнал не сможет пройти, и головной мозг не получит сигнал о боли). Принцип действия основан на теории Рональда Мельзака (Великобритания) и Патрика Уолла (Канада), которая была опубликована в 1965 году в американском журнале «Science». И через два года, опираясь на эту теорию, американский хирург Норм Шили проводит операцию по стимуляции спинного мозга для контроля за болью у пациента, страдающего раком. Вскоре стимуляторы спинного мозга начали активно применяться в противоболевой терапии. Сейчас в мире ежегодно имплантируется около 100 000 систем, а к следующему десятилетию (по прогнозам специалистов) эта цифра возрастёт до 240 000, за счёт увеличения больных с хроническими заболеваниями, расширения географического применения данной терапии.
Сертифицированная для управления хронической болью в спине, шее, руках и ногах нейростимуляция является проверенной терапией, которая уже более 40 лет применяется врачами по всему миру для улучшения качества жизни пациента. В России нейростимуляция входит в квоту по нейрохирургическому высокотехнологичному лечению.
Первую операцию по SCS (стимуляция спинного мозга) в СССР провел в 1987 году в НИИ Нейрохиругии им. Н. Н. Бурденко нейрохирург, профессор В. А. Шабалов. С 1991 года в России стали применять отечественные модели «Нейроэлект» (разработчик — В. А. Шабалов совместно с Всероссийским научно-исследовательским институтом оптикофизических измерений). К сожалению, материалы и качество моделей не приносили стабильный долгосрочный эффект. Начиная с 1995 года, стали доступны американские имплантируемые системы. Но все равно, это были лишь единицы: всего 5–10 штук в год. И только с 2001 года при финансировании Министерства Здравоохранения и Академии наук РФ количество таких операций и клиник (в которых они проводились) резко возросло: с 1 клиники в 2001 году до 18 к настоящему времени. Количество же имплантированных систем SCS в России к 2013 году превысило 1000. Сейчас стимуляция спинного мозга проводится на современных высокотехнологичных аппаратах повсеместно. Однако, нейростимуляция — не излечение причины, вызывающей боль, и не лечение заболевания. Она является терапией, которая создана для маскировки боли (блокирует болевые сигналы до того, как они достигнут головного мозга). В основном, нейростимуляцию применяют для терапии Синдрома Оперированного Позвоночника (FBSS) или пост-ламинэктомического синдрома и других нейропатий.
Нейростимуляция снимает только нейропатическую боль, другие же виды боли (такие, как зубная, кишечная, периодическая, острая при травмах и пр.) останутся, чтобы организм мог правильно справляться с внешними и внутренними факторами.
Электронейростимуляция
Электронейростимуляция: суть метода, показания и противопоказания. Электронейростимуляция эффективно применяется в лечении позвоночника, суставов, нервной системы. Как проводятся процедуры.
Круглосуточно и без выходных
Обследование в день обращения без очередей
30% скидка на обследования ночью
Электронейростимуляция, или электродинамическая рефлексотерапия — это физиотерапевтический метод лечения, при котором используется чрескожное воздействие короткоимпульсным электрическим током высокой амплитуды на рефлексогенные зоны тела человека. Динамическая электронейростимуляция обладает выраженным обезболивающим эффектом, улучшает кровоснабжение и питание тканей. Применяется преимущественно для лечения хронических болей различного происхождения.
Статью проверил
Информация актуальна на 2021 год
Навигация
Показания к электронейростимуляции
ДЭНС является одним из самых эффективных методов лечения болевого синдрома без применения анальгезирующих препаратов. Показаниями служат перенесенные травмы, хроническое воспаление, ухудшение кровоснабжения, отраженные и фантомные боли. Динамическая электронейростимуляция — практически единственный физиотерапевтический метод, используемый у онкологических больных в комплексном лечении стойких болей.
Противопоказания
Эффект от процедур
Электронейростимуляция значительно снижает болевой синдром, способствует улучшению кровоснабжения и питания тканей, оптимизации мышечного тонуса и общему улучшению самочувствия.
Побочные эффекты, осложнения
Иногда встречается индивидуальная непереносимость — повышенная чувствительность к воздействию высокоамплитудного тока. При мочекаменной и желчекаменной болезнях и тромбофлебите есть риск отрыва тромба или отхождения камней.
Курс электронейростимуляции
В зависимости от выраженности болевых ощущений курс может составлять от 3 до 10 процедур и повторяться каждые 3-6 месяцев.
Специалисты-физиотерапевты
В клиниках ЦМРТ работают физиотерапевты, владеющие навыком проведения динамической электронейростимуляции пациентам с различными заболеваниями. Современное оборудование дает возможность оптимально подобрать параметры процедуры.
Где и как записаться
Записаться на электронейростимуляцию в центрах ЦМРТ вы можно по телефону или заполнив форму обратной связи на сайте.
Сэкономим ваше время
Мы перезвоним в течении 15 минут и ответим на все ваши
вопросы.
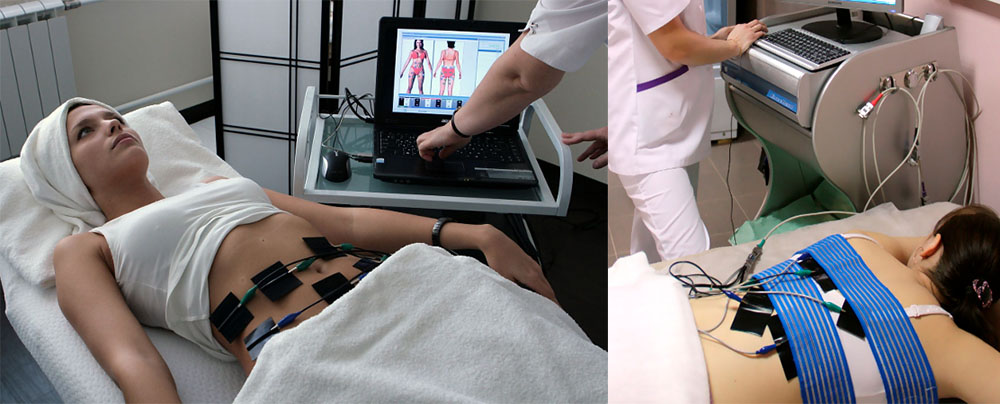
Если вы косметолог, физиотерапевт или просто интересуетесь аппаратной косметологией, то вы наверняка слышали такие термины, как миостимуляция и нейростимуляция или их зарубежные обозначения EMS и TENS. Что каждый из этих терминов означает, есть ли среди них отличия или это одно и тоже? Давайте разберемся.
Миостимуляция
Импульсы тока воздействуют непосредственно на мышцы, заставляя их сокращаться. Различные комбинации импульсов, силы тока и расстановки электродов позволяют добиться различных результатов. Будь то простая накачка мышцы путем его сокращения и расслабления, восстановление работоспособности мышцы после травмы или релаксация для снятия напряжения. За счет определенного воздействия тока на мышцы, можно, например, сжечь лишний жир, улучшить кровообращение и вывести продукты распада через лимфоотток.
Нейростимуляция
Воздействие на нервные окончания можно добиться, имея отдельные электроды с разной полярностью. Расставив электроды определенным образом, можно заставить ток проходить непосредственно через нервы. Например при лечение артрита используется интерференционный ток. Перекрестное наложение четырех электродов на колено дает необходимый эффект. А специальная программа направляет определенный импульс тока. Так проходил процедура на аппарате с функцией нейростимуляции.
Подобным методом можно лечить множество болезней опорно-двигательного аппарата (артрит, бурсит, артроз, остеохондроз. ) и способствовать быстрому восстановления суставов после травм.
Что выбрать?
Миостимулятор ЭСМА Галант
Выбор среди линейки ЭСМА
Все аппараты ЭСМА объединяют в себе оба типа электростимуляции и имеют возможность проводить процедуры миостимуляции и нейростимуляции. Линейка компьютерных аппаратов ЭСМА обладает дополнительными возможностями за счет наличия импульсного моделируемого тока и расширенного списка процедур. Для более подробного ознакомления вы всегда можете связаться с менеджерами нашей компании. Они помогут подобрать аппарат конкретно под ваши нужды.
Компьютерный физиотерапевтический комплекс ЭСМА Профи