Нейрогенная дисфагия что это
Нейрогенная дисфагия что это
Достаточно часто дисфагия является одним из симптомов заболевания центральной или периферической нервной системы. Для акта глотания требуется скоординированное действие множества мышц, работа сложных нервных путей. Дисфагия может стать следствием поражения коры головного мозга, базальных ганглиев, ствола головного мозга или мозжечка. Этиологическим фактором таких нарушений может стать нарушение мозгового кровообращения, травма головного мозга, доброкачественные или злокачественные опухоли, церебральный паралич, миастения, рассеянный склероз.
Также причиной дисфагии часто являются дегенеративные заболевания, например, болезнь Альцгеймера, болезнь Паркинсона, болезнь Гентингтона, болезнь Вилсона, боковой амиотрофический склероз, деменция (фронтотемпоральная, деменция с тельцами Леви, сосудистая), оливопонтоцеребеллярная атрофия, прогрессирующий надъядерный паралич. Наконец, к тяжелой дисфагии может привести ятрогенное повреждение волокон IX, X и XII пар черепных нервов.
Наиболее частой причиной нейрогенной дисфагии является острое нарушение мозгового кровообращения в коре головного мозга. При инсульте дисфагия обычно сочетается с гемиплегией. Тем не менее, в случае небольшого лакунарного инфаркта или поражения специфического отдела мозга дисфагия может быть единственным симптомом. У большинства пациентов, перенесших инсульт, функция глотания восстанавливается. Длительно сохраняющаяся дисфагия является неблагоприятным прогностическим фактором в отношении смертности и развития осложнений.
Соответственно, у всех пациентов с инсультом важно оценивать функцию глотания, а сам инсульт нужно включать в список возможных причин при проведении дифференциальной диагностики изолированной дисфагии.
Наиболее частой причиной периферической нейрогенной дисфагии является поражение IX, X или XII пар черепных нервов. Из них чаще всего встречается повреждение X пары, которое может произойти в ходе операций на основании черепа, позвоночника или во время каротидной эндартерэктомии. Повреждение возвратного гортанного нерва в большинстве случаев проявляется односторонним параличом голосовой складки, который может сочетаться с дисфункцией перстнеглоточной мышцы. При поражении верхних отделов блуждающего нерва дисфагия возникает чаще, потому что парализованная голосовая складка находится в латеральном положении, и смыкание голосовой щели становится невозможным. Гораздо важнее, что нарушение функции верхнего гортанного нерва приводит к потере чувствительности глотки и гортани, что сильно увеличивает риск аспирации.
а) Дифференциальный диагноз при нейрогенной дисфагии. Дисфагия является достаточно частым симптомом всех упоминавшихся выше расстройств. Из-за этого поиск истинной причины может стать затруднительным, потому что она может скрываться за сопутствующим неврологическим заболеванием. У пациентов с нейродегенеративными заболеваниями дисфагия обычно прогрессирует постепенно. Поэтому внезапное появление дисфагии или резкое ухудшение функции глотания должно стать поводом к поиску других причин, например, опухолей, стриктур, дивертикулов.
б) Обследование при нейрогенной дисфагии. У всех пациентов с дисфагией необходимо оценить наличие сопутствующих неврологических симптомов, например, дизартрии, притупления эмоций, небно-глоточной недостаточности, изменений зрения. Для диагностики возможных системных неврологических заболеваний требуется консультация невролога. И хотя у некоторых пациентов с дисфагией причину неврологических нарушений выявить несложно (инсульт, травма, ятрогенное повреждение нервов), некоторые заболевания могут начинаться исподволь, а дисфагия может оказаться одной из первых жалоб. Например, у пациентов с миастенией, заболеванием, которое поражает нервно-мышечные синапсы, выраженность дисфагии может прогрессировать в течение дня или во время приема пищи.
Нередко поражаются все мышцы гортани, полости рта и мягкого неба, а функция перстнеглоточной мышцы остается нормальной. Из-за небно-глоточной недостаточности пища может попадать в полость носа, речь становится гнусавой. При видеофлуороскопии определяется нарушение ротовой и глоточной фаз глотания. И хотя в основе миастении лежит формирование антител к никотиновым ацетилхолиновым рецепторам, тест на определение уровня антител имеет низкую чувствительность (60%). При наличии обоснованного подозрения на диагноз миастении нужно провести терапевтическую пробу с пиридостигмином. Если требуется дополнительная диагностика, можно провести одноэлектродную электромиографию. Другим примером является боковой амиотрофический склероз, при котором постепенная гибель моторных нейронов ведет к бульбарному параличу. По мере прогрессирования заболевания пациентам оказывается все сложнее проглатывать твердую пищу, поскольку мышцы не обладают достаточной силой для проведения нормальной ротовой и глоточной фаз глотания. Слабость и невозможность расслабления перстнеглоточной мышцы ведет к уменьшению просвета верхнего пищеводного сфинктера, что усугубляет дисфагию. Очень часто боковой амиотрофический склероз проявляется дисфагией, потерей речи, рецидивирующими эпизодами аспирационной пневмонии, которым часто сопутствует дизартрия (медленная, неразборчивая речь).
При подозрении на нейрогенную природу дисфагии пациентам рекомендуется проведение FEES, т. к. данный метод диагностики характеризует высокая чувствительность в отношении аспирации. Тем не менее, золотым стандартом диагностики все еще остается видеофлюороскопия с барием, которая, в отличие от FEES, позволяет непосредственно визуализировать ротовую стадию глотания, начало глотательного рефлекса и прохождение болюса по глотке.
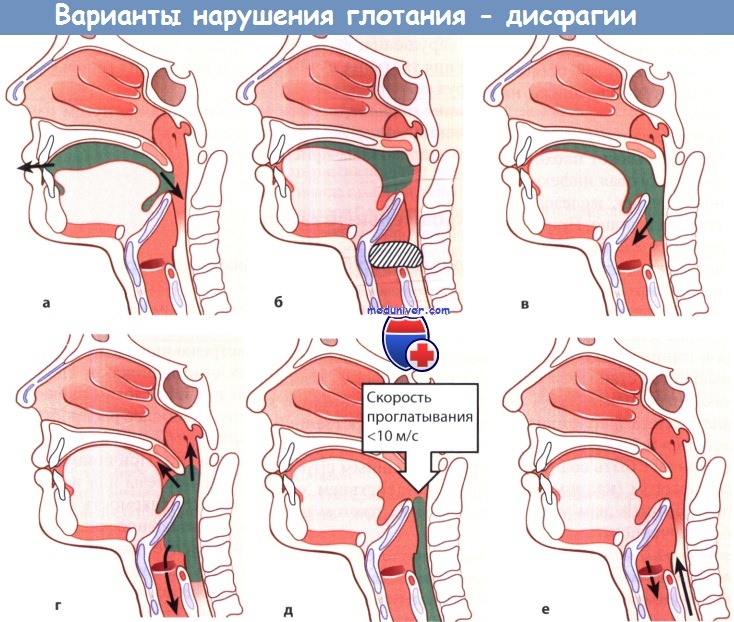
а Слюнотечение. б Ощущение кома в горле.
в Аспирация в гортань. г Регургитация.
д Одинофагия. е Послеглотательная аспирация.
в) Лечение нейрогенной дисфагии. Учитывая тот факт, что нейрогенная дисфагия может быть обусловлена множеством неврологических заболеваний, которые имеют центральную или периферическую природу, тактика лечения будет напрямую зависеть от этиологии. Основной целью лечения является предотвращение аспирации и нормализация питания. Если из-за выраженной дисфагии пациент теряет возможность удовлетворять свои потребности в пище, требуется наложение гастростомы.
Для уменьшения выраженности аспирации могут использоваться позиционные маневры и глотательные упражнения, которые уже обсуждались выше. Консистенция пищи во многом зависит от характера дисфагии, она должна подбираться таким образом, чтобы максимально упростить глотание. Для большинства пациентов с нейрогенной дисфагией жидкости представляют большую сложность, чем твердая пища. Следовательно, в подобных случаях нужно стараться повысить вязкость употребляемой жидкости.
Пациенты с ятрогенным повреждением блуждающего нерва (возвратного гортанного и/или верхнего гортанного) часто отмечают значительное улучшение функции глотания после хирургического лечения, направленного на улучшение смыкания голосовой щели (инъекционная ларингопластика, медиализационная ларингопластика с аддукцией черпаловидного хряща), а также после миотомии перстнеглоточной мышцы, в ходе которой уменьшается сопротивление верхнего пищеводного сфинктера.
В таких случаях полезной может оказаться и фарингопластика, позволяющая свести к минимуму скопление слизи в грушевидном синусе пораженной стороны. При системных неврологических заболеваниях и более диффузной нейропатии можно выполнить миотомию перстнеглоточной мышцы или введение в нее ботулотоксина, если при дисфункции перстнеглоточной мышцы сохраняются ротовая фаза глотания, перистальтика глотки и глотательные рефлексы. Но, к сожалению, у многих пациентов с нейрогенной дисфагией имеется нарушение описанных выше составляющих компонентов глотания, поэтому перстнеглоточная миотомия или терапия ботулотоксином окажутся неэффективными.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Дисфагия: симптомы, причины и лечение заболевания
Что такое дисфагия
Дисфагия – это нарушение сложного рефлекторного глотательного акта. Код по МКБ-10 – R13. Это вторичный патологический процесс, который развивается на фоне других заболеваний. Такое состояние проявляется невозможностью или затруднением глотания, болевыми ощущениями при глотании, попаданием жидкости или пищи в трахею, гортань и нос.
Дисфагию нужно отличать от одинофагии, которая определяется как ощущение боли при прохождении пищи по пищеводу. Также это состояния необходимо отличать от ощущения комка в горле, когда человек чувствует, что что-то застряло в задней части горла. В данном случае, дисфагия является симптомом, который появляется только при попытке проглатывания.
Основные причины
Проблемы с прохождением пищи через глотку и проксимальный отдел пищевода вызваны следующими причинами:
Дисфагия является одним из наиболее частых последствий инсульта и черепно-мозговых травм.
Общие симптомы дисфагии
На начальной стадии патологии пациенты жалуются на проблемы при глотании твердой пищи, которые сопровождаются дискомфортом в области гортани. Характерная симптоматика при этом расстройстве следующая:
По мере прогрессирования патологии у человека появляются проблемы с глотанием жидкостей. Возникает тревожность по поводу приема пищи, попадание еды в дыхательные органы. Если не предпринимать никаких способов коррекции, то у человека ухудшается общее состояние организма, а также значительно уменьшается масса тела.
Классификация и симптоматика
Патология различается в зависимости от места образования очагов поражения, причин и степени тяжести.
| По месту образования | |
|---|---|
| Ротоглоточная (орофарингеальная) | Местом поражения становится зона ротоглотки. Пищевой ком с трудом двигается из глотки в пищевод. Во время сглатывания ребенок начинает давиться, вследствие чего пища попадает в трахею или носовую полость. Ротоглоточная дисфагия возникает в результате нарушения работы нервно-мышечной связи. Характерен сильный кашель, повышенное слюноотделение. Чтобы пища прошла по пищеводу, малышу приходится делать усилия. |
| Пищеводная | Поражение приходится на нижнюю область пищевода, а сложности глотания появляются в зоне шейного отдела. Симптоматика пищеводной дисфагии схожа с ротоглоточной, поэтому точный диагноз может поставить врач в ходе обследования. Характерна частая отрыжка с кислым привкусом, сильная изжога, болевые ощущения грудной полости. |
| Крикофарингеальная | Расстройство сокращений некоторых волокон, что является причиной расслабления перстневидно-глоточной мышцы. Это способствует выпиранию стенок пищевода и формированию патологий легких. |
| По виду | |
|---|---|
| Парадоксальная | Ребенок с трудом глотает, но твердая пища проходит лучше, чем жидкая. Зачастую возникает на фоне заболеваний пищевода. При наличии опухолевых новообразований малыш может начать отказываться от твердой пищи, затем от полужидкой и от напитков. Бывают случаи, когда дисфагия пропадает. Но это мнимая ремиссия и нарушение в скором времени даст о себе знать. |
| Нейрогенная | Поражена нервная система. Затруднено формирование пищевого комка в полости рта или комок просто не проходит по пищеводу. Причиной нейрогенной дисфагии может стать серьезная черепно-мозговая травма, а также инсульт. |
| Сидеропеническая | Дистрофические изменения слизистых оболочек пищевода. Об этом может говорить дефицит железа и питательных элементов в организме, что приводит к патологическим изменениям глотательных мышц. Может быть как генетическим, так и приобретенным нарушением. |
| Психогенная | Возникает из-за частых стрессов и нервных напряжений. Во время приема пищи малыш ощущает «ком» в горле и боль в зоне груди. Может возникать сильная изжога. |
| По причине возникновения | |
|---|---|
| Функциональная (нервная) | Нарушение работы пищевода, возникшее вследствие нарушения нервной системы. Ребенок с трудом глотает пищу, может отказываться от еды, рвотные рефлексы, возникают нарушения дыхательного процесса и сна. |
| Органическая | Как результат заболеваний, которые привели к нарушениям ротоглотки и пищевода. |
Диагностика
После поступления больного в отделение, проводится оценка качества глотания по специальной шкале оценки дисфагии.
По выраженности этой патологии выделяют 4 степени. При первой есть проблемы с проглатыванием твердых продуктов, при второй человек может проглатывать только жидкую пищу. При третьей степени есть сложности с проглатыванием и твердой, и жидкой пищи, а при четвертой человек не может глотать даже собственную слюну.
При сборе анамнеза необходимо уточнить:
Выявление проблем при глотании, как правило, не представляет особых трудностей по причине типичной клинической картины этого состояния. Но основным моментом является диагностика заболеваний, которые могли стать причиной этого нарушения.
Используются следующие способы диагностики:
Лечение дисфагии
Как будет проходить исправление дисфагии, зависит от разновидности нарушения:
Особенности логопедической работы
Выделим основные методы логопедической работы:
Упражнения для восстановления глотания
Для примера приведем ряд упражнений, которые помогают восстановить нормальный процесс глотания:
Упражнения для восстановления дыхания
Также нужно выполнять упражнения, которые направлены на отработку ритмизированного дыхания с чередованием вдоха и выдоха через нос и рот (корпус прямой, положение – либо на стуле, либо стоя). Через неделю после начала терапии добавляются упражнения для укрепления мышц шеи и гортани. Это поднимание, опускание плеч, повороты головы в разные стороны.
Помощь, которую оказывает логопед на ранних этапах заболевания, является основой успешной терапии на дальнейших этапах реабилитации.
Лечить дисфагию необходимо комплексно, т.е. важна совместная работа и поддержание контакта логопеда с другими специалистами для построения и согласования лечебного процесса. Важно налаживать контакт с пациентом, проводя восстановительные занятия, а также консультируя и поддерживая самого больного и его окружение.
Управление нейрогенной дисфагией: использование загустителя жидкостей и пищи (анализ двух клинических случаев)
В статье анализируются преимущества, которые дает использование загустителя в управлении нейрогенной дисфагией различной этиологии на примере двух случаев: с крикофарингеальной дисфункцией и замедлением инициации глотательного рефлекса.
The paper addresses the advantages of using food thickener in management of neurogenic dysphagia with different etiology (cricopharyngeal dysfunction and delayed swallowing reflex cases).
Нарушение глотания, «дисфагия», — термин, который обозначает любое затруднение или дискомфорт при продвижении пищи изо рта в желудок, и является общим названием расстройств акта глотания [1]. Глотание — это настолько тонкая и точно координированная последовательность событий, захватывающих значительное анатомическое «пространство» от губ до кардии, что нарушение возможно на различных этапах и по различным причинам, обусловливая диагностические сложности и терапевтические трудности при заболеваниях нервной системы. Нейрогенная дисфагия наблюдается при поражении нервной системы и мышц, участвующих в глотании, и может быть обусловлена нейрочувствительной и/или нейродвигательной дисфункцией и/или нарушением функций центральной обработки [1, 2].
Дисфагия — весьма распространенная проблема в неврологической практике, среди больных, нуждающихся в длительном уходе, а также старых людей [3–5]. Лучшее медицинское обслуживание, совершенствование медикаментозного лечения и прогресс медицины улучшают вероятность продления жизни. Число людей в возрасте старше 65 лет быстро растет. По расчетам Национального исследовательского совета Национальной академии США (National Research Council of National Academy of Sciences of the United States, NRC NAS), пропорция людей в возрасте 65+ к группе 20–64-летних к 2050 году увеличится на 80%, что делает совершенствование управления дисфагией особенно актуальным [6]. Затруднения глотания, являясь факторами риска аспирации и пневмонии (вплоть до развития дыхательной недостаточности), дегидратации и неудовлетворительного питания, зачастую приводят к плохому функциональному и жизненному прогнозу и социальной дезадаптации [7–9].
Профилактика дисфагии при поражении нервной системы или неврологическом заболевании невозможна. Однако при адекватной оценке и лечении расстройств, возникающих в результате дисфагии, можно предотвратить осложнения, требующие применения дорогостоящих методов лечения. Самым распространенным и очевидным методом в реабилитации дисфагии является диетический, который подразумевает подбор пищи определенной консистенции и изменение вязкости жидкостей, глотание которых было бы безопаснее и эффективнее [10, 11]. Цель этой статьи продемонстрировать на примере двух разных больных с нарушенным глотанием расширение возможностей управления нейрогенной дисфагией при использовании загустителя.
Материалы и методы обследования
Анализировались истории болезни двух пациентов с нейрогенной дисфагией. Случай 1: тяжелая постинсультная дисфагия (бульбарный синдром, синдром нарушения защиты дыхательных путей, крикофарингеальная дисфункция с аспирацией), искусственное кормление через назогастральный зонд, умеренная дисфония, легкая дизартрия. Случай 2: умеренная нейрогенная дисфагия (замедление инициации глотательного рефлекса, высокий риск аспирации «жидких» жидкостей, легкая дегидратация; замедление очищения пищевода); гастроэзофагеальная рефлюксная болезнь (ГЭРБ); хронический гастрит, холецистолитиаз, хронический панкреатит).
Диагностическая программа состояла из: 1) заполнения опросника Eating Attitude Test-10 (EAT-10) [12]; 2) клинического обследования (оценка неврологического и соматического статуса, наблюдение во время глотания различных видов и объемов жидкости и пищи, исследование дыхательной системы и анализ трофологического статуса; 2) гибкой носовой эндоскопии до и во время акта глотания; 3) видеорентгеноскопии акта глотания; 4) магнитно-резонансной томографии (МРТ) головы. Эндоскопическое и видеорентгеноскопическое исследование глотания проводилось с использованием загустителя Ресурс Тикен Ап Клиа (Resource Thicken Up Clear).
Результаты
Случай 1. Больной К., 74 лет. Поступил в научный центр неврологии РАМН с жалобами на невозможность глотать (даже слюну); гнусавый оттенок голоса; похудание. Нарушение глотания возникли после острого нарушения мозгового кровообращения (ОНМК) с образованием ишемического очага в продолговатом мозге (верифицирован при МРТ). За месяц похудел более чем на 10% от массы тела. Объективно: индекс массы тела (ИМТ) = 21,5. Напряжение мимической мускулатуры симметричное, чуть снижено; сила жевательных мышц удовлетворительная. Открывание рта (на 3 см) и движения нижней челюсти умеренно ограничены. Гипестезия лица справа. Асимметрия носогубных складок, хуже показывал зубы справа. Слабость периоральной мускулатуры. Кормление через назогастральный зонд. Часто сплевывал слюну (слюна вязкая, пенистая, белесая).Фонация ограничена, мягкое небо за корнем языка; рефлекс с него отсутствует, глоточный рефлекс снижен. При питье воды первый глоток не вызвал видимых изменений, после второго глотка слабый кашель, «увлажнение» голоса. Голос тихий, периодически «влажный», иногда с носовым оттенком. Движения языка ограничены в стороны, сила умеренно снижена в правой половине. Язык влажный, краевая атрофия слева. Элементы дизартрии. Симптомы орального автоматизма. Сила в мышцах шеи удовлетворительная. Дыханием управлял. Речевой выдох укорочен. Кашлевой толчок умеренно ослаблен. Счет по опроснику EAT-10 = 36. При гибкой носовой эндоскопии (рис. 1) выявлено: гиперемия и отечность слизистых носа, глотки и гортани с участками атрофии слизистой носа, задней стенки глотки, левого грушевидного кармана; неполное смыкание мягкого неба с задней стенкой глотки при функциональных пробах. При глотке из ротоглотки в носоглотку выдавливалась белесая густая слизь. Умеренное сужение полости глотки в переднезаднем размере. Умеренное количество слизи в грушевидных карманах (больше справа) и перед входом в пищевод. Чувствительность слизистой значительно снижена, S > D. Голосовая щель широкая. Между голосовыми складками спереди слизь. Правая половина гортани отстает. Голосовая щель смыкается полностью. При проверке глотания (жидкий болюс и пюре: 2–3 мл) зарегистрировано накопление обоих видов болюса на стенках глотки (больше пюре), в валлекулах, в грушевидных карманах (D > S) и перед входом в пищевод. Часть болюса перетекала через заднеправые отделы в преддверие гортани, а затем в подскладковое пространство без откашливания. Аспирированный болюс откашливался по просьбе. При видеорентгеноскопии акта глотания отмечен остаток болюса на стенках и структурах глотки (D > S); дополнительные глотки с усилием, провоцировавшие нарастание крикофарингеальной дисфункции; аспирация. Альбумин в крови на нижней границе нормы. Больному проводилась функциональная электростимуляция по индивидуальной программе с использованием аппарата VocaSTIM с положительным результатом. После повторной эндоскопии глотания с использованием болюсов, загущенных Ресурс Тикен Ап Клиа, стала возможной безопасная тренировка маленькими болюсами загущенного до консистенции сиропа водного настоя ромашки. Прибавил в весе на 1 кг. У этого больного этиология дисфагии ясна — стволовой инсульт.
Случай 2. Больная А., 60 лет. Поступила в научный центр неврологии РАМН с жалобами на выраженные затруднения при глотании жидкостей. Для того чтобы сделать глоток, вынуждена была значительно сокращать его объем; долго удерживать болюс в преддверии рта, причмокивая губами и выбирая момент; наклонять голову вперед; натуживаться/напрягать шею и только после этого глотать (но только лишь небольшую часть болюса). Часто жидкость «шла не туда», при этом либо закашливалась, либо успевала выплюнуть. Если в таком случае возникал рвотный позыв, то как будто срабатывал «лифт», и жидкий болюс успешно попадал в пищевод. С плотной пищей вышеописанные проблемы возникали редко. Трапеза значительно удлинилась и сопровождалась постоянной отрыжкой воздухом. Дисфагия возникла за 4 года до обращения, была эпизодической и, как правило, после физической нагрузки или эмоционального перенапряжения. Постепенно продолжительность эпизодов нарушенного глотания увеличивалась, а «светлые» промежутки сокращались. Последние 3 месяца перед поступлением затруднения глотания увеличились: удавалось выпивать в течение суток не более полулитра жидкости, а последние дни — только несколько глотков. Испытывала постоянную жажду, очень мало ела из-за сухости во рту. За 3 месяца похудела на 19,4% от массы тела. В течение многих лет занималась садом/огородом: обрабатывала 30 соток для продажи полученного урожая (с ручным поливом). Объективно: ИМТ = 28,1. Сухость слизистой ротовой полости, языка; снижение тургора кожи. Язык густо обложен белым налетом. Изменен стереотип питья: причмокивая, долго удерживала минимальный объем в преддверии рта, пожевывала, наклоняла голову к груди, с усилием глотала: что-то проглатывала, что-то сплевывала. Иногда этот процесс сопровождался рвотными движениями, однократно кашлем. В процессе трапезы огорчалась, нервничала. Во время глотка подвижность подъязычной кости была значительно ограничена. Счет по опроснику EAT-10 = 27. При видеорентгеноскопии акта глотания (рис. 2) зарегистрировано пролонгирование удержания жидкого болюса в преддверии рта; все глотки осуществлялись с напряжением, усилием и наклоном головы к груди; фиксировались дополнительные глотки; замедление инициации глотательного рефлекса на 3–4 секунды; эпизоды сокращения мягкого неба при сохраняющейся неподвижности подъязычной кости/эпизоды неподвижности обеих структур при достижении болюса валлекул или грушевидных карманов; в последнем случае отмечена регургитация болюса в рот; замедление очищения пищевода. На МРТ головного мозга — единичные супратенториальные очаги сосудистого генеза. Использование загустителя Ресурс Тикен Ап Клиа сразу же изменило клиническую ситуацию. Сначала применялись жидкости, загущенные до консистенции крема, затем — они чередовались с консистенцией сиропа, а затем использовалась комбинация сиропоподобной консистенции с незагущенной жидкостью. Восстановился водный баланс. Появилась уверенность и спокойствие во время трапезы. Больной проводилась функциональная электростимуляция по индивидуальной программе с использованием аппарата VocaSTIM. Стал меняться стереотип питья, сократилось время трапезы. При видеорентгеноскопии акта глотания зафиксировано сокращение отсрочки глотательного рефлекса, уменьшение дополнительных глотков и напряжения при глотании, сокращение времени задержки болюса во рту. Прибавила в весе на 6 кг. У этой больной с изолированным нарушением инициации глотательного рефлекса трудно однозначно обозначить причину и уровень «поломки» механизма доставки информации от чувствительных рецепторов рта, глотки и гортани до корковых центров и обратно с реализацией двигательных ответов. Скорее всего, проблема формировалась долго и была обусловлена повреждением рецепторов вследствие ГЭРБ на фоне длительной и не физиологичной физической нагрузки.
Обсуждение
Осложнения дисфагии обусловлены: 1) снижением эффективности глотания (недостаточность питания/истощение и/или обезвоживание, которое усугубляется слюнотечением) и 2) нарушением безопасности глотания (удушье с закупоркой дыхательных путей и дыхательной недостаточностью или чаще аспирацией (трахеобронхит, пневмония, ателектаз и/или эмпиема)). Потеря удовольствия от еды и питья, ожидание проблем, которые возникают ежедневно, переносятся очень эмоционально и тяжело. В результате качество жизни ухудшается, развивается депрессия и десоциализация. Страх задохнуться и умереть, необычность испытываемых ощущений, тщетность попыток объяснить всю тревожность ситуации и описать свои проблемы, которые возникают при каждой трапезе, заставляют «ходить по врачам». Однако жалобы столь экзотичны для обычной практики врачей, не испытывающих проблем с глотанием, что нередко таких пациентов направляют к психиатру (как например, во втором случае). Близкий счет по EAT-10 у наших больных при разной тяжести дисфагии как раз свидетельствует, как остро воспринимается угроза аспирации. «Жидкие» жидкости создают наибольший риск аспирации для больных с нейрогенной дисфагией [13]. В то время как простая модификация пищи и загущение жидкости могут привести к значительному улучшению самочувствия, настроения и состояния, сокращая риск небезопасного глотка, обеспечивая эффективную доставку жидкости и нутриентов и возможность тренировки самой функции глотания. Во-первых, загущенные жидкости легче контролировать, поскольку повышенная вязкость обеспечивает более медленное перемещение болюса как из ротовой полости, так и по глотке. Так, во втором случае применение загустителя сократило опасность аспирации стекающей в глотку жидкости, когда дыхательные пути не защищены. Во-вторых, загущенные жидкости способствуют увеличению продолжительности сокращений глотки и открытия верхнего пищеводного сфинктера (первый случай). Хотя сама по себе модификация диеты не лечит лежащее в основе возникновения дисфагии неврологическое заболевание [14]. Раньше в клинической практике мы использовали продукты, которые готовятся с загустителями или имеют загущенную консистенцию (например, кисели фруктовые, молочный, овсяный, гороховый). В этом году в России появился в продаже загуститель Ресурс Тикен Ап Клиа, предназначенный для пациентов старше 3 лет, в составе которого используется не крахмал, а ксантановая камедь. Он имеет целый ряд исключительно важных качеств, которые мы по достоинству оценили: 1) очень быстро и легко готовится; сразу же можно использовать; 2) нужная степень густоты сохраняется в течение долгого времени; 3) загущает широкий спектр напитков: как горячих, так и холодных; кислых, сладких, нейтральных (например, фруктовый сок, коктейли), а также богатых белками или жирами (молоко, супы); 4) продукты и напитки можно затем охлаждать, замораживать или разогревать; 5) для всех видов жидкостей пригодна одна и та же дозировка, чтобы получить нужную консистенцию; 6) снижает риск аспирации, облегчает глотание, сокращает продолжительность трапезы; 7) не фракционируется в ротовой полости из-за воздействия амилазы слюны; 8) жидкость легко усваивается в желудочно-кишечном тракте, устраняя дегидратацию; 9) после загущения не меняет прозрачность, вкус, цвет и запах жидкости; не образует комочков; 10) экономичен. Все это не только способствует реализации программы реабилитации жизнеобеспечивающей функции глотания, но и обеспечивает приверженность больного и его родственников, а также участвующего медицинского персонала, для корректного выполнения рекомендаций и достижения необходимого результата.
Выводы
Литература
ФГБУ НЦН РАМН, Москва

_575.jpg)