Невралгия тройничного нерва
Невралгия тройничного нерва (тригеминальная невралгия, болезнь Фозергиля) — хроническое заболевание, проявляющееся приступами интенсивной, стреляющей боли в зонах иннервации тройничного нерва. Международной Ассоциацией по изучению боли (IASP-International Assosiation for the Study of Pain) невралгия тройничного нерва определяется как синдром, характеризующийся внезапными, кратковременными, интенсивными, повторяющимися болями в зоне иннервации одной или нескольких ветвей тройничного нерва, обычно с одной стороны лица. Приступы нестерпимой боли вынуждают больных прекращать активную деятельность, отказываться от приема пищи, пренебрегать правилами личной гигиены, что приводит к моральной и физической депрессии.
Клиническая картина
Невралгия тройничного нерва характеризуется кратковременными (от нескольких секунд до 2 минут) приступами интенсивных, простреливающих болей. Они ограничены зоной иннервации обычно второй и/или третьей ветвей тройничного нерва (в 5 % случаев — в области первой ветви). Боль чаще односторонняя и никогда не переходит на другую сторону. Больные описывают подобные мучительные приступы как «удар тока». Во время приступа больные «замирают», боясь шелохнуться и усилить боль, реже — растирают щёку. Часто боль вызывает спазм мышц лица поражённой стороны — болевой тик. Частота приступов может варьировать от единичных до практически постоянных. Пациенты живут в страхе ожидания очередного приступа на фоне приема больших доз препаратов карбамазепинового ряда (тегретол, финлепсин и др.). В межприступный период боль отсутствует. Приступы возникают спонтанно, либо при разговоре, жевании, умывании, бритье, чистке зубов. Триггерные (запускающие приступ) зоны обычно расположены в области носогубного треугольника. Пациент может жаловаться на боль в районе ушей, глаз, губ, носа, кожи головы, лба, щек, в зубах, и/или челюстях. Локализация боли, как правило, обусловлена индивидуальными особенностями расположения тройничного нерва.
Сложности диагностики
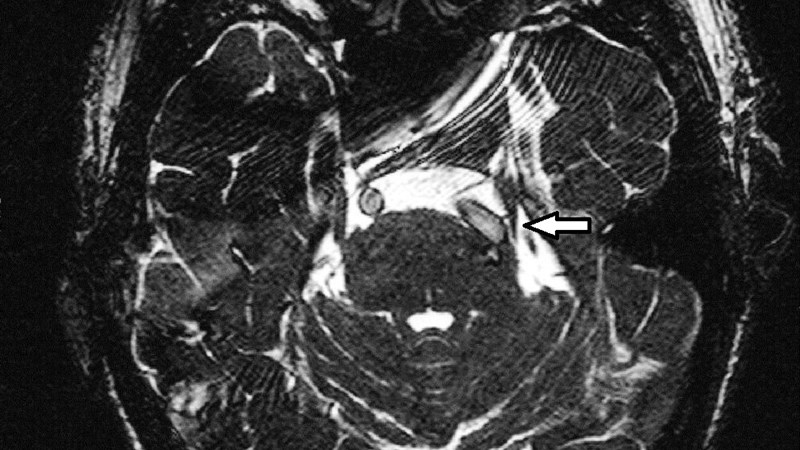
К сожалению, несмотря на «яркую», характерную картину заболевания, определенные сложности в диагностике невралгии тройничного нерва существуют и по сей день. Обусловлено это тем фактом, что, несмотря на существующие четко сформулированные критерии классической невралгии тройничного нерва, многие специалисты объединяют под флагом невралгии любую боль в лице, тем самым уводя пациентов с пути верного диагностического направления. В результате пациенты годами проходят курсы безуспешного консервативного лечения у неврологов, стоматологов, челюстно-лицевых хирургов и других специалистов, пытающихся помочь пациентам в борьбе с изнуряющей нестерпимой болью. Пациентам выполняются экстракции зубов, различные манипуляции в зоне выхода ветвей тройничного нерва (многократные блокады, химические, термические методы воздействия, костные декомпрессии ветвей в месте выхода их из черепа) тем самым приводя к изменению характера боли, ее временного снижения, однако не устраняя истинную причину. С целью исключения объемного процесса, демиленизирующего процесса, которые также могут приводить к возникновению болевого тригеминального синдрома или симптоматической невралгии, всем пациентам в обязательном порядке выполняется стандартное МРТ исследование. «Увидеть» причину можно при выполнении исследования в специальном режиме «Fiesta», который позволяет уточнить место и характер нейроваскулярного конфликта и помощь нейрохирургу в планировании дальнейшего лечения. Однако, следует подчеркнуть, что при определении показаний к лечению, в первую очередь врач должен ориентироваться на клиническую картину заболевания, то есть на степень выраженности характерных симптомов!
Причина невралгии тройничного нерва
В результате многочисленных исследований было установлено, что причина невралгии тройничного нерва заключается в возникновении нейроваскулярного конфликта. Как следует из названия, причина заболевания кроется в месте соприкосновения сосуда и корешка троиничного нерва у места его выхода из ствола головного мозга в области, так называемого, мостомозжечкового угла. Другими словами, боль в лице (бровь, верхняя и нижняя челюсть) – являются лишь надводной частью айсберга. Таким образом, становится очевидным, что любые манипуляции на поверхности не устраняют причину заболевания.
Center Neuro — это объединение специалистов из разных клиник, которые занимаются диагностикой и лечением невралгии тройничного нерва и других патологий
Разновидности невралгии тройничного нерва
Невралгия тройничного нерва
Невралгия тройничного нерва (лицевая или тригеминальная невралгия) — это заболевание периферической нервной системы, характеризующееся кратковременными, интенсивными и повторяющимися болевыми ощущениями в области иннервации одной или нескольких ветвей нерва. Свое название нерв получил из-за наличия в нем трех ветвей: глазная (верхняя), верхнечелюстная (средняя), нижнечелюстная (нижняя).
Самостоятельно диагностировать патологию крайне трудно из-за неспецифических симптомов, присущих многим болезням (например, стоматологическим). Именно поэтому при возникновении любых неприятных ощущений в области лица необходимо своевременно обращаться к неврологу. Невралгия тройничного нерва чаще поражает взрослых, особенно пожилых и чаще встречается у женщин.
Патогенез до конца не ясен. В настоящее время считают, что заболевание возникает в результате сдавливания тройничного нерва (в месте его выхода из моста) извилистыми, патологически изменёнными сосудами или, реже, опухолью. В результате сдавления корешок нерва, прилегающий к мосту головного мозга, подвергается демиелинизации. Этой причиной объясняется до 80-90 % случаев заболевания. Редко у больных с рассеянным склерозом образуется бляшка в области чувствительного ядра тройничного нерва, что приводит к невралгии.
К факторам, наиболее часто провоцирующим развитие заболевания, относятся: защемление тройничного нерва (травмы ВНЧС, врожденные аномалии развития костных структур черепа, опухоли головного мозга и лицевой области, патологические расширения сосудов и т.д.); вирусное поражение нерва (герпетическая инфекция, полиомиелит); одонтогенные инфекции (“неудачное” пломбирование или удаление зубов или иные хирургические вмешательства в области лица и ротовой полости, реакция на анестезию зубных каналов, зубной флюс).
Симптомы невралгии тройничного нерва
Боль отмечается в зоне иннервации одной или нескольких чувствительных ветвей тройничного нерва, чаще – верхнечелюстной. Боль приступообразная, длится от нескольких секунд до 2 минут, но приступы могут быстро повторятся. Боль стреляющая, мучительная, часто инвалидизирующая, нередко провоцируют прикосновения к триггерным точкам на лице или движения (например, жевание, чистка зубов или улыбка). Часто пациент не может спать на пораженной стороне лица, в среднем длительность приступа составляет до 3 минут, примерно у 7% пациентов она длится до 3 дней. За сутки их число может достигать 200.
Со временем боль прогрессирует и может быть постоянной, без интервалов. Эффективность лекарственных препаратов, купирующих боль, уменьшается и пациент уже не может контролировать боль. Она становится для него изнурительной. Пациенты могут отказываться от социальных контактов и повседневных дел из-за страха возобновления боли.
Боль при невралгии тройничного нерва может наблюдаться в разных частях лица. Все зависит от того, какая ветвь нерва была поражена, если верхнечелюстная – в области лицевых мышц, верхней челюсти и носа, нижнечелюстная – боль будет напоминать зубную, глазная – в области висков, лба и над бровями. Другие характерные симптомы воспаления тройничного нерва: спазмы лицевых мышц; усиленное слюнотечение; повышенная или сниженная чувствительность кожи лица; умеренное повышение температуры; слабость и боль в мышцах.
Диагностика
Как правило, диагноз ставится на основании жалоб пациента и данных осмотра. Почти все больные с невралгией тройничного нерва на определенном этапе проходят магнитно-резонансную томографию головного мозга для исключения опухоли или рассеянного склероза. Кроме компьютерной и магнитно-резонансной терапии применяют рентгенографию придаточных пазух носа для выявления хронических воспалительных и других патологических процессов; ОПТГ (ортопантомограмму) для оценки ширины костных каналов.
Пациенту требуется консультация сразу нескольких специалистов: лор-врача, стоматолога, невропатолога. Предварительный диагноз может быть поставлен неврологом уже на основании жалоб пациента, изучения истории его заболевания и объективного осмотра лица с оценкой симметричности в состоянии покоя и при попытке улыбнуться.
С течением времени симптомы воспаления тройничного нерва могут дать невропатические осложнения и привести к развитию вторичного болевого синдрома. При хронической форме заболевания раздражаются слуховой и лицевой нервы. Без лечения невралгия тройничного нерва может приводить к более серьезным осложнениям, таким как дистрофия жевательных мышц; снижение чувствительности пораженной области; синкинезия (содружественные движения, при которых один нерв управляет многими мышцами); контрактуре и самопроизвольному сокращению лицевых мышц; хроническому слезотечению.
Профилактика и лечение невралгии тройничного нерва
Также при лечении используют физиотерапевтические методики для усиления эффекта консервативного медикаментозного лечения. Физиопроцедуры могут применяться после хирургического вмешательства на стадии реабилитации. При отсутствии эффекта в течение 12 месяцев прибегают к нейрохирургическому вмешательству.
Хирургическая операция позволяет не просто устранить боль, но и ликвидировать цепь импульсации, повлиять на конфликт между корешком черепного нерва, выходящего из ствола мозга, и сосудом, который примыкает к нему. Наиболее эффективной и безопасной (с сохранением нерва) считается микроваскулярная декомпрессия корешка тройничного нерва. Операция представляет собой установку прокладки (протектора) между нервом и сосудом. Микроваскулярная декомпрессия корешка тройничного нерва относится к транскраниальным эндоскопическим вмешательствам и проводится через минидоступ (фактически речь идёт о косметическом разрезе не более 2,5х2 см, кровопотеря минимальная, не требуется длительная реабилитация).
Также может применяться механическая деструкция периферических ветвей, глицериновая ризотомия, лазерная термокоагуляция, радиочастотная деструкция, однако применение этих хирургических методов иногда не позволяет сохранить целостность нерва. Показания к каждому из перечисленных методов лечения зависят от длительности заболевания, возраста больного, наличия сопутствующих заболеваний. Успех хирургического лечения зависит от четкой диагностики, тщательного отбора больных и строгого соблюдения хирургических технологий.
Специфической профилактики этого заболевания не существует. Врачи лишь рекомендуют по максимуму исключить воздействие на организм тех факторов риска, которые могут привести к воспалению нерва, в том числе не допускать переохлаждения лица. Также рекомендуется своевременно проводить лечение основных заболеваний, которые являются факторами риска развития невралгии, в том числе заболеваний полости рта, лор-органов и пр.
Невралгия тройничного нерва
По данным ВОЗ распространенность ТН составляет до 30–50 больных на 100 000 населения, а заболеваемость — 2–4 человека на 100 000 населения. ТН чаще встречается у женщин, чем у мужчин, дебютирует на пятом десятилетии жизни и в 60% случаев имеет правостороннюю локализацию.
Причины ТН
Наиболее частой причиной возникновения ТН является компрессия проксимальной части тригеминального корешка в пределах нескольких миллиметров от входа корешка в мост мозга (т. н. «входная зона корешка»). Примерно в 80% случаев происходит компрессия артериальным сосудом (чаще всего патологически извитой петлей верхней мозжечковой артерии). В остальных случаях таковая компрессия вызвана аневризмой базилярной артерии, объемными процессами в задней черепной ямке, опухолями мостомозжечкового угла и бляшками рассеянного склероза
На экстракраниальном уровне основными факторами, приводящими к возникновению ТН, являются: туннельный синдром — компрессия в костном канале, по которому проходит нерв (чаще в подглазничном отверстии и нижней челюсти), связанная с его врожденной узостью, присоединением сосудистых заболеваний в пожилом возрасте, а также в результате хронического воспалительного процесса в смежных зонах (кариес, синуситы); местный одонтогенный или риногенный воспалительные процессы.
Развитие ТН может провоцироваться инфекционными процессами, нейроэндокринными и аллергическими заболеваниями, демиелинизацией корешка тройничного нерва при рассеянном склерозе.
Клинические проявления ТН
Заболевание, в большинстве случаев, развивается на одной стороне, двусторонний процесс бывает крайне редко. Сначала болевые ощущения возникают в месте иннервации какой-либо из трех ветвей, в дальнейшем при прогрессировании болезни боль может постепенно охватывать участки лица, иннервируемые соседними ветвями. Локализация боли зависит от того какие ветви вовлечены в процесс:
Систематика тригеминальных прозопалгий
В зависимости от воздействия патологического процесса на соответствующий отдел тригеминальной системы выделяют ТН преимущественно центрального и периферического генеза. В возникновении ТН центрального генеза большую роль играют нейроэндокринные, иммунологические и сосудистые факторы, которые приводят к нарушению реактивности корково-подкорковых структур и формированию очага патологической активности в ЦНС. В патогенезе ТН периферического уровня большую роль играют компрессионный фактор, инфекции, травмы, аллергические реакции, одонтогенные процессы.
Несмотря на различие симптоматологии клинических форм тригеминальных прозопалгий, основное значение для их дифференциации имеют особенности лицевой боли, в одних случаях — проявляющейся продолжительной (постоянной) болью, а в других — в виде пароксизмов боли. Пароксизмальные формы тригеминальной боли традиционно обозначаются невралгией, а непароксизмальные формы — невропатией тройничного нерва. Указанные формы лицевой боли — невралгия и невропатия тройничного нерва — принципиально различаются между собой по подходам к лечению.
Деафферентационная тригеминальная невропатия (прозопалгия)
Деафферентационная лицевая боль (прозопалгия) — наиболее тяжелая форма тригеминального поражения, проявляющаяся высокоинтенсивной, нередко резистентной к консервативной терапии лицевой болью и выраженной сенсорной недостаточностью. Развивается в результате значительного повреждения (разрушения) периферических или центральных структур тригеминальной системы.
Понятие «деафферентационные тригеминальные прозопалгии», в качестве обобщающего синдромологического определения, было предложено Ю. В. Грачевым и Ю. А. Григоряном (1995) для обозначения особой формы лицевых болей, развивающихся в результате деафферентации в сенсорной системе тройничного нерва. Патофизиологический термин «деафферентация» (де- + лат. afferentis приносящий), в буквальном смысле означает разобщение рецепторных зон периферических нервов с центральными сенсорными структурами, вследствие нарушения целостности или проводимости нервных волокон.
Типичными периферическими формами деафферентационных тригеминальных прозопалгий являются постгерпетические, опухолевые и ятрогенно обусловленные лицевые боли (вызванные деструкцией ганглия и корешка тройничного нерва), а центральными — две достаточно редкие формы, обусловленные сирингобульбией и инфарктом продолговатого мозга.
Диагностика ТН
План клинического опроса при обследовании больных с лицевой болью.
Описание болевых ощущений:
При проведении пальпаторного исследования лицевой области необходимо различать «невралгический» и «миофасциальный триггер» (англ. trigger — курок).
Невралгические триггерные точки или зоны (у больных с тригеминальной невралгией) представляют собой сверхвозбудимые участки кожи и слизистой оболочки, при механическом раздражении которых, включая легкое касание, возникает болевой приступ. В то же время сильное давление, обычно осуществляемое самим же больным, не только не вызывает боль, но в ряде случаев приводит к уменьшению или исчезновению боли.
Миофасциальные триггерные точки (по сути — болевые точки) расположены в мягких тканях лица в проекции жевательных мышц. «Надавливание» на них сопровождается локализованной или иррадиирующей болезненностью.
Лечение ТН
Основными направлениями медикаментозной терапии являются:
В начале 90-х годов прошлого столетия появилась новая генерация противоэпилептических препаратов, и теперь антиконвульсанты обычно делят на препараты первого и второго поколения.
Препараты первого поколения практически не рассматриваются в качестве первой линии терапии НБ (за исключением карбамазепина при ТН).
К антиконвульсантам второго поколения относятся прегабалин (Лирика), габапентин (Нейронтин, Габагамма, Тебантин), ламотриджин (Ламиктал), окскарбазепин (Трилептал), топирамат (Топамакс), леветирацетам (Кеппра), тиагабин (Габитрил), зонисамид (Зонегран), вигабатрин (Сабрил), фелбамат (Талокса). Эти препараты имеют более благоприятные фармакокинетические характеристики и профили безопасности, а также низкий риск лекарственных взаимодействий по сравнению с антиконвульсантами первого поколения.
Согласно рекомендациям Европейской федерации неврологических сообществ (2009) фармакотерапия ТН основана, прежде всего, на использовании предложенного С. Блюмом в 1962 году карбамазепина (Финлепсина, Тегретола) (200–1200 мг/сутки), который является препаратом первого выбора (уровень доказательности A). Противоболевое действие этого препарата обусловлено, главным образом, его способностью уменьшать проницаемость для натрия мембран нейронов, участвующих в ноцицептивных реакциях. Обычно назначается следующая схема лечения карбамазепином:в первые два дня суточная доза составляет 200 мг (по 1/2 таблетки утром и вечером), затем в течение двух дней суточная доза увеличивается до 400 мг (утром и вечером), а после этого — до 600 мг (по 1 таблетке утром, в обед и вечером).
Габапентин (Нейронтин) — первый в мире препарат, который был зарегистрирован для лечения всех видов нейропатической боли. Во многих исследованиях была показана эффективность габапентина у больных с ТН, не отвечающих на лечение другими средствами (карбамазепин, фенитоин, вальпроаты, амитриптилин); при этом в большинстве случаев наблюдалось полное купирование болевого синдрома. Терапевтическая доза составляет от 1800 до 3600 мг/сутки. Препарат принимают 3 раза в сутки по следующей схеме: 1-я неделя — 900 мг/сутки, 2-я неделя — 1800 мг/сутки, 3-я неделя — 2400 мг/сутки, 4-я неделя — 3600 мг/сутки.
Недавно были опубликованы результаты открытого проспективного 12-месячного исследования 53 пациентов с ТН, в котором оценивалась эффективность прегабалина (Лирики) в дозе 150–600 мг/сутки. Лечение прегабалином привело к обезболиванию или, по крайней мере, к 50%-му снижению интенсивности боли у 25% и 49% пациентов соответственно.
Впервые об использовании леветирацетама (Кеппра) при лечении ТН сообщили в 2004 году K. R. Edwards et al. Свойства этого препарата особенно подходят для лечения пациентов с ТН с тяжелой болью, нуждающихся в быстром ответе на терапию. В отличие от других антиконвульсантов, особенно карбамазепина, в метаболизм леветирацетама не вовлечена система печеночного цитохрома Р450 и препарат экскретируется через почки. Кроме того, данный препарат характеризуется благоприятным терапевтическим индексом и имеет незначительное число неблагоприятных побочных эффектов (что является основной проблемой при использовании препаратов для лечения ТН). В 10-недельном проспективном открытом исследовании показано, что для лечения ТН по сравнению с терапией эпилепсии были необходимы более высокие дозы леветирацетама, составляющих 3000–5000 мг/день (50–60 мг/кг/день), которые, тем не менее, не вызвали значительных побочных эффектов. Это обстоятельство свидетельствует о перспективе использования этого лекарственного средства для лечения ТН.
С 1970-х годов прошлого столетия для лечения ТН стали использовать антидепрессанты. В настоящее время доказана эффективность использования трициклических антидепрессантов (ТЦА) при лечении ТН.
Патогенетическое лечение больных с ТН включает применение препаратов нейрометаболического, нейротрофического, антиоксидантного, антигипоксантного действия. В последние годы обнаружена высокая эффективность использования метаболических препаратов. При лечении пациентов с ТН показана высокая эффективность препарата метаболического действия Актовегина — депротеинизированного деривата из крови молодых телят. Основное действие этого препарата заключается в стабилизации энергетического потенциала клеток. Актовегин обладает также антигипоксическим эффектом, являясь непрямым антиоксидантом. Кроме того, действие Актовегина проявляется непрямым вазоактивным и реологическим эффектами за счет повышения капиллярного кровотока, снижения периферического сосудистого сопротивления и улучшения перфузии органов и тканей. В период приступа целесообразно применение Актовегина внутривенно медленно струйно или капельно в течение 10 дней в дозе 400–600 мг/сутки. В межприступном периоде препарат назначается внутрь в дозе 200 мг 3 раза в сутки на протяжении 1–3 месяцев. К патогенетическому лечению больных с ТН можно отнести применение высоких доз витаминов группы B в составе поликомпонентных препаратов, что обусловлено их полимодальным нейротропным действием (влиянием на обмен веществ, метаболизм медиаторов, передачу возбуждения в нервной системе), а также способностью существенно улучшать регенерацию нервов. Кроме того, витамины группы B обладают анальгезирующей активностью. К таким препаратам, в частности, относятся Мильгамма, Нейромультивит, Нейробион.
До настоящего времени подбор анальгезирующей терапии НБ является скорее искусством, чем наукой, поскольку выбор препаратов осуществляется в основном эмпирически. Нередки ситуации, когда применение одного препарата оказывается недостаточно эффективным и возникает потребность в комбинации лекарственных средств. Назначение «рациональной полифармакотерапии» (одновременное применение препаратов, обладающих нейротропным, нейрометаболическим и анальгезирующим механизмами действия) позволяет повысить эффективность лечения при меньших дозировках препаратов и меньшем количестве побочных эффектов.
Дифференцированные лечебные подходы при пароксизмальных и непароксизмальных тригеминальных прозопалгиях.
| Непароксизмальная (продолжительная) лицевая боль | |
| Клинические формы Неврлалгия тройничного нерва — типичная тригеминальная невралгия — тригеминальная невралгия с невропатическими проявлениями (после проведения «лечебных блокад») — тригеминальная невралгия при рассеянном склерозе — симптоматическая тригеминальная невралгия при опухолях основания черепа и мозга | |
| Основные лечебные подходы — карбамазепин – базисный препарат, способствующий подавлению болевых приступов — Мильгамма, Мильгамма-композитум Физиотерапия, рефлексотерапия — При неэффективности конскервативного лечения типичной тригеминальной невралгии – нейрохирургическая декомпрессия корешка тройничного нерва | Основные лечебные подходы — НПВП (диклофенак, ибупрофен, мелоксикам) — габапентин (Габамма) – при герпетической и травматической невропатии, деафферентационной прозопалгии — амитриптилин – при герпетической невропатии (постгерпетической невралгии) — Мильгамма, Мильгамма композитум — Физиотерапия, рефлексотерапия |
Пациентам, длительно страдающим от непереносимой боли, и при неэффективности консервативной терапии в случае классической ТН рекомендуется хирургическое лечение. В настоящее время используются следующие подходы:
В заключение заметим, что лечение ТН должно носить мультидисциплинарный характер, при этом c пациентом должны быть обсуждены выбор различных методов лечения и риски возможных осложнений.