Недостаточный прирост зубца r в v1 v3 что это значит
Расширение терапевтических возможностей при стабильной ИБС
А. Хадзегова, доктор медицинских наук, профессор МГМСУ им. А.И. Евдокимова
Наблюдение демонстрирует взаимосвязь между частотой сердечных сокращений и возникновением ишемии миокарда. Обсуждаются вопросы пульсурежающей терапии при стабильной стенокардии и преимущества комбинированной терапии β-адреноблокаторами и ингибитором If-каналов Кораксаном.
Ключевые слова: стабильная стенокардия, ишемия, Кораксан.
Extension of therapeutic possibilities in stable coronary heart disease
Professor A. Khadzegova, MD A.I. Evdokimov Moscow State University of Medicine and Dentistry
This observation demonstrates an association between heart rate and the occurrence of myocardial ischemia. The paper discusses problems in heart rate-reducing therapy for stable angina pectoris and the advantages of combination therapy with β-adrenoblockers and the If-channel inhibitor Coraxan.
Key words: stable angina pectoris, ischemia, Coraxan.
Пациентка С., 77лет, обратилась с жалобами на тяжесть за грудиной, возникающую ежедневно при быстрой ходьбе и проходящую самостоятельно в покое в течение 3—4 мин.
Данные анамнеза: с 1990 г. отмечается артериальная гипертензия; с апреля 2004 г. появились одышка, ощущение нехватки воздуха и тяжесть за грудиной при подъеме по лестнице; 20.01.05 перенесла Q-образующий инфаркт миокарда (Q-ИМ) в области задней стенки левого желудочка (ЛЖ).
Коронароангиография (14.04.05): тип кровоснабжения правый, выраженный кальциноз ствола левой коронарной артерии. Передняя межжелудочковая ветвь — стеноз в устье 75%, в средней трети — 90% с постстенотической аневризмой, далее — стеноз 60%. Диагональная ветвь — стеноз в устье 80%, огибающая ветвь — дистальный стеноз 80%, ветвь тупого края делится на 2 ветви, окклюзия дистальной ветви. Правая коронарная артерия — окклюзия в средней трети. Левая вентрикулография — акинез 5 сегментов ЛЖ, фракция выброса (ФВ) — 42%. Рекомендовано выполнение коронарного шунтирования в плановом порядке. Консультация кардиохирурга (19.05.05): с учетом крайне высокого риска интра- и периоперационных осложнений от проведения операции решено воздержаться. Рекомендовано консервативное лечение.
В легких дыхание проводится во все отделы, жесткое, хрипов нет; частота дыхания (ЧД) — 19 в минуту. Перкуторно границы сердца увеличены влево. При аускультации выявляется систолический шум на верхушке сердца с иррадиацией в левую подмышечную область. На левой руке АД 128/74 мм рт. ст., частота сердечных сокращений (ЧСС) 82 в минуту, ритм правильный. Печень и селезенка не пальпируются. Стул регулярный, мочеиспускание безболезненное, дизурических расстройств нет.
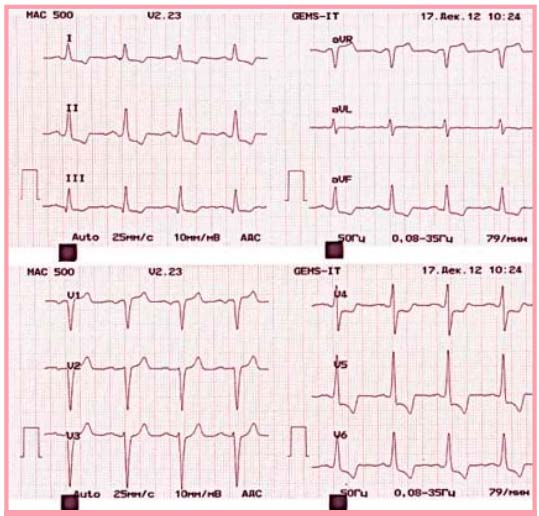
ЭКГ покоя (17.12.12; рис. 1): ритм синусовый, правильный, 79 в минуту. Слабое нарастание зубца R в отведениях с V1 по V3 Признаки гипертрофии ЛЖ. Депрессия сегмента ST в отведениях II, III, AVF, V4, V5, V6 за счет ишемических изменений нижней боковой стенки ЛЖ.
Рис. 1. Исходная ЭКГ покоя больной С. от 17.12.12
Таким образом, на ЭКГ больной С. при ЧСС 79 в минуту ишемия миокарда выявляется при отсутствии симптомов стенокардии, т.е. протекает бессимптомно. При мониторировании ЭКГ в 12 отведениях длительность ишемии составила >1 мин.
Эхокардиография (ЭхоКГ) покоя (23.11.12): аорта уплотнена, створки кальцинированы, расхождение створок аортального клапана в систолу 1,6 см (норма ≥1,5 см). Диаметр левого предсердия — 4,2 см (норма ≤3,8 см), конечный систолический объем левого предсердия — 99 мл (норма ≤52 мм). Толщина межжелудочковой перегородки 1,5 см (норма≤0,9 см), задней стенки — 1,5 см (норма ≤0,9 см). Полость ЛЖ не расширена, акинезия базального и среднего сегментов нижней стенки, ФВ — 59%. Правые отделы не увеличены, систолическая функция правого желудочка сохранена. По данным допплер-ЭхоКГ: недостаточность митрального клапана небольшой степени.
Заключение: нарушение локальной сократимости миокарда ЛЖ в области нижней стенки, межжелудочковой перегородки. Гипертрофия ЛЖ. Недостаточность митрального клапана небольшой степени. Умеренная дилатация полости левого предсердия. Дегенеративные изменения аорты, створок аортального клапана.
Итак, с учетом жалоб, анамнеза, данных осмотра и лабораторно-инструментального обследования был сформулирован следующий диагноз: ИБС, атеросклероз коронарных артерий. Стенокардия напряжения, ФК II. Постинфарктный кардиосклероз (20.01.05). Гипертоническая болезнь III стадии. Риск IV степени (очень высокий). Гипертрофия ЛЖ. Дислипидемия. Недостаточность митрального клапана небольшой степени. Недостаточность кровообращения 0 степени.
Больная регулярно принимает метопролола сукцинат (150 мг/сут), периндоприл (10 мг/сут), индапамид (1,5 мг/сут), симвастатин (20 мг/сут), ацетилсалициловую кислоту — АСК (150 мг/сут), изосорбида мононитрат (80 мг/сут).
Однако проводимая терапия не достигла основной цели — контроля частоты приступов стенокардии для предупреждения развития повторного ИМ и улучшения прогноза заболевания. Поэтому основной задачей фармакотерапии у данной пациентки был контроль ЧСС и уровня ХС ЛПНП.
В последние годы значительно возрос интерес к снижению ЧСС как самостоятельной терапевтической стратегии ведения пациентов со стабильной стенокардией. Это связано с тем, что повышение ЧСС является значимым фактором риска развития ИМ, потребности в госпитализации, а также вносит существенный вклад в сердечно-сосудистую заболеваемость и смертность (рис. 2). Поэтому достижение целевых значений ЧСС является одной из главных составляющих успешного лечения стабильной стенокардии. Однако почти у 50% пациентов со стенокардией определяется ЧСС>70 в минуту (рис. 3), поэтому ситуация с больной С. достаточно распространенная и требует подбора рациональной пульсурежающей терапии. Более того, у пациентки С., 77 лет, особенностью течения ИБС было сочетание болевых и безболевых эпизодов ишемии миокарда, что выявлено на ЭКГ в покое (см. рис. 1). Известно, что эпизоды безболевой ишемии миокарда в основном обусловлены высокой ЧСС и значительно ухудшают прогноз у больных с установленным диагнозом ИБС (рис. 4).
Недостаточный прирост зубца r в v1 v3 что это значит
Медленный прирост зубца R как неспецифический показатель часто наблюдается при ГЛЖ и при острой или хронической перегрузке ПЖ. Зубцы Q в такой ситуации могут отражать различные механизмы, включая изменение в балансе электродвижущих сил ранней деполяризации желудочков и измененной геометрии сердца, а также его положения. Выраженная потеря амплитуды зубца R, иногда с явными зубцами Q в отведениях от V1 до боковых трудных, может наблюдаться при ХОБЛ.
Наличие низкоамплитудных зубцов в отведениях от конечностей и признаки нарушения функции ПП (P-pulmonale) могут служить дополнительным диагностическим признаком. Эта потеря прироста зубца R может отчасти отражать дилатацию ПЖ. Кроме того, смещение сердца вниз в эмфизематозно измененной трудной клетке может стать причиной недостаточного прироста зубца R при этой патологии. Частичной или полной нормализации зубца R можно достичь простим смещением электродом на одно межреберное пространство ниже их обычного положения.
Различные псевдоинфарктные признаки возможны при остром легочном сердце, вызванном легочной эмболией. Острая перегрузка ПЖ в этой ситуации можетстать причиной медленного прироста зубца R и инверсии зубца Т от правых до средних грудных отведений (ранее такие изменения па ЭКГ называли «перегрузкой» ПЖ), симулируя переднюю ишемию или ИМ. Классическая конфигурация S1Q3T3 возможна, но она не является ни чувствительной, ни специфичной. Дополнительно можно выявить глубокие зубцы Q (обычно как часть комплекса QR) в отведении aVF.
Однако острая правая перегрузка сама по себе не вызывает аномальные зубцы Q в отведении II. Перегрузка правых отделов сердца, острая или хроническая, также может быть связана с комплексом QR в отведении V1 и симулировать переднеперегородочпый ИМ.
Псевдоинфарктные признаки часто наблюдаются у больных с ГКМП, а их ЭКГ может симулировать передний, нижний, задний или боковой ИМ. Патогенез нарушений деполяризации при этом виде КМИ неясен. Глубокие нижнебоковые зубцы Q (II, III, aVF и V4-V6) и высокие зубцы R в правых грудных отведениях, вероятно, связаны с увеличенными электродвижущими силами деполяризации, образованными сильно гипертрофированной МЖП. Нарушенная деполяризация перегородки также может вносить вклад в появление необычных комплексов QRS.
Потеря электродвижущих сил в результате некроза миокарда приводит к потере зубца R и образованию зубца Q в случаях ИМ. Однако этот механизм патогенеза зубца Q не является специфичным для заболевания КА у больных ИМ. Любой процесс, острый или хронический, который ведет к значительной потере локальных электродвижущих потенциалов, может в результате привести к образованию зубцов Q. Например, замена части миокарда на электрически нейтральные ткани, такие как амилоид пли новообразования, может стать причиной появления неинфарктных зубцов Q.
Для различных дилатациопных КМП, связанных с разрастанием в миокарде фиброзных волокон, характерны псевдоинфарктные признаки. Гипертрофия желудочков в этих случаях также может вносить свой вклад в патогенез зубца Q. Таким образом, зубцы Q, появившиеся в связи с повреждением миокарда (ишемической или неишемической природы), могут быть кратковременны и не обязательно указывать на необратимое повреждение сердечной мышцы. Тяжелая ишемия может сопровождаться локальной потерей электродвижущих потенциалов без фактической гибели клетки (феномен «электрического оглушения»). Преходящие нарушения проводимости также могут вызвать изменения в возбуждении желудочков и стать причиной появления неинфарктных зубцов Q.
В некоторых случаях преходящие зубцы Q могут указывать на реальный первичный Q-образующий ИМ. Новые непреходящие зубцы Q были описаны у больных с тяжелой АГ различного генеза, а также у больных с тахиаритмиями, миокардитами, стенокардией Prinzmetal, длительной гипогликемией, фосфорной интоксикацией и гиперкалиемией.
Выявление нарушений проводимости при помощи холтеровского мониторирования.
Аксельрод А.С., заведующая отделением функциональной диагностики
Клиники кардиологии ММА им. И.М. Сеченова
Нарушения проводимости встречаются в практике кардиолога реже, чем нарушения сердечного ритма. Тем не менее, значительная доля синкопальных состояний неясного генеза представлена именно нарушениями проводимости. Если они носят преходящий характер (что бывает довольно часто), выявить их при регистрации стандартной ЭКГ чрезвычайно трудно. В такой ситуации абсолютно показано последовательное использование 24-часового регистратора в течение 3 суток или однократное использование 72-часового регистратора.
Как известно, пациенты с различными нарушениями проводимости могут не предъявлять никаких жалоб в течение длительного времени. В таких ситуациях появление синкопальных состояний зачастую является первым показанием для проведения холтеровского мониторирования ЭКГ.
Во время суточной регистрации ЭКГ можно выявлять те нарушения проводимости, которые возникают только ночью. Разумеется, суточное мониторирование ЭКГ выявляет также связь нарушений проводимости с приемом лекарств, физической нагрузкой и т.д. Преходящие синоатриальные и атриовентрикулярные блокады, преходящие частотозависимые блокады внутрижелудочковой проводимости, изменение степени диагностированной ранее блокады, – вот неполный перечень наиболее частых нарушений проводимости, выявить которые можно лишь при длительном мониторировании ЭКГ.
При покупке программного обеспечения стоит обратить внимание на обязательное наличие в нем трех возможностей:
1. изменение скорости лентопротяжки: такая возможность позволяет более четко выставить границы интервала PQ и расстояния РР;
2. изменение общего вольтажа: эта возможность позволяет увеличить амплитуду зубца Р и, таким образом, более четко его визуализировать в сомнительных случаях;
3. наличие линейки с цветными растягивающимися браншами: при выставлении этих браншей на нужный Вам интервал, на фрагменте автоматически появляется его продолжительность в мсек.
Синоатриальные блокады связаны с замедлением (1 степень) или нарушением (2 и 3 степени) генерации или проведения импульсов синусового узла к миокарду предсердий и, соответственно, атриовентрикулярному узлу. Синоатриальная блокада может быть преходящей или постоянной, возникать при любой частоте сердечных сокращений и сочетаться с другими нарушениями проводимости и сердечного ритма.
Синоатриальную блокаду 1 степени можно заподозрить по фрагментам внезапного замедления ритма с последующим его учащением (трудно дифференцировать с синусовой аритмией) во время холтеровского мониторирования.
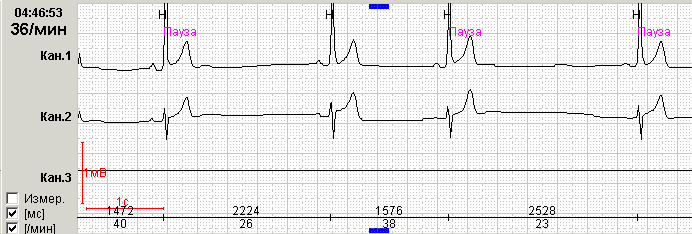
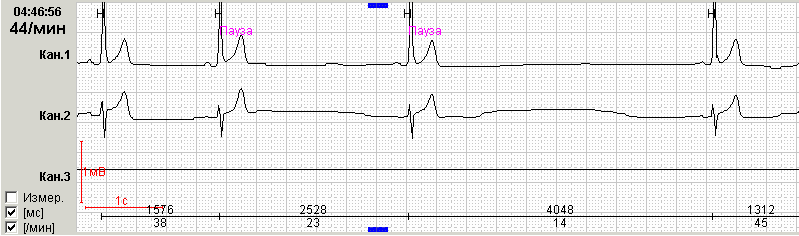
При 2 степени СА блокады часть импульсов, возникающих в синусовом узле, не доходит до предсердий. При этом на ЭКГ регистрируется пауза (более 2 секунд) без предсердной активности: в отличие от АВ блокады, во время паузы при СА блокаде отсутствуют зубцы Р.
При блокаде 2 степени I типа (частичная синоаурикулярная блокада с периодами Самойлова-Венкебаха) возникает прогрессирующее укорочение интервалов РР перед длительной паузой – периодика Самойлова-Венкебаха. При этом степень нарушения проведения может характеризоваться отношением числа синусовых импульсов, например, 3:2 и т.д. (в числителе выставляется число синусовых
При синоатриальной блокаде 2 степени II типа (типа Мобитца) такой периодики не выявляется. Этот вариант блокады диагностируется чаще. Выявленная пауза кратна или равна одному расстоянию РР основного ритма. Часто при таком варианте блокады с проведением 2:1 или при большей степени блокады возникает необходимость дифференцировать фрагменты мониторирования с синусовой брадикардией. Нередко во время одной и той же холтеровской регистрации удается зарегистрировать оба типа СА блокады.
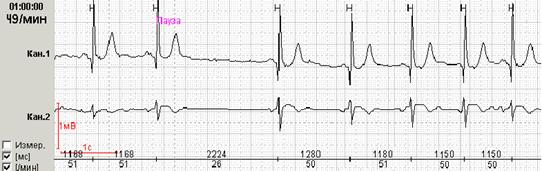
Обратите внимание на возможность Вашего программного обеспечения выводить в каждом из распечатанных фрагментов и продолжительность паузы, и значение ЧСС на фоне этой паузы. Такая разметка делает фрагмент очень наглядным и лишний раз подчеркивает его диагностическую значимость (рис.1).
О III степени синоатриальной блокады (полная синоатриальная блокада или отказ синусового узла, «sinus arrest») говорят при отсутствии предсердных зубцов и наличии замещающих сокращений из дистальных центров автоматизма – АВ соединения или проводящей системы желудочков (рис.2).
Нередко во время холтеровского мониторирования можно увидеть фрагменты нарушений проводимости, которые возникают на фоне дыхательной аритмии. В такой ситуации квалифицировать выявленные паузы бывает достаточно сложно. Так, например, у пациента Ж., 45 лет, в ночное время (с 2:00 до 5:00) были зарегистрировали эпизоды нарушения СА проводимости без кратности и четкой периодики Самойлова-Венкебаха, 9 пауз более 4 сек, в том числе 2 эпизода остановки синусового узла.
Для начинающих докторов хочется отметить три важных момента:
1. нередко степень и тип блокады могут изменяться в зависимости от времени суток;
2. отсутствие кратности интервала РР и продолжительности пауз может быть обусловлено сопутствующей синусовой аритмией, часто – дыхательной;
3. при квалификации паузы как СА блокады Вы должны быть абсолютно уверены, что данный фрагмент не является артефициальным: пауза дублируется в обоих отведениях. В сомнительных случаях мониторирование придется повторить.
К атриовентрикулярным (АВ) блокадам приводит поражение проводящей системы на 2-м и 3-м уровне – проведение синусового импульса к атриовентрикулярному узлу, а также патология самого атриовентрикулярного узла. При этом возможна как задержка проведения импульса из предсердий через АВ узел, так и полное прекращение его проведения.
Удлинение интервала PQ более 200 мсек у взрослых и более 170 мсек у детей свидетельствует о 1 степени АВ блокады (замедлении АВ проводимости). Случайное выявление этого варианта блокады в ночное время у пациентов, принимающих бета-адреноблокаторы и не предъявляющих никаких жалоб, является одним из наиболее частых благоприятных нарушений проводимости в практической кардиологии и может быть квалифицировано в заключении как «замедление АВ проводимости», если PQ не превышает 300 мсек (рис.3).
Рис. 3. Пациент Р., 57 лет: замедление AВ проводимости выявлялось во время ночного сна (интервал PQ достигал 240 мсек). А – PQ 146 мсек (15:10), Б – PQ 240 мсек (4:33).
Гораздо большую опасность несет в себе значимое (более 300 мсек) замедление АВ проводимости, которое уже в обязательном порядке должно быть квалифицировано в заключении как «АВ блокада 1 степени» (рис.4). При регистрации на ЭКГ покоя интервала PQ более 300 мсек пациенту показано суточное мониторирование ЭКГ для решения вопроса о необходимости коррекции терапии. Такое выраженное нарушение проводимости нередко прогрессирует в течение суток.
Рис.4. Пациент Г, 64 лет: АВ блокада 1 степени
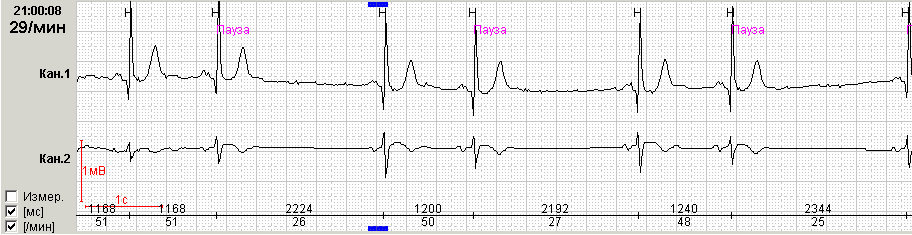
Рис.5. Пациент Б, 76 лет: АВ блокада 2 степени II типа. А – стереотипный фрагмент блокады с образованием паузы 2.288 сек; Б – график распределения пауз по часам (выражено преобладание в ночное время)
Особенности электрокардиографической диагностики у лиц старших возрастных групп
Происходящие по мере старения организма изменения в структуре и метаболизме миокарда, коронарных артериях, проводящей системе сердца неизбежно отражаются на электрокардиограмме. Особенностями ЭКГ практически здоровых лиц пожилого и старческого возраста по данным литературы и данным наших наблюдений являются:
— синусовая брадикардия. По мере старения человека частота сокращений сердца у него понижается. Уменьшаются и степень учащения синусового ритма при переходе пожилого человека из горизонтального в вертикальное положение, дыхательные колебания ритма, реакция на маневр Вальсальвы и хронотропный ответ на атропин. Бессимптомная синусовая брадикардия стареющих людей является в основном доброкачественным состоянием;
— отклонение электрической оси сердца (эос) влево, несмотря на развитие возрастной эмфиземы легких, что свидетельствует о преимущественных изменениях миокарда левого желудочка. Это обусловлено развивающейся с возрастом гипертрофией левого желудочка (ГЛЖ), развитием склеротических и дистрофических изменений в миокарде, а также некоторой ротацией сердца вокруг продольной оси;
— расширение, уплощение и деформация зубца Р (ухудшаются условия распространения возбуждения в предсердиях);
— удлинение РQ интервала до 0,22 с (из-за замедления предсердно-желудочковой проводимости и скорости распространения возбуждения по миокарду желудочков, что в свою очередь объясняется дегенеративными изменениями в клетках проводящей системы);
— расщепление, уширение до 0,10 с и снижение вольтажа комплекса QRS ( изменяется процесс деполяризации );
— уменьшение амплитуды зубца Т во всех отведениях ЭКГ, как отражение снижения уровня процессов реполяризации в миокарде. Однако, в I, II, aVL, V3-6 отведениях у физиологически стареющих людей он всегда является положительным, а сегмент ST находится на изолинии;
— удлинение QT интервала в связи с изменениями функциональной способности миокарда и снижением его сократительной способности;
— с V1 по V3 отведения слабо нарастает амплитуда зубца r, что затрудняет диагностику инфаркта миокарда межжелудочковой перегородки у пожилых людей;
— часто отмечается горизонтальная декстроротация (зубец S регистрируется вплоть до отведения V6) — как результат эмфиземы легких, часто наблюдаемый в этом возрасте.
У пожилых людей нередко наблюдаются нарушения ритма и проводимости: экстрасистолия, мерцательная аритмия, синдром слабости синусового узла, атриовентрикулярные (АВ) блокады и блокады ножек пучка Гиса (НПГ).
Интерпретация результатов ЭКГ-обследования лиц старших возрастных групп представляет определенные трудности, требует индивидуального подхода, учета основного диагноза, сопутствующих заболеваний, их осложнений, приема лекарственных средств и должна начинаться с ознакомления с медицинской документацией больного.
Одной из особенностей больных пожилого и старческого возраста является полиморбидность, т.е. наличие у большинства из них нескольких заболеваний, каждое из которых имеет свои специфические проявления, особенности течения, осложнений, различный прогноз. В среднем у пожилых пациентов старше 60 лет выявляется 5-7 заболеваний, как правило, хронических. Наиболее часто в разных сочетаниях и разной степени выраженности клинической симптоматики встречаются: атеросклеротические поражения артерий сердца и мозга, артериальная гипертензия, хронический бронхит, эмфизема легких, хронический пиелонефрит, хронический гастрит, желчекаменная болезнь, сахарный диабет, артрозы, остеохондроз позвоночника, ожирение, онкологические процессы. Все эти заболевания могут вызвать те или иные изменения электрокардиограммы.
Так, даже при отсутствии гипертензии и ишемической болезни сердца (ИБС) при сахарном диабете наблюдаются отклонение электрической оси сердца (эос) влево и неспецифические нарушения реполяризации. При гипотиреозе выявляются синусовая брадикардия, низкоамплитудные комплексы QRS, сглаженные или инвертированные зубцы Т, нередко удлинение PQ и QT интервалов, может быть снижение ST сегмента. При гипертиреозе на ЭКГ отмечаются в основном нарушения ритма и проводимости: синусовая тахикардия, фибрилляция предсердий, экстрасистолия, АВ-блокада, блокады ножек пучка Гиса, сегмент ST смещается книзу, отмечается уплощение или инверсия зубца Т в большом числе отведений, удлиняется QT интервал. Анемия сопровождается синусовой тахикардией и изменениями конечной части желудочкового комплекса (сглаженность зубца Т и/или депрессия сегмента ST). Ожирение часто приводит к отклонению эос влево, снижению вольтажа и уширению комплекса QRS, снижению амплитуды зубца Т, характерна наклонность к синусовой тахикардии, возможна гипертрофия левого желудочка, могут возникнуть различные нарушения атриовентрикулярной и внутрижелудочковой проводимости. Заболевания сосудов головного мозга сопровождаются нарушениями ритма и процесса реполяризации с характерными широкими отрицательными зубцами Т. При грыже пищеводного отверстия диафрагмы на ЭКГ могут регистрироваться отрицательные зубцы Т, что иногда требует проведения дифференциальной диагностики с инфарктом миокарда.
Следует иметь в виду, что в условиях полиморбидности происходит сложное переплетение различных форм поражения сердца, что в свою очередь затрудняет трактовку ЭКГ-данных пациентов старших возрастных групп.
К основным формам поражения сердца и сочетанным заболеваниям у больных пожилого и старческого возраста относятся: сочетание гипертонической болезни с хронической ишемической болезнью сердца (иногда также с сахарным диабетом), хронического легочного сердца с ИБС, комбинированная гипертрофия обоих желудочков, дилатация обоих предсердий, одновременное или последовательное развитие нескольких отдаленных друг от друга очагов некроза разной глубины, наслоение свежего инфаркта на предшествующие рубцовые изменения той же, либо контрлатеральной локализации, развитие нарушения внутрижелудочковой проводимости на фоне предшествующей гипертрофии левого или правого желудочка, частое сочетание с различными нарушениями ритма.
Взаимодействие нескольких процессов может сопровождаться:
— полной нивелировкой характерных для каждого из них признаков, и тогда ЭКГ оказывается нормальной, либо измененной за счет сугубо неспецифических сдвигов в фазу реполяризации;
— проявлением лишь одного полноценного синдрома, характерного для одного из нескольких процессов, при полном отсутствии патологических признаков, свойственных другим процессам;
— появлением отдельных компонентов из возможных синдромов;
— развитием разных видов блокады ножек пучка Гиса, как самостоятельной для ЭКГ-диагностики формы поражения, препятствующих обнаружению ключевых признаков основных процессов.
Так, например, изменения ЭКГ, наблюдаемые при легочном сердце (отклонение эос вправо, гипертрофия правых отделов сердца) у больных старшего возраста, в отличие от больных молодого возраста, обнаруживаются очень редко. Это объясняется одновременным наличием гипертрофии левого желудочка (ГЛЖ), обусловленной возрастными изменениями миокарда, развивающимся атеросклерозом. Затруднена ЭКГ-диагностика ГЛЖ в связи со снижением амплитуды зубцов желудочкового комплекса возрастного и патологического характера и наличием нарушений внутрижелудочковой проводимости. Так, при присоединении блокады передней ветви левой НПГ могут исчезнуть ЭКГ- признаки гипертрофии левого желудочка, при полной блокаде левой НПГ диагностика гипертрофии левого желудочка становится почти невозможной.
В условиях снижения вольтажа зубцов желудочкового комплекса у больных пожилого и старческого возраста часто единственным ЭКГ-признаком ГЛЖ становится характерная дефигурация сегмента ST и зубца Т, соотношение зубцов R в левых грудных отведениях. У больных с ИБС часто возникает блокада левой НПГ, затрудняющая диагностику инфаркта миокарда.
Течение болезней в старости обычно неяркое, латентное, часто атипичное, проявляется болезнь клинически небольшими сдвигами в функциях. Поэтому очень важно динамическое наблюдение за больными. Как при общеклиническом обследовании, так и при ЭКГ-обследовании, придается значение «малым» симптомам, особенно обнаруживаемым в динамике, подчас нетипичным в свете общепринятой оценке изменений. Так, например, ранее сформированные отрицательные зубцы Т при свежих нарушениях коронарного кровообращения дают нередко ложноположительную динамику, преобразуясь в сглаженные или положительные зубцы Т. Поэтому сама динамика показателей — положительная или отрицательная, с точки зрения ее формальной оценки должна учитываться при решении вопроса о состоянии здоровья старого человека. В связи с этим, необходимо детальное ознакомление врача с медицинской документацией больного для сопоставления данной ЭКГ с ЭКГ снятыми ранее и клиническими данными. Сами же больные должны быть ориентированы на сохранение результатов ЭКГ-обследования.
В пожилом возрасте изменения ЭКГ при одном и том же заболевании могут быть различными и в то же время при разных заболеваниях могут регистрироваться однотипные варианты отклонения. Так, при гипертонической болезни могут регистрироваться нормальная электрокардиограмма, ЭКГ-признаки гипертрофии ЛЖ, блокада левой НПГ. Но, прежде всего, это касается изменений конечной части желудочкового комплекса. Так, причинами изменения сегмента ST и зубца Т могут быть ИБС, гипертрофия левого желудочка, электролитные нарушения, прием медикаментов, цереброваскулярные расстройства, инфекционные процессы, анемия и другие. В то же время у 30-50% больных с заведомо имеющейся ИБС электрокардиограмма может оставаться совершенно нормальной (в том числе и во время приступа стенокардии). Поэтому изменения ЭКГ обязательно должны сопоставляться с клиникой.
Надо помнить, что развитие того или иного синдрома в позднем возрасте чаще имеет многофакторное происхождение и один симптом может быть обусловлен одновременно несколькими причинами. Так, отрицательный зубец Т у больного с ИБС, артериальной гипертонией, сахарным диабетом, ожирением, грыжей диафрагмального отверстия диафрагмы может быть обусловлен всеми причинами одновременно, а также приемом лекарств. Учитывая сказанное, при отсутствии возможности клинической верификации изменений конечной части желудочкового комплекса, надо использовать термин «нарушение процессов реполяризации», тем более, что в термин «ишемия» и «повреждение» врачи функциональной диагностики вкладывают электрофизиологический подход, в то время как практические врачи почти всегда вкладывают в этот термин клиническое содержание, что может стать причиной диагностической ошибки и ятрогении. Такой подход к заключению по электрокардиограмме у пожилых людей тем более оправдан, что нередко у больных старшего возраста ведущим клиническим проявлением болезни является симптом поражения участвующих в патологическом процессе других систем и наиболее часто «маской» при болезнях других систем является «кардиальная маска».
Одной из актуальных проблем современной кардиологии в гериатрии являются аритмии и блокады сердца, поскольку также имеются некоторые особенности их клинических проявлений, диагностики (включая сбор анамнеза, физикальное обследование и разнообразные инструментальные методы) и клинико-прогностической трактовки.
Многие пожилые люди принимают лекарства, нередко одновременно несколько наименований (от 3-4 до 10 и более) и в течение длительного времени. Многие медикаменты влияют на сердечно-сосудистую систему, вызывают изменения электрокардиограммы. У пожилых людей довольно часто встречается «лекарственная аритмия». У них чаще, чем у молодых, наблюдается аритмогенное действие терапевтических доз ряда лекарственных препаратов (сердечные гликозиды, симпатомиметики, метилксантины, периферические вазодилататоры, мочегонные средства, психотропные препараты, глюкокортикоиды и др.), антиаритмические препараты в значительно меньших дозах могут вызвать различные нарушения ритма и проводимости. Многие фармакологические средства вызывают изменения электрокардиограммы.
Так, например, никотиновая кислота может вызвать тахикардию, аритмии (вплоть до мерцания предсердий), трициклические антидепрессанты — синусовую тахикардию, расширение комплекса QRS, удлинение интервалов QRS, QT, блокады ножек пучка Гиса, аритмии (экстрасистолию, мерцательную аритмию, наджелудочковую и желудочковую тахикардии), фенотиазины — синусовую тахикардию, удлинение PQ и QT интервалов, изменение зубца Т, аритмии (вплоть до желудочковой тахикардии и фибрилляции желудочков). Барбитураты угнетают автоматизм синусового узла с развитием замещающих эктопических ритмов, замедляют АВ-проводимость вплоть до развития полной АВ-блокады, снижают ST сегмент, уплощают зубцы Т, удлиняют QT интервал. Примерно 40% пожилых людей принимают транквилизаторы и антидепрессанты. В терапевтической дозе сердечные гликозиды вызывают удлинение интервала PQ, укорочение интервала QT, депрессию ST сегмента, изменение зубца Т. При приеме сердечных гликозидов могут возникать почти все известные аритмии, в том числе несколько различных аритмий у одного и того же больного. Диуретики, удаляя калий, изменяют реполяризацию, могут привести к желудочковой аритмии. Изадрин, сальбутамол, астмопент могут вызвать тахикардию, активизировать эктопические очаги, опасны в плане развития фибрилляции желудочков. Эуфиллин может вызвать тахикардию, экстрасистолию и другие нарушения ритма (вплоть до фатальных нарушений ритма).
Увеличение продолжительности интервала QТ является фактором, способствующим появлению желудочковой тахикардии типа «пируэт», которая способна трансформироваться в фибрилляцию желудочков. Синдром удлиненного интервала QТ встречается в пожилом возрасте значительно чаще, чем в молодом возрасте. Это связано с более выраженными изменениями миокарда вследствие старения и наличия ИБС.
Влияние медикаментов на элементы ЭКГ