Клинико-гистологическая характеристика доброкачественных образований яичников
На сегодняшний день частота выявления доброкачественных образований яичников не снижается, что объясняется широким применением в гинекологии современных информативных методов исследований.
На сегодняшний день частота выявления доброкачественных образований яичников не снижается, что объясняется широким применением в гинекологии современных информативных методов исследований. В течение нескольких десятилетий для дифференциации опухолей матки и придатков с успехом применяется ультразвуковая диагностика [1]. Однако не всегда при трансвагинальной эхографии можно определить характер опухоли, особенно на ранних стадиях развития опухоли яичника [2]. Возможность дифференциации доброкачественных и злокачественных образований яичников появилась с применением цветного доплеровского картирования [1, 3].
Длительность существования доброкачественной опухоли яичника и ее способность к малигнизации имеют самый различный диапазон и частоту. Так, известно, что малигнизации подвергается каждая третья серозная кистома яичника [2, 3, 4, 5]. Вместе с тем не исключено и длительное существование этих опухолей без каких-либо пролиферативных изменений в капсуле.
Известно, что образования яичников небольших размеров часто принимаются за опухолевидные образования и подвергаются консервативной противовоспалительной терапии. Отсутствие же эффекта от лечения рассматривают как показание для оперативного вмешательства. Однако распознать грань перехода пролиферации эпителия капсулы в атипический эпителий и своевременно предотвратить опасное для жизни заболевание является довольно сложной задачей. Окончательный диагноз о характере образования яичника устанавливается путем гистологического исследования удаленной капсулы.
Целью исследования явилось изучение клинических проявлений и морфологических особенностей доброкачественных опухолей яичников для своевременного решения вопроса о необходимости их оперативного лечения. Материал и методы исследования. Нами изучено клиническое течение доброкачественных образований яичников у 170 больных, поступивших в гинекологическое отделение акушерского комплекса № 9 г. Ташкента по поводу объемного образования яичника на оперативное лечение.
Возраст обследованных женщин колебался от 25 до 45 лет. Наиболее частым возрастом выявления опухолей яичников у наших пациенток является 20–29 лет (около половины), затем возрастная группа 30–39 лет. Меньше всего среди больных было пациенток в возрасте до 20 лет (около 5%).
Дооперационное обследование включало ультразвуковое исследование с цветовым доплеровским картированием сосудов яичника и определение в крови онкомаркера СА-125. Онкомаркер СА-125 является антигеном, определяемым с помощью моноклональных антител к клеткам рака яичников, и наиболее специфичным маркером при опухолях яичников, особенно в постклимактерическом периоде [5, 6]. Интерпретация результатов определения величины онкомаркера СА-125 проводилась в соответствии с результатами гистологического исследования.
При резко повышенных показателях проводилось повторное исследование в послеоперационном периоде и после реабилитационного лечения. Верификация диагноза проводилась в послеоперационном периоде гистологическим исследованием капсулы кистомы.
Для гистологического исследования из резецированных стенок кист готовили гистологические препараты по общепринятой методике. Результаты исследования и их обсуждение. Наиболее частой жалобой пациенток было бесплодие. Из 77 (45,3%) больных с нарушением репродуктивной функции у 46 (60,0%) пациенток наблюдалось первичное бесплодие длительностью от двух до шести лет, у 31 (40%) — вторичное бесплодие длительностью от двух до четырех лет.
Второй по частоте жалобой были ноющие боли внизу живота и альгоменорея (у 71 больной — 41,8%). Около одной трети больных (55 пациенток — 32,4%) до поступления в стационар получали консервативную противовоспалительную терапию без особого успеха.
Нарушения менструаций были отмечены чаще у больных с опухолевидными образованиями воспалительного характера, что было подтверждено результатами гистологического анализа удаленной капсулы образования. Из нарушений менструально-овариального цикла, кроме альгоменореи, были выявлены гиперменорея (12,3%), гипоолигоменорея (16,8%), в некоторых случаях — дисфункциональные кровотечения в анамнезе (у 9,2%).
Доплерометрические исследования кровотока характеризовались низкой скоростью кровотока в маточных и яичниковых сосудах и повышенными значениями индекса резистентности. Определение онкомаркера СА-125, проведенное до операции, показало, что, несмотря на разброс цифр (от 8,3 до 60,3), средняя цифра не превышала принятую норму 35 Ед/мл. Оперативное лечение проведено практически всем женщинам путем лапароскопии. Послеоперационное реабилитационное лечение зависело от результатов гистологического исследования и величины онкомаркера.
Интерес представляет также полиморфизм гистологических изменений в капсуле удаленных образований. Большую часть (33%) составили опухолевидные образования (фолликулярные и лютеиновые кисты). Доброкачественные эпителиальные опухоли составили 25% случаев, из них в 11,7% случаев — серозные и в 13,3% случаев — эндометриоидные. В 5% случаев наблюдали герминогенную опухоль в виде зрелой тератомы. Вместе с тем в двух случаях гистологическое исследование выявило аденокарциному яичника. Значительная часть кистозных образований (31,7%) не имела эпителиальной выстилки, что затрудняло установление гистогенеза и характера новообразования яичника.
Фолликулярные кисты были представлены чаще как одностороннее однокамерное и тонкостенное образование с гладкой внутренней стенкой. Гистологически соединительнотканная стенка была выстлана многорядным фолликулярным эпителием, под которым располагаются клетки theca interna, в некоторых случаях наблюдалась ее гиперплазия и лютеинизация.
Лютеиновые кисты чаще выявлялись в виде двусторонних и одиночных образований. Внутренняя поверхность стенки кисты выстлана слоем текалютеиновых клеток, под которыми расположена гранулеза без лютеинизации.
Среди эпителиальных опухолей чаще встречались серозные и муцинозные. Серозные опухоли были представлены серозной цистоаденомой, обычно крупных размеров. Капсула опухоли в основном была грубоволокнистой, выстилающий стенку эпителий был однорядным кубическим или уплощенным, в некоторых случаях обнаруживался цилиндрический эпителий.
Муцинозные опухоли были представлены муцинозной цистоаденомой (или сецернирующая муцинозная кистома), обычно многокамерной и крупных размеров. Внутренняя поверхность стенки выстлана однорядным высоким призматическим эпителием, цитоплазма которых содержала слизь.
Эндометриоидные опухоли яичников были схожи с опухолями эндометрия и характеризовались выстилкой стенки кисты однорядным низким цилиндрическим эпителием эндометриального типа. Вокруг стенки часто наблюдались кровоизлияния и накопление гемосидерина.
Зрелая кистозная тератома (или дермоидная киста) яичника была обычно однокамерной и заполнена салом и волосами. Гистологически обнаруживались кожа, волосяные фолликулы, сальные и потовые железы, редко — хрящ.
Аденокарциномы яичников были представлены серозной папиллярной цистоаденокарциномой. Нами выявлены две больные с аденокарциномой, у которых онкомаркер СА-125 был соответственно в 11 и 15 раз выше нормы.
Таким образом, исследования показали, что доброкачественные опухоли и опухолевидные образования яичников чаще встречаются среди женщин активного репродуктивного возраста — от 20 до 39 лет, что несколько отличается от данных литературы [4, 5]. Клиническая картина доброкачественных опухолей неспецифична и проявляется в некоторых случаях нарушениями менструального цикла, бесплодием. Наши исследования показали, что определение онкомаркера СА-125 позволяет в предоперационном периоде с высокой степенью вероятности прогнозировать характер образования яичника и определить хирургическую тактику, что подтверждается результатами других исследователей [6].
Выводы:
Литература
Л. М. Абдуллаева, кандидат медицинских наук Ташкентская медицинская академия, Ташкент
Струма яичников что это
Струма яичника. Термин «струма яичника» относится к тем тератомам, в которых тиреоидная ткань преобладает или составляет значительный компонент опухоли. Струма встречается редко. Большинство их (60-70%) имеет вид четко отграниченного узла, расположенного в стенке или перегородке доброкачественной кистозной тератомы. Реже (в 10% случаев) локализуется в стенке муцинозной кистомы. Примерно 20-30% она состоит лишь из ткани щитовидной железы. «Чистая» струма почти всегда односторонняя, неправильной формы. На разрезе опухоль плотной, местами мягкой или мясистой консистенции, солидного и солидно-мелкокистозного строения.
Кисты разной величины, выполнены коричневым или желтовато-белым содержимым. Струма яичника содержит йод, но в меньшем количестве, чем нормальная щитовидная железа. В некоторых случаях отмечены признаки гипертиреоза. Морфологически етрума идентична строению ткани щитовидной железы, состоит из множества полостей, содержащих коллоид и выстланных кубическим эпителием. Малигнизированная сгрума яичника встречается редко.
Карциноид возникает в 8 10 раз реже струмы яичника, наиболее часто из аргентаффинных клеток кишечного эпителия зрелой тератомы, реже респираторного эпителия ее. Примерно в половине наблюдений у больных отмечают карщшоидный синдром. Большинство карциноидов имеет вид отграниченного узла, расположенною в стенке дермоидной кисты или муцинозной опухоли. На разрезе карциноид преимущественно желтого или оранжевого цвета. «Чистые» карциноиды (встречаются очень редко) обычно односторонние, того же цвета, что и в тератоме небольшого размера. Гистологически карциноид идентичен карциноидам желудочно-кишечного тракта и дыхательных путей.
Клетки карциноидных опухолей располагаются в виде тяжей, островков, столбиков. Островки клеток, обычно имеющие солидный характер, более свойственны карциноиду яичника. Клетки карциноида в опухолях из сочетания струмы и карциноида имеют преимущественно трабекулярный характер расположения. До сих пор не доказано, что эти опухоли являются клинически злокачественными.
Эпидермоидная киста яичника встречается очень редко, обычно небольшой величины, выстлана плоским многослойным эпителием с ясно выраженными слоями из шиповатых и зернистых клеток. Иногда обнаруживают тонкий роговой слой. Какие-либо другие ткани, в том числе придатки эпидермиса, в кистах отсутствуют.
Смешанные герминогенные опухоли встречаются относительно часто, состоят из одного или более приведенных выше типов опухолей, например эмбриональной карциномы, дисгерминомы. хорионэпителиомы и тератомы.
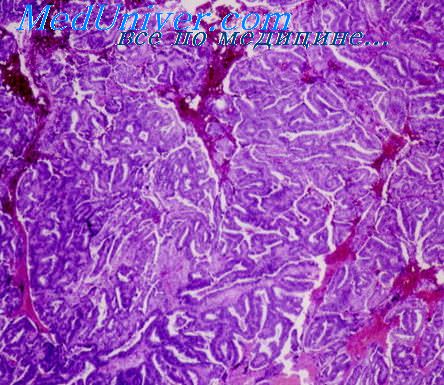
Гонадобластома яичников.
Гонадобластома (гоноцитома, дисгенетическая гопадома, опухоль дисгенетических юнад, опухоль Скалли) редкая опухоль, размером от 1 х 2 мм до 10 см. Двусторонняя локализация отмечается в 1/3 всех случаев. Опухоль обычно округлой формы, нлотноэластической, мягкой или очень твердой консистенции при ее обызвествлении. На разрезе она серо-розового цвета, иногда с участками желтоватого или оранжевого цвета. При обширном обызвествлении поверхность разреза ее имеет зернистый вид. При приготовлении срезов на месте очагов обызвествления оказываются пустоты. Гонадобласгома состоит из больших зародышевых клеток, сходных с клетками дисгерминомы, и более мелких клеток, напоминающих клетки гранулезы и сустеноциты, а также участков обызвествления и гиалиновых телец.
При обнаружении в дисгерминоме очагов обызвествления необходимо исследовать дополнительно вырезанные кусочки ткани, а если новообразование небольших размеров, то и всю опухоль, так как наличие в ней петрификатов не позволяет в таких случаях исключить возможность сочетания дисгерминомы с гонадобластомой. Примерно в половине наблюдений гонадобластома возникает в половых железах, тип которых (яичник или семенник) определить невозможно из-за полного замещения их опухолью. У 1/3 больных гонадобластома возникает в «штрих-гонадах», а у остальных в незрелых атрофических или дисгенетических яичках. Возраст больных с гонадобластомой 6—28 лет.
Больные с женским фенотипом составляют примерно 85% всех гонадобластом. Больные с признаками вирилизма составляют более половины всех больных с женским фенотипом. Подавляющее большинство их в возрасте 15 лет и старше.
Больные с гонадобластомой и мужским фенотипом составляют около 15% всех гонадобластом. Гонадобластома обычно рассматривается как доброкачественная опухоль. Однако зародышевые клетки могут иногда иметь признаки злокачественности, что проявляется в митотической активности и/или локальной инвазии их.
При сочетании гонадобластомы с дисгерминомой прогноз для больного более благоприятный, чем при дисгерминоме в отсутствие гонадобластомы; в отличие от дисгерминомы метастазы опухоли при сочетании гонадобластомы и дисгерминомы появляются позднее и реже.
Кроме того, в яичниках встречают очень редко опухоли мягких тканей, более обычные для других органов и тканей, чем для яичника. Они возникают из тех его элементов (мышечные клетки, кровеносные или лимфатические сосуды и др.), которые не выполняют специфические функции этого органа (лейомиома, гемангиома, лейомиосаркома, гемангиоэндотелиома и ряд других доброкачественных и злокачественных опухолей). Макро- и микроскопическая характеристика этих опухолей отличается особенностями, свойственными им при локализации в других органах и тканях. Среди других опухолей следует упомянуть лимфангиому. Она описана менее чем у 10 больных с односторонней локализацией, размером до б см, редко более крупной. В дифференциально-диагностическом отношении следует принимать во внимание аденоматоидную опухоль яичника, которая, как правило, бывает мелкой, односторонней и бессимптомной.
Доброкачественные опухоли яичников
К сожалению, доброкачественные опухоли все чаще встречаются в современной врачебной практике. Опухоли яичников относят к одному из наиболее распространенных видов патологий женской половой сферы. Примерно 90% из них являются доброкачественными.
С заболеваниями или патологией яичников сталкивается практически каждая женщина, достигшая периода полового созревания. Некоторые проблемы сопровождаются увеличением размеров органа, другие протекают бессимптомно. Однако любая опухоль из этой группы является патологическим образованием из тканигонад — овариальной ткани, образующейся в результате размножения клеток ткани и их дифференцировки (мутирования). Заболевание возникает у женщин любого возраста, в том числе и подростков.
Но большую группу риска и проблему в современной гинекологии составляют молодые женщины детородного возраста с поражением опухолью яичников. Именно у них снижается репродуктивная функция. Самое страшное, что существуют доброкачественные опухоли, которые могут перерастать в злокачественные, вылечить их намного сложнее, а иногда и невозможно.
Какие бывают доброкачественные опухоли яичников?
Классификация данной патологии была предложена еще советскими докторами, а позже утверждена и ВОЗ.
Основана она на клинико-морфологических исследованиях заболевания.
Некоторые разновидности опухолей тяжело диагностировать. Терапия их усложняется тем, что пациентка поздно обращается за помощью. Определить тип образования может только специалист, назначая специальные обследования и УЗИ.
Причины развития патологии
Вопрос о причинах возникновения и развития доброкачественных образований яичников пока до конца не ясен.
Теория о гормональном сбое в организме женщины остается основной. Кроме того, на развитие патологии влияют:
На появление патологических изменений влияют заболевания щитовидной железы, нейроэндокринные нарушения, ожирение и дефицит веса.
Опухоль образуется, как правило, в направлении брюшной полости, начиная от самого яичника, где формируется ножка. Иногда опухоль задевает близлежащую маточную трубу, а если отмечена слишком длинная ножка, то появляется риск ее перекручивания, что приводит к явлению «острого живота», развитию ишемии и некроза.
В особо сложных случаях опухоль может разорваться, образуя спайки и попадая в брюшину. Есть разновидность патологии, которая развивается внутрь, деформируя и мешая нормальной работе мочеточников. В процессе развития опухоли могут возникать нагноения. Намного хуже, когда гнойник формирует свищ, прорываясь в мочевой пузырь и прямую кишку.
Симптоматика и лечение заболевания
Для всех доброкачественных опухолей характерны следующие симптомы:
Только ранняя диагностика позволит выявить доброкачественные опухоли яичников на ранней стадии. Довольно часто заболевание протекает в бессимптомной форме. В таком случае только врачебный осмотр с назначение дополнительного обследования поможет найти проблему.
Что включает диагностика?
Лечение доброкачественных опухолей яичников проводят основным методом — хирургическим. Доброкачественные образования не разрастаются за пределы яичников, поэтому хирургическое вмешательство оказывается наиболее эффективным и популярным.
Особенность ведения операции зависит от следующих факторов:
Пациенту оперируют или планово, или экстренно. Такой способ позволяет избежать рецидивов, сохраняя репродуктивную функцию и либидо пациенток.
Выделяют следующие виды оперативного вмешательства:
Проводите регулярную диагностику организма, обращайтесь за профессиональным осмотром и лечением к врачам высшей категории. Заниматься самолечением в этом случае — опасно для здоровья и жизни.
Профилактика заболевания
Проводить профилактику доброкачественных опухолей яичников практически невозможно. Помочь могут только гинекологические осмотры с УЗИ и регулярное посещение гинеколога.
Что может сделать сама женщина?
Тиреотоксикоз с эктопией тиреоидной ткани (E05.3)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Гистологическая классификация трофобластических неоплазий (FIGO, 2000 г.)
— полный пузырный занос;
— частичный пузырный занос.
2. Инвазивный пузырный занос.
4. Трофобластическая опухоль плацентарного ложа.
5. Эпителиоидная трофобластическая опухоль.
Гистологическая форма трофобластической опухоли имеет важное прогностическое значение.
Этиология и патогенез
Трофобластическая болезнь (ТБ) возникает вследствие нарушений развития и роста трофобласта.
Предположительно может развиваться в результате следующих причин:
— особые свойства яйцеклетки;
— вирус, влияющий на трофобласт;
— повышение активности гиалуронидазы;
— иммунологические особенности половых партнеров;
— хромосомные аберрации.
Эпидемиология
Струма яичника в основном встречается у женщин в возрасте 40-60 лет хотя и составляет всего 1,4% от общего числа кистозных тератом.
Струму яичника относят к тем тератомам, в которых тиреоидная ткань преобладает или составляет значительный компонент опухоли. Однако в 20-30 % случаев опухоль бывает представлена только тканью щитовидной железы.
Только 5-6% этих опухолей продуцируют тиреоидный гормон в количестве, достаточном для развития гипертиреоза.
Приблизительно 5-10% струм яичника могут трансформироваться в карциному.
Клиническая картина
Cимптомы, течение
Клиническая картина тиреотоксикоза при трофобластических опухолях и струме яичника имеет значительную вариабельность. Как правило, это тиреотоксикоз легкой или средней степени тяжести, причем степень его выраженности зависит от уровня тиреоидных гормонов в сыворотке крови.
Повышение функции щитовидной железы (ЩЖ) связано с тем, что трофобластические опухоли секретируют значительное количество хорионического гонадотропина, который имеет общую с ТТГ альфа-субъединицу, а структура бета-субъединицы имеет большую гомологию с соответствующей субъеденицей ТТГ.
Известно, что тиреотропый эффект хорионического гонадотропина (ХГ) незначителен по сравнению с ТТГ. Трофобластические опухоли секретируют молекулярные варианты ХГ, и некоторые из них обладают достаточно высокой активностью по сравнению с ХГ, который секретируется плацентой при нормальной беременности.
У большинства женщин с трофобластическими опухолями отсутствуют клинические проявления тиреотоксикоза, несмотря на умеренное повышение уровня тиреоидных гормонов в крови.
Пузырный занос
Наиболее характерные клинические признаки пузырного заноса:
— более быстрое, чем при нормальной беременности, увеличение размеров матки (не соответствующее сроку задержки менструаций);
— схваткообразные боли внизу живота;
— маточное кровотечение(в крови можно обнаружить пузыревидные ворсины хориона);
— токсикозы беременных (часто);
— инвазинный пузырный занос может метастазировать в наружные половые органы, влагалище, а также в легкие, головной мозг.
Хорионэпителиома
При локализации хорионэпителиомы в маточной трубе отмечаются сильные боли внизу живота, возможно обильное внутрибрюшное кровотечение, обусловленное разрушением серозного покрова маточной трубы.
Во всех вышеописанных случаях на фоне характерной клинической картины присоединяются симптомы тиреотоксикоза.
Диагностика
Пузырный занос
Диагноз устанавливают на основании клинических симптомов, результатов лабораторных исследований мочи и УЗ-сканирования матки.
При УЗИ выявляют типичный ячеистый рисунок матки.
Более редко применяются рентгенография матки (после введения в нее рентгеноконтрастных веществ) и трансабдоминальная биопсия плаценты.
Хорионэпителиома
Диагноз устанавливают на основании:
— анамнеза;
— клинических проявлений;
— данных гистологического исследования тканей, полученных при выскабливании слизистой оболочки матки;
— выявления (в том числе с помощью рентгенографии) метастазов в других органах.
Для ранней диагностики заболевания важное значение имеет определение в моче и крови хорионического гонадотронина.
Диагностическое значение цитологического исследования ограничено в связи с частым некрозом клеточных элементов при хорионэпителиоме.
Узлы хорионэпителиомы вследствие их значительной васкуляризации хорошо выявляются при тазовой ангиографии.
При метросальпингографии обнаруживают увеличение матки, неровность ее внутренней поверхности и дефекты наполнения. Информативно и ультразвуковое сканирование, позволяющее определить поражение матки и выявить текалютеиновые кисты яичников. При подозрении на перфорацию матки выполняют лапароскопию.
Струма яичника
Диагноз устанавливается, как правило, на основании анамнеза, данных УЗИ малого таза.
В процессе диагностики также исследуют поглощение радиоактивного йода щитовидной железой и яичниками, проводят сцинтиграфию яичников с 123I и компьютерную томографию яичников.
Лабораторная диагностика
Хорионэпителиома
Важное знание имеет определение ХГ в моче и крови. У ранее рожавших и перенесших аборт женщин очень важна качественная положительная реакция мочи на ХГ.
Диагноз хорионэпителиомы подтверждает обнаружение в сыворотке крови трофобластического β-глобулина, особенно у больных с низкими показателями ХГ (например, при выраженном некрозе опухоли).
Содержание тиреоидных гормонов в сыворотке крови у обследуемых больных во всех случаях повышено. Содержание ТТГ в сыворотке крови, также как и секреция ТТГ в ответ на введение тиролиберина, снижены.
Дифференциальный диагноз
Дифференциальный диагноз синдрома тиреотоксикоза при трофобластических опухолях и струме яичника проводят с синдромом тиреотоксикоза при других заболеваниях щитовидной железы:
— диффузный токсический зоб;
— многоузловой токсический зоб;
— медикаментозный тиреотоксикоз;
— деструктивные тиреоидиты в тиреотоксичесой фазе.
Решающее значение в постановке диагноза имеют наличие маточных кровотечений, связь с беременностью и родами, характерные признаки на УЗИ яичников и наличие высокого титра ХГ в сыворотке крови и моче.
Осложнения
Лечение
Пузырный занос
Лечение заключается в выскабливании матки или удалении ее содержимого с помощью вакуум-аппарата (вакуум-экскохлеация) на фоне воздействия препаратов, вызывающих и усиливающих сокращения матки (окситоцин, простагландины).
Для расширения канала шейки матки можно применять расширители Хегара. Иногда в процессе удаления измененных ворсин хориона используют окончатые щипцы.
При профузном маточном кровотечении и неподготовленной шейке матки необходимо кесарево сечение.
В случае инвазивного пузырного заноса показана экстирпация матки.
Хорионэпителиома
Более часто осуществляется комбинированное лечение. На фоне применения противоопухолевых средств производят оперативное вмешательство, реже используют лучевую терапию.
В качестве противоопухолевых препаратов применяют:
— антиметаболиты (метотрексат, меркаптопурин);
— антибиотики (рубомицина гидрохлорид, дактиномицин, оливомицин, адриамицин, блеомицин);
— препараты растительного происхождения (розевин, винкристин).
Один из препаратов (метотрексат, дактиномицин или винкристин) назначают в I стадии развития опухоли при небольших размерах матки и длительности заболевания до 6 месяцев. В остальных случаях химиотерапия должна быть комбинированной.
Чаще назначают метотрексат с дактиномицином и розевином или метотрексат с рубомицина гидрохлоридом и винкристином. Лечение проводят в течение 2 недель, затем его повторяют с перерывами в 2-3 недели до исчезновения проявлений заболевания.
Пациентка должна находиться под наблюдением врача не менее 2 лет.
При значительном увеличении матки (большем, чем при сроке беременности 12 недель), разрыве ее растущей опухолью или при угрозе разрыва, а также при безуспешности химиотерапии показана экстирпация матки.
При II стадии развития опухоли экстирпацию матки дополняют максимальным удалением ее узлов, перевязкой подчревных артерий и лучевой терапией.
В IV стадии развития опухоли проводят интенсивную комбинированную химиотерапию, иногда в сочетании с лучевым воздействием.
Струма яичника
Лечение хирургическое: при доброкачественной струме яичника удаляют яичник, при злокачественной делают надвлагалищную ампутацию матки с придатками и резекцию сальника с дальнейшим назначением рентгено-, радио- и химиотерапии.
Удаление патологического процесса уже в течение нескольких дней сопровождается снижением содержания ХГ и тиреоидных гормонов в сыворотке крови. Клинические признаки тиреотоксикоза со снижением тиреоидных гормонов в крови уменьшаются достаточно быстро при назначении препаратов йода (йодид калия внутрь или йодид натрия внутривенно).
Тахикардия и другие симптомы, наступающие вследствие повышения активности симпатической нервной системы (потливость, раздражительность и другие), хорошо контролируются назначением бета-блокаторов.
У мужчин при хориокарциноме яичка, сопровождающееся тиреотоксикозом, рекомендуется лечение, которое обычно используется для терапии синдрома тиреотоксикоза.
Прогноз
Хорионэпителиома
Прогноз существенно улучшился благодаря применению противоопухолевых средств, особенно при раннем их назначении. Значительно ухудшают прогноз метастазы в головной мозг и кости.
При выздоровлении и сохраненных репродуктивных органах возможна нормальная беременность.
Струма яичника
Прогноз (учитывая доброкачественность процесса) после удаления струмы яичника, благоприятен с точки зрения сохранения трудоспособности. Нарушение менструальной и герментативной функции коррелирует с количеством удаленной ткани яичника.
Струма яичника может быть причиной рецидива тиреотоксикоза после оперативного лечения.
Тиреоидная ткань в тератоме яичника может быть источником развития злокачественной опухоли.
Госпитализация
Профилактика
Для предотвращения образования рецидива пузырного заноса необходимо тщательное наблюдение за больными, перенесшими пузырный занос, на протяжении 3 лет после его удаления. В этот период систематически исследуют экскрецию хорионического гонадотропина с мочой, при ее увеличении или обнаружении гормона в моче после его отсутствия необходима госпитализация пациентки для обследования и уточнения диагноза.
При высоком риске развития хорионэпителиомы (например, при значительном повышении уровня хорионического гормона в моче и крови в течение 4-8 недель после удаления пузырного заноса) проводят профилактическую химиотерапию.
Для предупреждения хорионэпителиомы необходимы тщательное наблюдение за больными, перенесшими пузырный занос, и проведение по показаниям профилактической химиотерапии.






