стигмы дизэмбриогенеза что это такое
Стигмы дизэмбриогенеза и развитие ребенка
Стигмы – очень небольшие пороки развития, которые появляются в результате неблагоприятного воздействия вредных факторов на плод. Их очень много, но необходимо знать о самых распространенных. Если их более 6-7, то это говорит о неполноценности генетического материала, о том, что следует ожидать от ребенка каких-то отклонений в здоровье, а также — что родителям с таким ребенком следует обратиться к генетику.
Самые распространенные стигмы
В области черепа: особая форма черепа, в том числе асимметричная; низкий лоб, резко выраженные надбровные дуги, нависающая затылочная кость, уплощенный затылок.
В области лица: скошенный лоб, монголоидный и антимонголоидный разрез глаз, гипо- и гипертелоризм, седловидный нос, уплощенная спинка носа, асимметрия лица. Необычная форма челюстей, недоразвитый подбородок, раздвоенный подбородок, клиновидный подбородок.
В области глаз: эпикант, низкое стояние век, асимметрия глазных щелей, двойной рост ресниц, разный цвет радужной оболочки, неправильная форма зрачков.
В области ушей: большие оттопыренные уши, малые деформированные уши, разные по размеру и форме уши, низкое расположение ушей, различный уровень расположения ушей, аномалия развития формы завитков и противозавитков, приращенные мочки ушей, добавочные козелки.
В области рта: большой или маленький рот (микростомия, макростомия), «карпий рот», высокое и узкое небо, высокое уплощенное небо, аркообразное небо, короткая уздечка языка, раздвоенный язык.
В области шеи: короткая или длинная шея, кривошея, крыловидные складки.
В области туловища: туловище длинное или короткое, грудь вдавленная или килевидная, бочкообразная, асимметричная, большое расстояние между сосками, добавочные соски, агенезия мечевидного отростка, расхождение прямых мышц живота, низкое стояние пупка, грыжи.
В области кистей рук: короткие и толстые пальцы, длинные и тонкие (паучьи) пальцы, синдактилия, поперечная борозда ладони, короткий изогнутый V палец, искривление всех пальцев.
В области стоп: брахидактилия, арахнодактилия, синдактилия, сандалевидная щель, двузубец, трезубец, полая стопа, нахождение пальцев друг на друга.
В области кожи: депигментированные и гиперпигментированные пятна, большие родимые пятна с оволосением, избыточное локальное оволосение, гемангиомы, участки аплазии кожи волосистой части головы.
Дети с аномалиями в области черепа и лица часто страдают головными болями, которые особенно усиливаются в период интенсивного роста ребенка.
Обнаруженные стигмы в области лица у новорожденного могут предупреждать родителей и врачей о возможном нарушении нервно-психического развития ребенка, отставании речевого развития, патологических проявления высшей нервной деятельности ребенка в дальнейшем.
С таким ребенком обязательно следует заниматься с самого рождения, использовать в его воспитании развивающие методики на каждом возрастном этапе.
Стигмы дизэмбриогенеза что это такое
В связи с увеличивающимся влиянием техногенных, экологических и социальных факторов на здоровье людей, в частности на репродуктивную функцию и процессы внутриутробного развития человека, заслуживают внимания вопросы антенатальной профилактики различных патологий. В этой связи особый интерес представляют так называемые стигмы дизэмбриогенеза, как индикаторы нарушения формирования плода. Из этиологических факторов, вызывающих пороки и аномалии развития, отмечают наследственную обусловленность, общеизвестные тератогенные влияния ионизирующего излучения, медикаментов, алкоголизма и никотиновой зависимости матери, а также отягощения беременности инфекционными заболеваниями и акушерско-гинекологической патологией [1, 14].
Х.Г. Ходос (1984) в монографии «Малые аномалии развития и их клиническое значение» высказывал предположение, что так называемые дисгенезии возникают под влиянием тех же причин, что и грубые пороки развития, однако этиологический фактор обладает меньшей патогенностью или действует на плод в более благоприятном периоде его развития [7]. Ряд авторов указывают, что наибольшая чувствительность зародыша к отрицательным воздействиям факторов внешней среды отмечается в периоды бластогенеза и органогенеза, а с увеличением срока беременности развитие функциональных систем организма обеспечивает компенсаторные и приспособительные реакции [5]. Кроме того, имеет значение стадия формирования определенного органа в момент патогенного влияния. Так, например, зубочелюстной аппарат формируется в период с 5 недели внутриутробного развития, наибольшая чувствительность к патогенным факторам совпадает с периодом формирования плаценты, а центральная нервная система особенно чувствительна к отрицательным воздействиям в период миелинизации, т. е. с 7 месяца беременности и в первые несколько месяцев жизни [2, 7].
Стоит отметить, что в научной литературе применяют различные понятия – малые аномалии развития, признаки дизонтогенеза, дисгенезии или дизгенетические признаки, малые диспластичекие признаки, стигмы дизэмбриогенеза и др. Ключевое различие в их трактовке отводится этиологическому фактору и времени его воздействия. Так, термин «дизонтогенез», предложенный E. Schwalbe (1906), обозначает нарушения процесса индивидуального развития организма от момента рождения до смерти. Такими же широкими понятиями, не ограничивающими локализацию, время и причины возникновения, являются «малые аномалии развития» и «диспластические признаки». Указанные термины применимы, когда речь идет о генетически обусловленных, врожденных (приобретенных внутриутробно) и возникших в результате постнатального онтогенеза признаках. В то время как формулировка «стигмы дизэмбриогенеза» отграничивает временной промежуток именно антенатального развития организма и исключает наследственный генез. Хотя в практической врачебной деятельности не всегда удается однозначно указать на причинный фактор дисгенезии и временной промежуток, в который он действовал [7].
В периодических научных изданиях последних лет эпизодически публикуют статьи по рассматриваемой проблематике. Активно освещают результаты своих наблюдений кардиологи, выделяя в отдельный класс «малые аномалии сердца». Ими зарегистрирована широкая распространенность дизморфогенеза сердца, превышение порогового уровня кардиальной стигматизации (более 3 стигм) в 32 % случаев. Авторы отмечают, что лишь немногие из аномалий имеют клиническое значение, однако их количественная представленность коррелирует с неблагоприятными факторами антенатального периода и продолжительным воздействием агрессивных поллютантов (диоксиды серы и углерода) [3, 6]. Г.И. Сторожаков с соавт. (2001) определили для пациентов с МАС повышенный риск возникновения инфекционного эндокардита, тромбоэмболий, аритмий, сердечной недостаточности [6].
В иностранной литературе опубликованы результаты научных работ, которые свидетельствуют о высокой частоте встречаемости дисгенезий у детей с установленными онкологическими заболеваниями, что объясняется их этиологической общностью [8, 9, 10].
D.Sumanovic-Glamuzinaet al.(2009) наблюдали большее количество внешних стигм дизэмбриогенеза у преждевременно рожденных детей, в сравнении с группой доношенных новорожденных [13]. Однако в исследовании, проведенном H. Campanaet al. (2013), не удалось выявить однозначных ассоциаций между малыми аномалиями у новорожденных и разработать систему прогнозирования соматической патологии [11].
Многочисленные исследования отечественных и зарубежных ученых, посвященные изучению пренатального воздействия алкоголя и никотина на плод, лишь доказывают их пагубное влияние на здоровье будущего ребенка. Этот факт подтверждает большая частота множественной стигматизации детей, рожденных после внутриутробной алкогольной интоксикации [1, 14, 15].
Рассуждая о сегодняшнем состоянии изучаемой проблемы, нельзя не отметить указанные в монографии Х.Г. Ходос (1984) перспективы. Автор отмечал, что изучение дисгенезий должно продолжаться в разных направлениях с привлечением к работе профильных специалистов, призывал разработать этиологическую классификацию малых аномалий развития и выявлять специфические дисгенезии для той или иной патологии. Называл перспективным изучение малых аномалий, например, у детей, родившихся после токсикозов беременности; после перенесенной их матерью во время беременности инфекции; при наличии у матери сопутствующих заболеваний; после внутриутробной гипоксии; перинатальной травмы и после различных воздействий на беременную. Обозначал важность применения «близнецового метода» в исследованиях с целью уточнения конкордантности и инконкордантности стигм в двойне [7]. Спустя 30 лет на эти вопросы по-прежнему не найдено ответов.
Учитывая современные достижения в области вспомогательных репродуктивных технологий, множится количество детей, испытавших внутриутробно комплексное влияние разнообразных потенциально-патогенных факторов, связанных с медикаментозным сопровождением беременности и периода прегравидарной подготовки, часто – с сопутствующей акушерско-гинекологической патологией матери, возрастом родителей и т. п. [4]. В медицинском обществе до сих пор нет однозначного мнения по поводу состояния здоровья этих детей. Изучение стигм дизэмбриогенеза в определенной степени внесло бы ясность в вопрос о характере влияния технологий вспомогательной репродукции на процессы внутриутробного развития человека. Однако при анализе научной литературы нами найдено лишь одно исследование, посвященное изучению частоты врожденных пороков и малых аномалий развития у детей, рожденных после применения в протоколе ЭКО криоконсервации эмбрионов [12].
Цель исследования: оценить параметры стигматизации у детей, рожденных в результате беременности, индуцированной в рамках программы экстракорпорального оплодотворения.
Материал и методы исследования
Исследование основано на опыте обследования 236 детей в возрасте от 1 до 5 лет, из них 106 рождены после реализации программы ЭКО (основная группа), 130 детей – в результате беременности без применения вспомогательных репродуктивных технологий (контрольная группа). На основании внешнего осмотра и стоматологического обследования выявляли стигмы дизэмбриогенеза – аномалии, не влияющие на функцию органа и не являющиеся существенными косметическими дефектами, при исключении наследственного или приобретенного постнатально генеза [7]. Клинико-анамнестические данные получены с помощью интервьюирования родителей согласно разработанного алгоритма опроса и выкопировки сведений о заболеваемости из амбулаторных карт.
Статистическую обработку полученных результатов проводили с применением пакета прикладных программ «StatsoftStatistica 10.0». Статистическую значимость различий между значениями качественных показателей определяли по критерию χ2 Пирсона, количественных – по критерию Манна – Уитни.
Результаты исследования и их обсуждение
Выраженные пороки развития среди обследуемых отмечены в единичных случаях. Так, у двух детей из основной группы диагностированы врожденные пороки сердца, причем у одного из них дефект межпредсердной перегородки сочетался с гемигипоплазией тела. Висцеральный порок (долихосигма) выявлен также у одного ребенка контрольной группы. Из анамнестических данных стало известно, что одному из обследуемых в основной группе проводили хирургическую коррекцию синдактилии стопы.
Число случаев стигматизации на 100 обследованных среди детей группы ЭКО составило 45,3, в группе контроля определены меньшие значения аналогичного показателя – 23,9 (р = 0,0003). Средние значения числа дисгенезий более чем в 2 раза различались в группах обследуемых (1,1 и 0,5; р = 0,0005).
Из всех детей, у которых были выявлены дисгенезии, подавляющее большинство имели их в количестве не более двух. Три – четыре стигмы регистрировали у 14,2 % детей основной группы и 4,6 % – контрольной (р = 0,0053). Больше 4 стигмдизэмбриогенеза определяли в единичных случаях наблюдений и незначительно чаще – в группе детей, рожденных в результате методов вспомогательной репродукции (р = 0,0576). В целом количество дисгенезий у обследованных детей не превышало порогового уровня в 6 стигм.
Стоит отметить, что в ходе проведенного нами исследования не было выявлено сочетания врожденных пороков развития с большим числом стигм дизэмбриогенеза. Так, среди детей, имеющих выраженные аномалии, регистрировали не более 4 дисгенезий.
Определенный интерес представляют показатели стигматизации, рассматриваемые в группах детей, рожденных посредством метода экстракорпорального оплодотворения и комбинации его с ИКСИ. Число случаев стигматизации на 100 обследованных в первой обозначенной группе приближалось к 50,8, в то время как среди детей, рожденных посредством ИКСИ и ЭКО, данный показатель составил 35,9 (р = 0,0676). Выражены различия в количественных характеристиках изучаемого параметра. Так, средние значения количества стигм на одного обследуемого из группы ЭКО составили 1,4, ЭКО+ИКСИ – 0,7 (р = 0,0806).
Распространенность дисгенезий значительно различалась среди обследуемых, рожденных в срок 38–40 недель гестации (29,9 %) и недоношенных детей (40,5 %, р = 0,0524). При этом в средних значениях стигматизации выраженных отличий не обнаружено (0,7 и 0,9, р = 0,0975).
Определенные закономерности по изучаемому признаку выявлены среди близнецов. В группе детей, рожденных от многоплодной беременности со сравнительно большей массой тела, распространенность стигм дизэмбриогенеза составила 31,8 %, с меньшей массой тела – 48,9 % (р = 0,0520); аналогичные различия обнаружены при сравнении средних величин (0,6 и 1,1). В близнецовых парах с выраженным дискордантным внутриутробным развитием в анамнезе, эта тенденция проявляется ещё более отчетливо – значения распространенности стигм между близнецами из таких пар отличаются в 2 раза (28,6 % и 55,6 %), а средние величины – в 4 раза (0,3 и 1,2). Стоит отметить, что анализируемые показатели, полученные среди близнецов со сравнительно большей массой тела при рождении, приближены к таковым у детей от одноплодной беременности (распространенность стигматизации у последних 29,3 %).
В ходе проведенного нами исследования не выявлено специфических дисгенезий или строго определенных их локализаций для детей основной и контрольной групп, а в близнецовых парах и тройнях выявляемые стигмы носили инкордантный характер.
При осмотре туловища были зарегистрированы деформации грудной клетки, дополнительные ребра и грыжи; со стороны конечностей – кожные синдактилии, сандалевидная щель, полидактилия, клино- и камптодактилии. Чаще других наблюдали дисгенезии кожи, такие как витилиго, пигментные пятна, гемангиомы, телеангиоэктазии, большие невусы и фистулы. При проведении обследования в строении ушных раковин отмечены деформации, аномалии завитка и противозавитка, и приращение мочки. Кроме того, – разновеликие, асимметричные и аномально расположенные уши.
В челюстно-лицевой области выявлены следующие стигмы дизэмбриогенеза – широкая переносица, аномалии подбородка, гипо- и гипертелоризм глаз, асимметрия глазных щелей, эпикант, гетерохромия радужки и микрофтальмия. В полости рта – готическое небо, раздвоение язычка, складчатый язык, короткая уздечка верхней и нижней губ, языка и диастема.
Заключение
В результате изучения малых аномалий в группе детей, рожденных после реализации программы экстракорпорального оплодотворения, обнаружен высокий процент распространенности дисгенезий у данного контингента обследуемых, однако пороговый уровень стигматизации был превышен в единичных случаях. В рамках данного исследования не выявлено сочетания высокой степени стигматизации и выраженных пороков развития. А в группе детей, рожденных посредством комбинации ИКСИ и ЭКО, обнаружен сравнительно меньший уровень стигматизации. По итогам анализа дисгенезий в отдельных группах детей можно предположить, что высокий процент стигматизации в основной группе, вероятно, обусловлен большим числом в ее составе недоношенных и детей, рожденных в результате многоплодной беременности.
Современные подходы к изучению плодового фенотипа в эру генетического ультразвука
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Настоящая работа посвящена изучению плодового фенотипа при ультразвуковом исследовании в различные сроки беременности при помощи новейших технологий Samsung, оптимизирующих диагностику многих врожденных пороков развития, аномалий, нарушений строения, особенностей развития с оценкой значимости отдельных ультразвуковых патологических маркеров в качестве потенциальных признаков генетических синдромов и ассоциаций.
Одной из ведущих причин детской и младенческой смертности являются врожденные пороки развития (ВПР), среди которых в 20% случаев встречаются множественные ВПР (МВПР) с установленной частотой 1:250 новорожденных [1]. Особое значение в профилактике МВПР имеет пренатальная диагностика – современный и высокоэффективный метод диспансеризации плода, направленный на своевременное выявление патологии, впоследствии определяющий выбор адекватной акушерской тактики при данной беременности и специфических мер профилактики болезни в данной семье в дальнейшем [2]. Современные ее возможности позволяют из комплекса патологических нарушений у плода выделить достоверно значимые ультразвуковые маркеры для постановки диагноза генетических синдромов различной этиологии. Сегодня пренатальная синдромология активно развивается, как в плане расширения спектра возможных лабораторных исследований, так и описания значимых, ключевых, таргетных ультразвуковых признаков многих наследственных синдромов различного происхождения.
Группа МВПР включает сотни нозологических форм, различных по этиологии, фенотипическим проявлениям и прогнозу. В силу огромной гетерогенности МВПР представляют собой сложную проблему для постановки окончательного диагноза. Основными этиологическими факторами, приводящими к возникновению синдромов с множественными пороками развития, являются генные, хромосомные мутации и действие на плод неблагоприятных факторов внешней среды [3, 4].
Любые наследственные или врожденные генетические болезни являются результатом повреждения генетической информации на геномном, хромосомном или генном уровне. В 60% всех случаев МВПР встречаются хромосомные синдромы, достаточно широко изученные и хорошо диагностируемые. Для лабораторной диагностики этих повреждений разработаны разнообразные и хорошо известные методы: цитогенетический, молекулярно-цитогенетический и молекулярно-генетический. МВПР нехромосомного генеза встречаются в 40% случаев. Среди них выделяют синдромы, ассоциации и неклассифицированные комплексы. Применительно к нехромосомным синдромам цитогенетическое исследование позволяет лишь отвергнуть хромосомную природу данного комплекса пороков развития, но не установить диагноз.
Синдромы с известным типом наследования представлены моногенными синдромами, в структуре которых наиболее часто встречаются аутосомно-доминантные (АД) и аутосомно-рецессивные (АР) нозологии, и спорадическими синдромами с различными известными ассоциациями (устойчивыми сочетаниями ВПР с этиологической общностью). Неклас си фицированные комплексы МВПР в международном классификаторе наследственных синдромов и ассоциаций (OMIM- www. omim.org) не зарегистрированы, судить о типе их наследования не представляется возможным в связи с отсутствием опубликованных данных о причинах их возникновения. Большая часть неклассифицированных комплексов представляет собой случайное сочетание 2–3 ВПР, однако некоторые из них могут быть не случайны, а пред ставлять собой новые, не описанные и не выделенные в самостоятельные нозологические формы синдромы [5].
Сегодня имеется определенное количество публикаций о выявлении некоторых синдромов и ассоциаций при пренатальной эхографии [6, 7]. Однако дородовая идентификация нозологических форм нехромосомных синдромов пока не вошла в рутинную практику врачей в области пренатальной диагностики и носит случайный характер. В литературе отсутствуют четкие рекомендации о системном подходе к диагностике наследственных синдромов различной этиологии, нет диагностических алгоритмов и определенных схем взаимодействия врачей ультразвуковой пренатальной диагностики, генетиков, акушеров-гинекологов.
Использование эхографии делает возможным пренатальное выявление не менее 80% врожденных дефектов во II, III триместрах беременности и свыше 50% значимых нарушений анатомии плода уже в I триместре начиная со сроков 11–12 нед. Весь комплекс диагностированных пороков развития и различных микроаномалий в совокупности составляет фенотипический спектр синдрома, который состоит из «ядерных» (главных, ключевых) признаков и дополнительных аномалий, наличие которых не является обязательным для диагностики клинической нозологии синдрома.
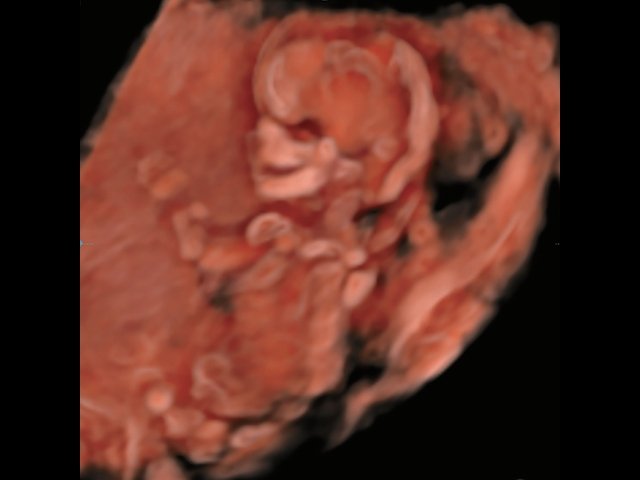
Революцией в пренатальной ультразвуковой диагностике явилось появление объемной эхографии, которая, обладая такими качествами, как неинвазивность, безопасность и возможность многократного применения у одной пациентки, имеет высокую информативность в исследовании анатомии плода и изучении его фенотипа. При применении различных режимов объемной эхографии абсолютно очевидно их преимущество по сравнению с обычным сканированием. Детально можно изучить лицо плода (рис. 1–4) в различные сроки беременности, начиная со сроков первого пренатального скрининга в 11–14 нед, конечности плода, причем не только их наличие и положение (рис. 5, 6), но и состояние и количество пальцев (рис. 7–9) как на руках, так и на ногах. Также можно изучить позвонки плода (рис. 10), состояние твердого нёба (рис. 11, 12), строение наружного уха (ушной раковины) (рис. 13), состояние основных швов черепа и родничков, исключая их преждевременное закрытие при кранисиностозах (рис. 14, 15).
Рис. 1. Нормальное лицо плода, 12 нед беременности.
Современные подходы к диагностике наследственных нарушений соединительной ткани
В статье изложены современные представления о терминологии и номенклатуре наследственных нарушений (дисплазий) соединительной ткани, приведены диагностические критерии отдельных клинических вариантов этой патологии.
Наследственные нарушения соединительной ткани (ННСТ) или, как их еще называют в России, дисплазии соединительной ткани — одна из наиболее дискуссионных проблем клинической медицины. До недавних пор в нашей стране существовала терминологическая путаница и отсутствие единого подхода к оценке этих состояний. Главным образом, это касалось так называемых недифференцированных ННСТ, включавших все варианты врожденной «слабости» соединительной ткани за исключением моногенных синдромов Марфана, Элерса–Данло и ряда других. Отсутствие четких диагностических критериев приводило к тому, что любые случаи выявления каких-либо признаков дизэмбриогенеза произвольно обозначались как ННСТ [1]. Подобная широкая и необоснованная трактовка приводила к гипердиагностике, создавала предпосылки для психогенных ятрогений.
Для преодоления существующих противоречий в дефинициях и критериях диагноза отдельных клинических вариантов ННСТ комитет экспертов Всероссийского научного общества кардиологов (ВНОК) разработал первые национальные рекомендации, принятые на Российском национальном конгрессе кардиологов в 2009 г. и пересмотренные в 2012 г. [2]. Эти усилия позволили существенно сблизить подходы к диагностике ННСТ в нашей стране с международной практикой.
Термин «ННСТ» объединяет генетически и клинически гетерогенную группу заболеваний на основе общности нарушений формирования соединительной ткани в эмбриональном и постнатальном периодах. Генетическая гетерогенность ННСТ подразумевает моногенную и мультифакториальную природу заболевания. Первая реализована в группе относительно редких моногенных синдромов Марфана и Элерса–Данло, сопряженных с мутациями генов белков внеклеточного матрикса. В возникновении наиболее многочисленной группы ННСТ мультифакториальной природы значимы как мутации большого числа различных генов, так и воздействие факторов внешней среды. Клиническая гетерогенность ННСТ связана с повсеместным распространением в организме соединительной ткани и многообразием проявлений врожденной «слабости» ее отдельных компонентов.
Поскольку для большинства ННСТ отсутствуют специфические лабораторные маркеры, а молекулярно-генетические исследования остаются малодоступными и значимыми лишь по отношению к моногенным вариантам патологии, приоритет в диагностике остается за клиническими признаками. В упомянутых выше рекомендациях подобные признаки систематизированы, из них выделены те, которые имеют наибольшее диагностическое значение и включены в опубликованные зарубежные рекомендации по диагностике наиболее изученных ННСТ (Гентские критерии синдрома Марфана [3], Вилльфраншские критерии синдрома Элерса–Данло [4], Брайтонские критерии синдрома гипермобильности суставов [5]). Существенно, что от этих признаков четко отграничены стигмы дисэмбриогенеза (малые аномалии развития), которые хотя и выявляются при ННСТ чаще, чем в общей популяции (что подтверждает роль нарушений эмбриогенеза в формировании ННСТ), но собственно маркерами «слабости» соединительной ткани не являются. Перечень основных внешних и висцеральных маркеров ННСТ приведен в табл. 1. Совокупность выявленных признаков у конкретного пациента позволяет диагностировать тот или иной вариант соединительнотканной патологии.
В настоящее время применительно к ННСТ рекомендовано отказаться от признанных устаревшими терминов «дифференцированные» и «недифференцированные» и предложено говорить о нарушениях классифицируемых (имеющих согласованные рекомендации по диагностике) и неклассифицируемых (или диспластических фенотипах) — табл. 2 [1, 2]. Согласованные рекомендации по диагностике имеют: из моногенных ННСТ — синдромы Марфана и Элерса–Данло, из мультифакториальных — MASS-фенотип, первичный пролапс митрального клапана, синдром гипермобильности суставов.
Синдром Марфана — аутосомно-доминантная патология, в основе которой лежит мутации гена фибриллина-1 (FBN1). Фибриллин составляет основу эластических волокон; его особенно много в межклеточном матриксе сосудистой стенки, сердца, хрящей, хрусталика, роговицы и цинновой связки. Мутации гена FBN1 приводят к неполноценности фибриллина и нарушению структуры и функции перечисленных органов и тканей.
Диагностика синдрома Марфана основана на Гентских критериях (1996, 2010 гг.). В последней версии Гентских критериев [3] было упразднено деление на большие и малые признаки, ряд малых признаков исключен. Одновременно было выделено два наиболее специфичных признака — дилатация и/или расслоение аорты и эктопия хрусталика и предложена балльная оценка остальных признаков для расчета степени системного вовлечения соединительной ткани (СВСТ) — табл. 3. В отсутствие семейного анамнеза диагноз синдрома Марфана может быть установлен при наличии расширения корня аорты и эктопии хрусталика либо при сочетании расширения аорты с мутацией гена FBN1 или с совокупностью признаков СВСТ на 7 и более баллов. При отягощенном семейном анамнезе диагноз правомерен, если выявляется один из специфичных признаков или если СВСТ составляет 7 и более баллов.
Синдром Элерса–Данло — гетерогенная группа коллагенопатий с различными типами наследования и общими клиническими проявлениями в виде гипермобильности суставов и повышенной эластичности кожи. Диагностика синдрома Элерса–Данло основана на Вильфраншских критериях [4]. Вместо ранее признаваемых десяти типов болезни в настоящее время выделены шесть: классический, гипермобильный, сосудистый, кифосколиотический, артрохалазия, дерматоспараксис; для каждого из них определены большие и малые диагностические критерии. Для клинической диагностики необходимо наличие хотя бы одного большого критерия (табл. 4).
MASS-фенотип (или марфаноподобный синдром) — акроним, обозначающий пролапс митрального клапана (Mitral valve prolapse), расширение аорты (Aotic dilatation), изменения кожи (Skin) и костей скелета (Skeleton). MASS-фенотип можно диагностировать при пограничном расширении корня аорты, наличии хотя бы одного скелетного проявления и признаков СВСТ на 5 и более баллов. Как можно заметить, при отсутствии данных молекулярно-генетической диагностики MASS-фенотип трудно (если вообще возможно) отличить от синдрома Марфана с неполным набором признаков.
Пролапс митрального клапана диагностируется при систолическом смещении одной или обеих створок митрального клапана за линию клапанного кольца в парастернальной продольной позиции более чем на 2 мм. Морфологическим субстратом первичного пролапса митрального клапана как одного из вариантов ННСТ выступает миксоматоз створок, отражающий дезорганизацию коллагеновых фибрилл и накопление в них кислых гликозаминогликанов.
При оценке пролапса митрального клапана рекомендуется обращать внимание на глубину пролабирования, толщину створок и степень митральной регургитации — эти параметры существенны для прогнозирования нарушений внутрисердечной и общей гемодинамики. При высокой степени митральной регургитации и толщине створки более 5 мм (признак ее миксоматозной дегенерации) вероятность гемодинамических расстройств достоверно повышается. Придается значение и признакам СВСТ как весомому подтверждению принадлежности пролапса к ННСТ (кроме первичного существуют и вторичные пролапсы митрального клапана, не связанные с врожденной «слабостью» соединительной ткани, а развивающие при поражениях миокарда левого желудочка — миокардитах, миокардиодистрофии, коронарной патологии). Если пролабирование створок митрального клапана составляет не более 2 мм, они не утолщены, а митральная регургитация отсутствует или минимальна, оснований констатировать патологию нет. В этом случае может идти речь о варианте нормы у лиц астенической конституции или преходящем «физиологическом» пролапсе у подростков.
Первичный пролапс митрального клапана следует отличать от митрального пролапса как принадлежности моногенных ННСТ или MASS-фенотипа. Дифференциальными критериями (к сожалению, не абсолютными) являются диаметр аорты и количество признаков СВСТ.
В основе синдрома гипермобильности суставов лежат мутации генов, кодирующих коллаген, эластин, фибриллин и тенасцин Х, приводящие к слабости суставных связок. Синдром характеризуется избыточным диапазоном движений в суставах, сопровождающимся клинической симптоматикой (привычные вывихи, артралгии). При диагностике гипермобильности суставов используется девятибалльная шкала P. Beighton [5], предусматривающая оценку способности выполнения следующих пяти движений: пассивного сгибания V пястно-фалангового сустава более чем на 90°, пассивного приведения I пальца к предплечью, пассивного переразгибания коленных и локтевых суставов более 10°, свободного касания ладонями пола при прямых ногах. Первые четыре движения — парные (присваивается по баллу за возможность выполнить движение на каждой из сторон), последнее — непарное (максимально возможный суставной счет — 9 баллов). Гипермобильность суставов, составляющая не менее 4 баллов, и артралгии не менее чем в четырех суставах продолжительностью от трех месяцев и являются большими диагностическими критериями данной патологии.
Поскольку слабость связочного аппарата является универсальным признаком соединительнотканной недостаточности, синдром гипермобильности суставов исключается при наличии синдромов Марфана, Элерса–Данло и ряда других близких им по клиническим проявлениям ННСТ.
Неклассифицируемые ННСТ, не подходящие под согласованные критерии диагностики, встречаются в повседневной практике гораздо чаще. Многообразие их клинических вариантов систематизировано в следующие варианты: МASS-подобный фенотип, марфаноидная внешность, элерсоподобный фенотип, доброкачественная гипермобильность суставов, неклассифицируемый фенотип. Первые два из них фенотипически напоминают синдром Марфана, два следующие — синдром Элерса–Данло, не отвечая полностью критериям диагноза указанных состояний. В основу диагностики неклассифицируемых ННСТ положены те же принципы (совокупность внешних и висцеральных фенотипических проявлений), что используются при выявлении ННСТ, имеющих согласованные рекомендации, однако диагностический порог при этом менее высокий.
MASS-подобный (марфаноподобный) фенотип характеризуется пограничным значением размера корня аорты в сочетании с миопией и/или пролапсом митрального клапана и наличием признаков СВСТ менее 5 баллов (в отличие от MASS-фенотипа, при котором — 5 баллов и более).
Марфаноидная внешность характеризуется только признаками вовлечения костной системы (обычно у астеников) при отсутствии висцеральных изменений. При этом допускаются менее строгие скелетные изменения, чем те, что необходимы для констатации синдрома Марфана, однако наличие долихостеномелии и арахнодактилии признается обязательным.
Главное условие отнесения пациента к элерсоподобному фенотипу — наличие не менее двух признаков вовлечения кожи, исключая большие критерии синдрома Элерса–Данло.
Доброкачественная гипермобильность суставов констатируется на основе выявления избыточного диапазона движений в суставах, но без клинической симптоматики.
К неклассифицируемому фенотипу предложено относить случаи выявления не менее шести малых внешних и/или висцеральных признаков врожденной «слабости» соединительной ткани, не попадающие под критерии других вышеназванных синдромов и фенотипов.
Неспецифичность внешних и висцеральных маркеров «слабости» соединительной ткани, известная условность диагностических критериев диспластических фенотипов (некоторые из которых отличаются не качественно, а количественно — по числу констатированных признаков) затрудняют распознавание отдельных ННСТ. В процессе диагностики следует руководствоваться своеобразной иерархией ННСТ, составляющей непрерывный фенотипический континуум: от моногенных синдромов через диспластические фенотипы к неклассифицируемому фенотипу и норме. В соответствии с этим подходом наличие признаков синдрома Марфана или Элерса–Данло исключает диагноз неклассифицируемой ННСТ. Наличие критериев MASS-фенотипа (в числе которых фигурируют пролапс митрального клапана и изменения скелета) не дает оснований говорить о первичном пролапсе митрального клапана или марфаноидной внешности. Точно так же диагноз первичного пролапса митрального клапана отвергает заключение о любом из диспластических фенотипов. Наименьший клинический и диагностический вес имеет неклассифицируемый фенотип.
Литература
ГБУЗ НО ГКБ № 30, Нижний Новгород
Abstract. The article is devoted to modern concepts of terminology and nomenclature of hereditary disorders of connective tissues. The authors adduce diagnostic criteria of particular clinical variants of this pathology.



_575.gif)
_575.gif)