старческий дерматит чем лечить
Тактика лечения дерматомикозов у больных пожилого возраста
Грибковые заболевания кожи и ее придатков распространены повсеместно. Заболеваемость дерматомикозами в общей популяции населения составляет около 20%, а у лиц пожилого и старческого возраста достигает 80%. Причем микозы кожи чаще
Грибковые заболевания кожи и ее придатков распространены повсеместно. Заболеваемость дерматомикозами в общей популяции населения составляет около 20%, а у лиц пожилого и старческого возраста достигает 80%. Причем микозы кожи чаще встречаются у больных, страдающих соматическими и эндокринными заболеваниями, а также у лиц с нарушением периферического кровообращения.
Как правило, заражение происходит в молодом возрасте. В начале развития заболевания микотический процесс носит ограниченный характер, чаще инфицируются межпальцевые складки стоп, ногтевые пластинки первых и пятых пальцев стоп. Спустя многие годы после заражения процесс начинает прогрессировать. Распространение процесса в большей степени наблюдается при декомпенсации фоновых заболеваний. У больных микозами пожилого возраста воспалительная реакция кожи выражена слабо. Клиническая картина стерта и проявляется незначительной эритемой, сглаженностью краев очагов поражения, умеренно выраженным шелушением. Основная причина обращения пациентов к врачу — это значительные субъективные ощущения (зуд, жжение) при слабо выраженной клинической картине. Кроме того, у больных в этой возрастной группе поражение ногтевых пластинок протекает по гипертрофическому типу с образованием онихогрифоза или по гипотрофическому типу, вплоть до онихолизиса ногтевых пластинок. Нормотрофический тип поражения ногтевых пластинок встречается редко. Как правило, дерматомикозы приобретают торпидное относительно антифунгальной терапии течение. Распространенные формы дерматомикозов чаще развиваются у пациентов группы риска, к которой относятся несколько подгрупп.
Л. П. Котрехова
НИИ медицинской микологии им. П. Н. Кашкина ГОУ ДПО СПб МАПО
Какие мази от дерматита лучшие: гормональные или негормональные, и есть ли альтернатива
Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
Главные недостатки гормональных мазей при лечении дерматита:
Гормональные средства могут претендовать на звание лучших мазей от дерматита, но только в плане эффективности. Да, они быстрее помогают справиться с симптомами заболевания, нежели негормональные. Но при этом они могут оказывать кратковременный эффект, требуют очень строгого соблюдения схемы лечения, имеют побочные эффекты и большой список противопоказаний, который включает:
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.
В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Кожные болезни пожилого и старческого возраста
При сборе анамнеза особенно важно учитывать следующие обстоятельства: перенесенные в прошлом кожные и соматические заболевания, лекарственные препараты, получаемые больным в прошлом и в настоящее время. При лечении важно учесть лекарственное взаимодействие различных препаратов, возможность отмены на время определенных лекарственных средств (соотнеся важность решения кожной и соматических проблем), отдать предпочтение наружному лечению, при назначении препаратов внутрь соблюдать минимальную лечебную дозировку, внимательно отнестись к уходу за кожей (он должен отличаться от такового в других возрастных периодах).
Заболевания, вызывающие зуд: гипер- и гипотиреоз, микседема, сахарный и несахарный диабет; билиарный цирроз, гепатит, холестаз, камни желчных протоков, острый холецистит; панкреатит; хроническая почечная недостаточность; полицитемия, лимфомы, множественная миелома, железодефицитные анемии; красная волчанка, ревматоидный артрит; спинная сухотка, множественный склероз, опоясывающий лишай, опухоли мозга; опухоли внутренних органов; паразитарные заболевания; психические заболевания.
При исключении всех вышеназванных причин возникновения зуда может быть поставлен диагноз сенильного зуда, однако и в этом случае больной нуждается в периодическом тщательном обследовании, так как зуд может предшествовать появлению других симптомов перечисленных заболеваний. Обследование включает клинический и биохимический анализы крови, показатели функции щитовидной железы, рентгенологическое обследование грудной клетки, анализы мочи, кала (кровь, глисты, яйца паразитов).
В лечении анального зуда не всегда возможно устранение причин, хотя это оптимальный путь к выздоровлению. Многое зависит от соблюдения ряда гигиенических условий: поддержание сухости и чистоты анальной области; избегание расчесов и потертостей, использования грубой туалетной бумаги, раздражающих кремов и мазей; ношение свободного белья из хлопка и других пористых тканей. Из диеты исключаются алкоголь (в том числе пиво), кофе, чай, шоколад, пряные, острые продукты, копчености, соленья, маринады. При зависимости наличия зуда от употребления пищи исключенные из питания продукты после прекращения зуда следует вводить в рацион по очереди и постепенно, принимая во внимание, что зуд может возникнуть через 24-48 часов после их употребления (по одному продукту 1 раз в 2-3 дня).
В пожилом возрасте встречаются фобии, часто это боязнь паразитарного заболевания. Убежденные в его наличии пациенты рассказывают о ползающих по коже насекомых или червях (приносят зарисовки, баночки с выловленными паразитами), пытаются извлечь их из кожи или уничтожить в коже, не извлекая. Наносят себе раны, ожоги. Места повреждения кожи часто инфицируются, и то состояние, в котором оказывается кожа, само по себе нуждается в активном лечении. Больные обычно недовольны ни результатами лечения, ни методами, ни самими врачами. Попытка привлечь их к лечению у психиатра встречается всегда негативно. Кроме этого, психиатры относятся к таким больным часто без должного внимания, и пациенты переходят от дерматолога к дерматологу, пытаясь отыскать «хорошего специалиста», который наконец поверит в существование у больного паразитарного заболевания и будет вместе с ним «бороться с заразой».
Ксероз, или сухость кожи
Сухость кожи в пожилом возрасте является результатом нарушения ороговения и отшелушивания роговых чешуек. Скорость обновления эпителиоцитов падает, корнеоциты становятся крупнее, что клинически характеризуется сухостью и шелушением. Такая кожа становится легко раздражимой. Воду в роговом слое удерживают преимущественно сфинголипиды, количество которых с возрастом уменьшается.
Очень важно соблюдение гигиенического режима при сухости кожи. Мытье кожи должно быть непродолжительным (1-2 мин), под теплым (не горячим!) душем, лучше через день, с применением мыла или геля для душа с добавлением масел или крема. Увлажняющие средства после душа наносят на еще влажную кожу (в течение 1-3 мин после обтирания полотенцем). Не чаще 1 раза в неделю хорошо использовать специальные масла для ванн.
Практические рекомендации по лечению зуда у паллиативных пациентов
Определение
Зуд – основной симптом кожных болезней и часто – проявление многих системных заболеваний, встречается у 5–12% больных в терминальных стадиях. В паллиативной сфере высокий процент встречаемости кожного зуда наблюдается при холестазе, онкологических заболеваниях и уремии. Вызывает дискомфорт, плохой сон, тревогу и депрессию, а постоянное расчесывание приводит к повреждению кожи.
Патофизиология
Сигналы при боли и при зуде, вызванном кожными причинами, передаются по одним и тем же проводящим путям, но афферентные С-волокна отличаются функционально: одна часть нервных волокон стимулируется гистамином, другая – прочими веществами, вызывающими зуд (например, серотонином). Есть данные о сходстве между нейропатической болью, зудом и кашлем. Их общее свойство – периферическая и центральная сенситизация афферентной нервной системы. Этим объясняется эффективность противоэпилептических препаратов и антидепрессантов при столь различных состояниях, а также неэффективность или малая эффективность блокаторов Н1-рецепторов при некоторых типах зуда.
Механизмы и медиаторы, участвующие в формировании ощущения зуда:
Причины
Зуд обычно затрагивает кожу, конъюнктиву или слизистые оболочки (включая слизистые оболочки верхних дыхательных путей), однако причины, вызывающие его, не всегда периферические. Восприимчивость к зуду повышается при дегидратации, жаре, беспокойстве.
Классификация
По распространенности
Локализованный:
сухость кожи, паразитарные заболевания, кожные заболевания (экзема, буллезный пемфигоид и др.), грибковые поражения кожи, аллергические кожные проявления, укусы насекомых, контактный дерматит;
меланоматоз (при раке ануса и вульвы), глиобластома, метастатические поражения кожи, паранеопластический синдром.
Генерализованный:
первичные кожные заболевания, эндокринные заболевания (гипотиреоз, тиреотоксикоз, сахарный диабет), карциноидный синдром, болезни, сопровождающиеся холестазом, болезни крови (например, болезнь Вакеза), неврологические заболевания, сенильный зуд, психогенный зуд, зуд, вызванный инфекционными болезнями, ятрогенный зуд (побочное действие лекарственных средств);
хронический лимфолейкоз, болезнь Ходжкина, лимфомы, грибовидный микоз (разновидность Т-клеточной лимфомы), миеломная болезнь, паранеопластический синдром.
По генезу
Центральный:
• нейропатический: абсцесс головного мозга, травма головного мозга, опухоль головного мозга, рассеянный склероз;
• нейрогенный: холестаз, опиоиды, паранеопластический процесс;
• психогенный: психосоматическое расстройство, проявляющееся зудом.
Периферический:
• кожный, «пруритоцептивный»: кожный мастоцитоз, лекарственные препараты (± сыпь), инвазии (чесотка, педикулез, блохи, клещи), первичные заболевания кожи, ожог растением, крапивница;
• нейропатический: постгерпетическая невралгия.
Смешанный: центральный и периферический – уремия.
Диагностика
Анамнез
Физикальное исследование
Лабораторное исследование
Общий анализ крови с лейкоформулой, мочевина, креатинин, печеночные пробы (маркеры холестаза – щелочная фосфатаза, гамма-глутамилтранспептидазы (ГГТ), определение билирубина), тироксин (Т-4) и тиреотропный гормон (ТТГ), глюкоза крови.
Ведение больных
Общие мероприятия
Неспецифическое лечение
Проводится с учетом состояния кожи – разные подходы к местному лечению на интактной и мацерированной коже.
Противозудные средства для местного применения: 0,5−2% крем с левоментолом (ментолом) эффективен на интактной коже, если зуд локализован или более интенсивен в определенной области.
Седативные антигистаминные препараты могут быть назначены за 1 час до сна, если эффект не сохраняется на сутки, возможно двукратное применение:
Некоторые неседативные антигистаминные препараты могут оказывать противозудное действие (например, лоратадин/Кларитин, цетиризин/Зодак, Зиртек).
Антигистаминные препараты для наружного применения (например, Фенистил крем) на интактной коже используют не дольше нескольких дней в тех случаях, когда зуд обусловлен выбросом гистамина (например, острая лекарственная сыпь).
ТЦА с антигистаминными свойствами: доксепин/Доксепин в дозе 10-75 мг внутрь на ночь. Антидепрессанты помогут в тех случаях, когда присоединяется тревожность или депрессия.
Специфическое лечение
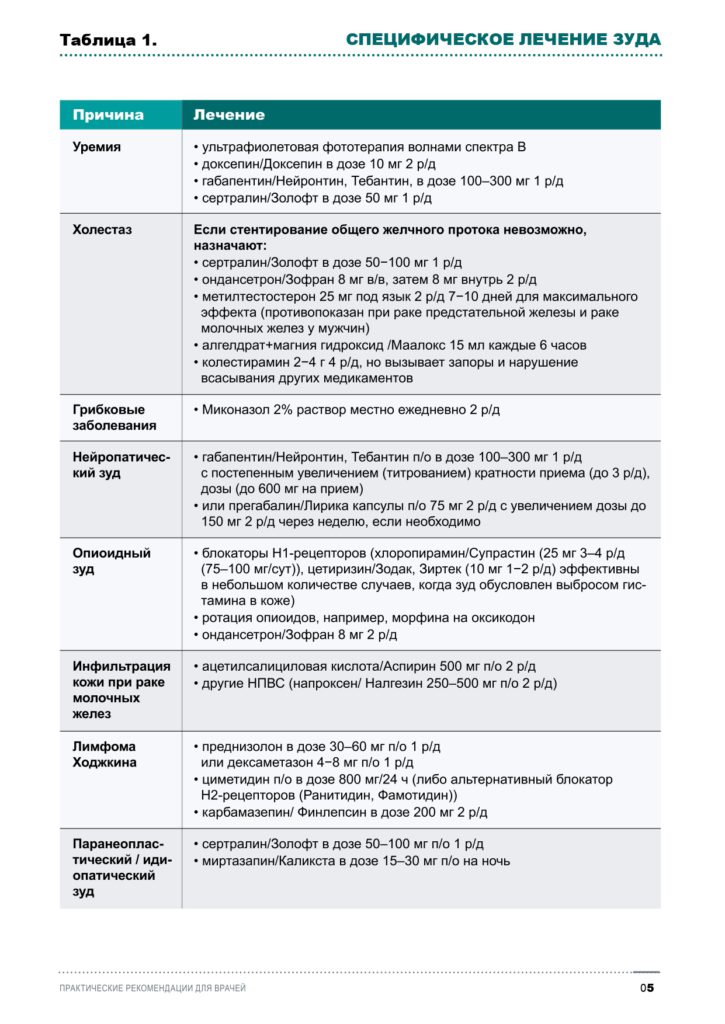
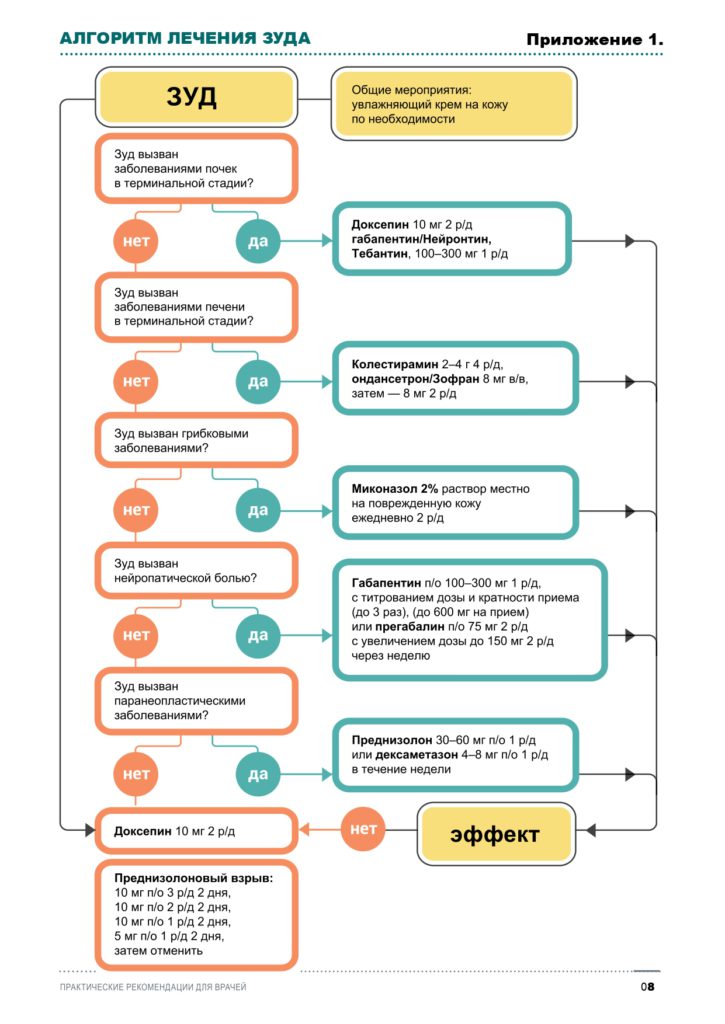
В таблице 1 и Приложении 1 представлены принципы и схемы лекарственной терапии зуда различной этиологии.
Полезные советы
Системное лечение часто не требуется, если удается улучшить состояние кожи.
При сухости кожи прекратить использование мыла; купание в теплой, а не в горячей воде, смазывание кожи после купания и на ночь, наложение влажной салфетки на 15–20 мин, затем нанесение крема или мази.
При влажной коже – защитный крем (цинковая паста), подсушивающие повязки с жидкостью Бурова (алюминия ацетат 8%, разводить 1:10–1:20).
Местные средства против зуда
Оксид цинка обладает противовоспалительным, антисептическим и противозудным действием, используется в концентрации 10–50% в кремах, линиментах, лосьонах, мазях и пастах, которые эффективны в лечении локализованных форм зуда.
Ментол при нанесении на кожу и слизистые оболочки расширяет кровеносные сосуды, вызывая ощущение холода, а затем онемения, значительно уменьшая зуд. Он используется в присыпках, мазях, лосьонах в концентрациях 1–10%.
Камфора при нанесении на кожу вызывает ощущение тепла, за которым следует анестезия легкой степени, что уменьшает зуд. Она используется в виде линиментов, лосьонов и мазей в концентрациях 2–20%.
Следует помнить, что на одном участке кожи нельзя использовать одновременно средства с ментолом и камфорой.
Каламин – лосьон, содержащий карбонат цинка (каламин), оксид цинка и небольшое количество фенола, широко используется в лечении зуда и атопического дерматита.
Советы по уходу
Приложение 1. Алгоритм лечения зуда.
Благодарим за помощь в подготовке материалов:
Кравченко Т.В. (главного врача ГБУЗ ЦПП ДЗМ),
Гуркину С.П. (заместителя главного врача по организации стационарной помощи ГБУЗ ЦПП ДЗМ),
Ибрагимова А. Н. (руководителя филиала «Первый Московский Хоспис им. Веры Миллионщиковой» ГБУЗ ЦПП ДЗМ),
Кошель Е.В. (заведующую 4-м отделением ГБУЗ ЦПП ДЗМ).
Скачать рекомендации в формате pdf можно здесь:
Старческий дерматит чем лечить
Европейский медицинский центр, Москва, 123104, Российская Федерация
Российский университет дружбы народов, Москва, 117198, Российская Федерация
Коррекция кожного зуда у пациентов с зудящими дерматозами, сенильным и идиопатическим зудом
Журнал: Клиническая дерматология и венерология. 2014;12(3): 40-48
Вялов С. С., Дроздова Г. А. Коррекция кожного зуда у пациентов с зудящими дерматозами, сенильным и идиопатическим зудом. Клиническая дерматология и венерология. 2014;12(3):40-48.
Vialov S S, Drozdova G A. Correction of pruritus in patients with pruritic dermatoses, senile and idiopathic pruritus. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(3):40-48.
Европейский медицинский центр, Москва, 123104, Российская Федерация
В статье обобщены основные данные об этиологии и патогенезе кожного зуда. Кожный зуд является в настоящее время весьма распространенным симптомом, однако зачастую уходит из зоны внимания клиницистов за счет ограниченных возможностей дифференциальной диагностики. Значимое место в этой группе нарушений занимает идиопатический и сенильный кожный зуд, средства и возможности для лечения которого ограничены. Материал и методы. Изучались клинические аспекты применения Гистафена (сехифенадина) в комплексной терапии хронических заболеваний, сопровождающихся кожным зудом, в частности сенильного и идиопатического зуда, в амбулаторной практике. Результаты. Включение Гистафена в комплексную терапию кожного зуда демонстрирует высокую клиническую эффективность, быстрое исчезновение симптомов, значимое улучшение качества жизни пациентов и их приверженность лечению. Выводы. Среди антигистаминных препаратов приоритетным по сравнению с препаратами I и II поколения является сехифенадин (Гистафен), оказывающий выраженное противозудное действие и обладающий высоким профилем безопасности.
Европейский медицинский центр, Москва, 123104, Российская Федерация
Российский университет дружбы народов, Москва, 117198, Российская Федерация
Зуд относится к самым распространенным дерматологическим жалобам, причем, являясь неспецифическим симптомом, может проявляться не только у больных дерматозами. Кожный зуд характеризуется неприятным ощущением с непрерывной потребностью в ответном механическом раздражении кожи. Вследствие этого, зуд может вызывать такие эффекты, как повреждение кожи, вторичную инфекцию, образование шрамов. Зуд также может существенно влиять на общее состояние и качество жизни пациентов, вызывая эмоциональные нарушения, бессонницу, тревожность, а в тяжелых случаях приводить к депрессии и суицидальным мыслям [1].
Частота возникновения зуда определена в больших перекрестных исследованиях (n=11 730). Так, в Германии хроническим зудом страдает около 16% рабочих; при исследовании почти 19 000 жителей Норвегии зуд выявлен в 8% случаев [2, 3].
Зуд вызывается механической, термической, электрической или химической стимуляцией безмиелиновых гистамин-чувствительных периферических нервных волокон С-типа. Эти волокна составляют меньшинство (до 5%) нервных волокон и характеризуются медленным проведением. Негистаминовые нервные волокна также принимают участие в передаче сигнала зуда, вероятно, за счет этого у небольшой части пациентов наблюдается слабый эффект от применения антигистаминных препаратов. Медиаторами, ответственными за передачу зуда от периферии к центру, являются гистамин, протеазы, катепсин, гастрин-связанный пептид, опиоиды, вещество Р, фактор роста нервов, интерлейкины и простагландины 6.
Ощущение зуда передается через спиноталамический тракт в кору, где активизируется множество различных зон, включая чувствительные, двигательные и эмоциональные. Специфической или первичной зоны зуда в коре не было выявлено, что может обусловливать психологические и физические аспекты зуда [7, 8].
В отличие от боли, вызывающей рефлекс «отстранения и избегания», при зуде возникает рефлекс «обработки». Почесывание, трение, разминание, согревание, щипание зудящих участков приводит к моментальному, но не длительному удовлетворению. Это обусловлено тем, что в процессе расчесывания в нервных окончаниях моделируются более сильные импульсы, которые подавляют проведение более слабых сигналов ощущения зуда от пораженных участков. Сильный зуд облегчается только путем тяжелых самоповреждений, приводящих к замещению ощущения зуда чувством боли [9, 10].
Критерием острого и хронического зуда считается интервал 6 нед. Первый принцип классификации утвержден на Международном форуме по изучению зуда [13, 14].
По происхождению выделяют следующие категории зуда (см. таблицу):
— дерматологический зуд, возникающий вследствие первичного повреждения кожи (например, при ксерозе, атопическом дерматите, псориазе, кожных инфекциях, Т-клеточной лимфоме), практически всегда относится к 1-й группе;
— системный зуд как следствие заболеваний различных органов (например, хроническая почечная недостаточность, заболевания печени, лимфопролиферативные, онкологические заболевания, болезни крови);
— неврогенный зуд, возникающий в результате нарушений периферической или центральной нервной системы (например, парестезии, брахиорадиальный зуд, множественный склероз);
— психогенный зуд, возникающий вследствие психических нарушений, депрессии, повышенной тревожности, психогенных экскориаций, бреда;
— идиопатический, или зуд неясного генеза, указывают в диагнозе тогда, когда при детальном обследовании не удается выявить его причину (pruritus sine materia).
Идиопатический зуд у лиц пожилого возраста чаще всего называют сенильным, он часто представляет диагностические трудности и сложно корректируется. Сенильный зуд встречается почти у 50% лиц старше 70 лет, причем у мужчин чаще, и протекает в виде ночных приступов.
Сухость кожи, возможно, является одной из причин сенильного зуда. В ряде случаев он обусловлен воспалительными заболеваниями кожи (такими, как экзема, чесотка) или системными заболеваниями (например, холестаз, почечная недостаточность, железодефицитная анемия). Связанные с возрастом изменения в нервных волокнах и ухудшение восприятия боли приводят к нарушению центрального ингибирования зуда, что может играть роль в развитии сенильного зуда [15, 16].
Однако в большинстве случаев причину установить не удается. Сенильный зуд остается диагнозом исключения [17].
Оценка зуда
Ключевым компонентом в оценке зуда у пациентов является наличие или отсутствие первичных кожных проявлений. Первичные повреждения кожи подтверждают наличие дерматологической патологии. У пациентов без кожных проявлений или со вторичными поражениями кожи (экскориации, гиперпигментации или лихенификации) возможны системные, неврологические или психогенные причины, обусловливающие появление зуда. Несмотря на локализацию (генерализованный или местный), время возникновения, обостряющие и облегчающие факторы, дифференциальная диагностика зуда часто представляет большие трудности (рис. 2). 
При осмотре и сборе анамнеза следует обратить внимание на время возникновения зуда, провоцирующие факторы, интенсивность, течение, локализацию, характер, влияние на сон [18].
Кожный зуд при первичном поражении кожи
Большинство амбулаторных пациентов, предъявляющих жалобы на кожный зуд, имеют явные первичные поражения кожи, объясняющие появление симптомов. Клинический подход к таким пациентам включает идентификацию причины; при неясной этиологии показано выполнение биопсии элементов сыпи.
Иногда кожные проявления у пациентов с первичным заболеванием кожи являются неуловимыми или совмещаются со следами экскориаций вследствие интенсивного расчесывания. Ксероз может не иметь явных клинических проявлений и только при тщательном исследовании с достаточным увеличением становятся видимыми эпидермальные трещины. Чесотка может быть не диагностирована у пациентов, имеющих менее десяти повреждений, или при локализации в области гениталий, однако наличие зуда у членов семьи зачастую подтверждает диагноз [19].
Наконец, крапивница с ее кратковременными клиническими проявлениями часто диагностируется ошибочно. У больных часто бывает полезным исследование кожного дермографизма, который проявляется в виде линейных зудящих волдырей после интенсивного воздействия на кожу специальными раздражителями в течение 30 мин [20].
Генерализованный зуд без первичных кожных проявлений
Для пациентов с генерализованным зудом особенно важен тщательный сбор анамнеза. При этом могут иметь значение заболевания щитовидной железы, печени, почек, инфекция ВИЧ или онкозаболевания, наличие органических симптомов (лихорадка, потеря массы тела, ночная потливость), лекарственный, эпидемиологический или психиатрический анамнез, наличие зуда у членов семьи.
При отсутствии первичных поражений кожи фокус физикального обследования необходимо сосредоточить на поиске симптомов системных заболеваний. Так, могут быть обнаружены бледность конъюнктивы, увеличение щитовидной железы, спленомегалия, симптомы заболеваний печени. Обнаружение увеличенных лимфатических узлов может свидетельствовать о лимфаденопатии 23.
При отсутствии дополнительных симптомов в результате осмотра необходимо проведение обследования. Многие авторы, и мы с ними согласны, рекомендуют проведение обследования на основании наличия или отсутствия ответа на назначение короткого курса противозудной терапии. Если причина зуда остается не диагностированной, согласно рекомендациям скрининговое обследование пациента должно включать:
— клинический анализ крови и определение СОЭ для исключения опухолевых и миелопролиферативных заболеваний, дефицита железа;
— билирубин сыворотки крови, аланинаминотрансфераза, аспартатаминотрансфераза, гамма-глутамилтранспептидаза, щелочная фосфатаза для исключения заболеваний печени;
— тиреотропный гормон (ТТГ) для исключения заболеваний щитовидной железы;
— мочевина и креатинин для исключения патологии почек;
— рентгенография органов грудной клетки для исключения лимфаденопатии;
— определение антител к ВИЧ.
При наличии дополнительных показаний следует проводить уточняющие лабораторные исследования, ультразвуковые, рентгенологические, эндоскопические, гистологические исследования и др.
Лечение зуда
Тактику лечения определяют «пусковой» фактор, а также длительность и тяжесть симптомов кожного зуда. В лечении зуда используют множество препаратов из различных терапевтических групп, данные по которым имеют существенные различия, а иногда даже противоречивы [24].
Эффективно как медикаментозное, так и немедикаментозное лечение. Топические формы чаще используют в лечении локализованного местного зуда, в то время как системная терапия зачастую необходима пациентам с генерализованным зудом.
Немедикаментозное лечение заключается в увлажнении кожи (купание, водные процедуры), охлаждении (легкая одежда, кондиционирование помещений, лосьоны с ментолом), избегании раздражения кожи, снижении уровня стресса (йога, акупунктура), прерывании цикла «зуд-расчесывание» 28.
Большую роль в лечении зуда играет наружная терапия, но большинство местных препаратов действуют кратковременно. Местная терапия показана для большинства пациентов с локализованными формами зуда, например при дерматитах, лишае, парестезиях, брахиорадиальном зуде. В качестве местной терапии применяют топические кортикостероиды, ингибиторы кальциневрина, местные анестетики и антигистаминные препараты. Общим для всех наружных средств лечения зуда является противопоказание к использованию при наличии признаков воспаления, а также короткие курсы терапии от 2 до 4 недель и возможность абсорбции в системный кровоток 32.
Системная терапия кожного зуда
Хотя местные препараты имеют определенный эффект в лечении локальных проявлений зуда, для лечения генерализованного или нелокализованного зуда применяют системные препараты.
Общая терапия включает использование антигистаминных, седативных средств (анксиолитики, антидепрессанты, антиконвульсанты, селективные ингибиторы обратного захвата серотонина), стабилизаторов мембран тучных клеток, гипосенсибилизирующих средств, секвестрантов, энтеросорбентов, салицилатов. Наиболее часто используют антигистаминные средства.
Таким образом, у пациентов с легкими симптомами, а также с локальным зудом, фокус терапии должен быть направлен на общие мероприятия, построение взаимодействий с врачом, симптоматическую и местную терапию.
Пациенты с умеренными симптомами или генерализованным зудом, нарушающим качество жизни, должны получать системную терапию. Препаратами первого выбора являются антигистаминные средства [35, 36].
Пероральный прием блокаторов Н1-гистаминовых рецепторов в высоких дозах приводит к уменьшению передачи возбуждения по афферентным нервным волокнам С-типа, а также снижает выброс медиаторов зуда из тучных клеток кожи. Вследствие высокой безопасности и широкой доступности антигистаминных препаратов, их считают препаратами первого выбора для лечения кожного зуда. Однако за исключением крапивницы и мастоцитоза, данные об эффективности системных антигистаминных препаратов ограничены. Системный обзор рандомизированных клинических исследований не подтвердил и не опроверг эффективность антигистаминных препаратов в лечении пациентов с атопическим дерматитом [37, 38].
Несмотря на то что в ряде случаев механизм действия антигистаминных препаратов при кожном зуде, как и механизм развития самого зуда, остается не ясным, седативный эффект I поколения антигистаминных препаратов приводит к облегчению сна у пациентов с прогрессирующим зудом. Однако седативный эффект и отсутствие селективного действия представляет опасность, в особенности у детей и пациентов пожилого возраста [39, 40].
Интересным представляется препарат сехифенадин (Гистафен), занимающий с клинической точки зрения промежуточное место между антигистаминными препаратами I и II поколений. Сехифенадин обладает выраженной селективностью действия, низкой липофильностью, плохо проникает через гематоэнцефалический барьер и, в отличие от димедрола и дипразина, не оказывает выраженного седативного и снотворного действия. Гистафен не обладает адренолитической и холинолитической активностью.
Сехифенадин оказывает выраженное противозудное и антиэкссудативное действие продолжительного характера. При приеме сехифенадина не наблюдают изменения биохимических показателей крови и мочи, препарат не влияет на артериальное давление, показатели электроэнцефало- и электрокардиограммы, содержание глюкозы и холестерина в крови.
Таким образом, сехифенадин (Гистафен) обладает выраженным противозудным действием, характерным для I поколения антигистаминных препаратов, а также высокой селективностью и безопасностью, что характерно для средств II поколения.
Кроме того, важное место в терапии заболеваний кожи, в том числе хронического кожного зуда, занимает коррекция расстройств психоэмоциональной сферы пациента, обусловливающей их тяжелое течение и резистентность к проводимой терапии [41]. На сегодняшний день в клинической дерматологии применяют дневной анксиолитик Адаптол. Он способствует исчезновению тревоги, страха, формированию чувства душевного комфорта, спокойствия, при сохраненной физической активности. Кроме того, Адаптол улучшает засыпание и нормальную продолжительность ночного сна, часто нарушенного у пациентов с зудящими дерматозами [42]. Адаптол не метаболизируется в организме и выводится в неизменном виде, а также хорошо сочетается с препаратами, используемыми в дерматологической практике. Назначается Адаптол по 500 мг 2-3 раза в день независимо от прима пищи в течение 21-30 дней [41, 42]. При необходимости возможно продление терапии Адаптолом до 2-3 месяцев без перерыва.
В связи с изложенными особенностями амбулаторного лечения заболеваний, сопровождающихся кожным зудом, зудящих дерматозов, а также сенильного или идиопатического зуда, представляется актуальным сравнительное изучение различных схем терапии, применяемых в поликлинических условиях.
Для реализации поставленной цели было проведено проспективное открытое рандомизированное исследование в параллельных группах. В задачи исследования входила оценка клинической эффективности препарата Гистафен (сехифенадин) в комплексной терапии кожного зуда, в том числе сенильного и идиопатического. Из исследования были исключены пациенты с первичными кожными поражениями, инфекционными заболеваниями кожи, психологическими и психиатрическими причинами зуда. До начала терапии, во время лечения и по окончании его оценивали изменение качества жизни пациентов по специальным опросникам.
Материал и методы
Обследованы пациенты (n=160) с клинической картиной кожного зуда и характером патологии, типичными для амбулаторного звена. Были исключены пациенты с подтвержденной системной этиологией генерализованного зуда, инфекционными заболеваниями кожи, первичными кожными поражениями, а также с развившимися осложнениями.
Для изучения особенностей терапии различными препаратами (по динамике зуда) пациентов (n=160) разделили на три группы. Распределение пациентов по группам проводилось случайным образом. Статистически достоверных различий между группами обнаружено не было. В основной группе (n=60), в которой применялось курсовое лечение, в качестве противозудной терапии, пациенты получали Гистафен (сехифенадин) в дозе 50 мг 3 раза в сутки. В 1-й группе сравнения (1АГ, n=50) для коррекции зуда использовали антигистаминный препарат I поколения хлоропирамин в стандартной дозе 25 мг 2 раза в сутки. Во 2-й группе сравнения (2АГ, n=50) для коррекции зуда использовали антигистаминный препарат II поколения дезлоратадин в рекомендованной для терапии кожного зуда дозе 5 мг 2 раза в сутки. Для лечения применяли стандартные дозы препаратов, рекомендованные для лечения, курсом 14 сут.
Длительность наблюдения составила 1 мес. Всем пациентам проводили клиническое исследование крови и мочи, биохимическое исследование сыворотки крови с целью дифференцирования причин возникновения зуда и исключения воспалительных, инфекционных, аутоиммунных причин зуда, а также других патологических состояний, сопровождающихся этим симптомом. Тяжесть течения заболевания оценивали по данным клинической картины заболевания. По окончании курса терапии было проведено подтверждающее клиническое и лабораторное исследование для контроля состояния на фоне лечения, оценено качество жизни пациентов, их приверженность лечению.
Результаты
Следует отметить, что более выраженное снижение уровня гистамина было отмечено в основной группе, что объясняется выраженным действием сехифенадина на диаминоксидазу, посредством которой уменьшается концентрация медиатора. В дальнейшем при наличии зуда у данной группы пациентов повышенный уровень гистамина будет способствовать большей реактивности организма и возникновению рецидивов симптоматики.
Выводы
Необходимо проявление должного внимания к пациентам, предъявляющим жалобы на кожный зуд, проведение тщательной дифференциальной диагностики для выявления причин зуда.
Среди антигистаминных препаратов приоритетным по сравнению с препаратами I и II поколения является сехифенадин (Гистафен), оказывающий выраженное противозудное действие, обладающий высоким профилем безопасности вследствие селективности действия и отсутствия седативного эффекта. Гистафен является средством, доказано снижающим концентрацию гистамина в сыворотке крови, что крайне важно в лечении заболеваний, сопровождающихся системным зудом.
Представляется перспективным комбинированная терапия Гистафеном и Адаптолом. Противотревожная активность Адаптола, его хорошая переносимость в сочетании с дерматологическими средствами позволяют рекомендовать его для улучшения качества жизни при хронических дерматозах (в том числе, кожном зуде), сопровождающихся тревожными расстройствами.