Срез через 3 сосуда не получен что это значит
Хотя четырехкамерный срез сердца плода является достаточно информативным для диагностики многих ВПС, он имеет существенные ограничения для пренатальной диагностики аномалий главных артерий. В последние годы в клинической практике для пренатальной диагностики ВПС, сопровождающихся изменением главных артерий, стал использоваться срез через три сосуда. За непродолжительный период времени этот срез стал обязательной составляющей скрининговой оценки ультразвуковой анатомии плода.
Обязательное включение в скрининговое пренатальное исследование сердца и главных артерий плода среза через три сосуда стало одним из основных решений участников специализированного семинара «Допплерография в акушерстве. Эхокардиография плода», который проходил в рамках IV Всероссийской зимней школы врачей ультразвуковой диагностики с 13 по 20 октября 2001 г. Отныне протокол скринингового ультразвукового исследования в 20-24 нед беременности обязательно должен содержать информацию об этой плоскости сканирования. Ее оценка реально повышает диагностику ВПС и особенно трудно выявляемых пороков магистральных сосудов.
Получение изображения среза через три сосуда увеличивает продолжительность ультразвукового исследования плода не более чем на одну минуту. Техника получения изображения этой плоскости очень проста, необходим лишь короткий тренинг специалистов, организация которого возможна на базе региональных пренатальных диагностических центров силами местных ведущих специалистов.
При оценке среза через три сосуда при каждом ультразвуковом исследовании целесообразно отвечать всего натри основных вопроса.
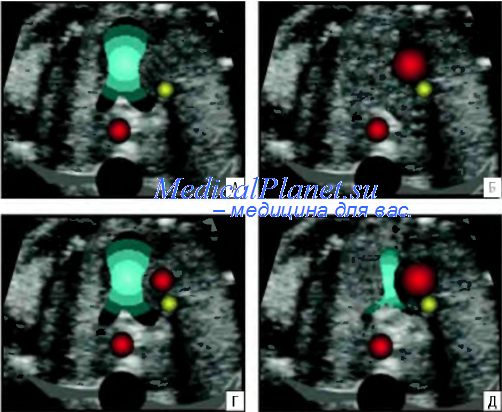
2. Располагаются ли сосуды в одну линию? При ответе на этот, казалось бы, банальный вопрос следует помнить, что он имеет решающее значение для эффективной пренатальной диагностики транспозиции главных артерий. В норме основание легочной артерии, восходящей аорты и поперечный срез верхней полой вены располагаются в одну линию. При транспозиции главных артерий расположение сосудов изменяется за счет смещение аорты кпереди.
3. Нормальные ли размеры сосудов? В норме легочная артерия всегда больше аорты, которая всегда больше верхней полой вены. Однако это превалирование должно быть не более чем в 1,3 раза. Обнаружение диспропорции диаметров главных артерий (диаметр легочной артерии существенно больше аорты или диаметр аорты больше легочной артерии) является важным диагностическим критерием их аномалий. Расширение легочной артерии при нормальных размерах восходящей аорты чаще всего отмечается при объемной перегрузке правого желудочка и стенозе клапана легочной артерии. О нормальных размерах аорты в этих случаях судят по отношению ее размеров к верхней полой вене. Обнаружение расширения восходящей аорты и сужения легочной артерии позволяет диагностировать как тетраду Фалло, так и изолированную гипоплазию легочной артерии. Расширение восходящей аорты при нормальныхразмерахлегочной артерии чаще всего отмечается при больших мышечных дефектах межжелудочковой перегородки и по-стстенотическом расширении в случаях стеноза аортального клапана. Нормативные показатели диаметра восходящей аорты и основного ствола легочной артерии представлены на рисунке.
В последнее время на страницах специализированных журналов, освещающих вопросы пренатальной ультразвуковой диагностики, срез через три сосуда все чаще начинают называть срезом через три сосуда и трахею. Это вызвано тем обстоятельством, что оценка расположения трахеи позволяет более точно устанавливать пороки системы дуги аорты. При правой дуге аорты и двойной дуге аорты трахея локализуется между главными артериями.
Констатация нормального четырехкамерного среза сердца и среза через три сосуда, оцениваемых в скрининговом режиме, осуществляется только при отсутствии изменений при изучении каждого показателя. В случае обнаружения тех или иных изменений необходимо получение дополнительных срезов для уточнения нозологической формы ВПС.
Сердце плода
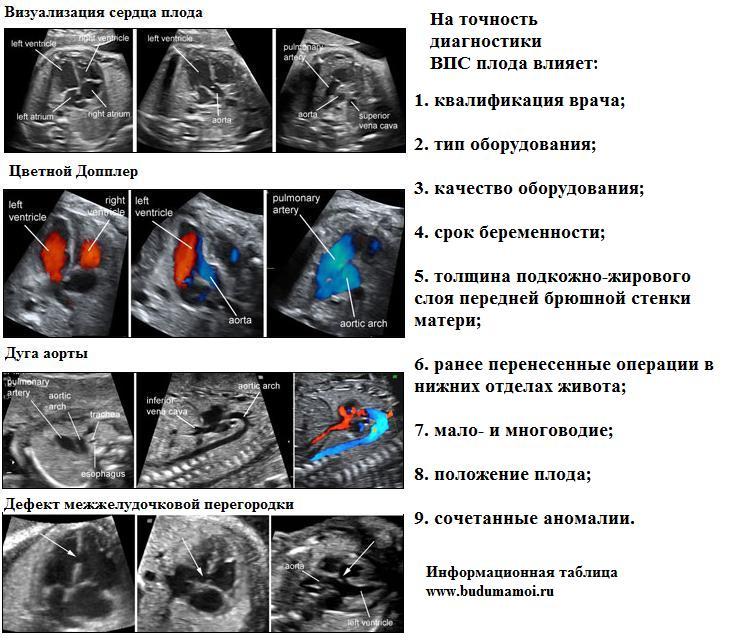
Врожденные пороки сердца (ВПС) являются достаточно распространенными, поэтому их обнаружению отдается большое значение. Их можно своевременно диагностировать, если в обязательном порядке проводить скрининговые УЗИ во II триместре на аппаратах экспертного или высокого класса. Обычная схема обследования: оценка четырехкамерного среза сердца и среза через три сосуда. Это помогает хорошо разглядеть все структуры сердца, даже самые мельчайшие. На современном оборудовании врач может посмотреть крохотные сосуды или перегородки, увидеть работу клапанов.
Четырехкамерный срез
При оценке четырехкамерного среза сердца плода уточняют, какое положение занимает сердце, как располагается ось, размеры предсердий и желудочков, наличие дефектов межжелудочковой перегородки, положение атриовентрикулярных клапанов, есть ли изменения эндокарда, миокарда и перикарда. Именно этот срез и позволяет узнать все подробности строения крохотного детского сердечка. Сложно оценить работу органа, если смотреть на него только в объеме, а срез помогает заглянуть внутрь, понять норму анатомии.
Нормальное расположение сердце плода
Нормальные размеры сердца
В норме сердце занимает не более 1/3 поперечного среза грудной клетки. Существуют разные таблицы, которые точно помогают определить норму.
Расположение оси сердца
Размеры предсердий и желудочков
Предсердия и желудочки сердца плода должны быть почти равными по размеру. Предсердия на УЗИ похожи на сферические образования, а желудочки имеют коническую форму. Определение диспропорции размеров помогает в диагностике врожденных пороков сердца.
Дефекты межжелудочковой перегородки
Дефекты межжелудочковой перегородки являются наиболее частой формой врожденных пороков сердца. Об этом пороке слышали, вероятно, многие родители. Перегородка плода имеет очень малые размеры, а особенности положения плода дополнительно осложняют обследование, поэтому диагностика дефекта требует внимательности специалиста. Определение дефекта основывается на выявлении в структуре эхонегативной зоны.
Положение атриовентрикулярных клапанов
Надежным критерием патологии является значительное смещение створок трикуспидального клапана вглубь правого желудочка на 4 мм и более. Створки митрального (это двустворчатый клапан, который находится между левым предсердием и желудочком сердца) и трикуспидального (это трёхстворчатый клапан, который находится между правым предсердием и желудочком сердца) клапанов постоянно «работаю» (открываются и закрываются).
Изменения эндокарда, миокарда и перикарда
В норме эндокард, который также называют внутренней оболочкой сердца имеет среднюю эхогенность. Выраженное истончение или утолщение миокарда «говорит» о патологии. При визуализации перикарда не должен определяться перикардиальный выпот или какие-то дополнительные образования.
Срез через три сосуда
Данный вариант обследования является дополнительным «помощником» на УЗИ для диагностики врожденных пороков сердца. Он позволяет увидеть аномалии, которые сопровождаются изменением главных артерий.
Определение трех сосудов
Расположение сосудов в одну линию
Основание легочной артерии, восходящей аорты и поперечный срез верхней полой вены располагаются в одну линию, что хорошо видно во время обследования и является нормой.
Размеры сосудов
Легочная артерия больше аорты, а аорта больше верхней полой вены, но это увеличение одного относительно другого не составляет более чем в 1,3 раза.
Автор: aкушер-гинеколог Николаева О. П.
Дата публикации: 29.05.2013
Перепечатка без активной ссылки запрещена
Внимание! Это ВАЖНО!
Вся информация в статье, а также нормы и таблицы представлены только для общего ознакомления. Она не дает оснований ставить себе диагноз или назначать лечение самостоятельно. Всегда обращайтесь к врачу!
НЕКОТОРЫЕ ВОПРОСЫ ДИАГНОСТИКИ ВРОЖДЕННЫХ ПОРОКОВ РАЗВИТИЯ ПЛОДА
Дифференциальная диагностика аномалий главных артерий при изучении среза через три сосуда и трахею.
При исследовании среза через три сосуда и трахею для правильной интерпретации получаемых данных необходимо учитывать следующие особенности:
Аорта, продолжается дугой, от которой отходят три крупных сосуда.
В последние годы этот срез стал называться срезом через три сосуда и трахею. Это было вызвано тем обстоятельством, что оценка расположения трахеи позволяет более точно устанавливать пороки системы дуги аорты.
27 лет, первобеременная. Срок беременности на момент нашего исследования по данным последнего менструального цикла составлял 22 недели 3 дня.
Ультразвуковое исследование проводилось на приборе Medison X6 с использование конвексного датчика 2-5 МГц.
При ультразвуковом исследовании выявлен один живой плод мужского пола. Фетометрия соответствовала 22-23 неделям гестации. При изучении среза через три сосуда и трахею было обращено внимание на атипичное расположение трахеи плода. Она расположена не справа, а слева от легочной артерии и регистрируется U-образное слияние аорты и артериального протока, огибающего трахею.
(стрелкой указано расположение трахеи)
Дифференциальный диагноз ставится при использовании режима цветового допплеровского картирования, где подтверждается не сосудистый характер структуры (трахеи).
В данном случае мы видим правую дугу аорты.
В другом случае мы наблюдали аномальное расположение верхней полой вены.
повторно беременная. Срок беременности на момент нашего исследования по данным последнего менструального цикла составлял 37 недели 2 дня.
Ультразвуковое исследование проводилось на приборе Medison X6 с использование конвексного датчика 2-5 МГц.
При ультразвуковом исследовании выявлен один живой плод женского пола. Фетометрия соответствовала 37-38 неделям гестации. При изучении среза через три сосуда и трахею было обращено внимание на атипичное расположение верхней полой вены. Она расположена слева от главного ствола легочной артерии. В типичной проекции ее визуализация отсутствовала. При подробном исследовании было выяснено, что данная полая вена впадает в правое предсердие.
В режиме цветового допплеровского картирования регистрируется разнонаправленное движение крови, что подтверждает наш диагноз.
В данном случае мы видим персистирующую левую верхнюю полую вену.
НАБЛЮДЕНИЕ ПОРОКОВ РАЗВИТИЯ СТРУКТУР ЗАДНЕЙ
ЧЕРЕПНОЙ ЯМКИ ПЛОДА: УЛЬТРАЗВУКОВАЯ
Ромбэнцефалосинапсис – аномалия развития мозжечка, характеризующаяся слиянием его полушарий, зубчатого ядра, ножек мозжечка (обычно верхних и средних) и отсутствие или выраженной гипоплазией червя мозжечка. Впервые эта патология была описана Obersteiner в 1914 году. Ромбэнцефалосинапсис относится к редким некоррегируемым нарушениям с очень плохим прогнозом, что делает актуальным обеспечение как можно более ранней его пренатальной диагностики. До последнего времени диагностика Ромбэнцефалосинапсиса у плода в основном была представлена в литературе, посвященной магнитно-резонансной томографии. Описания случаев ультразвуковой диагностики этой патологии при беременности являются редкими, а в отечественной литературе вообще не представлены. В связи с этим представляю свой опыт пренатальной ультразвуковой диагностики Ромбэнцефалосинапсиса.
25 лет, беременность первая. Срок беременности на момент обследования (по данным последнего менструального цикла )составлял 18 недель 2 дня.
При ультразвуковом исследовании выявлен один живой плод мужского пола. Окружность головы соответствовала 19 неделям, длина бедра 17 неделям. При изучении анатомии головного мозга плода с применением стандартных аксиальных срезов было обращено внимание на расширение боковых желудочков до 14мм и отсутствие изображения полости прозрачной перегородки.
Большая цистерна была равна 5.5 мм. Мозжечок в виде овального образования однородной структуры с поперечным размером 11 мм (меньше уровня 5-го процентильного значения). При этом отсутствовали межполушарная выемка и область повышенной эхогенности по срединной линии мозжечка, характерной для отражения червя. При исследовании остальных структур и провизорных органов патологии не выявлено.
С учетом полученной картины мозжечка поставлен диагноз :беременность 18 недель. Ромбэнцефалосинапсис. Гидроцефалия(тривентрикулярная) Агенезия полости прозрачной перегородки.
Ромбэнцефалосинапсис – аномлия развития мозжечка, характеризующаяся слиянием его полушарий, зубчатого ядра, ножек мозжечка (обычно верхних и средних) и отсутствие или выраженной гипоплазией червя мозжечка. Впервые эта патология была описана Obersteiner в 1914 году. Ромбэнцефалосинапсис относится к редким некорригируемым пороком развития головного мозга с неблагоприятным прогнозом. До последнего времени диагностика ромбэнцефалосинапсиса у плода в основном была представлена в литературе, посвященной магнитно-резонансной томографии. Описания случаев ультразвуковой диагностики этой патологии при беременности является редкими, а в отечественной литературе вообще не представлены. В связи с этим представляю свой опыт пренатальной ультразвуковой диагностики ромбэнцефалосинапсиса.
Ромбэнцефалосинапсис является патологией ромбовидного мозга (rhombencephalon). В состав последнего входят мозжечок, мост и продолговатый мозг, окружающие ромбовидную ямку, которая является дном 4 желудочка.
Диагностика ромбэнцефалосинапсиса обычно основывается на визуализации аномальной картины мозжечка, для которого характерны однолобарность, гипопазия и отсутствие червя. Ассоциированными нарушениями при этом являются гидроцефалия, голопрозенцефалия, дисгенезия мозолистого тела, септо-оптическая дисплазия и нарушение развития извилин и борозд, которые могут встречаться в разных сочетаниях. Однолобарность при ультразвуковом сследовании выражается в отсутствии межполушарной выемки, что дает ровную картину заднего контура мозжечка при стандартном аксиальном срезе и выпуклую картину переднего контура при коронарном. Отсутствие червя мозжечка выражается в однородной гипоэхогенной картине структуры мозжечка, что видно на стандартных аксиальных срезах. Нарушение оттока через стенозированный водопровод при Ромбэнцефалосинапсисе приводит к развитию гидроцефалии с расширением обоих боковых и 3 желудочков. Еще одним признаком является отсутствие полости прозрачной перегородки.
Говоря о сроках возможной ультразвуковой диагностики ромбэнцефалосинапсиса, при принятой схеме эхографического скрининга в акушерстве, эта патология может быть установлена на этапе 19-23 недели.
Во всех источниках литературы подчеркивается, что это редкая патология. Но стоит заметить, что данная пациентка направлена для обследования с диагнозом гидроцефалия плода. Исходя из этого, можно предположить, что диагноз ромбэнцефалосинапсиса может быть скрыт под диагнозом гидроцефалии и является более частой патологией плода.
Заключение
Ультразвуковая диагностика ромбэнцефалосинапсиса является вполне доступной. Для этого необходимо более тщательно отнестись к процессу исследования — не останавливаться на диагнозе гидроцефалии, даже при ее выраженном характере, а попытаться установить ее причину. Для повышения точности диагностики патологии мозжечка необходимо выбрать и принять в нашей стране единые нормативные значения ее поперечного диаметра.
Срез через 3 сосуда не получен что это значит
Следующий объект скринингового исследования — позвоночник плода, который необходимо оценивать на всем протяжении как в продольной, так и в поперечной плоскости. При продольном сканировании появляется возможность визуализации больших грыжевых образований, сопровождающих наличие открытой spina bifida, а также крестцово-копчикопой тератомы, а при поперечном — оценить замкнутость позвоночных колец, которая нарушается при закрытой spina bifida.
При изучении легких плода необходимо оценить их эхогенность, размеры, наличие в грудной полости свободной жидкости или патологических образований. В норме легкие визуализируются в виде гомогенных структур средней эхогенности, каждое из которых занимает в среднем 1/ 3 поперечного сечения грудной клетки.
Среди врожденных пороков легких наиболее часто в пренатальном периоде диагностируется кистозно-аденоматозный порок, который в зависимости от формы может проявляться различными эхографическими признаками.
В настоящее время в обязательный скрининговый протокол входит только оценка четырехкамерного среза сердца. Исследование анатомии магистральных сосудов — прерогатива диагностических центров. Изучение четырехкамерного среза следует проводить при поперечном сканировании грудной клетки плода на уровне атриовентрикулярных клапанов, для чего датчик устанавливают перпендикулярно позвоночнику плода. При правильном получении четырехкамерного среза четко визуализируются правый и левый желудочки, правое и левое предсердия, межжелудочковая и межпредсердная перегородки, створки митрального и трикуспидального клапана.
Соблюдение определенной очередности в этапах оценки сердца плода позволяет врачу провести качественное эхокардиографическое исследование и исключить до 80% врожденных пороков сердца. При каждом ультразвуковом скрининговом исследовании при изучении сердца плода целесообразно отвечать на следующие вопросы:
1. Занимает ли сердце плода нормальное расположение?
2. Нормальные ли размеры сердца?
3. Как располагается ось сердца?
4. Одинаковые ли размеры предсердий и желудочков?
5. Нет ли дефектов межжелудочковой перегородки?
6. Занимают ли атриовентрикулярные клапаны нормальное положение?
7. Нет ли изменений эндокарда, миокарда и перикарда?
В норме сердце у плода располагается преимущественно в переднем левом квадранте и занимает не более 1/3 поперечного среза грудной клетки. Угол между осью сердца и сагиттальным направлением в среднем составляет 45″ (индивидуальные колебания — 30—60″). Предсердия и желудочки сердца выглядят приблизительно равными по размерам, миокард желудочков имеет одинаковую толщину, а межжелудочковая перегородка визуализируется на всем протяжении. Створки атриовентрикулярных клапанов находятся практически на одном уровне и открываются с каждым сердечным циклом. В заключение эхокардиографии следует обращать внимание на эхогенность эндокарда (в норме эхогенность средняя) и наличие перикардиального выпота более 2 мм.
Любое отклонение от классического изображения четырехкамерного среза сердца должно быть поводом к направлению пациентки в региональный центр пренатальной диагностики (II уровень) для расширенной эхокардиографии с целью исключения врожденных пороков сердца или другой патологии (например, изменение положения сердца может быть проявлением наличия у плода диафрагмальной грыжи).
Несмотря на то, что четырехкамерный срез в настоящее время является единственным регламентированным объектом скринингового ультразвукового исследования сердца плода, врачи, желающие получить дополнительную информацию об анатомии магистральных сосудов, могут легко использовать в повседневной практике срез через три сосуда.
Простота получения среза через три сосуда, легкость при интерпретации результатов его исследования и информативность в диагностике трудно выявляемых пороков магастральных сосудов послужили основанием для рекомендации по его включению в скрининговое пренатальное исследование сердца плода. Это решение было принято участниками специализированного семинара «Допплерография в акушерстве. Эхокардиография плода», который проходил в рамках IV Всероссийской зимней школы врачей ультразвуковой диагностики с 13 по 20 октября 2001 г. Предварительные результаты работы тех учреждений, которые прислушались к этой рекомендации, свидетельствуют о реальном повышении качества диагностики врожденных пороков сердца.
Получение изображения среза через три сосуда увеличивает продолжительность ультразвукового исследования плода не более, чем на 40-50 секунд. Техника получения изображения этой плоскости очень проста, необходим лишь короткий тренинг специалистов, организация которого возможна на базе региональных пре-натальных диагностических центров силами местных ведущих специалистов. Члены Российской ассоциации врачей ультразвуковой диагностики в перинатологии и гинекологии надеются, что срез через три сосуда будет в ближайшем будущем по достоинству оценен отечественными специалистами и получит широкое распространение в повседневной практике врачей пренатальной диагностики.
Учебное видео норма УЗИ плода в 12 недель (первом триместре)
— Вернуться в оглавление раздела «Акушерство.»
Возможности пренатальной диагностики врожденных пороков сердца с использованием ультразвукового сканера Medison SonoAce-8000 Ex
Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
Общий предсердно-желудочковый канал является пороком, при котором сочетаются дефекты межпредсердной и межжелудочковой перегородок с расщеплением атриовентрикулярных клапанов [1]. Частота порока составляет 3-7% среди всех пороков сердца у новорожденных. Удельный вес аномалии у плодов, конечно, выше. В группе пациентов высокого риска доля порока достигает 11% [2]. Порок часто (до 60%) сочетается с анеуплоидиями, среди которых наиболее частой является трисомия 21 и другими синдромами (до 50%), преимущественно синдромом гетеротаксии [3]. Различают полную и неполную форму порока. При неполной форме порока атриовентрикулярные клапаны разделены. Существует коммуникация между предсердиями или между левым желудочком и правым предсердием. При этом правый клапан чаще интактен, а левый расщеплен на три створки с образованием щели между передней и задней створками. При полной форме порока первичные дефекты перегородок сочетаются с расщеплением створок клапанов и образуют общий атриовентрикулярный канал с единым пятистворчатым клапаном [1].
Прогноз в большинстве случаев неблагоприятный в связи с частыми сочетанными пороками и хромосомными аномалиями. Этими обстоятельствами определяется акушерская тактика. Недостаточность клапана является плохим прогностическим признаком. При изолированной форме порока и своевременной, квалифицированной хирургической помощи благоприятные исходы возможны более чем в 80% случаев [1].
Большинство новорожденных погибают в ранний неонатальныи период. Если ребенок остается в живых, то возможна хирургическая коррекция порока.
Приводим описание наблюдений пренатальнои диагностики общего предсердно-желудочкового канала и перерыве дуги аорты.
Материалы и методы
Пациентка А., 27 лет, паритет 2/1, поступила в роддом для пренатальнои диагностики в связи с выявленным ультразвуковым маркером хромосомных аномалий (увеличение ТВП до 5,6 мм) (рис. 1). Срок беременности составил 13 нед 6 дней. Выполнена трансабдоминальная хорионбиопсия, диагностирована трисомия 21. Повторно пациентка поступила через 4,5 нед (срок беременности 18 нед 4 дня) для прерывания беременности по медицинским показаниям.
Пациентка В., 39 лет, паритет 4/2, поступила в родильный дом для прерывания беременности по медицинским показаниям. В связи с возрастом пациентки и величиной воротникового пространства у плода 3,5 мм (ультразвуковое исследование выполнено в 13 нед) в 16 нед беременности был выполнен амниоцентез и диагностирован синдром Дауна. При поступлении в стационар срок беременности составил 21 нед 4 дня.
Ультразвуковые исследования выполнялись на аппарате SonoAce-8000 Ex (компании Medison) с применением абдоминального конвексного датчика 3-7 МГц и внутриполостного конвексного датчика 4-9 МГц.
Результаты
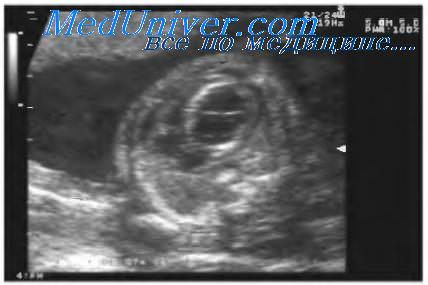
Возможности визуализации сканера SonoAce-8000 Ex позволяют оценить практически все основные плоскости сканирования сердца плода в 12-14 нед гестации. Программа исследования сердца плода позволяет добиться значительного успеха в визуализации интракардиальных структур у нормостеников даже при трансабдоминальной методике. Применение внутриполостного датчика существенно расширяет возможности. Основная часть исследования сердца плода в I триместре выполняется именно этим датчиком. Учитывая такую, вполне удовлетворительную визуализацию сердца плода (и других, конечно, структур), алгоритм исследования в I триместре был расширен до программы исследования сердца плода во II триместре. Визуализирован нормальный срез через 3 сосуда (рис. 2). Изучение четырехкамерного среза сердца позволило выявить дефект нижней части межпредсердной и верхней части межжелудочковой перегородок, единый аномальный атриовентрикулярный клапан (рис. 3). Кроме того, у этого плода не визуализировалась носовая кость, была обнаружена «сандалевидная щель» (рис. 4, 5). Исследование при сроке 18-19 нед подтвердило все находки. Отмечалось увеличение шейной складки (рис. 6), тазового угла (рис. 7), гипоплазия носовых костей.
По данным аутопсии диагноз общего предсердно-желудочкового канала полностью подтвержден (верифицирована полная форма порока).
Рис. 1. Увеличенное воротниковое пространство. Сагиттальная плоскость.