средства противошоковой терапии что это
Терапия острых аллергических состояний на догоспитальном этапе
К острым аллергическим заболеваниям относят анафилактический шок, обострение (приступ) бронхиальной астмы, острый стеноз гортани, отек Квинке, крапивницу, обострение аллергического конъюнктивита и/или аллергического ринита. Считается, что аллергическими
К острым аллергическим заболеваниям относят анафилактический шок, обострение (приступ) бронхиальной астмы, острый стеноз гортани, отек Квинке, крапивницу, обострение аллергического конъюнктивита и/или аллергического ринита. Считается, что аллергическими заболеваниями страдает в среднем около 10% населения земного шара. Особую тревогу вызывают данные ННПО скорой медицинской помощи, согласно которым за последние 3 года число вызовов по поводу острых аллергических заболеваний в целом по РФ возросло на 18%.
Основные причины возникновения и патогенез
Патогенез аллергических реакций на сегодняшний день достаточно полно изучен и подробно описан во многих отечественных и зарубежных монографиях по аллергологии и клинической иммунологии. Центральная роль в реализации иммунопатологических реакций принадлежит иммуноглобулинам класса Е (IgE), связывание которых с антигеном приводит к выбросу из тучных клеток медиаторов аллергии (гистамина, серотонина, цитокинов и др.).
Наиболее часто аллергические реакции развиваются при воздействии ингаляционных аллергенов жилищ, эпидермальных, пыльцевых, пищевых аллергенов, лекарственных средств, антигенов паразитов, а также при укусах насекомых. Лекарственная аллергия чаще всего развивается при применении анальгетиков, сульфаниламидов и антибиотиков из группы пенициллинов, реже цефалоспоринов (при этом следует учитывать риск перекрестной сенсибилизации к пенициллину и цефалоспоринам, составляющий от 2 до 25%). Кроме того, в настоящее время возросло число случаев развития латексной аллергии.
Клиническая картина, классификация и диагностические критерии
С точки зрения определения объема необходимой лекарственной терапии на догоспитальном этапе оказания помощи и оценки прогноза острые аллергические заболевания можно подразделить на легкие (аллергический ринит — круглогодичный или сезонный, аллергический конъюнктивит — круглогодичный или сезонный, крапивница), средней тяжести и тяжелые (генерализованная крапивница, отек Квинке, острый стеноз гортани, среднетяжелое обострение бронхиальной астмы, анафилактический шок). Классификация и клиническая картина острых аллергических заболеваний представлены в табл. 1.
При анализе клинической картины аллергической реакции врач СМП должен получить ответы на следующие вопросы (табл. 2).
При начальном осмотре на догоспитальном этапе следует оценить наличие стридора, диспноэ, свистящего дыхания, одышки или апноэ; гипотензии или синкопе; изменений на коже (высыпаний по типу крапивницы, отека Квинке, гиперемии, зуда); гастроинтестинальных проявлений (тошноты, болей в животе, диареи); изменений сознания. Если у больного отмечаются стридор, выраженная одышка, гипотензия, аритмия, судороги, потеря сознания или шок, то данное состояние рассматривается как угрожающее жизни.
Лечение острых аллергических заболеваний
При острых аллергических заболеваниях на догоспитальном этапе неотложная терапия строится по следующим направлениям:
Прекращение дальнейшего поступления в организм предполагаемого аллергена.
Например, в случае реакции на лекарственный препарат, введенный парентерально, или при укусах насекомых — наложение жгута выше места инъекции (или укуса) на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1-2 мин); к месту инъекции или укуса прикладывается лед или грелка с холодной водой на 15 мин; обкалывание в 5-6 точках и инфильтрация места инъекции или укуса 0,3-0,5 мл 0,1%-ного раствора адреналина с 4,5 мл изотонического раствора хлорида натрия.
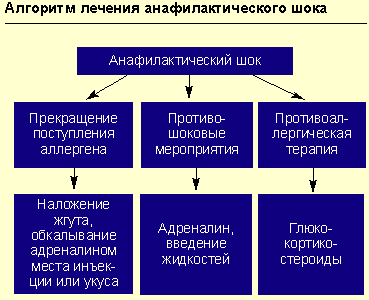
Противоаллергическая терапия (антигистаминными препаратами или глюкокортикостероидами).
Введение антигистаминных препаратов (блокаторов Н1-гистаминовых рецепторов) показано при аллергическом рините, аллергическом конъюнктивите, крапивнице. Выделяют классические антигистаминные препараты (например, супрастин, димедрол) и препараты нового поколения (семпрекс, телфаст, кларотадин и др.). Необходимо отметить, что для классических антигистаминных препаратов в отличие от препаратов нового поколения характерно короткое время воздействия при относительно быстром наступлении клинического эффекта; многие из этих средств выпускаются в парентеральных формах. Антигистаминные препараты нового поколения лишены кардиотоксического действия, конкурентно влияют на гистамин, не метаболизируются печенью (например, фармакокинетика семпрекса не меняется даже у больных с нарушенными функциями печени и почек) и не вызывают тахифилаксии. Эти препараты обладают длительным воздействием и предназначаются для приема внутрь.
При анафилактическом шоке и при отеке Квинке (в последнем случае — препарат выбора) внутривенно вводится преднизолон (взрослым — 60-150 мг, детям — из расчета 2 мг на 1 кг массы тела). При генерализованной крапивнице или при сочетании крапивницы с отеком Квинке высокоэффективен бетаметазон (дипроспан в дозе 1-2 мл внутримышечно), состоящий из динатрия фосфата (обеспечивает быстрое достижение эффекта) и дипропионата бетаметазона (обусловливает пролонгированное действие). Для лечения бронхиальной астмы, аллергического ринита, аллергического конъюнктивита разработаны топические формы глюкокортикостероидов (флутиказон, будесонид). При отеке Квинке для предупреждения влияния на ткани гистамина необходимо комбинировать антигистаминные препараты нового поколения (семпрекс, кларитин, кларотадин) с глюкокортикостероидами (ГКС).
Побочные эффекты системных ГКС — артериальная гипертензия, повышенное возбуждение, аритмия, язвенные кровотечения. Побочные эффекты топических ГКС — осиплость голоса, нарушение микрофлоры с дальнейшим развитием кандидоза слизистых, при применении высоких доз — атрофия кожи, гинекомастия, прибавка массы тела и др. Противопоказания: язвенная болезнь желудка и 12-перстной кишки, тяжелая форма артериальной гипертензии, почечная недостаточность, повышенная чувствительность к глюкокортикоидам в анамнезе.
Симптоматическая терапия.
При развитии бронхоспазма показано ингаляционное введение b2-агонистов и других бронхолитических и противовоспалительных препаратов (беродуала, атровента, вентолина, пульмикорта) через небулайзер. Коррекцию артериальной гипотонии и восполнение объема циркулирующей крови проводят с помощью введения солевых и коллоидных растворов (изотонического раствора хлорида натрия — 500-1000 мл, стабизола — 500 мл, полиглюкина — 400 мл). Применение вазопрессорных аминов (допамина — 400 мг на 500 мл 5%-ной глюкозы, норадреналина — 0,2-2 мл на 500 мл 5%-ного раствора глюкозы, доза титруется до достижения уровня систолического давления 90 мм рт. ст.) возможно только после восполнения ОЦК. При брадикардии допускается введение атропина в дозе 0,3-0,5 мг подкожно (при необходимости инъекцию повторяют каждые 10 мин). При наличии цианоза, диспноэ, сухих хрипов показана также кислородотерапия.
Противошоковые мероприятия (см. рисунок).
При анафилактическом шоке больного следует уложить (голова ниже ног), повернуть голову в сторону (во избежание аспирации рвотных масс), выдвинуть нижнюю челюсть (при наличии съемных зубных протезов их нужно удалить).
Адреналин вводят подкожно в дозе 0,1-0,5 мл 0,1%-ного раствора (препарат выбора), при необходимости инъекции повторяют каждые 20 мин в течение часа под контролем уровня АД. При нестабильной гемодинамике с развитием непосредственной угрозы для жизни возможно внутривенное введение адреналина. При этом 1 мл 0,1%-ного раствора адреналина разводится в 100 мл изотонического раствора хлорида натрия и вводится с начальной скоростью 1 мкг/мин (1 мл в минуту). При необходимости скорость может быть увеличена до 2-10 мкг/мин. Внутривенное введение адреналина проводится под контролем частоты сердечных сокращений, дыхания, уровня артериального давления (систолическое артериальное давление необходимо поддерживать на уровне более 100 мм рт. ст. у взрослых и более 50 мм рт. ст. у детей).
Побочные эффекты адреналина — головокружение, тремор, слабость; сильное сердцебиение, тахикардия, различные аритмии (в том числе желудочковые), появление болей в области сердца; затруднение дыхания; увеличение потливости; чрезмерное повышение артериального давления; задержка мочи у мужчин, страдающих аденомой предстательной железы; повышение уровня сахара в крови у больных сахарным диабетом. Описаны также случаи развития некрозов тканей при повторном подкожном введении адреналина в одно и то же место вследствие местного сужения сосудов. Противопоказания — артериальная гипертензия; выраженный церебральный атеросклероз либо органическое поражение головного мозга; ишемическая болезнь сердца; гипертиреоз; закрытоугольная глаукома; сахарный диабет; гипертрофия предстательной железы; неанафилактический шок; беременность. Однако даже при этих заболеваниях возможно назначение адреналина при анафилактическом шоке по жизненным показаниям и под строгим врачебным контролем.
Типичные ошибки, допускаемые на догоспитальном этапе
Изолированное назначение Н1-гистаминовых блокаторов при тяжелых аллергических реакциях, равно как и при бронхообструктивном синдроме, не имеет самостоятельного значения, и на догоспитальном этапе это лишь приводит к неоправданной потере времени; использование дипразина (пипольфена) опасно усугублением гипотонии. Использование таких препаратов, как глюконат кальция, хлористый кальций, вообще не показано при острых аллергических заболеваниях. Ошибочным следует считать также позднее назначение ГКС, необоснованное применение малых доз ГКС, отказ от использования топических ГКС и b2-агонистов при аллергическом стенозе гортани и бронхоспазме.
Показания к госпитализации
Пациенты с тяжелыми аллергическими заболеваниями должны быть обязательно госпитализированы.
А. Л. Верткин, доктор медицинских наук, профессор
А. В. Тополянский, кандидат медицинских наук
Университет
Олег Прасмыцкий, заведующий кафедрой анестезиологии и реаниматологии БГМУ, кандидат мед. наук, доцент;
Игорь Ялонецкий, ассистент.
Реакции могут быть псевдоаллергической природы или вызываться непереносимостью препарата. Британское общество аллергии и клинической иммунологии (BSACI) определяет лекарственную аллергию как неблагоприятные реакции на лексредства с установленным иммунологическим механизмом. Без специального расследования не всегда удается выяснить, является ли аллергия причиной нежелательной реакции на применение фармацевтического препарата.
Развитию медикаментозной сенсибилизации способствует повторное применение одних и тех же или близких по химической структуре и антигенным свойствам лексредств. Даже у детей, ранее не получавших их, возможны аллергические реакции — в результате попадания в организм через плаценту или молоко матери (скрытая сенсибилизация). Сенсибилизация к медицинским препаратам может сохраняться длительное время и, как правило, является поливалентной.
Международное исследование (ISAAC) показало, что частота встречаемости аллергических реакций составляет 20–25% в популяции, а в последние 25 лет она возросла втрое. Важнейшим фактором риска развития аллергических реакций многие исследователи считают наследственную предрасположенность. Однако изменения в геноме человека не могут происходить так быстро, как увеличивается частота встречаемости аллергических состояний. Этот рост, вероятно, обусловлен промышленным производством, экологической обстановкой, введением синтетических компонентов в продукты питания, применением удобрений и пестицидов, лексредств, нездоровым образом жизни (гиподинамия, ожирение и т. д.).
С ростом частоты аллергических реакций повышается и частота анафилаксии — немедленной жизнеугрожающей реакции гиперчувствительности, обусловленной взаимодействием антигена с иммуноглобулином Е, что в конечном итоге приводит к системным проявлениям (кожным, респираторным, сердечно-сосудистым, желудочно-кишечным).
Вследствие сходства клинических проявлений и принципов терапии Европейская академия аллергологии и клинической иммунологии рекомендует применять термин «анафилаксия» вне зависимости от механизма развития гиперчувствительности.
НАИБОЛЕЕ ГРОЗНЫЙ вариант анафилаксии — анафилактический шок (АШ). Это обусловленная иммунным ответом сенсибилизированного организма остро развивающаяся критическая дисфункция кровообращения, приводящая к недостаточной тканевой перфузии, снижению доставки кислорода и питательных субстратов к тканям, что не соответствует их потребностям для поддержания аэробного метаболизма и приводит к синдрому полиорганной недостаточности и смерти. Согласно международным рекомендациям Всемирной аллергологической организации АШ принято называть анафилаксию, сопровождающуюся выраженными нарушениями кровообращения, когда систолическое АД снижается ниже 90 мм рт. ст. или на 30% от исходного уровня, что приводит к гипоксии во всех жизненно важных органах. Следует помнить, что для детей характерны более низкие показатели АД: от 1 месяца до 1 года — менее 70 мм рт. ст.; от 1 года до 10 лет — менее суммы удвоенного возраста и 70 мм рт. ст. Первым признаком гипотонии у детей может быть быстро нарастающая тахикардия.
КЛИНИЧЕСКИ АШ проявляется рядом симптомов и синдромов.
1. Гемодинамические расстройства. Из-за уменьшения венозного возврата критически падает АД, начинается тахикардия и нарушается сознание.
2. В результате действия БАВ и экстравазации жидкости из сосудистого русла развиваются бронхоспазм, ларингоспазм и отек гортани, которые приводят к диспноэ.
3. Со стороны кожи и слизистых наблюдаются покалывания, ощущения теплоты (часто это первые предвестники АШ), гиперемия, зуд, крапивница, отек Квинке. При выраженной клинической картине — похолодание конечностей, мраморность или бледно-цианотичный оттенок кожных покровов, положительный симптом бледного пятна (более 5 секунд).
4. Возможны боли в спине, тошнота, рвота, диарея.
5. Со стороны ЦНС — острая головная боль, головокружение, чувство страха, сильная слабость.
6. Самым опасным проявлением и осложнением анафилаксии является гипотензия, которая может варьировать от незначительного снижения АД до тяжелого шока с нарушением сознания.
При определении степени тяжести АШ рекомендуют пользоваться данными, приведенными в таблице.
В клинической практике выделяют пять вариантов течения АШ.
1. Острое злокачественное течение. Этот вариант чаще встречается у пациентов с типичным АШ. Пациент часто не успевает высказать жалобы. Коллапс развивается за 3–30 мин. Нарастают признаки ОДН. Из-за неэффективности кровообращения кожно-вегетативные проявления не характерны. Сыпь может возникнуть уже после восстановления кровообращения. Вероятны резистентность к противошоковой терапии и нарастание отека легких. Часто диагноз устанавливается ретроспективно.
2. Острое доброкачественное течение. При этом варианте отмечаются оглушение, умеренное нарушение функций дыхания и кровообращения. Противошоковая терапия высокоэффективна.
3. Затяжное течение. Выявляется при проведении противошоковой терапии типичного АШ, к которой у пациента отмечается устойчивость, что способствует развитию синдрома полиорганной недостаточности (СПОН). Пациенты нуждаются в комплексном лечении.
4. Абортивное течение. Наиболее благоприятный вариант. Симптомы типичного шока легко купируются (как правило, без применения лексредств).
5. Рецидивирующее течение. При повторном развитии шокового состояния через 4–5 часов (описаны случаи рецидива через 10 суток) после первичного купирования симптомов. Рецидивы могут протекать более остро и тяжело, есть вероятность большей резистентности к противошоковой терапии, чем при первичном шоке. Такой вариант АШ может наблюдаться при приеме пролонгированных препаратов.
Ряд авторов выделяет молниеносный, отсроченный (20–30 мин) и продленный (24–48 ч) варианты течения АШ.
На фоне АШ у пациентов могут отмечаться следующие осложнения: инфаркт миокарда, нарушения мозгового кровообращения, гепатит, нефрит, полиневрит, энцефаломиелит, аллергический миокардит. А механическая асфиксия, острая сердечно-сосудистая недостаточность, отек и дислокация головного мозга, отек легких, острая левожелудочковая недостаточность выступают как непосредственные причины смерти.
Диагностируется эта патология преимущественно по клинической симптоматике и эффективности интенсивной терапии. Рутинные лабораторные исследования не имеют специфических проявлений и не играют особого значения. Целесообразно экстренное определение уровня сывороточной триптазы (через 1–4 ч после возникновения анафилактической реакции) — значимое повышение (более 25 мкг/л) с большой вероятностью указывает на анафилаксию. Забор крови необходимо осуществить однократно (через 1–2 ч после возникновения симптомов) или трехкратно (в идеале): так быстро, как возможно; через 1–2 ч; через 24 ч после начала симптомов или при выписке (для определения фонового уровня триптазы, т. к. у некоторых людей она исходно повышена).
У пациентов с АШ должен быть налажен мониторинг, включающий не менее 1 канала ЭКГ, неинвазивного АД, ЧСС, частоты дыхания, температуры тела, диуреза, суточного баланса жидкости. Дополнительно (по показаниям и возможностям) — пульсоксиметрия, капнометрия и капнография, инвазивное давление крови (АД, ЦВД, ДЗЛА, давление в полостях сердца).
Сроки начала интенсивной терапии АШ коррелируют с летальностью.
Таблица. Степени тяжести анафилактического шока
| Критерий/Степень | Первая | Вторая | Третья | Четвертая |
| Артериальное давление | Ниже нормы на 30–40 мм рт. ст. (норма 110–120/ 70–90 мм рт. ст.) | 90–60/40 мм рт. ст. и ниже | Систолическое 60–40 мм рт. ст., диастолическое может не определяться | Не определяется |
| Сознание | В сознании, беспокойство, возбуждение, страх смерти | Оглушенность, возможна потеря сознания | Возможна потеря сознания | Немедленная потеря сознания |
| Эффект от противошоковой терапии | Хороший | Хороший | Лечение малоэффективно | Практически отсутствует |
ДОВРАЧЕБНАЯ помощь:
1) устранить причину — прекратить поступление аллергена, спровоцировавшего реакцию. Если анафилаксия вызвана внутривенным введением лексредства, то категорически не рекомендуется удалять иглу из вены (это может затруднить оказание медпомощи при выраженной гипотензии);
2) незамедлительно позвать на помощь, уложить пациента на твердую горизонтальную поверхность в положение с приподнятыми ногами, что поможет увеличить венозный возврат и затормозит падение АД на некоторое время;
3) обеспечить доступ свежего воздуха, оксигенотерапию;
4) при необходимости незамедлительно провести СЛР — непрямой массаж сердца и искусственное дыхание (30 компрессий грудной клетки на глубину 5–6 см — два вдоха), обеспечивая при этом 100–120 массажных движений в минуту (у детей — 100 на глубину 5 см).
ПЕРВАЯ ВРАЧЕБНАЯ
помощь должна дополнительно включать:
1) обеспечение венозного доступа катетером большого диаметра, в последующем возможна установка центрального венозного катетера;
2) введение эпинефрина (адреналина);
3) начало внутривенной инфузии кристаллоидными растворами;
4) интенсивную терапию СПОН.
В виде 0,1% раствора при стабильной гемодинамике вводится подкожно (взрослым — 0,3–0,5 мл, детям — 0,01 мл/кг), при необходимости может быть введен повторно через 10–15 минут. При гипотензии, угрожающем состоянии 0,1% адреналин вводится внутривенно в виде болюса 0,1–0,5 мг или в виде инфузии 1–4 мкг/мин взрослым, 0,1 мкг/кг/мин детям. Допустимо внутримышечное введение в середину переднелатеральной поверхности бедра 1–2 мл 0,1% раствора адреналина в дозе 0,2–0,5 мг взрослым и 0,01 мг/кг детям, но не более 0,3 мг. По показаниям в последующем взрослым обеспечивают титрование адреналина в дозе 0,02–0,2 мкг/кг/мин.
Замена адреналина норадреналином нецелесообразна ввиду менее выраженного β-адреномиметического эффекта.
Эфедрин первоначально использовать не следует: его эффекты развиваются медленнее и при повторных введениях ослабевают.
Мезатон не является катехоламином, не имеет β-адреномиметического эффекта и может вызвать рефлекторную брадикардию, а также снижение сердечного выброса.
Добутамин не влияет на α-адрено-рецепторы, что исключает его применение при АШ.
Допамин (дофамин) может применяться в комплексной интенсивной терапии АШ только после восстановления ОЦК в дозе 3–7 мкг/кг/мин. При введении высоких доз у него преобладают α-стимулирующие эффекты с нарастанием ЧСС и постнагрузки, а СВ снижается.
При бронхоспазме, не отвечающем на введение адреналина, надо назначить сальбутамол 100 мкг дозирующий аэрозольный ингалятор (1–2 дозы) или через небулайзер 2,5 мкг/3 мл. При стридоре — ингаляция будесонида (1–2 вдоха).
Если требуется — обеспечить проходимость дыхательных путей и адекватную вентиляцию легких (ИВЛ).
Глюкокортикостероиды назначаются для предотвращения поздних симптомов анафилаксии внутривенно — преднизолон 90–120 мг (детям 2–5 мг/кг). Глюкокортикостероиды — только после введения адреналина!
Целесообразность назначения антигистаминных средств обсуждается, т. к. глюкокортикостероиды действуют на все три фазы аллергического процесса, т. е. оказывают антигистаминный эффект. Согласно действующим отечественным протоколам, антигистаминные препараты назначают внутривенно следующим образом:
H1-блокаторы (дифенгидрамин) — до 1–2 мг/кг через каждые 4–6 ч;
H2-блокаторы (циметидин) — 300 мг (5–10 мг/кг) каждые 6–12 ч или ранитидин 50 мг (0,33–0,66 мг/кг) каждые 8 ч.
После стабилизации состояния пациент должен быть доставлен в отделение интенсивной терапии, где ИТ и наблюдение проводятся не менее суток.
Инфузионная терапия для поддержания адекватного уровня кровообращения обеспечивается растворами кристаллоидов. Для этой цели предпочтительнее использовать 0,9% раствор хлорида натрия, «Ацесоль», «Хлосоль», «Дисоль», «Трисоль».
НЕ СЛЕДУЕТ применять растворы Рингера, Рингера — Локка, «Лактосоль», т. к. они содержат ионы кальция, что может усугубить аллергическую реакцию. Растворы глюкозы могут способствовать дегрануляции тучных клеток, что обострит ситуацию. Растворы коллоидов назначаются таким пациентам с осторожностью.
Для обеспечения адекватного гемодинамического ответа на адреналин при резистентности гипотензии пациентам инфузии солевых растворов американские специалисты рекомендуют дополнять титрованием глюкагона в дозе 1–5 мг у взрослых и 20–30 мкг/кг у детей — до максимума 1 мг со скоростью 5–15 мкг/мин, пока не будет достигнут желаемый уровень АД.
Коррекция метаболического ацидоза растворами соды (4% или 8,4%) проводится только под контролем КОС и при значении pH≤7,2. Количество ммоль гидрокарбоната рассчитывается по формуле:
Доза NaHCO3 (ммоль) = ВЕ х m (кг) х 0,3 х 10.
При расчете объема следует помнить, что 1 мл 4% раствора содержит 0,5 ммоль, а 8,4% — 1 ммоль бикарбоната.
Для купирования судорог внутривенно вводится диазепам в дозе 10–20 мг.
При выраженной брадикардии допустимо введение 0,3–0,5 мл 0,1% раствора атропина внутривенно или 0,5–1,0 мл подкожно.
В ПРОФИЛАКТИЕ АШ первостепенное значение отводится своевременно и подробно собранному анамнезу. Следует отметить важность правильной формулировки вопросов при сборе анамнеза. Надо спрашивать, бывали ли у пациента потери сознания, резкое падение артериального давления, зуд и (или) кожная сыпь, случаи приема антигистаминных препаратов и т. д. после введения лекарств, употребления пищевых продуктов, контакта с бытовой химией, растениями или резкими запахами.
Пациентам, склонным к аллергическим реакциям, необходимо иметь в постоянном доступе антигистаминные препараты (Н1-гистаминоблокаторы и глюкокортикостероиды).
Человеку, перенесшему АШ, показано освобождение от прививок, не показано лечение антибиотиками пенициллинового ряда, использование новокаина. Профилактика АШ с помощью фармакологических средств основывается на введении комбинации антагонистов Н1-рецепторов в дозе 0,1–0,3 мг/кг и Н2-рецепторов в дозе 3–5 мг/кг до назначения препаратов или диагностических процедур с применением рентгеноконтрастных веществ. С этой целью возможно использование глюкокортикостероидов.
Недопустима полипрагмазия в отношении пациентов, склонных к аллергическим реакциям.
Клинический случай
В хирургический кабинет стоматологической поликлиники обратился пациент. Требовалось провести санацию полости рта. Собран отрицательный аллергологический анамнез. После проведения туберальной анестезии через 3 минуты появились головокружение, тошнота, чувство стеснения в груди, судороги. АД — 60/40 мм рт. ст., пульс 120 уд./мин.
Врачом определено, что в ответ на введение местного анестетика у пациента развился АШ, о чем свидетельствовали жалобы больного, снижение АД, тахикардия. Незамедлительно пациент был уложен в положение с опущенной головой и приподнятыми нижними конечностями с целью притока крови к головному мозгу; стесняющая одежда расстегнута, обеспечена проходимость дыхательных путей (тройной прием Сафара). На помощь позвали коллег. Место инъекции обкололи 0,1% раствором адреналина, чтобы снизить скорость всасывания аллергена. К щеке в проекции инъекции приложили пузырь со льдом.
Пунктирована локтевая вена, введен 0,1% раствор адреналина 0,5 мл на 10 мл 0,9% растворе хлорида натрия. В пробирку набрано 5 мл крови для последующей передачи в специализированную лабораторию. Начата инфузия 1 000 мл 0,9% раствора хлорида натрия, введено внутривенно 250 мг метилпреднизолона и 1 мл 2% раствора супрастина. О ситуации сообщено главному врачу, вызвана реанимационная бригада СМП.
Состояние пациента улучшилось в течение 20 минут. К прибытию реанимационной бригады он уже отмечал значительное улучшение, АД стабилизировалось на уровне 124/86 мм рт. ст. при пульсе 82 уд./мин. Затруднения дыхания не наблюдалось. Проводился постоянный контроль за сознанием, АД, ЧД, пульсом.
Пациент доставлен в реанимационное отделение по месту жительства, через сутки выписан с рекомендациями обратиться за консультацией к аллергологу.
Медицинский вестник, 7 февраля 2017