средний палец кривой что делать
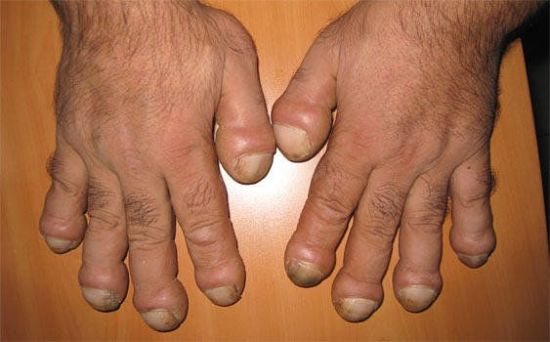
Деформация суставов пальцев рук
Кривые пальцы на руках – проблема многих людей, в том числе и молодых. Причин тому множество, и очень важно вовремя выявить их. Ведь есть некоторые патологии, сопровождающиеся деформацией суставов, которые не поддаются лечению и приводят к инвалидности.
Основные причины
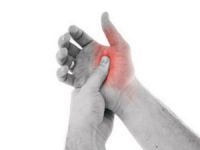
Кривой мизинец, указательный или средний палец – это повод немедленно обратиться за помощью к врачу и пройти комплексное обследование (сделать рентген, МРТ и т.д.). Как утверждают специалисты, наиболее распространенными причинами деформации суставов пальцев рук являются артриты и артрозы.
Артрит представляет собой воспалительное заболевание, которое развивается в синовиальной сумке, обволакивающей сустав. Протекает оно медленно и на начальном этапе возникновения никак себя не проявляет. Но когда патологические процессы достигают своего пика, появляется выраженная клиническая картина. Ее возникновение обуславливается разрушением хрящей и связок. Человек начинает испытывать острую боль, которая может сопровождаться локальной или общей гипертермией тела, отечностью.
Существует несколько разновидностей артрита:
Кривые пальцы на руках также становятся следствием развития артроза. Это заболевание поражает хрящевые ткани суставов, постепенно истощая и разрушая их. Как и артрит, эта патология в самом начале своего развития не проявляется.
Клиническая картина возникает тогда, когда хрящевые структуры уже начинают разрушаться. При этом появляются узелковые образования, которые деформируют фаланги и нарушают работу пальцев.
В большинстве случаев артроз поражает средний, безымянный и указательный пальцы. И, как показывает статистика, чаще всего от этого недуга страдают женщины после наступления менопаузы, люди, занимающиеся профессионально спортом, и лица, длительное время играющие на пианино, работающие за компьютером и т.д. При развитии артроза немаловажную роль также играет и наследственная предрасположенность.
Кроме этого, деформация пальцев рук может наблюдаться на фоне таких патологий:
Чтобы установить точную причину изменения анатомического положения пальца, нужно пройти тщательную диагностику
Рассказывая о том, почему могут еще деформироваться пальцы рук, необходимо также выделить:
Причины деформации пальцев на руках различны. Установить их самостоятельно невозможно, а лечение без их выявления чревато негативными последствиями. Поэтому не стоит самостоятельно пытаться изменить положение пальцев. Лучше обратитесь к врачу и пройти комплексное обследование.
Диагностика
Как правило, деформация пальцев рук обнаруживается уже при осмотре пациента. Но учитывая то, что все суставные заболевания имеют схожую симптоматику, прежде чем приступать к лечению, нужно поставить точный диагноз.
Для этого требуется пройти полную диагностику, которая включает в себя следующие мероприятия:
Врач может также назначить и другие диагностические мероприятия, а еще консультацию узких специалистов, например, эндокринолога. Все зависит от особенностей генеза болезни.
К сожалению, искривление пальцев рук исправить полностью невозможно. Все лечение направляется на профилактику дальнейшего прогрессирования болезни и купирование неприятной симптоматики.
Лечение
Что делать, если у человека кривые пальцы, скажет врач. Терапевтические мероприятия напрямую зависят от причины искривления пальцев рук.
Так, например, при ризартрозе назначаются:
Почему болит сустав большого пальца руки
При тяжелом протекании болезни назначаются нестероидные противовоспалительные средства и глюкокортикостероиды.
А также назначается физиотерапия:
В случае, если консервативное лечение не дает положительного результата, осуществляется эндопротезирование пораженного пальца. Если кривой мизинец или какой-то другой палец по причине развития панариции, то в качестве лечения используются антибактериальные средства, противовоспалительные препараты и физиотерапия.
Лечение деформации суставов пальцев рук при подагре требует комплексного подхода, включающего в себя:
Если средний палец на руке кривой по причине псориатической артропатии, то в этом случае, к сожалению, даже сильнодействующие препараты не всегда дают положительный эффект. Данное заболевание очень опасно и чревато злокачественным генезом. Лечение направляется на снижение рисков осложнения и улучшение самочувствия пациента, включая в себя применение иммуносупрессивных медикаментов, ультрафиолетовое облучение, плазмаферез.
Если заболевание удалось выявить на начальной стадии развития, то для профилактики его дальнейшего прогрессирования и возникновения осложнений проводят шинирование. Накладывают специальные шины, обеспечивающие фиксирование суставов в правильном положении.
Только врач сможет установить точную причину деформации пальцев и назначить правильное лечение
Клинодактилия лечится только хирургическим путем. Консервативные методы в данном случае не эффективны. А терапия артритов и артрозов имеет схожую тактику. Ее основная цель направляется на купирование неприятной симптоматики и причины их развития.
Включает в себя:
Также при артрозах и артритах применяется физиотерапия.
Она включает в себя:
При тяжелом течении болезни осуществляется хирургическое вмешательство, при котором проводится замена поврежденного сустава на имплантат.
Деформация пальцев рук не происходит без причины. Чтобы избежать последствий, необходимо обязательно установить ее. И так как болезни суставов часто сопровождаются осложнениями, лечить их нужно сразу после диагностики.
Деформация пальцев ног
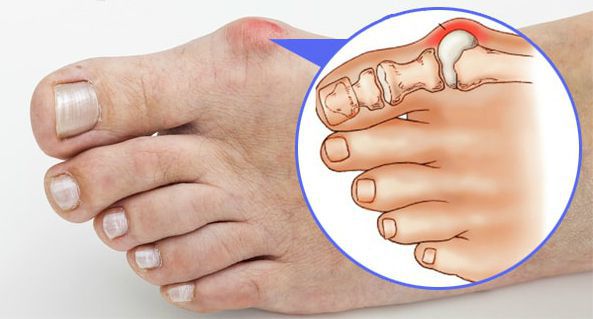
Деформация пальцев ног наблюдается при плоскостопии, аномалиях развития, некоторых воспалительных, дегенеративных, эндокринных, наследственных заболеваниях. Обусловлена отеком, изменением формы, длины, расположения фаланг, перестройкой или разрастанием костей в области сустава. Может быть одно- или двухсторонней, локальной либо распространенной. Часто сочетается с деформациями стопы. Причина патологии устанавливается по данным осмотра, результатам рентгенографии, плантографии, КТ, МРТ, других методик. Тактика лечения зависит от характера выявленного заболевания.
Почему возникает деформация пальцев ног
Травматические повреждения
Деформациями сопровождаются следующие травмы:
Артриты
У больных артритами на ранних стадиях деформация вызывается отеком, затем – изменениями костно-суставных структур пальцев ног. Симптом выявляется при следующих видах артрита:
При неспецифическом инфекционном полиартрите кратковременная деформация на фоне отека выявляется после острых инфекционных заболеваний. Посттравматические артриты развиваются после вывихов и переломов, протекают хронически, поражают один сустав. Хроническое течение также характерно для артритов, обусловленных перегрузкой стоп вследствие лишнего веса, но в подобных случаях наблюдаются не моно-, а полиартриты. Особой разновидностью деформации на фоне перегрузки являются «пальцы балерин».
Врожденные аномалии
Деформации, связанные с изменением количества, формы и размера пальцев ног, нередко сочетаются с аналогичными аномалиями верхних конечностей, включают следующие пороки развития:
Наследственные заболевания
Перечисленные выше врожденные аномалии развития ног могут формироваться изолированно, сочетаться с другими стигмами эмбриогенеза, наблюдаться при следующих наследственных заболеваниях:
В отличие от перечисленных выше патологий, при болезни Олье деформации появляются не внутриутробно, а в первое десятилетие жизни. Из-за неравномерного роста, образования очагов хрящевой ткани пальцы укорачиваются либо искривляются, покрываются шаровидными «вздутиями».
Деформации стоп
Из-за перераспределения нагрузки форма пальцев ног изменяется при всех деформациях ступни, в том числе – косолапости, полой, конской и пяточной стопе. Наиболее распространенной деформацией является поперечное плоскостопие, поэтому с данной патологией сопряжены самые известные приобретенные нарушения:
Артрозы
Остеоартроз чаще развивается в пожилом возрасте. Может возникать после травм. Сопровождает другие деформации. Внешний вид пораженных суставов изменяется в течение нескольких лет вследствие костных разрастаний, в период обострений усугубляется отеком из-за воспаления мягких тканей. На фоне артроза I плюснефалангового сустава иногда формируется ригидный большой палец стопы. В этом случае внешние изменения сочетаются с существенным ограничением движений, препятствующим ходьбе.
Нейроостеоартропатия
Развивается на фоне поражения периферических нервов. Наиболее распространенной нейроостеоартропатией является разновидность диабетической стопы – диабетическая артропатия. На начальном этапе деформации провоцируются отеком. В последующем из-за изменения структуры костей и суставов пальцы становятся когтеобразными. В число других патологий, при которых может возникать нейроостеоартропатия, входят:
Локальные инфекции
Панариций поражает ноги реже, чем руки. В остром периоде деформация наблюдается при всех формах патологии, вызывается отеком, скоплением гноя. При глубоких формах панариция (суставном, костном, сухожильном) причиной изменения внешнего вида ноги становится расплавление сухожилий и твердых структур. В исходе нередко формируются обширные рубцы, контрактуры, анкилозы, обуславливающие постоянные грубые деформации.
Диагностика
Установлением причины деформаций дистальных отделов ног чаще занимаются ортопеды-травматологи. По показаниям пациентов направляют к подологам, ревматологам, другим специалистам. В программу обследования могут входить следующие диагностические процедуры:
Лечение
Помощь на догоспитальном этапе
Пациентам с травматическими повреждениями, воспалительными заболеваниями показан покой, возвышенное положение конечности. При травмах к месту повреждения прикладывают холод. При переломах и вывихах осуществляют временную иммобилизацию с использованием шины или специальной повязки.
При отморожениях накладывают многослойную сухую повязку для естественного согревания пораженных участков. Греть ноги в горячей воде или с помощью грелки категорически запрещается, поскольку это может усугубить повреждение тканей. При некоторых патологиях возможно нанесение местных противовоспалительных и обезболивающих и обезболивающих средств.
Консервативная терапия
При травмах осуществляют вправление вывиха или репозицию перелома, накладывают на ногу гипсовую повязку либо фиксируют больной палец к здоровому. В зависимости от особенностей патологического процесса в ходе лечения больных с деформациями пальцев применяются следующие консервативные методики:
Хирургическое лечение
При патологиях, сопровождающихся деформациями пальцев, выполняют следующие операции:
При неправильно сросшихся переломах, остеоартрозе, выраженных контрактурах и анкилозе различного генеза для восстановления функций ступни осуществляют артропластику пальцев.
Деформирующий артроз пальцев рук
По различным причинам, которые мы рассмотрим ниже, межфаланговые хрящи подвергаются износу. Чаще всего процесс происходит следующим образом:
Сильный износ суставных поверхностей, изменение формы костей приводят к перестройке всей кисти, хроническом воспалению и болям. Кисть деформируется вплоть до полной неспособности даже обхватить пальцами кружку.
Наиболее распространенными формами артроза на данный момент считаются: ризартроз, в который вовлекается большой палец руки, и полиартроз, поражающий сразу несколько межфаланговых суставов.
Помните: на ранних стадиях болезни разрушение костей еще можно предотвратить и вывести артроз в стойкую ремиссию с сохранением качественной биомеханики кистей рук.
Причины артроза мелких суставов рук
В группу риска зачастую попадают люди, в роду у которых уже были заболевания артрозом пальцев рук. Плотность хрящевой ткани и скорость метаболических процессов в ней предопределяется генетически, а потому склонность к развитию заболевания может быть наследственной. Также болезнь поражает женщин постклимактерического возраста примерно в 10 раз чаще, чем их ровесников-мужчин.
Развитию артроза пальцев рук способствует:
быстрый износ и/или недостаточная регенерация хрящевой ткани;
метаболические нарушения, проблемы с эндокринной системой, системные аутоимунные заболевания (сахарный диабет, ревматоидный артрит, подагра);
отсутствие нормального отдыха и разминки на рабочем месте, избыточные упражнения с гантелями;
нарушения сна и хронический стресс;
возрастные гормональные изменения;
врожденные дефекты кисти;
травмы кисти, пальцев и лучезапястного сустава;
переохлаждение, работа с вибрирующими инструментами и другие неблагоприятные факторы;
септические и специфические (туберкулез, хламидиоз, сифилис) инфекционные заболевания;
хроническое обезвоживание (привычка пить мало);
дисбалансная диета с недостатком витаминов D, E, K и минералов.
Симптомы артроза пальцев рук
Симптомы и лечение артроза суставов пальцев рук могут значительно отличаться в зависимости от стадии заболевания и восприятия пациента. Нередко легкий дискомфорт в области суставов, повышенная утомляемость мышц списывают на усталость и игнорируют до появления постоянных мучительных болей. Но чем раньше будет начато лечение, тем полнее сохранится функциональность пальцев в преклонном возрасте и тем выше будет качество жизни в последующие годы.
Лечение артроза пальцев рук
Медикаментозное лечение
Лечение остеоартроза пальцев рук, как правило, начинается с устранения болевого синдрома, для которого применяется обездвиживание руки при помощи шины или ортопедического бандажа и анальгезирующие таблетки, кремы и мази. Режим покоя способствует регидратации хряща, восстановлению его эластичности. При наличии сильного воспаления и отека, которые нарушают трофику (питание) тканей врач назначает нестероидные противовоспалительные средства (НПВС), которые восстанавливают кровообращение в пальцах. По показаниям выписываются стероидные гормоны. Артроз, вызванный инфекционным артритом, требует местного введения антибиотиков.
Если предложенное лечение не помогает устранить боли, анальгетики могут вводиться непосредственно в сустав при помощи инъекции. Нередко эта процедура подразумевает использование специальных лекарственных смесей, которые содержат также хондропротекторы, гиалуроновую кислоту, обогащенную тромбоцитами плазму крови (PRP-терапия) и другие средства, направленные на регенерацию хрящевой ткани и устранения трения.
Хирургическое вмешательство при артрозе рук
На последних стадиях заболевания по показаниям может быть проведена операция. Как правило, это промывка сустава и устранение остеофитов, реконструкция или формирование разрушенного сустава, его стабилизация (сращение) или эндопротезирование (пока что достаточно непопулярная мера в хирургии мелких суставов рук).
Физиотерапевтическое лечение
Пациентам рекомендован лечебный массаж и самомассаж, который помогает бороться с мышечным напряжением и спазмами, благотворно влияет на состояние связок, обмен веществ в кисти и пальцах, а также амплитуду произвольных движений. Для самостоятельного массажа достаточно:
растереть ладони друг о друга, пока кожа не станет теплой;
растереть каждый палец от основания к кончикам;
прокрутить каждый палец в несильно сжатом кулаке, словно точите карандаш;
быстро сгибайте и разгибайте пальцы в течение 30 секунд, избегая сжимать их в кулаки;
сложите ладони вместе и упритесь кончиками пальцев друг в друга, хорошо продавливая их в течение 1-2 минут.
Включает лечение артроза пальцев рук и гимнастику. Используйте в разминках резиновые мячики и специальные кистевые эспандеры, специальные кубики и другие приспособления для развития мелкой моторики. Не лишней будет и лепка из глины или пластилина. Это поможет сохранять мышцы в тонусе и воспрепятствует образованию крупных остеофитов.
Диета при артрозе пальцев рук
Как выпрямить пальцы на руках
Искривление пальцев рук может быть врожденным. По статистике различные аномалии развития верхних конечностей встречаются с частотой 7 – 8 детей на 10000. Исправить патологию можно только хирургическим путем. Также в раннем детстве возможны аутоиммунные заболевания, которые приводят к деформации фаланг и суставов.
Причины искривления пальцев рук
Незначительное искривление пальцев – всех или нескольких – является индивидуальной особенностью человека. Не требует исправления, так как не мешает функциональности кисти. Другое дело, если пальцы искривлены сильно. Этот фактор создает дискомфорт в плане эстетики и самооценки.
Необходимо проконсультироваться у врача, сделать рентген и выяснить причину излишней кривизны костей.
Травмы
Переломы кистевых костей – самые частые травмы в детском и взрослом возрасте. Часто люди недооценивают степень повреждения, считая его обычным ушибом, который «сам пройдет». Результатом становится неправильно сросшийся перелом и деформация пальца.
В зависимости от того где произошел перелом – диафиз или сустав – кривизна будет выражена более или менее сильно. При внутрисуставных травмах обычно происходит разрушение хрящевой ткани. Если такой перелом не лечить, впоследствии он обернется остеоартрозом и анкилозом (потерей подвижности в суставе).
Если кость уже срослась, единственный способ исправить кривые пальцы – сделать операцию и заново скрепить фрагменты пластинами, затем выдержать минимум 4 недели в гипсе.
Артриты
Лечение артрита зависит от причины его появления. Есть случаи раннего дебюта болезни, чаще всего здесь играет роль генетическая предрасположенность человека. Помогают антибиотики, стероидные противовоспалительные гормоны, препараты, блокирующие иммунную систему.
Чтобы улучшить кровообращение в пальцах рук, рекомендуется делать массаж и ежедневно выполнять упражнения.
В группе риска люди, которые много работают руками – музыканты, швеи, разнорабочие на стройке. У женщин артрит встречается в 2 – 4 раза чаще, чем у мужчин. Это связано с гормональным фоном – количеством эстрогена.
Артрозы
Женщинам рекомендуется заместительная гормональная терапия, которая предупреждает плохое самочувствие и сохраняет плотность костной и хрящевой ткани.
Артроз у женщин – это в большинстве случаев системное заболевание, которое кроме рук может затронуть головку тазобедренного сустава, что чревато ранней инвалидностью.
Один из первых симптомов остеоартроза – тугоподвижность суставов пальцев по утрам. Ощущение, что на руку надели узкую перчатку. К обеду неприятные ощущения проходят, но причина остается, поэтому нужно принимать специальные добавки и физически нагружать мышцы.
Аномалии развития
Аномалии развития конечностей вызывают факторы внешней среды – радиационное излучение, проживание в экологически неблагоприятных регионах.
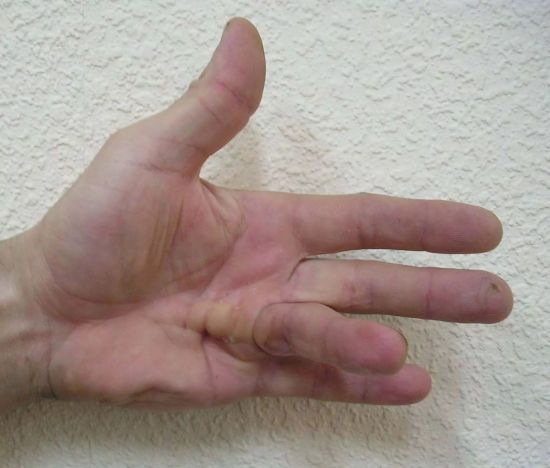
Кампилодактилия – аномалия внутриутробного развития пальцев рук. Страдает чаще всего 5-й палец. Выражается в контрактуре фаланг, из-за которой невозможно полностью выпрямить палец. Поддается хирургическому лечению.
Расщепленная кисть U-образной формы – присутствуют пястные кости, но пальцев может быть меньше. Наследственный фактор при данной аномалии отсутствует, нижние конечности и стопа имеют нормальную форму. Лечение только хирургическое, показано после 6 месяцев.
Врожденная сгибательно-приводящая контрактура первого (большого) пальца. Характеризуется прижатым к ладони пальцем. Пястно-фаланговый сустав сильно изогнут. У девочек встречается чаще, процесс обычно двусторонний. При обнаружении дефекта начинается консервативная терапия в виде наложения гипсовых лонгет и гимнастики. Хирургическая коррекция показана после первого года жизни, после чего следует фиксация гипсовой повязкой сроком на 6 недель.
Наследственные патологии
Контрактура Дюпюитрена – прогрессирующая контрактура ладонной фасции, которая постоянно утолщается. Ладонный апоневроз превращается в фиброзный тяж. В группе риска представители европеоидной расы, проживающие в Северной Европе, старше 60 лет.
Болезнь Дюпюитрена не всегда проявляется сгибательной деформацией пальцев. Причины ее точно не известны, но есть версия генетического происхождения. Мужчины болеют чаще. На одной какой-либо руке симптоматика проявляется сильнее.
Болезнь лечится хирургическим методом – фасциоэктомия. Заключается в удалении перерожденных участков кожи, наростов, тяжей и даже здоровых тканей, которые впоследствии могут переродиться.
Что такое вальгусное отклонение 1 пальца? Причины возникновения, диагностику и методы лечения разберем в статье доктора Валеева М. М., травматолога со стажем в 37 лет.
Определение болезни. Причины заболевания
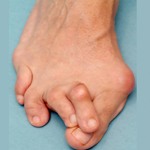
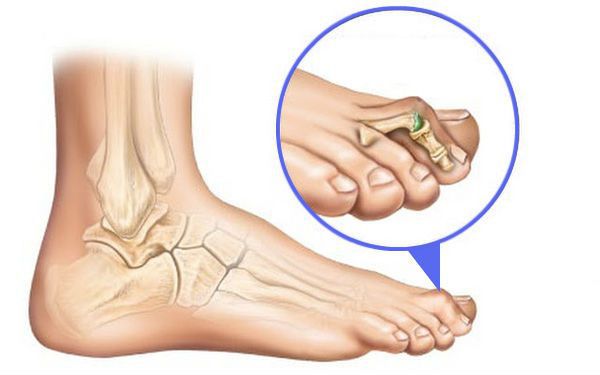
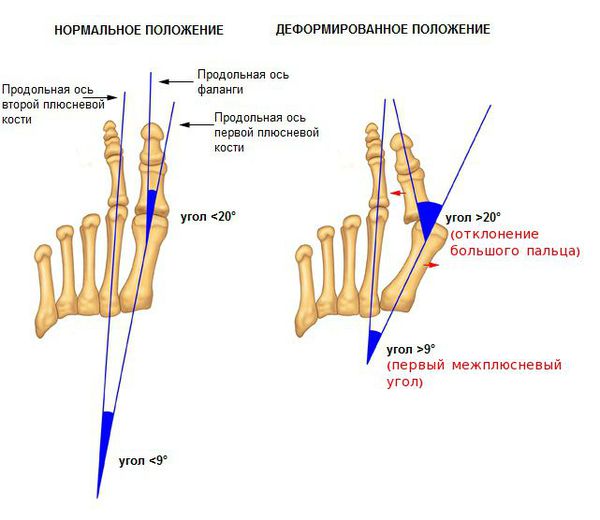
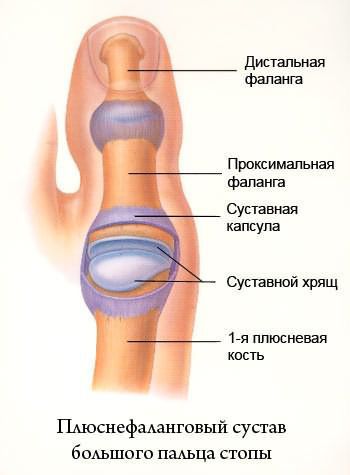
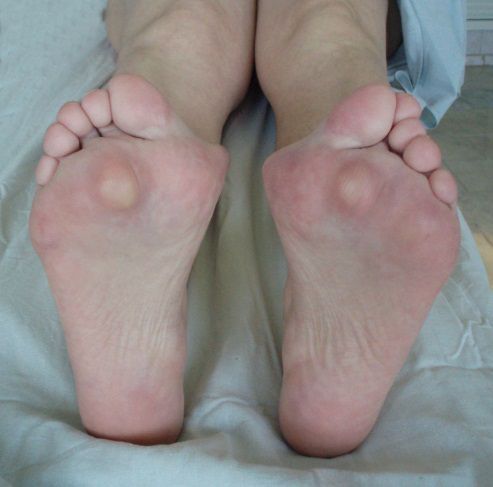
Вальгусное отклонение первого пальца — прогрессирующее дистрофическое заболевание стопы, при котором большой палец отклоняется наружу, а в области его сустава образуется экзостоз или «шишка». Помимо косметического дефекта, деформация приводит к нарушению ходьбы, вызывает боль и часто требует хирургического вмешательства. Пациенты с патологией не могут носить обычную обувь, а на тяжёлых стадиях — и ортопедическую. Это приводит к снижению подвижности и нарушению психологического равновесия больного.
Симптомы вальгусного отклонения 1 пальца
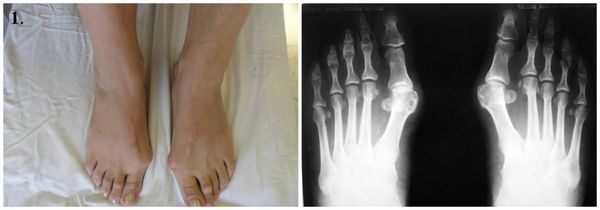
На начальной стадии заболевание протекает без симптомов. Позже па циенты замечают, что обувь начала давить, натирать и быстрее изнашиваться. Затем в области большого пальца формируется «шишка», которая вызывает дискомфорт при продолжительной ходьбе. Увидеть искривление большого пальца в этот период можно, только если тщательно разглядывать стопу. В дальнейшем угол отклонения увеличивается, что приводит к нарастанию симптомов:
Патогенез вальгусного отклонения 1 пальца
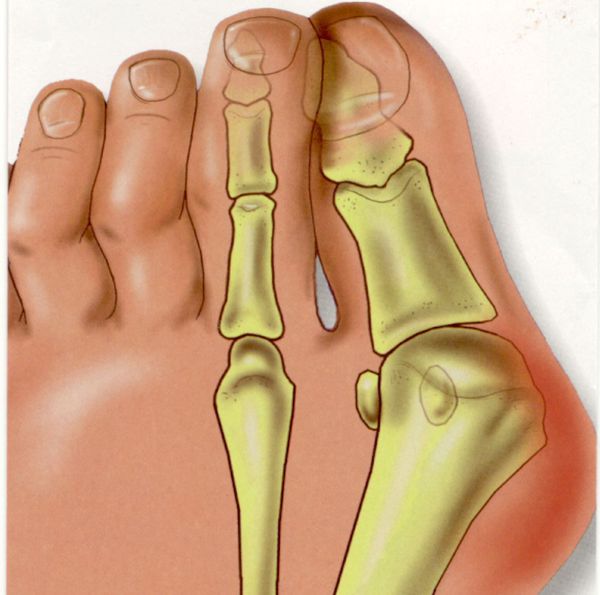
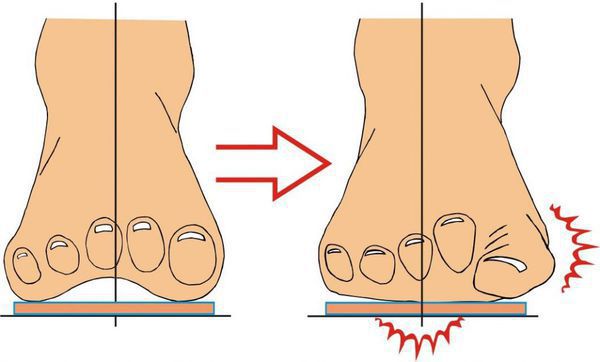
Ношение неудобной обуви ведёт к неравномерному распределению нагрузки на стопу. Кроме того, давление усиливается из-за разрушения соединительной ткани и слабости капсульно-связочного аппарата. В результате развивается распластанность переднего отдела стопы и поперечное плоскостопие.
Изменение формы стопы запускает механизм развития вальгусной деформации большого пальца.
В патологический процесс вовлекаются мышечные, костные и капсульно-сухожильные образования стопы. В результате мышечного дисбаланса смещаются сесамовидные кости (мелкие кости, которые принимают на себя нагрузку при ходьбе) и первая плюсневая кость с последующим отклонением большого пальца.
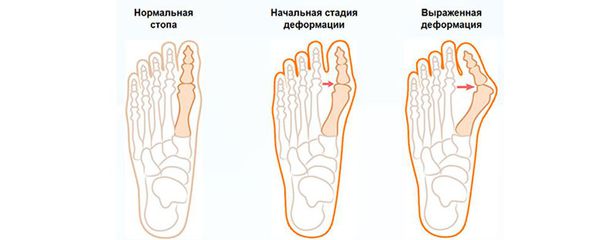
Классификация и стадии развития вальгусного отклонения 1 пальца
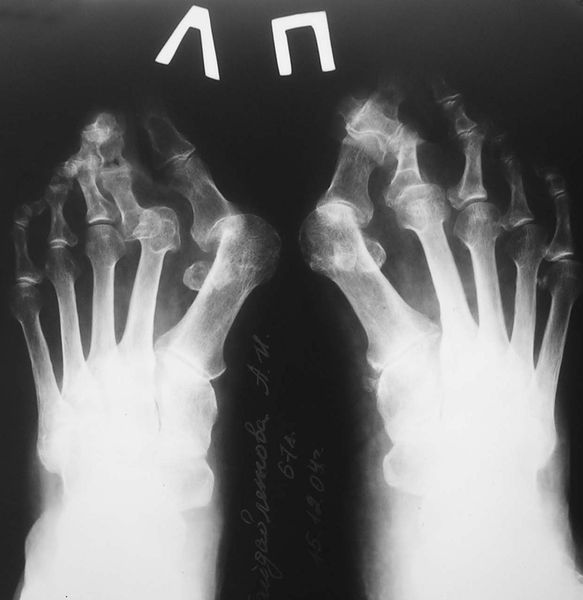
На основе данных рентгенографии выделяют три стадии заболевания. Степень деформации определяют на основании величины углов между первой и второй плюсневыми костями (межплюсневый угол) и отклонением большого пальца стопы.
Осложнения вальгусного отклонения 1 пальца
Постоянное давление на капсулу первого плюснефалангового сустава приводит к воспалению синовиальных сумок (синовиту). Патология проявляется гиперемией кожи, отёчностью, болями в области сустава. Иногда синовит усугубляется образованием синовиального свища (канала, соединяющий полости тела), который приводит к инфицированию сустава.
Диагностика вальгусного отклонения 1 пальца
Появление первых симптомов заболевания требует незамедлительного обращения к врачу-ортопеду. Диагностика при вальгусном отклонении большого пальца включает:
1. Уточнение симптомов и сбор анамнеза. Распространённая жалоба пациентов — появление «шишек», иногда болезненных. На поздней стадии заболевания к ним добавляется омозоленность, также причиняющая боль.
3. Рентгенография. Обследование, выполненное в положении стоя и в двух проекциях, позволяет детализировать степень деформации и выбрать дальнейшую тактику лечения. Основное значение при анализе данных рентгенограмм играют следующие показатели:
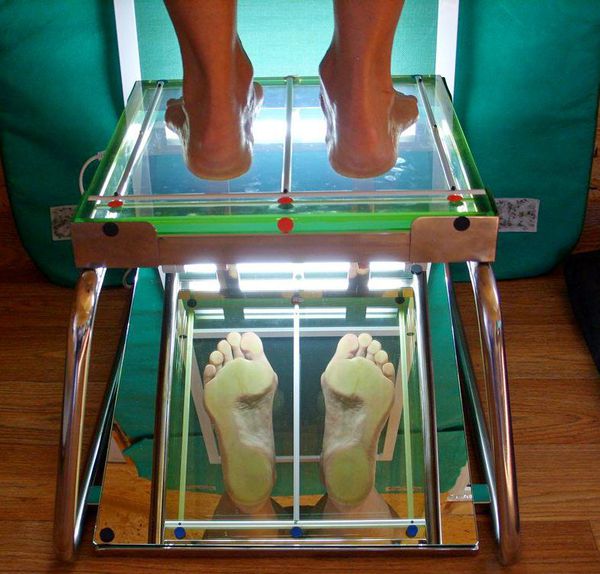
4. Плантография — снимок отпечатка подошвы стопы, выполненный с помощью сканирования на специальном устройстве (плантографе). Исследование включает получение отпечатков обоих стоп как в норме, так и с нагрузочной пробой, и дальнейший анализ этих снимков.
Лечение вальгусного отклонения 1 пальца
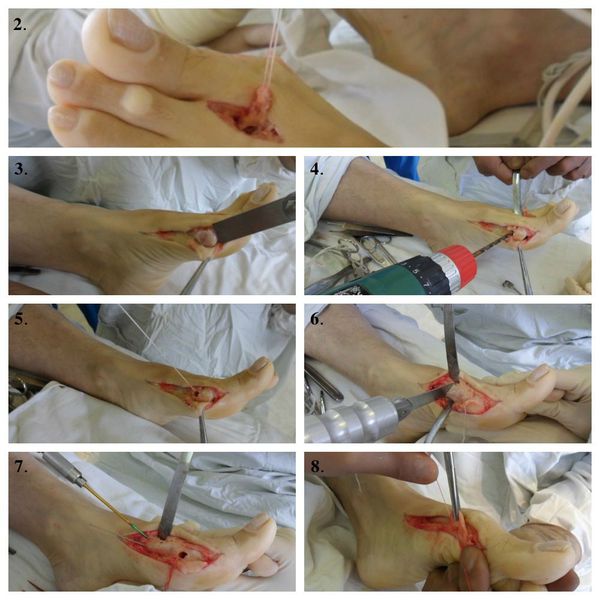
Этапы операции по реконструкции переднего отдела стопы при помощи миотенопластики:
1. Стопы до операции.
2. Выделение сухожилия мышцы, отводящей первый палец.
3. Удаление головки первой плюсневой кости (операция Шаде).
4. Создание канала для проведения сухожилия мышцы, отводящей первый палец.
5. Проведения в канал сухожилия мышцы, отводящей первый палец.
6. Проксимальная клиновидная остеотомия.
7. Остеосинтез (соединение) костных фрагментов первой плюсневой кости.
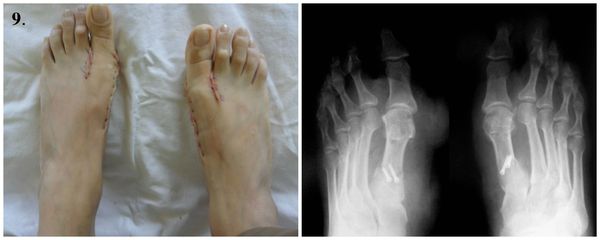
9. Стопы сразу после операции.
Из стационара пациента выписывают, как правило, менее, чем через неделю после операции. Ш вы снимают на 12-14 сутки. После операции пациент в течение месяца использует ортопедическую обувь Барука с подошвой клиновидной формы для разгрузки переднего отдела стопы. Её носят от двух до восьми недель в зависимости от сложности проведённой операции.
В среднем через два месяца пациент может носить обычную обувь и возвращается к привычному образу жизни. Однако д о полугода с момента операции нежелательно носить обувь на каблуках более трёх сантиметров. Для профилактики рецидивов следует носить стельки. Выводы об успешности операции можно делать через три-четыре месяца (в тяжелых случаях — через полгода) на основании контрольных рентгенологических снимков.
Прогноз. Профилактика
Как правило, данное заболевание носит наследственный характер. Если у ближайших родственников выявлена деформация переднего отдела стопы, то профилактика должна включать:
Действенным способом профилактики также является регулярная гимнастика для стоп, которая поможет укрепить мышцы и связки. Для упражнений потребуется 5-10 минут ежедневно: