Синдром поликистозных яичников (СПКЯ)
Онлайн-консультация
Начнём с расшифровки аббревиатуры. Буквы СПЯ или СПКЯ «скрывают» название патологии «Синдром поликистозных яичников». Это состояние называют также синдром Штейна-Левенталя. Представляет оно расстройство эндокринного характера, вызванное наследственными факторами или развивающееся под воздействием внешней среды. Главные его признаки — отсутствие выработки половых клеток в организме, а значит и нарушения цикла. Всё это происходит на фоне повышенной выработки андрогенов яичниками.
Содержание
Причины развития патологии
СПЯ считается наиболее распространённым расстройством половой сферы женщин. Нормой считается, когда, начиная с первого дня цикла, происходит формирование яйцеклетки (ооцита). Этот процесс протекает в фолликуле. Созрев, ооцит покидает фолликул (последний предварительно лопается) и продвигается по трубе. Впоследствии он должен встретиться со сперматозоидом.
Пространство опустевшего фолликула постепенно заполняет жёлтое тело. Оно представляет железу, функционирующую 14 дней. Её роль — подготовка к беременности. На продолжительность этого процесса не влияет длительность цикла. Если зачатие не происходит, то ооцит вместе с отторгнутым эпителием выходит из матки — это начало ежемесячного кровотечения. В этот период жёлтое тело регрессирует. В случае наступления оплодотворения, гормональная железа прогрессирует. По прошествии времени она достигает высшей степени развития.
При наличии СПЯ все этапы формирования и созревания ооцитов нарушаются. Сегодня экспертами определено два вида механизма развития синдрома. Один протекает при нормальном индексе массы тела, другой — сопровождается инсулинорезистентностью и чрезмерным весом.
Огромную роль в появлении и развитии синдрома играет наследственный фактор или генетическая предрасположенность. Изменённая структура какого-либо гена, который отвечает за метаболизм глюкозы и генов, ответственных за производство стероидных гормонов и степень чувствительности тканей органов к андрогенам, часто приводит к появлению симптомов, характерных для поликистоза.
Что происходит при возникновении этого состояния? Протекает генетически обусловленная преждевременная и повышенная выработка литеинезирующего гормона (ЛГ) — при том, что уровень фолликулостимулирующего (ФСГ) остаётся в пределах нормы. Поэтому в яичниках начинается избыточное образование таких мужских гормонов как тестостерон и андростендион.
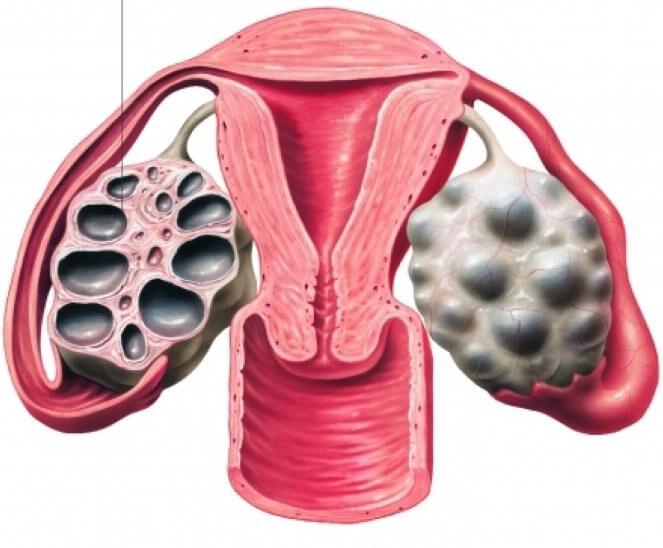
Их повышенное наличие негативно воздействует на процесс развития фолликулов — они преждевременно деградируют (перерождаются в жёлтое тело). В результате этого на их месте образуются небольшие кисты, называемые фолликулярными. Их можно увидеть в процессе УЗ-сканирования.
Фолликулы, формирующиеся и развивающиеся в начальной фазе цикла, не успевают созреть, и наступает обратное развитие (атрезия). В этот период происходит созревание уже других фолликулов, для которых также впоследствии наступает атрезия. Эти процессы происходят снова и снова. Итог — яичник наполняют фолликулы, находящиеся на разных стадиях формирования. Причём среди них нет тех, которые готовы к овуляции. Их капсулы не разрываются. Из-за этого ооцит не попадает в маточную трубу. При подобном состоянии оплодотворение произойти не может — т. е. шансов на беременность нет. При возникновении спонтанной овуляции обратное развитие временной гормональной железы (жёлтого тела) протекает дольше, чем у женщин, не имеющих таких проблем. Процесс существования этих желез более длительный.
Получается, что при наличии синдрома, в яичниках в избыточных количествах имеются продуцирующие андрогены клетки. Именно они и вызывают нарушение процесса созревания и дифференцирования фолликулов. При такой патологии объём яичников часто увеличивается в два-три, а то и более раз из-за множественных мелких кист.
Признак синдрома патологических изменений в яичниках при нормальном весе — нарушения менструального цикла, чаще всего, по типу олигоаменореи. Это состояние характеризуется более долгим циклом, при котором уменьшается длительность ежемесячных выделений. Они длятся менее трёх суток, а также могут возникать ациклические маточные кровотечения.
Поликистоз в сочетании с ожирением в более чем половине случаев, дополнительно сопровождается гиперинсулинемией. Происходит изменение липидного спектра крови. Такие процессы способствуют повышению риска развития заболеваний сердца и сосудов, диабета 2 степени. Всё это может привести к снижению средней продолжительности жизни.
Факторы, способствующие развитию поликистоза:
Классификация патологии
Признаки, по которым классифицируется синдром, выделили Европейское и общество репродуктивной медицины США. К основным критериям патологии яичников относятся — поликистозно-изменённая структура органов (определяется на УЗИ), олигоановуляция, гиперандрогенемия. Если выявлены два и более признака, то это прямо указывает на наличие определённого фенотипа синдрома:
СПКЯ: симптомы
Клиническая картина патологического состояния включает следующие признаки:
Анамнез может содержать перенесённые нейроинфекции или экстрагенитальные патологии. Часто наследственность отягощена по диабету 2 типа, ожирению, повышению давления. При этом менархе — т. е. первая менструация, как правило, приходит вовремя (12-13 лет). У большинства женщин присутствуют нарушения цикла по типу олигоменореи. Выделения дисфункционального характера встречаются редко. Примерно у трети всех женщин с этим синдромом, при условии отсутствия лечения, после 30 лет период нерегулярных, но всё же приходящих месячных, может смениться полным их отсутствием на срок шесть и более месяцев. Это состояние называется вторичная аменорея.
СПКЯ — распространённая причина бесплодия.
Женщины, имеющие синдром, отягощённый ожирением, чаще, чем пациентки с нормальным индексом массы тела, страдают от ановуляции. Жировая ткань, преимущественно, скапливается в зоне плечевого пояса, передней стенки живота. Как правило, подобный тип ожирения, называемый висцеральным, сопровождается резистентностью к инсулину. Это состояние проявляется возникновением пигментации в местах трения — области паха и подмышек, — сопровождается гирсутизмом (избыточный рост волос на теле). Пальпация молочных желез при таком виде патологии часто выявляет признаки фиброзно-кистозной мастопатии. В процессе гинекологического исследования определяется увеличение яичников.
Диагностика СПКЯ
Подобный диагноз может быть с уверенностью поставлен, если имеются, как минимум, два или более из трёх основных признаков:
Чтобы уточнить предварительный диагноз, специалист назначает все или часть из следующих исследований и анализов:
Специалисты, к которым следует обращаться при СПКЯ и методики лечения
Если есть признаки, позволяющие подозревать наличие синдрома, обращаются к гинекологу, репродуктологу и эндокринологу. Цель терапии — устранение гирсутизма, избыточной сальности, нормализация веса, коррекция метаболических нарушений, восстановление нормального цикла и овуляторной функции, предупреждение осложнений. При нормальной массе тела назначаются препараты для снижения резистентности к инсулину, улучшения утилизации глюкозы. Если планируется беременность, то сначала корректируются метаболические нарушения, затем проводится модуляция эстрогеновых рецепторов. Для этого назначается овуляторная доза гонадотропина, фоллитропин, гестагены. При наличии кломифенорезистентности и желании забеременеть, показаны гонадотропины. В определённых случаях применяют хирургический метод.
Осложнения поликистоза
Основными считаются бесплодие и осложнения беременности. При избыточном весе часто развиваются сердечно-сосудистые патологии. Помимо этого, синдром может стать причиной гирсутизма, акне, нарушений углеводного обмена, которые могут способствовать развитию диабета, чрезмерного разрастания слизистой внутри матки (гиперплазия эндометрия). Наличие синдрома — фактор риска развития онкологии.
Профилактика
Необходимо контролировать вес, исключить факторы риска возникновения патологий сердца и сосудов (отсутствие физической активности, ожирение, курение и т. д.), проводить контроль холестерина, выявлять признаки обструктивного апноэ в период сна (к ним относятся храп, хроническое невысыпание, постоянная сонливость, плохое настроение), проводить профилактику сбоев в углеводном обмене.
У нас сильная команда врачей
Врач акушер-гинеколог, репродуктолог, Кандидат медицинских наук
Врач акушер-гинеколог, репродуктолог, эндокринолог, Врач высшей категории. Кандидат медицинских наук.
Уролог, кандидат медицинских наук, Врач высшей категории
Врач акушер-гинеколог, Кандидат медицинских наук
Клиника PLAN B ИДЕАЛЬНЫЙ ВЫБОР ДЛЯ БУДУЩИХ РОДИТЕЛЕЙ ПОТОМУ ЧТО:
Связь с выделенным наставником, удаленные консультации, удобный онлайн-доступ к результатам.
76 % пациентов приходят по рекомендации друзей и знакомых! Мы делаем все, чтобы оправдать ваш высокий уровень доверия.
Процент беременностей после ЭКО ИКСИ у женщин молодого и среднего возраста достигает 72%.
Возможность безопасного хранения клеток пациентов и легкий доступ к банку донорских клеток.
12 лет эффективной работы
Связь с выделенным наставником, удаленные консультации, удобный онлайн-доступ к результатам.
Мы гарантируем абсолютную анонимность и соблюдение врачебной тайны всем пациентам.
Сделай первый шаг к своему счастью! ЗАпишись на консультацию
Синдром поликистозных яичников (СПКЯ)
СПКЯ (синдром Штейна-Левенталя) — это патологическое состояние, при котором в яичниках появляются множественные кистозные полости, заполненные жидкостью. Заболевание часто становиться причиной нарушения репродуктивной функции женщины, вызывает развитие бесплодия, поэтому требует обязательного лечения. Распространенность СПКЯ высокая — болеет каждая пятая женщина.
Синдром Штейна-Левенталя встречается у каждой пятой женщины в период фертильности.
Женщин, у которых обнаружены поликистозные яичники, интересует: « Как забеременеть? Какое требуется лечение? », ведь вследствие кистозных изменений нарушается нормальное функционирование яичника, кровоснабжение и поступление питательных веществ. СПКЯ характеризуется тем, что яйцеклетка созревает, но овуляция не происходит. В крови увеличивается уровень эстрогенов и снижается количество прогестерона. Это нарушает нормальное развитие эндометрия матки. Он активно растет под действием эстрогенов и утолщается. Это может вызвать задержку месячных и нарушения менструального цикла. А сами менструации становятся обильными, возможно развитие маточных кровотечений.

Признаки и симптомы
Из-за отсутствия конкретных характерных симптомов, почувствовать, что развился СПКЯ невозможно, но женщину должно насторожить появление следующих признаков:


Осложнения при синдроме Штейна-Левенталя
СПКЯ может быть причиной серьезных осложнений:
Мужские гормоны препятствуют нормальному росту яйцеклеток, вызывают утолщение их наружной оболочки, в результате созревшая яйцеклетка не в состоянии прорвать утолщенную стенку фолликула, чтобы выйти наружу для оплодотворения. Остальные неразорвавшиеся фолликулы становятся кистами, наполняясь жидкостью. Поэтому яичники увеличиваются в размере. Удаление, нанесении разрезов на утолщенную оболочку, для облегчения выхода яйцеклетки — основа хирургического лечения при СПКЯ.
Диагностика
Несмотря на то, что женщины чаще обращаются к гинекологу по поводу бесплодия, при осмотре у них можно заметить некоторые симптомы, позволяющие заподозрить поликистоз яичников. В анамнезе они отмечают нерегулярность менструального цикла, скудные или обильные менструации. При осмотре у женщины с СПКЯ может быть обнаружен гирсутизм, избыточное оволосение по мужскому типу. Повышенный вес и угревая сыпь, не поддающаяся лечению также служат признаками нарушения гормонального фона.
СПКЯ (синдром Штейна-Левенталя) диагностируют с помощью следующих методов:


Как лечат синдром Штейна-Левенталя

Во многих случаях СПКЯ во время лечения назначается редукционная диета, которая помогает не только справиться с лишним весом, но и нормализовать липидный и углеводный обмен. Диета заключается в снижении суточной калорийности. Из положенных 2000 килокалорий углеводы составляют 52%, жиры — 32% (из них треть — это ненасыщенные жиры), белки — 16%. Прием острой, пряной, соленой пищи, маринадов, жидкости ограничивается. Соблюдаются разгрузочные дни. Голодать не следует, это негативно влияет на глюкогенез.
Нередко при СПКЯ, лечение от которого подбирается строго индивидуально, пациенткам назначают оральные контрацептивы, это помогает временно нормализовать нарушения цикла, уменьшить выраженность симптоматики, но использовать их можно до 35 лет, кроме того, они не рекомендуются, если женщина курит.
Беременность и поликистоз
Забеременеть при поликистозе можно и без лечения, просто шансов для этого меньше. Причем с каждым годом количество кист увеличивается, это неблагоприятно влияет на ткани яичника, поэтому лечение, чтобы забеременеть, необходимо проводить как можно раньше, так как с возрастом вероятность зачать ребенка становится еще меньше.
Лечение заключается в коррекции гормонального фона и стимуляции яичников. Если у женщины наблюдаются нарушения менструального цикла, то ей для его нормализации назначают оральные контрацептивы. После их применения месячные начинаются регулярно и возможно зачатие. Если беременность так и не наступает, можно попробовать стимуляцию яичников. Она проводится по различным схемам, только под наблюдением врача. Принимать стимулирующие овуляцию препараты самостоятельно нельзя, поскольку это может привести к гиперстимуляции, что опасно для здоровья женщины.

В случае если стимуляция яичников не помогает, возможно проведение лапароскопической операции, при которой рассекают кисты, убирают плотную оболочку яичника, что способствует восстановлению кровообращения и нормальному функционированию. Конечно, это временная мера, поскольку кистозные изменения будут образовываться заново, но пока это произойдет, шансы забеременеть у женщины повышаются.
Поликистоз яичников можно устранить с помощью таких хирургических методик:
Такие операции сейчас проводят с помощью эндоскопической методики — лапароскопии. Это малотравматичный метод хирургического вмешательства, который используют как для диагностики, так и для лечения. При подозрении на поликистоз назначается диагностическая лапароскопия. Если в ходе нее, при ревизии брюшной полости обнаруживаются специфические изменения в яичниках, проводят рассечение оболочки и кистозных образований. Преимущества лапароскопии заключаются в том, что при ее проведении снижается риск образования спаек в брюшной полости, укорачивается период реабилитации. Зачастую СПКЯ сопровождается спаечным процессом, непроходимостью фаллопиевых труб. Эти патологические состояния можно устранить во время проведения лапароскопии.
После успешной операции происходит восстановление овуляции через полгода-год, тогда репродуктивные органы готовы к зачатию. Если через это время беременность не наступает, то проводится дополнительная медикаментозная терапия. При отсутствии эффекта в этом случае, наилучший способ забеременеть, это прибегнуть к ЭКО (Подробнее о экстракорпоральном оплодотворении читайте в этом материале — примеч. altravita-ivf.ru).
Поликистоз и ЭКО
Самые сложные случаи поликистоза — это те, при которых ткань яичника не реагирует на гормоны вследствие патологии рецепторов. Такое состояние называют синдромом резистентности яичников. Лечение у таких больных не дает никакого эффекта, следовательно, естественная беременность невозможна. Чтобы помочь женщине в таких случаях используют вспомогательные репродуктивные технологии, ЭКО. Поскольку при синдроме резистентности получить качественные зрелые яйцеклетки не представляется возможным, для экстракорпорального оплодотворения используют донорский материал.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Синдром поликистозных яичников или мультифолликулярные яичники
Врачи на УЗИ нередко видят достаточно типичную картину, которую называют мультифолликулярными яичниками. Для некоторых пациенток мультифолликулярные яичники — синоним поликистоза, при котором также много фолликулов. Между тем, это совершенно разные понятия.
Для начала опишем УЗИ-картину яичников при поликистозе:
Однако описанная картина иногда бывает лишь ошибочно похожа на поликистозные яичники. Например, весьма похожая картина может быть в 1 фазе цикла (на 5-7 день) вследствие чисто физиологических изменений, которые естественно протекают в половой системе женщины. Кроме того, подобные изменения бывают у женщин на фоне длительного приема оральных контрацептивов, в рамках гипогонадотропной аменореи и, наконец, у девушек в периоде полового созревания.
Таким образом, мультифолликулярные яичники — лишь ультразвуковой симптом менструального цикла в рамках нормы. Однако, учитывая, что картина может быть нечеткой, что есть определенные варианты течения поликистоза яичников, при выявлении картины мультифолликулярных яичников необходимо провести дифференциальную диагностику. Для этого исследуют содержание в крови ЛГ и ФСГ, тестостерона, инсулина. При мультифолликулярных яичниках уровень этих гормонов находится в пределах нормы. А при поликистозе яичников соотношение ЛГ/ФСГ больше 2,5-3, увеличен уровень общего и свободного тестостерона, а также инсулина. Кроме того, о наличии поликистозных яичников свидетельствует также и клиническая картина заболевания.
То же относится и к девушкам периода полового созревания, у которых состояние называют также «формирующийся синдром поликистозных яичников». У них специфическую ультразвуковую картину сопровождают специфические гормональные и внешние изменения.
Таким образом, мультифолликулярные яичники — диагноз не заболевания, а определенного состояния, которое само по себе не является причиной бесплодия, нарушений менструального цикла и т.д. Но проводить дифференциальный диагноз с более тяжелыми состояниями все-таки необходимо.
Для дифференциальной диагностики мультифолликулярных и поликистозных яичников можно использовать следующие признаки:
Часто мультифолликулярные яичники принимают за поликистозные яичники, однако мультифолликулярные яичники следует рассматривать как вариант нормы, а поликистоз яичников — заболевание.
Женские половые органы – яичники, маточные трубы, матка, подвержены изменениям в зависимости от фазы менструального цикла. В начале менструального цикла в яичниках начинают созревать 5-7 фолликулов, но дозревает только один из них. При картине мультифолликулярных яичников одновременно дозревают более 7 фолликулов. Мультифолликулярные яичники часто встречаются в начале полового созревания, когда только устанавливается менструальная функция, у женщин длительно принимающих пероральные контрацептивы, а также на 5-7 день нормального менструального цикла. Иногда синдром мультифолликулярныхяичников может сопровождаться нарушениями менструального цикла, чаще всего это связано с недостаточностью лютеинизирующего гормона, что может быть вызвано резкой потерей веса, или наоборот его набором. При этом может наблюдаться аменорея или олигоменорея. Нарушения менструального цикла, сопровождающие мультифолликулярные яичники, может свидетельствовать о начальной стадии поликистоза яичников.
Часто, только лишь по данным УЗИ, бывает сложно отдифференцировать синдром мультифолликулярный яичников от синдрома поликистозных яичников. В таких случаях, необходимо динамическое наблюдение у гинеколога и определение гормонального фона. Однако, есть ряд УЗИ-признаков, отличающих мультифолликулярные яичники от поликистозных. Главным отличительным признаком является размер яичника, при синдроме мультифолликулярных яичников он нормальный, при поликистозных яичниках увеличен. Количество фолликулов при синдроме мультифолликулярных яичников 8-10, диаметр фолликулов 4-8 мм, приполикистозе более 10, диаметр фолликулов более 10 мм. Мультифолликулярные яичники не сопровождаются гормональными нарушениями, в отличии от поликистозных яичников.
Причины СПКЯ
СПКЯ – часто распространенное гормональное расстройство среди женщин репродуктивного возраста, приводящее к стойкому бесплодию. Несмотря на актуальнось проблемы, точные причины возникновения СПКЯ до сих пор неизвестны.
Помимо гормональных причин, к предрасполагающим факторам, ведущим к развитию СПКЯ, относят:
Симптомы СПКЯ
Молочные железы развиты правильно, у каждой третьей женщины имеет место фиброзно-кистозная мастопатия, развивающаяся на фоне хронической ановуляции и гиперэстрогении.
Практически все пациенки с СПКЯ имеют повышенную массу тела. При этом излишки жира откладываются, как правило,на животе (“центральный” тип ожирения). Поскольку уровень инсулина при СПКЯ повышен, довольно часто заболевание сочетается с сахарным диабетом 2 типа. СПКЯ способствует раннему развитию сосудистых заболеваний, таких какгипертоническая болезнь и атеросклероз.
Поскольку симптомов заболевания много, СПКЯ легко можно перепутать с любым дисгормональным нарушением. В молодом возрасте жирную кожу, угри и прыщи принимают за естественные возрастные особенности, а повышенная волосатость и проблемы с лишним весом зачастую воспринимаются как генетические особенности. Поэтому если менструальный цикл не нарушен и женщина еще не пробовала беременеть, то к гинекологу такие пациентки обращаются редко. Важно знать,что любые подобные проявления не являются нормой и при обнаружении у себя подобных симптомов следует очно проконсультироваться у гинеколога-эндокринолога.
Диагностика СПКЯ
Структурные изменения яичников при СПКЯ характеризуются:
Диагностика СПКЯ включает:
После пробы с дексаметазоном содержание андрогенов незначительно снижается, примерно на 25% (за счет надпочечниковой фракции).
Проба с АКТГ отрицательная, что исключает надпочечниковую гиперандрогению, характерную для адреногенитального синдрома. Отмечено также повышение уровня инсулина и снижение ПССГ в крови.
В клинической практике простым и доступным методом определения нарушения толерантности глюкозы к инсулину является сахарная кривая. Определяется сахар крови сначала натощак, затем — в течение 2 ч после приема 75 г глюкозы. Если через 2 ч уровень сахара крови не приходит к исходным цифрам, это свидетельствует о нарушенной толерантности к глюкозе, т. е. об инсулинрезистентности, что требует соответствующего лечения.
Критериями для постановки диагноза СПКЯ являются:
Лечение СПКЯ
Лечение СПКЯ определяется с учетом выраженности симптомов и желанием женщины забеременеть. Обычно начинают с консервативных методов лечения, при неэффективности показано хирургическое лечение.
Если у женщины имеется ожирение, то лечение следует начать с коррекции массы тела. В противном случае консервативное лечение у таких пациенток не всегда дает желаемый результат.
При наличии ожирения проводятся:
Консервативное лечение СПКЯ
При нарушенном углеводном обмене лечение бесплодия начинают с назначения гипогликемических препаратов из группы бигуанидов (Метформин). Препараты корректируют уровень глюкозы в крови, курс лечения составляет 3-6 месяцев, дозы подбирают индивидуально.
Для стимуляции овуляции применяют гормональный препарат-антиэстроген Кломифен-цитрат, который стимулирует выход яйцеклетки из яичника. Препарат применяют на 5-10 день менструального цикла. В среднем, после применения Кломифена овуляция восстанавливается у 60 % пациенток, беременность наступает у 35 %.
При отсутствии эффекта от Кломифена, для стимуляции овуляции применяют гонадотропные гормоны, такие как Пергонал, Хумегон. Стимуляция гормонами должна проводится под строгим контролем гинеколога. Эффективность лечения оценивают при помощи УЗИ и показателей базальной температуры тела. Если женщина не планирует беременность, для лечения СПКЯ назначают комбинированные оральные контрацеативы (КОК) с антиандрогенными свойствами для восстановления менструального цикла.Такими свойствами обладают КОКи Ярина, Диане-35, Жанин, Джес. При недостаточном антиандрогенном эффекте КОКов, возможно совместное применение препаратов с антиандрогенами (Андрокур) с 5 по 15-й день цикла. Лечение проводят с динамическим контролем показателей гормонов в крови. Курс лечения составляет в среднем от 6 месяцев до года.
Высоким антиандрогенным свойством обладает калийсберегающий диуретик Верошпирон, который также используют при поликистозе яичников. Препарат снижает синтез андрогенов и блокирует их действие на организм. Препарат назначают минимум на 6 месяцев.
Стимуляция овуляции при СПКЯ
Кломифен относится к нестероидным синтетическим эстрогенам. Механизм его действия основан на блокаде рецепторов эстрадиола. После отмены кломифена по механизму обратной связи происходит усиление секреции ГнРГ, что нормализует выброс ЛГ и ФСГ и, соответственно, рост и созревание фолликулов в яичнике. Таким образом, кломифен не стимулирует яичники непосредственно, а оказывает воздействие через гипоталамо-гипофизарную систему. Стимуляция овуляции кломифеном начинается с 5-го по 9-й день менструального цикла, по 50 мг в день. При таком режиме повышение уровня гонадртропинов, индуцированное кломифеном, происходит в то время, когда уже завершился выбор доминантного фолликула. Более раннее назначение кломифена может стимулировать развитие множества фолликулов и увеличивает риск многоплодной беременности. При отсутствии овуляции по данным УЗИ и базальной температуры дозу кломифена можно увеличивать в каждом последующем цикле на 50 мг, достигая 200 мг в день. Однако многие клиницисты полагают, что если нет эффекта при назначении 100-150 мг кломифена, то дальнейшее увеличение дозы нецелесообразно. При отсутствии овуляции при максимальной дозе в течение 3 месяцев пациентку можно считать резистентной к кломифену.
Критериями эффективности стимуляции овуляции служат:
При наличии этих показателей рекомендуется введение овуляторной дозы 7500-10000 МЕ человеческого хорионического гонадотропина — чХГ (профази, хорагон, прегнил), после чего овуляция отмечается через 36-48 ч. При лечении кломифеном следует учитывать, что он обладает антиэстрогенными свойствами, уменьшает количество цервикальной слизи («сухая шейка»), что препятствует пенетрации сперматозоидов и тормозит пролиферацию эндометрия и приводит к нарушению имплантации в случае оплодотворения яйцеклетки. С целью устранения этих нежелательных эффектов препарата рекомендуется после окончания приема кломифена принимать натуральные эстрогены в дозе 1-2 мг. или их синтетические аналоги (микрофоллин) с 10-го по 14-й день цикла для повышения проницаемости шеечной слизи и пролиферации эндометрия.
При недостаточности лютеиновой фазы рекомендуется назначить гестагены во вторую фазу цикла с 16-го по 25-й день. При этом предпочтительнее препараты прогестерона (дюфастон, утрожестан).
Частота индукции овуляции при лечении кломифеном составляет примерно 60-65%, наступление беременности — в 32-35% случаев, частота многоплодной беременности, в основном двойней, составляет 5-6%, риск внематочной беременности и самопроизвольных выкидышей не выше, чем в популяции. При отсутствии беременности на фоне овуляторных циклов требуется исключение перитонеальных факторов бесплодия при лапароскопии.
При резистентности к кломифену назначают гонадотропные препараты — прямые стимулятороы овуляции. Используется человеческий менопаузальный гонадотропин (чМГ), приготовленный из мочи женщин постменопаузального возраста. Препараты чМГ содержат ЛГ и ФСГ, по 75 МЕ (пергонал, меногон, менопур и др.). При назначении гонадотропинов пациентка должна быть информирована о риске многоплодной беременности, возможном развитии синдрома гиперстимуляции яичников, а также о высокой стоимости лечения. Лечение должно проводится только после исключения патологии матки и труб, а также мужского фактора бесплодия. В процессе лечения обязательным является трансвагинальный УЗ-мониторинг фолликулогенеза и состояния эндометрия. Овуляция инициируется путем однократного введения чХГ в дозе 7500-10000 МЕ, когда имеется хотя бы один фолликул диаметром 17 мм. При выявлении более 2 фолликулов диаметром более 16 мм. или 4 фолликулов диаметром более 14 мм. введение чХГ нежелательно из-за риска наступления многоплодной беременности.
При стимуляции овуляции гонадотропинами частота наступления беременности повышается до 60%, риск многоплодной беременности составляет 10-25%, внематочной — 2,5-6%, самопроизвольные выкидыши в циклах, закончившихся беременностью, достигают 12-30%, синдром гиперстимуляции яичников наблюдается в 5-6% случаев.
Хирургическое лечение СПКЯ
Несмотря на достаточно высокий эффект при стимуляции овуляции и наступлении беременности, большинство врачей отмечают рецидив клинической симптоматики СПКЯ примерно через 5 лет. Поэтому послебеременности и родов необходима профилактика рецидива СПКЯ, что важно, учитывая риск развития гиперпластических процессов эндометрия. С этой целью наиболее целесообразно назначение КОК, предпочтительнее монофазных (марвелон, фемоден, диане, мерсилон и др.). При плохой переносимости КОК, что бывает при избыточной массе тела, можно рекомендовать гестагены во вторую фазу цикла: дюфастон в дозе 20 мг. с 16-го по 25-й день цикла.
Женщинам, не планирующим беременность, после первого этапа стимуляции овуляции кломифеном, направленного на выявление резервных возможностей репродуктивной системы, также рекомендуется назначение КОК или гестагенов для регуляции цикла, уменьшения гирсутизма и профилактики гиперпластических процессов.
Физиотерапия и фитнесс для лечения СПКЯ
Физиотерапевтические процедуры также показаны при СПКЯ. Применяют гальванофорез лидазы для активации ферментативной системы яичников. Электроды устанавливают в надлобковой области. Курс лечения-15 дней ежедневно.
Лечение поликистоза яичников длительное, требующее тщательного наблюдения у гинеколога-эндокринолога. Всем женщинам с СПКЯ рекомендуется, по возможности, как можно раньше беременеть и рожать, поскольку симптомы заболевания, увы, с возрастом довольно часто прогрессируют.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.