спинальный хирург что лечит
Нейрохирург – кто это?
Нейрохирургия – это молодая, но динамично развивающаяся область медицины. Отдельной медицинской специальностью она стала на рубеже 19-20 веков. Но, как и почти любая наука, уходит корнями в древность.
Есть данные о том, что уже во время развития цивилизации инков проводились трепанации черепа и даже костная пластика черепа золотыми и серебряными пластинами.⠀
И во времена Гиппократа, и в средние века также проводилась трепанация черепа, чему было посвящено множество медицинских материалов тех времен, но вплоть до середины 18 века практически все оперативные вмешательства и операции на черепе заканчивались летальным исходом.⠀
В России нейрохирургия развивалась постепенно: от небольших исследований и попыток описать устройство нервной системы, до начала массового производства хирургических инструментов и выполнения полноценных операций. Операции проводились, в основном, по причине возникновения опухолей и наличия черепно-мозговых травм.⠀
Со временем из общей нейрохирургии начали выделяться отдельные направления, такие как педиатрическая нейрохирургия, нейротравматология, нейроонкология, сосудистые заболевания ЦНС и другие.
Врач-нейрохирург – это специалист, который занимается проблемами центральной и периферической нервной системы, а именно заболеваниями головного, спинного мозга и периферических нервов.
Нейрохирургия – это точная специализированная область, которая постоянно меняется по мере развития технологий, что требует длительного периода обучения.
Основная доля больных, обратившихся к нейрохирургу — пациенты с болью в спине. Поэтому ниже пойдет речь именно о нейрохирургах, которые занимаются проблемами позвоночника.
Чем нейрохирург отличается от невролога?
Как невролог, так и нейрохирург являются врачами-специалистами, которые занимаются расстройствами нервной системы: механизмами их развития и проявления (патогенезом), выявлением признаков и непосредственно лечением.
Основное различие между ними заключается в том, что невролог занимается консервативным терапевтическим лечением заболеваний, а нейрохирург решает более серьезные случаи, нуждающиеся в оперативном вмешательстве.
Обычно невролог первым обнаруживает болезнь, выявляет ее и сам назначает терапевтическое лечение, либо отправляет на консультацию к нейрохирургу, для выбора наиболее оптимального варианта лечения.
Нейрохирурги могут лечить пациентов как консервативно, так и хирургически. Но не во всех случаях нейрохирург будет настаивать на оперативном вмешательстве. Если существует возможность его избежать, а также в случае возможного риска для пациента, выбор будет за консервативным терапевтическим лечением.
Пациенту может потребоваться как невролог, так и нейрохирург, или только один из них, в зависимости от состояния, которое лечат, и его тяжести. В некоторых случаях сначала необходимо хирургическое вмешательство, которое будет выполнять нейрохирург, а невролог может осуществлять долгосрочное наблюдение.
Области компетенции нейрохирурга позвоночника
К компетенции нейрохирурга относятся хронические боли в спине, слабо поддающиеся консервативному лечению. Подавляющее большинство пациентов длительно, иной раз безуспешно, лечатся у врачей различных специальностей с остеохондрозом позвоночника.
Нейрохирург позвоночника как раз занимается поиском причины и устранением боли в спине.
Деформирующий спондилез, грыжи межпозвонковых дисков, сегментарная нестабильность позвонков, развитие слабости в мышцах конечностей – все это требует консультации нейрохирурга.
Профилактика развития осложнений этих заболеваний заключается в грамотно проведенном своевременном обследовании, включая высокоинформативные методы (компьютерная и магнитно-резонансная томография). Нейрохирург, осмотрев пациента с хронической болью в спине, определяет перечень необходимых обследований, а затем тактику лечения пациента — консервативное, включая лекарственную терапию, лечебную физкультуру, массаж и физиотерапию, либо хирургическое.
В последние годы широко применяются малоинвазивные вмешательства на позвоночнике при остеохондрозах, в том числе с использованием эндоскопов, медицинских лазеров, ультразвука и генераторов высокочастотной энергии, проводимые под рентгеновским контролем и местным обезболиванием путем введения иглы в пораженный диск и его восстановления. Результат этих операций при правильном их назначении и проведении в большинстве случаев быстрый и успешный, кроме того, пациенты проводят в клинике всего несколько дней.
Необходимо отметить, что в некоторых случаях заболевания позвоночника требуют серьезных вмешательств, специальных конструкций и имплантов. Все пациенты после операции проходят курс реабилитации, позволяющей закрепить достигнутый результат и значительно улучшить качество жизни.
Еще одной из причин обращения к нейрохирургам является такой распространенный симптом, как головокружение. Достаточно сложно бывает разобраться в причине головокружений. Вестибулярный аппарат находится внутри височной кости, связан с внутренним ухом, а нерв, выходящий из уха, тесно связан со стволом головного мозга, имеет несколько ядер и множество связей с разными отделами коры мозга и мозжечка. Эти связи, равно как сам вестибулярный аппарат и нерв, могут быть повреждены опухолью, воспалением или неправильным кровоснабжением. Помощь нейрохирургам в установлении причины головокружений оказывают ЛОР — врачи и отоневрологи. Часто исследуется кровоток в сосудах не только головного мозга, но и позвоночника, а также состояние дисков и связок вокруг позвоночных артерий, для исключения нестабильности шейных сегментов и спазма артерий.
Кроме вышеперечисленных заболеваний, нейрохирурги участвуют в лечении острых травм нервной системы (повреждения позвоночника и спинного мозга, травмы периферических нервов и сухожилий конечностей) и различных последствий этих повреждений.
Помимо прочего, важным разделом этой специальности является так называемая функциональная нейрохирургия — оказание хирургической и медикаментозной помощи пациентам с различными болевыми феноменами (боли при невралгиях, невритах, каузалгии, фантомные боли и прочие), включая различные виды лечебных блокад, применение электростимуляции, использование медицинских лазеров, вживление систем для противоболевой электростимуляции, операции по декомпрессии нервных стволов в узких каналах (туннельные синдромы).
Некоторым пациентам, уже перенесшим операцию на позвоночнике, может потребоваться консультация нейрохирурга в рамках планирования «корректирующей» операции по выпрямлению позвоночника и корректировке общего баланса, который может нарушиться в результате предыдущих вмешательств.
Важным в любой отрасли хирургии является звено реабилитации оперированных пациентов, особенно в нейрохирургии. Здесь самым важным является не упустить время, в течение которого можно восстановить утраченные функции организма. Потому с участием нейрохирургов разрабатывается и осуществляется план реабилитационных мероприятий, включающий лечебную гимнастику, массаж, применение медицинских ортезов (корсетов), назначение курсов физиотерапевтических процедур, санаторно-курортных мероприятий. Благодаря этому происходит более ранний возврат к обычному образу жизни у пациентов, перенесших даже тяжелые заболевания и травмы.
Методы диагностики в нейрохирургии
Рентгенография
Прямые рентгенограммы дают информацию о нормальной анатомии и заболеваниях позвоночника, а также позволяют обнаружить патологии, такие как переломы, трещины и искривления в области шеи, спины, талии и копчика и тазобедренных суставов. Наличие и степень искривления спины или талии можно определить с помощью рентгенограмм сколиоза.
Компьютерная томография (КТ)
Компьютерная томография часто используется при обследовании и диагностике позвоночника. Она позволяет определиь качество костной ткани, ее разрежение, дефекты, остеопороз, остеомиелит, остеофиты на начальной стадии развития, разрастание хрящей, дегенерацию межпозвоночных дисков (остеохондроз, деформирующий спондилез, межпозвоночная грыжа, артрит).
Магнитно-резонансная томография (МРТ)
Детальные изображения экстра и внутричерепных структур получают методом МРТ. Это возможность сделать поперечное сечение (сагиттальное, коронарное, осевое, косое) без изменения положения пациента. С помощью техники МРТ весь позвоночный столб, позвоночный канал и спинной мозг могут быть четко видны под разными углами. Превосходит КТ при исследовании патологий позвоночника.
Электромиография / Исследование нервной проводимости (ENMG)
В практике нейрохирургии они являются незаменимыми методами для диагностики порезов периферических нервов, невропатии, поражений сплетения, грыжи диска и других поражений спинного мозга, вызванных другими причинами, интрамедуллярной патологией спинного мозга.
Биопсия
Биопсия проводится с помощью открытой хирургии или стереотаксического метода для точной диагностики и планирования лечения при опухолевых, инфекционных, вирусных, дегенеративных заболеваниях центральной нервной системы.
Когда требуется консультация нейрохирурга?
Откладывание хирургического вмешательства на срок до 2-3 месяцев не оказывает существенного влияния на исход лечения. Однако период от 4 до 6 недель является неким пределом консервативных подходов. В случае, если медикаментозная терапия в течение 10 дней оказалась неэффективной, а улучшение и на 6 неделе не наступило (либо уменьшились боли, но заметно ослабели конечности и стопы, началась атрофия мышц), следует провести нейровизуализацию и обращаться к нейрохирургу.
Если жалобы пациента совпадают с его неврологическим состоянием, а на КТ и МР выявлена грыжа диска соответствующего уровня, проводится операция. Она может и не дать желаемый результат в случаях, если выполнена слишком поздно, то есть тогда, когда уже существуют нарушения деятельности внутренних органов малого таза и –или развилась стойкая слабость ног (стоп) или даже паралич.
Итак, когда консультация нейрохирурга обязательна в ближайшее время? При развитии следующего перечня клинических признаков:
Что необходимо взять с собой на консультацию?
На прием к нейрохирургу, как правило, приходят после консультации врачей других специальностей. Прежде всего, по направлению невролога.
Планируя приём нейрохирурга, заранее подготовьте уже имеющуюся на руках медицинскую документацию:
После приема нейрохирурга может понадобиться повторное проведение МРТ, КТ и других инструментальных исследований. При подозрении на опухолевый процесс, необходимо будет пройти и лабораторную диагностику, в частности, определение онкомаркеров в крови).
На первичном приеме у специалиста по нейрохирургии рассматриваются все варианты лечения. Если неврологическое нарушение носит не критичный характер, пациентам может быть назначена медикаментозная терапия (обезболивающие или противовоспалительные лекарства), физические методы лечения (физиотерапия, мануальная терапия, рефлексотерапия, массаж) или обезболивающие уколы, блокады. Если данные, так называемые, консервативные методы лечения не снимают боль, может понадобиться оперативное лечение, которое подробно обсуждается с пациентами и их родственниками.
Опасна ли нейрохирургическая операция?
Степень риска хирургического вмешательства зависит от вида и локализации операции. Сегодня, благодаря инновационным технологиям пациентам с заболеваниями позвоночника предлагаются минимально инвазивные хирургические методы, которые позволяют уменьшить послеоперационную боль, сократить время госпитализации и быстро вернуться к нормальной жизни.
В случае некоторых заболеваний, таких как межпозвоночная грыжа (в поясничном или шейном отделе), а также при операции по декомпрессии позвоночного канала поясничного отдела, пациентам предлагается лечение в однодневном стационаре. Другие патологии, требующие хирургического вмешательства, могут потребовать более длительной госпитализации, от 3 до 7 дней.
После операции на протяжении всего периода реабилитации за пациентом наблюдает медперсонал. Врачебная практика, основанная на принципах доказательной медицины и отвечающая индивидуальным потребностям пациентов, является основой эффективности лечения в нейрохирургии. Благодаря применению новых методов малоинвазивной хирургии и протоколов ускоренного восстановления большинство пациентов могут самостоятельно передвигаться уже вечером или на следующие сутки после операции. В зависимости от операции пациент может вернуться к нормальной жизни уже через 3-6 недель. В некоторых случаях для полного и быстрого восстановления, особенно после «корректирующей» операции на позвоночнике, пациенту может быть назначена программа по восстановлению (от 7 до 14 дней) в реабилитационном центре.
После комплексного всестороннего обследования и лечения пациенту даются подробные рекомендации по дальнейшему профилактическому и поддерживающему лечению, образу жизни, для предотвращения рецидивов заболевания и максимальной социальной адаптации.
Наши нейрохирурги
Наши врачи имеют большой опыт клинической практики в области хирургического лечения позвоночника и постоянно совершенствуют и обновляют свою теоретическую базу, участвуя в российских и международных симпозиумах и конференциях, посвященных данной области медицины. На их счету тысячи успешных операций и благодарностей от пациентов, которые вновь обрели радость свободного движения и жизни без боли.
Операция на спине: показания, хирургические техники, риски и реабилитация
Как известно, основными мотивами показания к оперативному вмешательству служат хронические боли, наличие повреждения нервов и спинного мозга или опасность в поражении спинномозговых структур, непродуктивность или нецелесообразность консервативной терапии.
Именно боль заставляет человека решиться на операцию.
Спинальные нарушения в различной степени тяжести происходят у многих людей, причем четкой тенденции по половому и возрастному принципу предрасположенности нет. Недуги позвоночной системы встречаются даже у новорожденных, и такой грубый порок, как спина бифида, – яркий тому пример. Надобность операции рассматривается индивидуально, но даже при проведении хирургии при данном диагнозе, шансы на полное восстановление ребенка низкие. К счастью, встречаемость соответствующей формы врожденной аномалии, которая заключается в неполном закрытии позвоночных дужек, составляет только 1-3 случая на 1000 новорожденных.
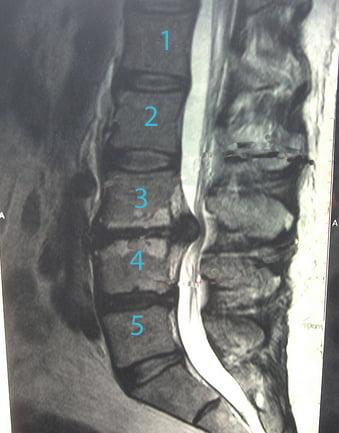
Грыжа поясничного отдела.
Что примечательно, основная доля из всех известных заболеваний спины приходится на пояснично-крестцовый отдел. Так, по данным некоторых медицинских источников, пациенты первично обращаются к врачу с жалобами на вертебральный синдром в пояснице примерно в 75% случаев, в шее – в 25%, в грудной области – в 5%. Главной причиной ощущения дискомфорта в хребтовых зонах является грыжа позвоночника или деформация позвоночного столба.
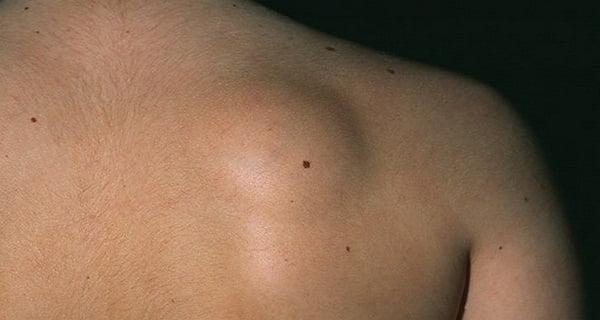
Патологические явления, связанные со спиной, могут быть совершенно не причастны к позвоночнику. Например, липома на спине, которая является доброкачественным подкожнолипидным образованием, формирующимся из соединительной жировой ткани. И, несмотря на кажущуюся безобидность новообразования, его лечат посредством хирургических методов. Непосредственная близость с позвоночными структурами может спровоцировать их сдавливание, включая не только костные и хрящевые элементы, но и сосуды с нервными образованиями. Сильно прогрессирующая липома или ее разновидность атерома, способна трансформироваться в трудноизлечимую раковую опухоль.
Да, существуют заболевания, которые могут в тяжелом проявлении вынуждать применять хирургическое вмешательство на спину: сколиоз, межпозвоночные грыжи, переломы позвонков, опухоли и многие другие. Для каждого клинического случая будет своя высокоэффективная методика операции.
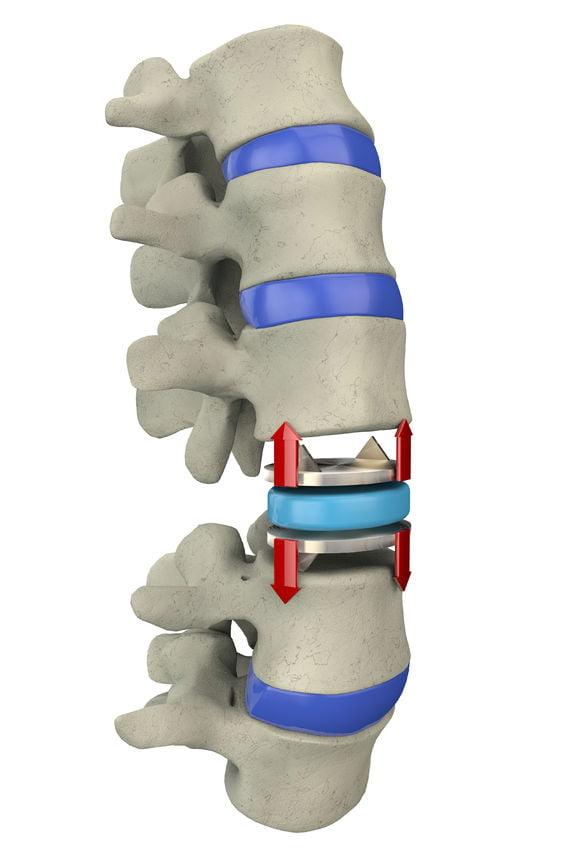
Схема установки искусственного диска.
В одной статье невозможно охватить тот массивный объем информации обо всех известных медицинских проблемах, локализирующихся в области спины, и лечебных тактиках. Поэтому изложим далее только самые основополагающие моменты, относящиеся к рассматриваемой нами теме.
Проблемы со спиной: где лечат лучше?
В Федеральном центре нейрохирургии, расположенном в Новосибирске, делают высокотехнологичные вмешательства на позвоночнике. По профилю спинальной хирургии клиника занимает почетное место в пределах РФ. У хирургов оперируются взрослые и дети, а после операции, отзывы утверждают сказанное нами, предоставляется хорошая реабилитационная помощь под патронажем ЛФК-методистов.
Если же вы планируете выехать за пределы российской или украинской территории, советуем пройти спинальную операцию в Чешской Республике, ее по праву во всем мире называют – «королевой» ортопедии и травматологии. К тому же, в этой стране при образцовой системе ортопедической и реабилитационной медицины отмечены самые доступные цены: в 2 раза меньше, чем в Германии, в 2,5-3 раза, чем в Израиле.
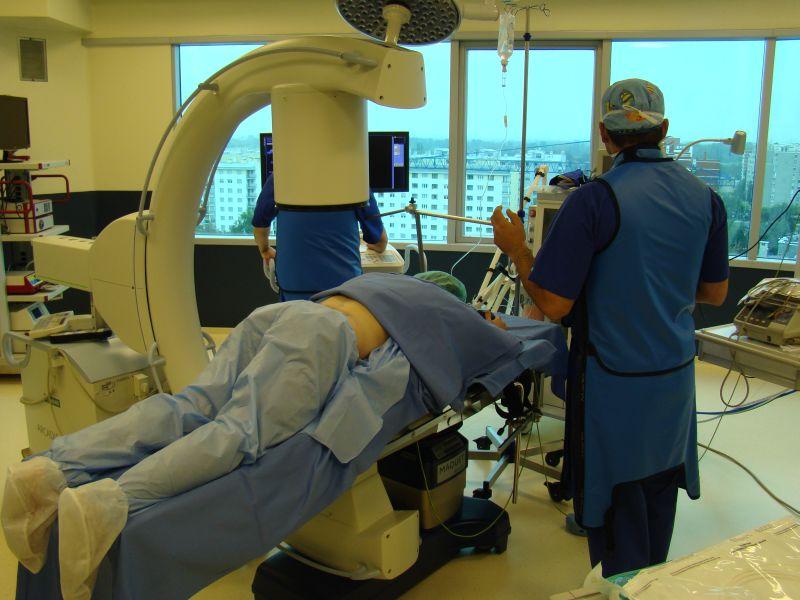
Как проходит операция
Первое, что всех без исключения волнует: какую делают анестезию в спину и будет ли ощущаться дискомфорт во время процедуры. Сразу ответим, что при правильном подборе вида, дозы наркоза и грамотном его введении чувствительность оперируемой зоны будет полностью отсутствовать, то есть, пациент комфортно перенесет все манипуляции, совершенно не ощущая никакой боли. Что касается вида анестезиологического обеспечения, оно подбирается с учетом типа выбранной методики операции, состояния здоровья больного в целом и возрастными особенностями.
В первую очередь хирург и анестезиолог будут предварительно смотреть, есть ли непереносимость у пациента на составляющие вещества. Чтобы не вызвал в интраоперационный и послеоперационный периоды наркоз последствия, на предоперационном этапе подготовки обязательно проводится специальное тестирование организма на аллергический фактор. Если аллергия зафиксирована, будет подобрана эффективная замена стандартному компонентному составу анестезии.
В структуре всех оперативных вмешательств на спине основополагающими способами обезболивания являются: местный или общий наркоз.
Перейдем к не менее важному аспекту, касающегося лечебно-операционного процесса. Хирурги спинальных отделений, идущие в ногу со временем, задействуют щадящие технологии, которые:
Сеанс хирургической терапии зависит от рода проблемы. К примеру, для ликвидации часто встречаемого компрессионного фактора пациента располагают на операционный стол – лежа на спине (чаще при шейных формах) или на животе. Далее аккуратно производится небольшой по размерам разрез кожи (1,5-4 см) в нужной проекции и, собственно, начинается работа миниатюрными инструментами над удалением, например, всего диска или только ее выступающей патологической ткани, частичном подпиливании дужки позвонка, неполной резекции суставных отростков. Только при необходимости, возможно, в оперируемый отдел поставят стабилизирующую систему. Она, в зависимости от показаний, может быть сделана из стойкого титанового сплава, полимерных материалов, биорассасывающихся имплантатов или представлять собой конструкцию, сочетающую несколько типов материалов одновременно.
Если же брать во внимание заболевания, которые не связаны непосредственно с позвоночной системой, такие как, предположим, липомы кожи, локализирующиеся над позвоночником, то хирургическому воздействию подвергают большие новообразования. В ходе вмешательства используется простой местный наркоз. Жировик, образовавшийся под кожей, вскрывают путем экономного рассечения кожных покровов, чтобы извлечь капсульное содержимое. После удаления рану сшивают, используя косметическую технику наложения швов. Содержимое липомы отправляют на гистологическую экспертизу.
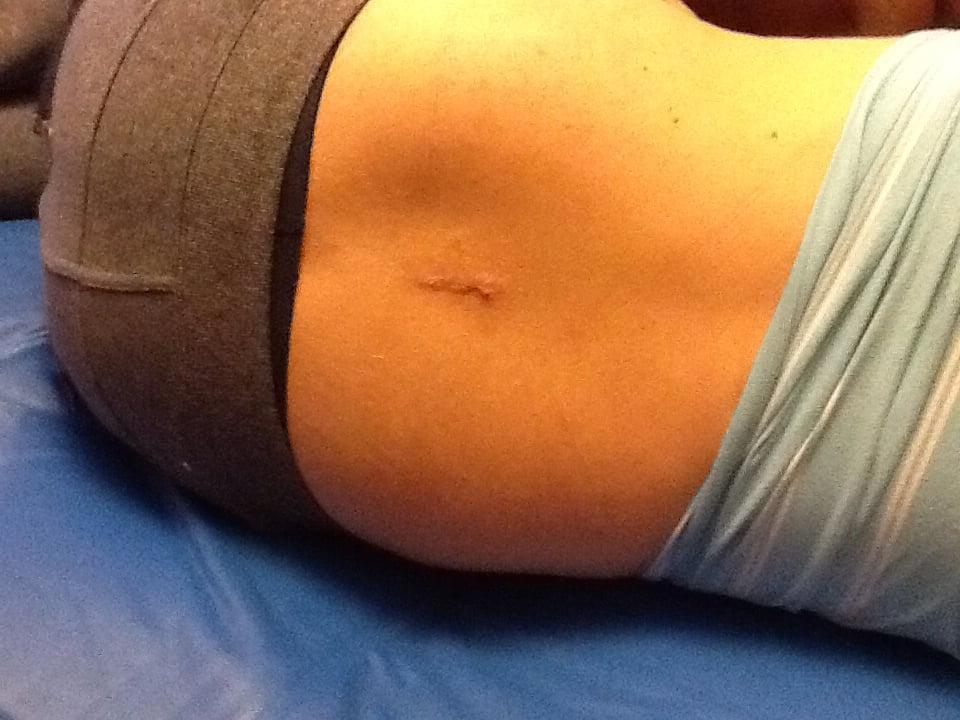
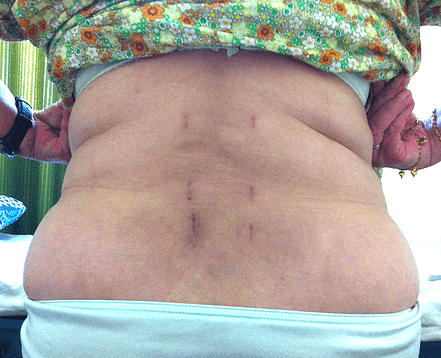
Швы и шрам на спине после операции
Чтобы врач-хирург выполнил разрез и смог подобраться к проблемному сегменту, не подвергая пациента страданиям, как выяснили, анестезиолог делает укол в спину для сильного анестезирующего эффекта на ограниченном участке или проводит общую анестезию. Иногда доступ выполняется не через разрез с последующей установкой расширителя, а через создание пункционного отверстия. Поэтому швы при некоторых вмешательствах могут и не накладываться вовсе, достаточно будет наложения антисептической повязки. Но в преобладающем количестве случаев после операции проводится ушивание краев раны специальным шовным материалом по своеобразной технологии для отдельного типа осуществленной процедуры.
Шов после удаления грыжи.
Размер шва зависит от вида используемого метода и масштабов оперируемой площади. Если выполнялась коррекция сколиоза, шов будет сделан самый максимальный, и может проходить даже вдоль всего хребта. Операция на одном позвоночном сегменте предполагает небольшой разрез, длина которого может соответствовать 1-8 см. Снимаются швы только после нормального сращения кожных покровов, обычно процедура извлечения нитей из раневой зоны назначается спустя 7-12 суток после оперативного вмешательства.
Почему болит спина после операции
После любой операции болевые ощущения – это нормально, поэтому сразу паниковать не нужно, ведь на позвоночнике и околопозвоночных тканях выполнялась глубокая инвазия. Со временем боли в спине постепенно сокращаются и к концу реабилитационного периода обычно полностью исчезают.
Но что делать, если боли в спине остались, несмотря на то, что рана благополучно зажила, корсет носится в соответствии с полученными предписаниями. Первыми делом, об этом нужно оповестить своего лечащего доктора. Причин может быть много, почему заболела спина, от естественных непатологических до очень серьезных, угрожающих инвалидностью:
Выяснить природу болевого синдрома и ответить, почему ширяет в спине или ноет, способен только специалист. Многие осложнения, например, пережатие и атрофия нервных структур (пациент говорит – «боль отдает в конечность», «не чувствую ногу или руку»), чреваты полной обездвиженностью верхних или нижних верхних конечностей. Цените собственное здоровье и не затягивайте с визитом к врачу, чтобы не допустить необратимых изменений!
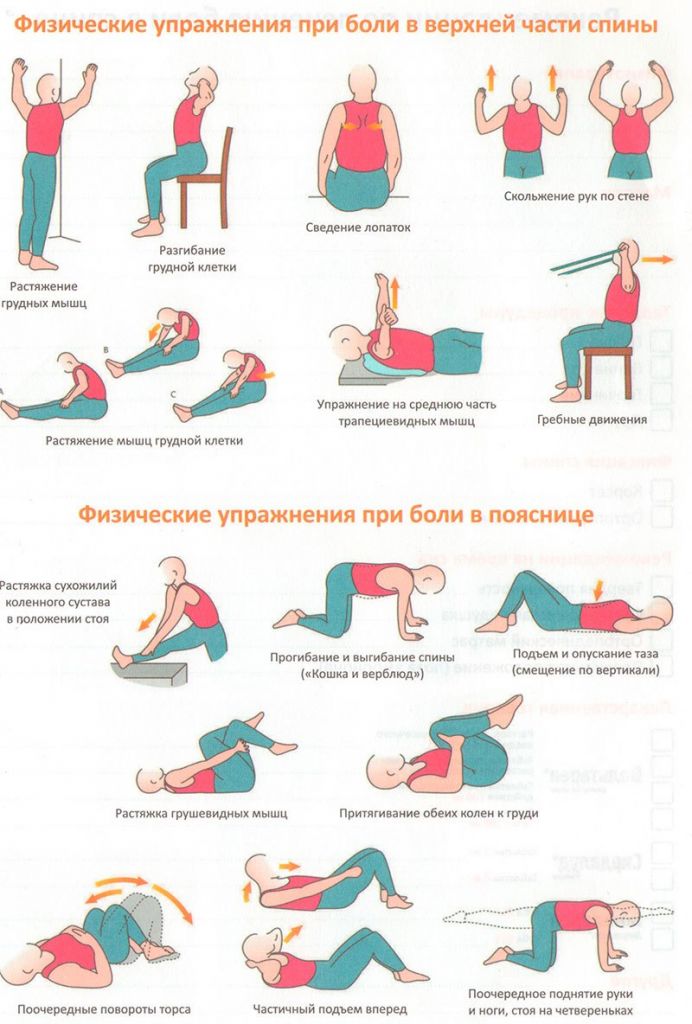
Упражнения после операции на спине
После любой перенесенной спинной операции назначается гимнастика на укрепление мышц костно-мышечного корсета, которая позволит быстро и качественно возобновить нормальную подвижность позвоночника и суставов. Именно гимнастика играет основополагающую роль в предупреждении осложнений. Ее рекомендует сугубо хирург или инструктор по части реабилитологии. Выполнять предложенный комплекс поэтапной ЛФК нужно весь восстановительный период, причем основную часть вашей физической реабилитации необходимо проходить строго под контролем специалистов.
Упражнения делаются мягко и спокойно, без рывков и без насильственных (через боль) движений. К тренировкам приступают в самое ближайшее время после хирургии, зачастую уже на следующий день, даже если пациенту пока не разрешено вставать с постели. Физкультуру начинают легкие, неотягощенные упражнения (изометрические сокращения мышц, вращение кистями рук, ротация стоп и движение ими на себя/от себя, поднятие ровных конечностей над поверхностью, сгибание/разгибание колена в положении лежа и др.). Постепенно комплекс физических тренировок расширяется и усложняется, но только по показаниям врача.
Примерно через 1,5-2 месяца рекомендуются занятия в бассейне, которые превосходно одновременно и разгружают, и укрепляют спину. Когда окончательно завершено послеоперационное восстановление, после потребуется посетить специализированный санаторий. Пройти курс курортно-санаторного лечения имеет огромное значение, так как он поможет надежно закрепить достигнутый в процессе основной реабилитации терапевтический эффект, а также усилить функциональные возможности и отлично повысить выносливость опорно-двигательного аппарата.