спикулообразный контур что это
Спикулообразный контур что это
За последние несколько десятилетий мы стали свидетелями поразительного прорыва в области развития технологий, который в значительной степени повлиял на то, как врачи лучевой диагностики изучают диагностические изображения и как оформляют заключения. Сегодня эффективность и производительность работы врачей лучевой диагностики выше, чем когда-либо прежде. Появилась возможность интерпретировать результаты исследований на расстоянии сразу для нескольких диагностических центров и больниц.
Благодаря системам архивации и передачи изображений (PACS) возможно хранение данных и диагностических заключений большого количества исследований, при этом они могут быть с легкостью использованы в сравнительных целях. Ведение документации в электронной форме позволяет обеспечить доступ к соответствующим клиническим и лабораторным данным, что облегчает интерпретацию результатов исследования и позволяет сузить дифференциальный ряд заболеваний.
Благодаря технологии распознавания речи ускоряется запись заключений, которые в электронном виде передаются лечащим врачам, что позволяет последним на основании соответствующей диагностической информации своевременно составлять план лечения.
Сегодня взаимодействие между врачами лучевой диагностики и клиницистами осуществляется посредством защищенной электронной почты или телефона чаще, чем при непосредственном общении лицом к лицу. И поэтому диагностическое заключение представляет собой основной документ, используемый врачами лучевой диагностики для представления результатов исследования друг другу, лечащим врачам и даже пациентам.
Несмотря на то что о жизнеугрожающих и непредвиденных патологических изменениях врач, как правило, сообщает непосредственно лечащему врачу, о большинстве выявленных изменений последний обычно узнает из диагностического заключения. Поэтому диагностическое заключение должно быть кратким, ясным и недвусмысленным, и содержать не только описание выявленных изменений, но и соответствующий им дифференциальный ряд заболеваний и конкретные рекомендации по дальнейшей диагностике и ведению пациента. При этом первостепенное значение приобретает грамотное использование языка и стандартизированной терминологии.
Точно так же врачи лучевой диагностики все реже изучают аналоговые изображения на пленке-снимке, поскольку широкое использование PACS позволяет интерпретировать изображения в электронном виде. Но для обозначения последних использовать термин «снимок» некорректно.
При рентгенографии или КТ грудной клетки в некоторых случаях для описания затемнений в легочной ткани при пневмонии и интерстициальных заболеваниях легких используется термин «инфильтрация». В медицине словом «инфильтрация» описывают накопление в тканях патологических веществ или избытка нормальных веществ. В патологической анатомии этот термин часто используют для обозначения инвазивного характера роста злокачественного новообразования при его распространении на неизмененные ткани.
Однако в лучевой диагностике использование термина «инфильтрация» носит противоречивый характер, поскольку не подразумевает конкретного субстрата, и поэтому не рекомендуется. Предпочтительным является применение термина «затемнение» с добавлением соответствующих классификаторов (альвеолярное, опухолеподобное).
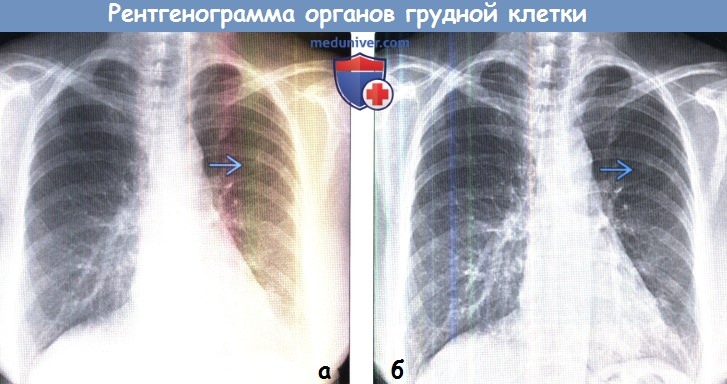
(б) При краевом усилении на той же рентгенограмме более отчетливо выделяются очаг в верхней доле левого легкого и нормальный легочный рисунок.
б) Терминология в лучевой диагностике. Прогресс в изучении заболеваний легких и расширение спектра разнообразных комплексных изменений, выявляемых при обследовании грудной клетки методами лучевой диагностики, обусловливают необходимость использования стандартизированной терминологии для описания данных изменений. Благодаря этому повышается точность и ценность диагностического заключения. Во многих случаях тщательное описание патологических изменений облегчает формулирование соответствующего дифференциального диагноза и определяет тактику последующей диагностики и ведения пациента.
В 2008 году в англоязычной литературе была опубликована последняя версия глоссария терминологии торакальной визуализации Флейшнеровского общества для использования в рентгенографии и КТ, в которой был добавлен ряд новых терминов, а устаревшие термины были убраны. Глоссарий Флейшнеровского общества не является исчерпывающим перечнем надлежащих терминов, но включает в себя определения, иллюстрации анатомического расположения в грудной клетке и лучевые признаки конкретных патологических процессов.
Получение тонких срезов при КТ грудной клетки позволяет идентифицировать патологические изменения, которые ранее могли быть выявлены только анатомами и патологоанатомами. Знание лучевой анатомии позволяет врачам лучевой диагностики локализовать патологические изменения в легочной ткани относительно основных структур легких, например вторичной легочной дольки. Характеристики опухолевого процесса могут быть соотнесены с лежащими в его основе изменениями, выявляемыми при гистологическом исследовании и при предоперационном определении наличия инвазии.
Большое значение при стадировании и рестадировании злокачественных новообразований имеет информация о наличии физиологических отклонений, полученная с помощью сцинтиграфии и ФДГ-ПЭТ/КТ. Именно поэтому ключевую роль в мультидисциплинарной диагностике и ведении пациентов со злокачественными опухолями сегодня играют врачи лучевой диагностики.
в) Термины для описания новообразований. Для описания различных морфологических особенностей новообразований до и после лечения в лучевой диагностике принято использовать определенные термины. Кроме того, ряд описательных терминов применяют, если требуется предположить наличие новообразования при формулировании дифференциального диагноза.
1. Узелок. Узелок в легочной ткани представляет собой затемнение сферической формы диаметром 3 см. В отличие от грудной клетки при изучении других анатомических областей данный термин используется для описания морфологических изменений органа вне зависимости от их размера. Поскольку злокачественный потенциал зависит от размера патологического образования, вероятность того, что объемное образование легкого является злокачественным, достаточно высока.
3. Воздушная бронхограмма. Воздушная бронхограмма отражает заполненные воздухом дыхательные пути, видимые на фоне патологических изменений в легочной ткани, которые замещают воздух в прилежащих альвеолах. Благодаря возможности с помощью КТ визуализировать дистально расположенные дыхательные пути также возник термин «воздушная бронхиолограмма». Выявление воздушных бронхограммы или бронхиолограммы в пределах узелка или объемного образования с большей вероятностью указывает на злокачественность новообразования, чем на его доброкачественность.
На изображениях поперечных срезов воздушные бронхограмма или бронхиолограмма могут имитировать крошечные кисты в структуре патологического образования, поэтому данные изменения также описывают как пузырьковидные просветления и псевдокавитации. Такая картина часто встречается при аденокарциномах с преобладающим характером роста опухоли вдоль стенок альвеол.
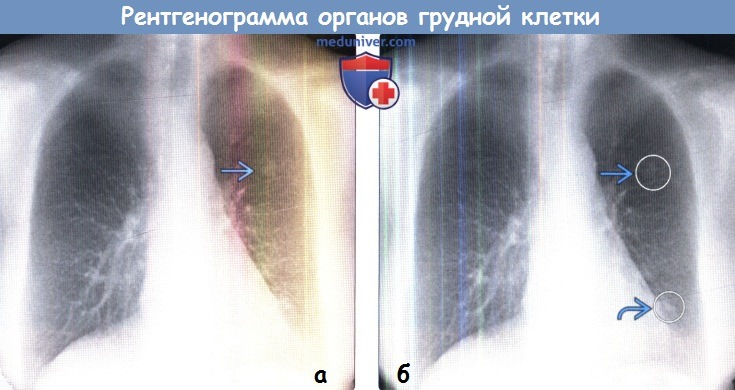
(б) На той же рентгенограмме органов грудной клетки в передней прямой проекции при вычитании костных структур данный очаг рака легких был корректно идентифицирован системой автоматизированного обнаружения. Однако суммация элементов легочного рисунка была ошибочно принята системой за участок патологических изменений.
4. Полость. Наличие полости в легком подразумевает некроз и деструкцию легочной ткани. А поскольку участок некроза, как правило, сообщается с трахеобронхиальным деревом, то в полости накапливается воздух. Полости могут образовываться и при неопухолевых заболеваниях, однако наличие полостей в новообразовании говорит о быстром и агрессивном характере его роста.
5. Перилимфатический. Термин «перилимфатический» используется для обозначения локализации патологических изменений относительно вторичной легочной дольки, представляющей собой наименьшую дискретную функциональную единицу легкого, которая окружена соединительной тканью и междольковыми перегородками. Выявить такие изменения возможно при получении тонких срезов при КТ. В междольковых перегородках, которые образуют границы вторичной легочной дольки, проходят лимфатические сосуды. Легочные лимфатические сосуды также визуализируются в центральной области вторичной легочной дольки и направляются вдоль дольковых бронха и артерии.
Перилимфатические изменения локализуются в центрилобулярной и субплевральной областях вторичных легочных долек, а также между самими дольками. Хотя перилимфатическая локализация патологических изменений наблюдается и при неопухолевых заболеваниях, например саркоидозе, лимфогенная диссеминация также характерна и для злокачественных опухолей, что можно видеть на примере пациентов с канцероматозным лимфангитом.
6. Другие описательные признаки. Интерпретация изображений основана на выявлении патологических изменений. Тщательное их описание позволяет облегчить постановку дифференциального диагноза. Для описания патологических изменений, в том числе возникающих при прогрессировании заболевания или вследствие лечения, рекомендуется использовать перечисленные ниже описательные признаки.
7. Спикулообразный контур. Этот описательный признак относится к морфологическим особенностям контура патологического участка и характеризует шипообразные выпячивания на его поверхности, направленные в сторону прилежащей легочной ткани. Спикулообразный контур с высокой долей вероятности (90%) свидетельствует о злокачественности новообразования.
8. Дольчатость контура. Данный признак, как следует из названия, характеризует границу патологического участка, напоминающую дольки. Дольчатость контура свидетельствует о том, что патологический участок содержит гетерогенную популяцию клеток, характеризующихся различными темпами роста. Поскольку гистологическая гетерогенность представляет собой типичный признак первичного рака легких, при наличии дольчатости патологического участка всегда следует подозревать злокачественное новообразование. Однако следует отметить, что данный признак характерен для любых патологических образований с гетерогенной популяцией клеток, в том числе и доброкачественных, например гамартомы.
9. Образование узелков. Термином «узелковый» описывают процессы, которые по форме напоминают узелки. При обследовании грудной клетки этот термин применяют для описания морфологии патологических участков. Например, узелковый характер утолщения плевры с высокой долей вероятности вызван злокачественным опухолевым процессом. Наличие узелков в структуре стенки полости также позволяет заподозрить злокачественную опухоль.
10. Циркулярный рост. Термин «циркулярный рост» применяется в случаях, когда какой-либо патологический процесс окружает какую-либо структуру. Злокачественные новообразования с агрессивным характером роста могут охватывать и облитерировать анатомические структуры, что приводит к появлению симптомов вследствие нарушения их функции. Например, результатом циркулярного роста опухоли и последующей обструкции верхней полой вены является возникновение определенных признаков и симптомов, характерных для синдрома верхней полой вены.
11. Инвазия. Инвазией обозначают внедрение или распространение чего-либо, наносящее вред. В медицине термин используется применительно к патогену или опухоли. В случае опухолевого процесса инвазия определяет агрессивный характер роста новообразования, сопровождающийся прорастанием органов и тканей. Наличие инвазии устанавливают с помощью методов диагностической визуализации по росту патологического образования внутри другого органа или другой ткани. Инвазия сосуда характеризуется наличием новообразования в его просвете, что выявляется обычно при проведении томографических исследований с контрастным усилением.
При этом инвазия костей скелета может проявляться деструкцией кости, что можно определить с помощью рентгенографии или более совершенных методов лучевой диагностики.
г) Резюме. Использование корректной терминологии облегчает взаимодействие врачей лучевой диагностики друг с другом и с врачами других специальностей. Интерпретация данных обследования грудной клетки требует от врачей лучевой диагностики знания нормальной лучевой анатомии и использования соответствующих описательных признаков для диагностики патологических изменений. Во многих случаях именно точное описание патологических изменений позволяет врачу лучевой диагностики поставить правильный диагноз и дать рекомендации относительно тактики дальнейшего ведения пациента.
д) Список литературы:
1. Hansell DM et al: Fleischner Society: glossary of terms for thoracic imaging. Radiology. 246(3):697-722, 2008
2. Federle MP et al: Diagnostic and Surgical Imaging Anatomy: Chest-Abdomen-Pelvis. Salt Lake City: Amirsys, 2006
3. Winer-Muram HT: The solitary pulmonary nodule. Radiology. 239(1):34-49, 2006
Редактор: Искандер Милевски. Дата публикации: 22.1.2019
Спикулообразный контур что это
Рак легких представляет собой наиболее распространенное первичное новообразование легких и является основной причиной смерти от злокачественных опухолей среди мужчин и женщин в США. У больных могут быть обнаружены различные симптомы и признаки, обусловленные первичной опухолью, метастазами или паранеопластическими синдромами. Также рак легких может протекать бессимптомно и выявляться случайно методами лучевой диагностики в случае выполнения исследования по другим показаниям.
Лучевая картина рака легких изменчива и включает в себя непосредственные проявления первичной опухоли, косвенные признаки наличия центрального новообразования, обусловленные обструкцией бронха, и патологические изменения, связанные с распространением опухоли. Знание разнообразных и часто едва заметных проявлений рака легких позволяет врачу лучевой диагностики поставить диагноз как можно раньше, хотя во многих случаях пациент поступает с заболеванием уже на поздних стадиях.
Постановка диагноза на ранних этапах требует тщательного изучения данных исследования и систематического подхода к оценке анатомических структур грудной клетки. Однако с учетом высокой распространенности рака легких исследование грудной клетки следует проводить при обнаружении у пациентов метастазов и за пределами грудной клетки.
К обнаружению рентгенографических признаков патологических изменений в грудной клетке следует относиться с особым вниманием и соотносить их с демографическими данными, сведениями о воздействии канцерогенных веществ в анамнезе и клиническими проявлениями. При необходимости врачу лучевой диагностики следует рекомендовать проведение дополнительного обследования грудной клетки с помощью КТ для дальнейшей оценки подозрительных изменений или динамического их контроля.
Узелки в легочной ткани, выявленные случайно при КТ, следует подробно описывать и в дальнейшем оценивать в соответствии с опубликованными методическими рекомендациями. Рекомендации по динамическому контролю узелков различаются в зависимости от их морфологических особенностей (размера, солидного или субсолидного типа), показаний к выполнению КТ грудной клетки (с целью диагностики или скрининга), а также анамнеза (динамический контроль у пациентов со злокачественными новообразованиями осуществляется в соответствии с клиническими протоколами и схемами лечения, соответствующими конкретной первичной опухоли).
а) Непосредственные проявления. При раке легких может визуализироваться непосредственно сама опухоль. Патологические изменения обычно представлены узелками, объемными образованиями или консолидацией легочной ткани. Центральный рак легких может проявляться также небольшими узелками в просвете дыхательных путей или стенозом последних с наличием консолидации легочной ткани или объемного уменьшения легкого.
б) Узелок в легочной ткани. Узелок в легочной ткани представляет собой затемнение округлой формы с достаточно четким контуром диаметром 7 мм. Однако при ПЭТ/КТ в случае медленно растущих злокачественных опухолей легких (обычно аденокарцином) могут быть получены ложноотрицательные результаты, а в случае локализованных инфекционных и неинфекционных воспалительных процессов, характеризующихся интенсивным поглощением ФДГ, — ложноположительные результаты.
в) Объемное образование в легком. Объемное образование в легком представляет собой затемнение округлой формы диаметром > 3 см. Отсутствие симптомов легочной инфекции у пациента с объемным образованием в легком обычно указывает на первичный рак легких. Злокачественное объемное образование в легком часто характеризуется спикулообразным или дольчатым контуром, наличием полости с толстыми или узловато утолщенными стенками, а также признаками местнодеструирующего роста. Помимо данных симптомов, указывать на наличие злокачественной опухоли могут увеличение лимфатических узлов корней легких и средостения, а также плевральный выпот.
Обнаружение объемного образования в легком при рентгенографии или КТ грудной клетки, как правило, служит показанием для проведения биопсии, которая во многих случаях может быть выполнена под визуализационным контролем.
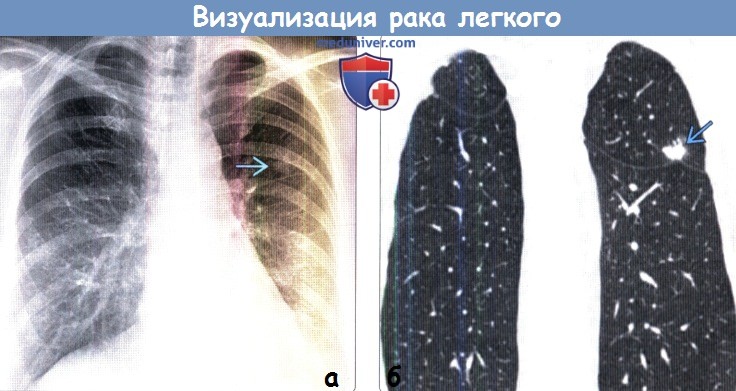
(б) У той же пациентки при нативной КТ на реконструкции в коронарной плоскости данный узелок визуализируется в верхней доле левого легкого и характеризуется мягкотканной плотностью, неровным контуром, эксцентрически расположенными кальцификатами и ретракцией прилежащей плевры. При операции была выявлена высокодифференцированная аденокарцинома. 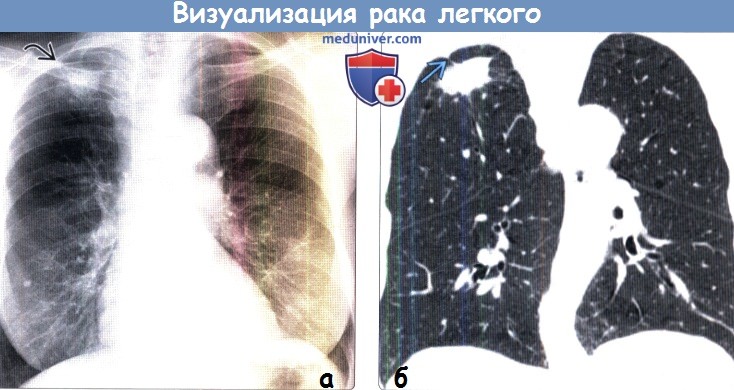
(б) У этой же пациентки при нативной КТ на реконструкции в коронарной плоскости в верхней доле правого легкого визуализируется объемное образование с наибольшим размером 3,5 см. Патологический участок характеризуется спикулообразным контуром и наличием тяжей к плевре. При операции была выявлена высокодифференцированная аденокарцинома. 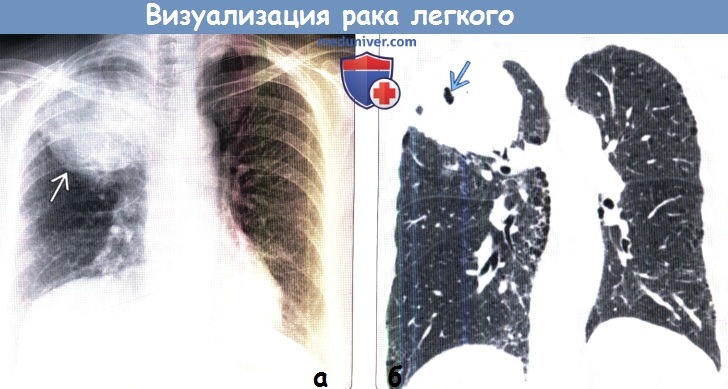
(б) У этого же пациента при нативной КТ на реконструкции в коронарной плоскости визуализируются умеренно выраженная эмфизема и крупное объемное образование верхней доли правого легкого с наличием полости. Образование примыкает к верхушечной плевре, при этом признаки инвазии грудной стенки не выявляются. При операции был выявлен плоскоклеточный рак, прорастающий париетальный листок плевры.
г) Консолидация легочной ткани. Первичный рак легких может проявляться консолидацией легочной ткани. Она характерна для инвазивных аденокарцином легких, в частности опухолей с ростом опухолевых клеток вдоль стенок альвеол. Рак легких может проявляться одним участком консолидации или несколькими участками, а также сопровождаться лимфаденопатией и плевральным выпотом. В таких случаях окончательный диагноз может быть поставлен на основании результатов бронхоскопической биопсии.
д) Косвенные признаки. Центральный рак легких может привести к обструкции дыхательных путей и развитию ателектаза или пневмонии. В этих случаях основные патологические изменения, выявляемые на изображении, будут соответствовать данным процессам, а само первичное новообразование, обусловившее развитие обструкции, при рентгенографии может не визуализироваться. Кроме того, опухолевый очаг может быть не виден на фоне консолидации легочной ткани, что отложит постановку верного диагноза. С учетом высокого уровня заболеваемости раком легких врачам лучевой диагностики следует с особым вниманием подходить к оценке патологических изменений грудной клетки у взрослых, особенно при отсутствии симптомов распространенных заболеваний, например пневмонии.
е) Ателектаз. Объемное уменьшение легкого представляет собой весьма распространенный рентгенографический симптом, выявляемый у взрослых пациентов в стационаре, особенно тех, кому проводится искусственная вентиляция легких в условиях отделения интенсивной терапии. Однако к интерпретации ателектаза доли или всего легкого у взрослых амбулаторных пациентов следует подходить с особым вниманием, с тем чтобы исключить наличие центральной опухоли, вызывающей бронхиальную обструкцию. Выявление симптома Голдена, указывающего на опухолевую природу ателектаза, позволяет врачу лучевой диагностики поставить правильный диагноз и рекомендовать оптимальную тактику дальнейшего обследования.
Оптимальным методом диагностики пациентов с ателектазом неустановленной этиологии является КТ с контрастным усилением. Она позволяет детально оценить центральные отделы трахеобронхиального дерева для исключения их обструкции и стеноза. Кроме того, поскольку паренхима ателектазированного участка легкого интенсивно накапливает контрастное вещество, КТ с контрастным усилением позволяет дифференцировать коллапс легкого и центральную опухоль, характеризующуюся менее выраженным контрастным усилением. Также с помощью КТ выявляют патологические изменения, сопутствующие злокачественным новообразованиям, в том числе дополнительные патологические участки, признаки местнодеструирующего роста, лимфаденопатию и плевральный выпот.
з) Проявления внелегочного, или распространенного, рака легких. Большинство пациентов с первичным раком легких обращаются за медицинской помощью на поздних стадиях заболевания. Распространенный рак легких может проявляться признаками инвазии внелегочных структур, метастазами в увеличенных внутригрудных лимфатических узлах, контралатеральном легком, плевре или грудной стенке, а также поражением органов и лимфатических узлов вне грудной клетки. Таким образом, у пациентов могут наблюдаться симптомы, связанные с местнодеструирующим ростом первичной опухоли или формированием метастазов за пределами грудной клетки.
Достаточно быстро выявить инвазию внелегочных структур при раке легких можно с помощью КТ. При этом обнаружению опухолевой инвазии средостения, в особенности сердца и крупных сосудов, способствует проведение исследования с контрастным усилением. КТ также позволяет определить прорастание опухолью структур грудной стенки. Благодаря высокой тканевой контрастности важную роль в оценке инвазивного характера роста опухоли в средостении и грудной стенке играет МРТ. Она позволяет выявлять прорастание опухолью сосудов у пациентов, которым введение контрастного вещества противопоказано. Методом выбора для стадирования и рестадирования рака легких является ФДГ-ПЭТ/КТ.
Во многих случаях с ее помощью впервые выявляют вовлечение в опухолевый процесс лимфатических узлов или органов, что позволяет провести биопсию, своевременно поставить диагноз и осуществить стадирование злокачественного новообразования.
и) Внелегочное новообразование. Рак легких часто характеризуется местнодеструирующим ростом. При центральных опухолях может наблюдаться инвазия лимфатических узлов корней легких и средостения. Кроме того, рак легких может прорастать прилежащие структуры средостения, в том числе центральные дыхательные пути, легочные артерии и вены, аорту, сердце и перикард. Так, инвазия верхней полой вены является частым проявлением местнодеструирующего роста при некоторых типах центрального рака легких, например при мелкоклеточном раке. У пациентов может обнаруживаться синдром верхней полой вены, характеризующийся отеком лица и верхних конечностей, а также расширением поверхностной сети вен передней стенки грудной клетки.
При центральном раке легких также может определяться инвазия диафрагмального нерва, приводящая к параличу диафрагмы и одышке, что проявляется высоким стоянием купола диафрагмы на стороне поражения. При инвазии возвратного гортанного нерва пациенты могут предъявлять жалобу лишь на охриплость.
Периферический рак легких может прорастать плевру, грудную стенку и диафрагму. При опухоли Панкоста, представляющей собой рак верхушки легкого, определяется инвазия прилежащих мягких тканей и костей грудной клетки. Для синдрома Панкоста характерны боль в верхней конечности, ее слабость и атрофия мышц вследствие вовлечения в опухолевый процесс плечевого сплетения. При инвазии симпатического ствола и звездчатого ганглия может возникнуть синдром Горнера.
к) Лимфаденопатия. У пациентов с низкодифференцированными злокачественными опухолями, например мелкоклеточным раком легких и другими нейроэндокринными новообразованиями, заболевание часто обнаруживают уже при наличии метастазов. Мелкоклеточный рак легких характеризуется местнодеструирующим ростом и ранним метастазированием в лимфатические узлы. По этой причине увеличение лимфатических узлов корней легких и средостения вследствие формирования метастазов может быть основным проявлением данных новообразований, характеризующихся агрессивным характером роста.
С учетом объема поражения лимфатических узлов первичная злокачественная опухоль в этих случаях может не визуализироваться. Вовлечение в опухолевый процесс гомолатеральных лимфатических узлов корня легкого, средостения, шейных и надключичных лимфатических узлов соответствует стадии N3 и как минимум стадии IIIB заболевания, при которых опухоль обычно считается неоперабельной.
л) Метастазирование. Рак легких может манифестировать метастатическим поражением костей, структур центральной нервной системы, печени или других органов. При исследовании пораженной области лучевыми методами диагностики могут быть выявлены признаки наличия метастазов, что требует дальнейшего обследования пациента с целью обнаружения первичной злокачественной опухоли.
1. Внутригрудные метастазы могут поражать легкие (множественные узелки или объемные образования), плевру (злокачественный плевральный выпот или солидные метастазы) и грудную стенку (литические или бластические метастазы в костях или метастазы в мягких тканях).
2. Мультицентрический рост может наблюдаться в случае аденокарциномы легких. Так, первичная аденокарцинома легких может проявляться наличием гомолатеральных и контралатеральных множественных злокачественные опухолей с медленным ростом, а также преинвазивных опухолей.
м) Интерпретация изображений. Обследование пациентов при подозрении на наличие заболевания легких обычно начинают с проведения рентгенографии органов грудной клетки. С особым вниманием следует изучать неопределенные узелки в легочной ткани у пожилых лиц, в анамнезе которых имеются сведения о курении или воздействии канцерогенных веществ. При объемных образованиях в легких всегда следует исключать рак легких. При ателектазе неустановленной этиологии взрослых пациентов следует дообследовать, с тем чтобы исключить центральную опухоль, вызывающую бронхиальную обструкцию.
Целью КТ в таких случаях будут являться обнаружение потенциально злокачественной опухоли, связанных с ней патологических изменений, а также определение оптимального метода проведения биопсии. Знание разнообразных клинических проявлений и лучевых симптомов рака легких позволяет врачу лучевой диагностики поставить диагноз и рекомендовать тактику дальнейшего обследования пациента.
н) Список литературы:
1. Carter BW et al: Small cell lung carcinoma: staging, imaging, and treatment considerations. Radiographics. 34(6):1 707-21, 2014
2. Naidich DP et al: Recommendations for the management of subsolid pulmonary nodules detected at CT: a statement from the Fleischner Society. Radiology. 266( 1 ):304-17, 2013
3. Hodnett PA et al: Evaluation and management of indeterminate pulmonary nodules. Radiol Clin North Am. 50(5):895-914, 2012
4. Lee HJ et al: IASLC/ATS/ERS International Multidisciplinary Classification of Lung Adenocarcinoma: novel concepts and radiologic implications. J Thorac Imaging. 27(6):340-53, 2012
5. MacMahon H et al: Guidelines for management of small pulmonary nodules detected on CT scans: a statement from the Fleischner Society. Radiology. 237(2):395-400, 2005
Редактор: Искандер Милевски. Дата публикации: 24.1.2019