Прогрессирующая сосудистая лейкоэнцефалопатия (I67.3)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Примечание. Из данной подрубрики исключена «Субкортикальная сосудистая деменция (F01.2).
Этиология и патогенез
Описаны семейные случаи заболевания с началом до 40 лет, без артериальной гипертензии. Более чем в 80% случаев болезнь дебютирует в возрастном промежутке от 50 до 70 лет.
Страдают также и более крупные артерии диаметром до 500 мкм, и все микроциркуляторное русло.
Эпидемиология
Болезнь (энцефалопатия) Бинсвангера встречается довольно часто. По данным клинико-компьютерно-томографического исследования, она составляет около 1/3 всех случаев сосудистой деменции.
Возраст. Более чем в 80% случаев болезнь дебютирует в возрастном промежутке от 50 до 70 лет.
Факторы и группы риска
Клиническая картина
Cимптомы, течение
Клиническая картина болезни Бинсвангера характеризуется прогрессирующими когнитивными нарушениями, нарушениями функции ходьбы и тазовыми расстройствами. На последнем этапе заболевания клиническая картина представлена слабоумием, полной беспомощностью больных (не ходят, не обслуживают себя, не контролируют функцию тазовых органов).
Картина слабоумия может значительно варьироваться по степени тяжести и особенностям симптоматики.
В целом для болезни Бинсвангера характерно неуклонно-прогредиентное течение, но возможны и периоды длительной стабилизации. Причинами слабоумия в этих случаях считаются разобщение корково-подкорковых связей, наступающее в результате поражения подкоркового белого вещества, а также дисфункция базальных ганглиев и таламуса.
Изменение походки на начальных стадиях болезни Бинсвангера заключаются в следующем: походка шаркающая или семенящая, мелкими шажками, «магнитная» (ноги как бы прилипают к полу). На следующей стадии она становится «осторожной», увеличивается опорная площадь стояния, распадается автоматизм ходьбы (диспраксия или апраксия ходьбы) и все более включается произвольный контроль за ходьбой – походка такого больного напоминает походку здорового человека, оказавшегося на ледяном поле.
Основные характеристики лобной диспраксии ходьбы, связанной с дезавтоматизацией ходьбы, следующие:
• замедление ходьбы;
• укорочение шага;
• затруднение в начале ходьбы (инициация ходьбы);
• неустойчивость при поворотах (постуральная дисфункция);
• расширение базы опоры;
• снижение длины шагов.
Для нарушения тазовых функций при болезни Бинсвангера характерно развитие «гиперактивности» («гиперрефлекторности») мочевого пузыря, что проявляется повышенной сократительной активностью детрузора. Гиперактивность мочевого пузыря характеризуется: учащенным мочеиспусканием; императивными позывами на мочеиспускание, которые по мере прогрессирования заболевания переходят в случаи императивного недержания мочи.
Двигательные нарушения могут также характеризоваться (помимо нарушения ходьбы): другой экстрапирамидной патологией в виде паркинсоноподобной симптоматики, а также легкими или умеренными центральными моно- или гемипарезами, часто быстро регрессирующими (регресс очаговой двигательной симптоматики становится неполным по мере прогрессирования заболевания). Характерен псевдобульбарный синдром.
Эмоционально-волевые нарушения представлены астеническим, неврозоподобным или астено-депрессивным синдром. По мере прогрессирования заболевания на первый план выходят не астения и депрессия, а нарастание эмоционального оскудения, сужение круга интересов и спонтанности.
В критериях подчеркивается, что у пациента должны отсутствовать множественные или двухсторонние корковые очаги по данным КТ и МРТ, и тяжелая деменция.
Диагностика
Осложнения
Транзиторные ишемические атаки (ТИА, преходящие нарушения мозгового кровообращения) характеризуются кратковременными симптомами локальной ишемии мозга.
ТИА обычно связаны с гемодинамической недостаточностью, возникающей при выраженном атеросклеротическом стенозе сонных или позвоночных артерий в их дистальных ветвях или артериальной эмболией.
В большинстве случаев транзиторные ишемические атаки разрешаются в течение 5-20 минут.
Клиническое значение ТИА состоит в том, что они служат предвестниками не только инсульта, но и инфаркта миокарда и представляют собой сигналы опасности, требующие от врача быстрых действий. Больных с ТИА необходимо госпитализировать в инсультное отделение для наблюдения, всестороннего обследования и проведения профилактики ишемического инсульта.
ТИА часто проявляются при снижении АД, физической нагрузке, натуживании, приеме пищи; при этом очаговые неврологические симптомы нередко проявляются на фоне предобморочного состояния, иногда по нескольку раз в день. Больные часто жалуются на предобморочное состояние, головокружение, нарушения зрения, слабость в конечностях, тошноту и рвоту, нарушения памяти, шум в ушах, нарушения чувствительности, неожиданную утрату равновесия.
Ишемический инсульт возникает в результате критического снижения или прекращения кровоснабжения участка мозга с последующим развитием очага некроза мозговой ткани.
Внутримозговое кровоизлияние возникает в результате разрыва патологически измененных сосудов мозга, приводящего к кровоизлияниям.
Атеросклеротическая энцефалопатия
Атеросклеротическая энцефалопатия (синонимы: хроническая сосудистая мозговая недостаточность, атеросклеротическая ангиоэнцефалопатия) характеризуется комплексом диффузных и очаговых изменений головного мозга ишемического характера, обусловленного атеросклерозом сосудов.
Атеросклеротическая энцефалопатия – это сокращенное название формы, к нему стоит добавить еще термин «дисциркуляторная», потому что атеросклероз сосудов головного мозга является хроническим процессом и одновременно прямой причиной атеросклеротической энцефалопатии.
Хронические цереброваскулярные заболевания, к которым относятся начальные проявления недостаточности кровоснабжения мозга (НПНКМ) и дисциркуляторная энцефалопатия (ДЭ), с одной стороны, являются фактором риска развития инсульта, а с другой — причиной постепенного нарастания неврологических и психических расстройств.
Основными причинами, которые обусловливают возникновение и развитие ДЭ, являются артериальная гипертония (АГ) и атеросклероз. В зависимости от этиологии выделяют гипертоническую и атеросклеротическую энцефалопатии. У подавляющего большинства больных ДЭ отмечаются те или иные факторы риска сердечно-сосудистых заболеваний, из которых ведущими являются:
Чаще всего причиной развития дисциркуляторной энцефалопатии служат повторные церебральные гипертонические кризы, транзиторные ишемические атаки и «малые» инсульты. Реже заболевание возникает вследствие постепенного прогрессирования ишемии мозга.
При длительно существующем повышенном АД изменяются внутримозговые и экстракраниальные артерии (сонные и позвоночные), нарушается их эластический каркас, происходит фрагментация внутренней эластической мембраны и деструкция мышечного слоя, гибнут гладкомышечные волокна. В результате артерии удлиняются и расширяются, становятся извитыми. Затем они деформируются, возникают перегибы и септальные стенозы, милиарные аневризмы, которые можно сравнить со своеобразными бомбами замедленного действия, создающие реальную угрозу разрыва артерии и кровоизлияния в мозг. Временами или постоянно нарушается кровоток в сосудах, что способствует резким колебаниям системного АД, возникновению преходящих нарушений мозгового кровообращения и инфарктов мозга. Длительная АГ, протекающая с кризами, приводит к нарушению проницаемости стенок сосудов, плазморрагии, гиалинозу или фибриноидному некрозу. Исходом плазморрагий и кровоизлияний в них является склероз с сужением или закрытием просвета.
Атеросклеротическая энцефалопатия возникает вследствие ишемической гипоксии, развивающейся при недостаточности кровоснабжения мозга из-за нарушения проходимости артерий. Это приводит к ишемической атрофии нервных клеток со вторичной реакцией глии, распадом миелиновой оболочки и осевого цилиндра. Для атеросклеротической ангиоэнцефалопатии характерны сочетание очагов неполного некроза с малыми поверхностными (гранулярная атрофия коры) и глубинными инфарктами, а часто и более крупные корково-подкорковые инфаркты
Симптомы атеросклеротической энцефалопатии
С учетом клинических проявлений различают три стадии ДЭ. Первая стадия характеризуется рассеянной, легко выраженной симптоматикой поражения мозга: асимметрия носогубных складок, девиация языка, анизорефлексия и др. При этом, как и у больных с НПНКМ, часто отмечаются жалобы на головную боль, головокружение, шум в голове, снижение памяти (не профессиональной) и работоспособности. Больные рассеянны, раздражительны, слезливы, настроение у них часто подавленное. Им трудно переключаться с одного вида деятельности на другой. Дифференцировать эту стадию ДЭ с НПНКМ позволяют наличие отдельных симптомов органического поражения мозга и стойкость субъективных нарушений, которые не проходят после отдыха. Астенические состояния при неврозах, в отличие от ДЭ, характеризуются большей лабильностью и зависимостью от психогенных влияний.
На второй стадии заболевания отмечается прогрессивное ухудшение памяти, в том числе и профессиональной. Суживается круг интересов, появляются вязкость мышления, неуживчивость, страдает интеллект, изменяется личность больного. Характерна дневная сонливость при плохом ночном сне. По сравнению с первой стадией ДЭ усиливаются органические неврологические симптомы, увеличивается их число. Возникают легкая дизартрия, патологические рефлексы, амиостатические симптомы: брадикинезия, вязкость мышечного тонуса. Если на первой стадии ДЭ работоспособность в основном сохранена, то на второй она существенно снижена.
На третьей стадии заболевания грубые диффузные изменения мозговой ткани обусловливают не только рост числа и выраженности органических симптомов поражения головного мозга и утяжеление психических нарушений (вплоть до деменции), но и развитие неврологических синдромов: псевдобульбарного, экстрапирамидного, мозжечкового и др. Псевдобульбарный синдром (дисфония, дизартрия и дисфагия, сочетающиеся с симптомами орального автоматизма, повышением глоточного и нижнечелюстного рефлексов, насильственным плачем и смехом) развивается при множественных мелкоочаговых изменениях в белом веществе обоих полушарий или мозгового ствола с разрушением супрануклеарных путей с обеих сторон. Различные экстрапирамидные симптомы: шаркающая походка, общая скованность, замедленность движений, тремор и др. возникают при поражении подкорковых узлов. Вестибуло-мозжечковый синдром проявляется головокружением, неустойчивостью, пошатыванием при ходьбе и обусловлен поражением вестибуло-мозжечковых структур.
Диагностика атеросклеротической энцефалопатии
Лечение атеросклеротической энцефалопатии
В терапии атеросклеротической терапии можно выделить три основных направления:
Медикаментозная терапия – основана на применении:
Большое значение в комплексной терапии атеросклеротической дисциркуляторной энцефалопатии имеет лечебная гимнастика, массаж воротниковой зоны – воздействие на рефлекторные точки благоприятно воздействует на скорость кровотока в головном мозге.
Физиотерапевтическое лечение – гальванизация, электрофорез на зону шеи с лекарственными препаратами, магнитотерапия, лазеротерапия стимулируют кровообращение и обменные процессы головного мозга.
Цереброваскулярные расстройства в пожилом возрасте: Дисциркуляторная энцефалопатия
Г. Р. Табеева, Ю. Э. Азимова
Дисциркуляторная энцефалопатия
Дисциркуляторная энцефалопатия — хроническое заболевание головного мозга, проявляющееся прогрессирующим многоочаговым расстройством его функций, обусловленное недостаточностью мозгового кровообращения. Синонимами дисциркуляторной энцефалопатии являются церебральный атеросклероз, гипертензивная энцефалопатия, хроническая ишемия мозга, цереброваскулярная болезнь. К развитию дисциркуляторной энцефалопатии приводят различные состояния — атеросклероз, артериальная гипертензия, заболевания сердца (мерцательная аритмия, ИБС и др.), сахарный диабет. Дисциркуляторную энцефалопатию условно делят на гипертоническую, атеросклеротическую, смешанную и венозную. Как правило, на практике имеет место сочетание нескольких патогенетических факторов, прежде всего атеросклероза и артериальной гипертензии [12]. Хроническая ишемия головного мозга приводит к следующим патоморфологическим изменениям в зоне гипоперфузии:
— микроглиоз;
— астроглиоз;
— потеря миелина;
— ремоделирование капилляров;
— разряжение белого вещества;
— гибель клеток.
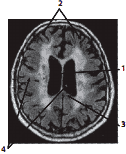
Морфологические маркеры хронической ишемии мозга (рис. 2):
Условные обозначения:
1 — увеличение размера желудочков мозга
2 — увеличение размеров субарахноидальных пространств и корковая атрофия
3 — лейкареоз
4 — очаговые изменения
Рис. 2. Морфологические маркеры хронической ишемии мозга
Первыми клиническими проявлениями дисциркуляторной энцефалопатии являются нарушения памяти и внимания, а также эмоциональные расстройства (тревога, депрессия), как правило, соматизированные. В дальнейшем, по мере прогрессирования заболевания, на смену множественных, полиморфных субъективных жалоб приходят грубые неврологические нарушения, приводящие к значительной социальной дезадаптации. Условно в развитии диcциркуляторной энцефалопатии выделяют 3 стадии (табл. 2) [2].
Таблица 2.
Стадии дисциркуляторной энцефалопатии
| Стадия | Жалобы | Объективные изменения |
| Начальные проявления недостаточности мозгового кровообращения | Субъективные расстройства: ощущение тяжести в голове, общая слабость, повышенная утомляемость, эмоциональная лабильность, снижение памяти, внимания, головокружения несистемного характера, неустойчивость, нарушения сна | Отсутствуют |
| I стадия | Легкие неврологические изменения: анизорефлексия, координаторные, глазодвигательные нарушения, симптомы орального автоматизма, снижение памяти | |
| II стадия | Нарастание нарушений памяти, трудоспособности, головокружение, неустойчивость при ходьбе | Оживление рефлексов орального автоматизма, недостаточность лицевого и подъязычного нервов, нарастание координаторных, глазодвигательных нарушений, пирамидной недостаточности, амиостатического синдрома, мнестико-интеллектуальных и эмоциональных нарушений |
| III стадия | Уменьшение жалоб, связанное со снижением критики. Снижение памяти, неустойчивость, шум и тяжесть в голове, нарушения сна | Четкие дискоординаторный, пирамидный, псевдобульбарный, амиостатический, психоорганический синдромы. Пароксизмальные состояния: падения, обмороки, эпилептические приступы |
Важно отметить, что темп течения заболевания, социальная и профессиональная дезадаптация, наступление инвалидизации у пациентов с дисциркуляторной энцефалопатией определяется преимущественно психопатологическим дефектом.
Знаете ли вы, что.
. великий композитор Георг Фридрих Гендель перенес три правосторонних лакунарных инсульта в 1737, 1743 и 1745 годах. Согласно описаниям современников, клиническая картина инсультов соответствовала синдрому «дизартрия — неловкая рука», что, к сожалению, затрудняло композитору игру на фортепиано.
В 1751 году у Генделя остро развилась слепота на левый глаз. Можно предположить, что у композитора был значимый стеноз левой каротидной артерии с повторяющимися артерио-артериальными эмболиями в более мелкие ветви средней мозговой артерии и артерию сетчатки. Факторами риска могли быть артериальная гипертензия, курение и, наиболее вероятно, гиперлипидемия.
Когнитивные нарушения при дисциркуляторной энцефалопатии
Когнитивные нарушения при дисциркуляторной энцефалопатии дебютируют с нейродинамических расстройств: замедленности психических процессов, снижения памяти на недавние события и дефицита внимания, при этом редко страдают первичные корковые функции — речь, праксис, гнозис, счет. Характерным признаком является флюктуация когнитивного дефекта, в том числе в течение суток, при этом к вечеру, когда пациент утомлен, дефект нарастает. Для сосудистых когнитивных нарушений характерно внезапное возникновение нарушений в одной или нескольких когнитивных сферах, ступенеобразное прогрессирование, наличие очаговой неврологической симптоматики. Когнитивный дефект часто сочетается с эмоционально-аффективными и поведенческими нарушениями. По мере прогрессирования заболевания когнитивный дефект нарастает, приводя к развитию сосудистой деменции. Диагноз сосудистой деменции устанавливается при помощи следующих критериев:
Для пациентов с дисциркуляторной энцефалопатией чрезвычайно важно диагностировать когнитивные нарушения на додементной стадии, на этапе легких и умеренных когнитивных нарушений (критерии представлены в табл. 3), тогда эффект терапии гораздо выше [23].
Таблица 3.
Критерии легких и умеренных когнитивных нарушений
Врачи-неврологи, а также врачи общей практики должны быть нацелены на раннее выявление когнитивных нарушений у пожилых пациентов. В практике врачи-неврологи широко используют такие скрининговые нейропсихологические тесты, как краткая шкала оценки психического статуса, батарея лобных тестов. Тем не менее на сегодняшний день когнитивные нарушения на уровне первичного звена здравоохранения диагностируются недостаточно успешно. Среди основных причин недостаточной диагностики когнитивных нарушений сами врачи общей практики называют недостаток времени на приеме, отсутствие активных жалоб пациента на нарушения памяти, а также явных признаков деменции у пациента и уверенность в инкурабельности когнитивных нарушений. Многие врачи, предлагая пациенту пройти тест на когнитивные нарушения, опасаются возникновения конфликтной ситуации. Часть врачей не имеют достаточно опыта для проведения когнитивных тестов [39]. Вместе с тем среди пациентов старше 65 лет синдром деменции выявляется у 8,8 %, у 65 % впервые, при этом 67 % не предъявляют врачам никаких когнитивных жалоб [99].
Для диагностики когнитивных нарушений в условиях первичного звена здравоохранения оптимальным скрининговым инструментом может стать тест «Мини-ког» [32], включающий в себя три задания.
Тест «Мини-ког» (Borson S., 2000)
1. Повторить за врачом и запомнить три не связанных между собой слова (например, стул, квадрат, яблоко).
2. Нарисовать циферблат со стрелками и поставить время (например, без пятнадцати час).
3. Назвать три слова, которые запоминались в начале теста.
Тест интерпретируется следующим образом: если пациент вспомнил все три слова, то грубых когнитивных нарушений нет, если не вспомнил ни одного, то когнитивные нарушения есть. Если пациент вспомнил два или одно слово, то на следующем этапе анализируется рисунок часов. Если рисунок правильный, то грубых когнитивных нарушений нет, если неправильный, то когнитивные расстройства есть. Чувствительность теста составляет 99 %, специфичность — 93 % (для сравнения чувствительность краткой шкалы оценки психического статуса (КШОПС) составляет 91 %, специфичность — 92 %). Тест «Мини-ког» может использоваться у лиц с нарушениями речи, языковым барьером. Еще одним преимуществом теста является незначительная затрата времени: проведение КШОПС занимает у врача в среднем 8 минут, тогда как проведение теста «Мини-ког» занимает лишь 3 минуты и может использоваться на приеме врача общей практики.
Когнитивные нарушения при дисциркуляторной энцефалопатии следует дифференцировать с когнитивными расстройствами, связанными с другими причинами [8]. В первую очередь следует исключать причины потенциально обратимых когнитивных расстройств, к которым относятся:
Следовательно, обследование пациентов с когнитивными нарушениями должно включать не только физикальное и неврологическое обследование, тесты, оценивающие состояние сердечно-сосудистой системы (уровень глюкозы, холестерина, липидного профиля, ЭКГ, мониторинг АД, ультразвуковое дуплексное сканирование), но и следующие дополнительные методы исследования, позволяющие выявить заболевания, вызывающие когнитивные расстройства:
Важна также оценка эмоционального состояния пациентов, в частности выявление возможной депрессии, которая может маскировать когнитивные расстройства. Другими причинами вторичных когнитивных нарушений у пожилых лиц являются нормотензивная гидроцефалия, посттравматическая энцефалопатия, внутричерепные объемные образования (опухоль, субдуральная гематома), инфекционные заболевания (болезнь Крейтцфельдта — Якоба, ВИЧ, нейросифилис). Пациентам с подозрением на вторичный характер когнитивных нарушений необходимо проведение нейро-визуализации [10].
Дифференциальная диагностика синдрома когнитивных нарушений при дисциркуляторной энцефалопатии проводится также с болезнью Альцгеймера и другими нейродегенеративными заболеваниями [78]. Необходимо отметить, что хроническая ишемия мозга непосредственно является фактором риска развития болезни Альцгеймера. В отличие от дисциркуляторной энцефалопатии, для которой характерно ступенеобразное развитие симптоматики, болезнь Альцгеймера развивается постепенно и неуклонно. Если при дисциркуляторной энцефалопатии в первую очередь страдают нейродинамические функции (внимание, скорость мыслительных процессов), то для болезни Альцгеймера характерно в первую очередь снижение памяти, в большей степени на недавние события. По мере прогрессирования болезни Альцгеймера развивается снижение памяти на отдаленные события, а также нарушение других корковых функций: зрительно-пространственной ориентации (пациент отмечает, что ему тяжело ориентироваться в незнакомой местности), речи (возникают трудности подбора слов, затруднения понимания обращенной речи, речь самого пациента становится обедненной), счета (пациенту затруднительно делать покупки в магазине), праксиса (пациент не может выполнять привычную для него деятельность). Вместе с тем, в отличие от пациентов с дисциркуляторной энцефалопатией у страдающих болезнью Альцгеймера отсутствуют очаговые неврологические симптомы. В дифференциальной диагностике дисциркуляторной энцефалопатии и болезни Альцгеймера также может помочь шкала Хачинского (табл. 4) [86].
Таблица 4.
Шкала Хачинского (Hachinski V. et al., 1974)
| Симптом | Балл |
| Внезапное развитие деменции (или выраженные когнитивные нарушения) | 2 |
| Ступенеобразное развитие деменции | 1 |
| Флюктуирующее течение | 2 |
| Ночная дезориентированность (спутанность) | 1 |
| Относительная сохранность личности | 1 |
| Депрессия | 1 |
| Эмоциональная лабильность | 1 |
| Артериальная гипертензия в анамнезе или в настоящее время | 1 |
| Инсульт в анамнезе | 2 |
| Наличие сопутствующего атеросклероза (по данным дополнительных исследований) | 1 |
| Очаговые неврологические симптомы | 2 |
| Патологические рефлексы | 2 |
Сумма баллов 7 и более расценивается как сосудистая деменция, а 4 и менее — как нейродегенеративная.
Двигательные нарушения при дисциркуляторной энцефалопатии
Развитие двигательных нарушений при дисциркуляторной энцефалопатии имеет общие черты с течением когнитивных нарушений. Заболевание дебютирует с двигательных расстройств, при этом в начале заболевания они проявляются общей замедленностью, нарушением стояния и ходьбы, которые пациенты зачастую интерпретируют как головокружение. Ранними маркерами двигательных расстройств при дисциркуляторной энцефалопатии являются:
— нарушения инициации ходьбы;
— «застывания»;
— патологическая асимметрия шага.
Знаете ли вы, что.
. согласно данным биографов, великий композитор Франц Йозеф Гайдн последние 10 лет жизни страдал прогрессирующим заболеванием, проявляющимся эмоционально-аффективными, когнитивными и двигательными нарушениями. Заболевание началось, когда композитору было 67 лет. Современники композитора говорили, что в возрасте 67 лет Гайдн утратил интерес к жизни и творчеству. В 70 лет у композитора начали развиваться двигательные расстройства — нарушения равновесия и ходьбы, и 26 декабря 1803 года в Вене он дал последний концерт. Появившаяся в это время апраксия не позволяла композитору играть на фортепиано. В это же время в письмах Гайдн упоминает о расстройствах памяти. В 1801, 1803, 1805 и 1806 годах композитор переносит лакунарные инсульты. Эти данные позволяют предположить, что композитор страдал субкортикальной сосудистой энцефалопатией (болезнью Бинсвангера).
Пирамидный и псевдобульбарный синдромы развиваются на более поздних стадиях заболевания. Как и сосудистые когнитивные нарушения, двигательные расстройства при дисциркуляторной энцефалопатии характеризуются внезапным острым возникновением и ступенеобразным прогрессированием. Как правило, развиваются легкие или умеренные парезы, которые сначала регрессируют полностью, а затем, на более поздних стадиях, оставляют после себя пирамидную симптоматику. Пирамидный синдром чаще асимметричный, преимущественно рефлекторный, больше выражен в ногах. Несмотря на частое развитие пирамидной симптоматики, причиной нарушений движения пациентов с дисциркуляторной энцефалопатией в первую очередь является амиостатический синдром, клинически напоминающий синдром паркинсонизма. Амиостатический синдром проявляется гипокинезией, затруднением инициации движений, негрубой мышечной ригидностью, в большей степени выраженной в ногах. Характерен феномен противодержания. В отличие от болезни Паркинсона назначение препаратов леводопы может не приводить к улучшению и даже ухудшить состояние. Амиостатический синдром возникает вследствие диффузного поражения головного мозга, прежде всего кортикостриарных и кортикостволовых связей с двух сторон.
Другим нарушением двигательной сферы у пациентов с дисциркуляторной энцефалопатией, приводящим к значительной дезадаптации, являются постуральные расстройства. Особое внимание следует уделять жалобе пожилых пациентов на падения. Более чем в 50 % случаев падения сопровождаются повреждениями, причем в 10 % случаев эти повреждения носят тяжелый характер (переломы, субдуральная гематома, тяжелые повреждения мягких тканей или головы) [7]. Среди всех причин летальных исходов падения составляют 16,8 %. К падениям у пожилых могут приводить не только постуральные расстройства, но и острое нарушение мозгового кровообращения, острая сердечная недостаточность, нарушения ритма сердца, эпилептические приступы, ортостатическая гипотензия, дроп-атаки, головокружения, использование некоторых лекарственных средств, в частности гипотензивных и психотропных.
Трудности передвижения пациентов с дисциркуляторной энцефалопатией зачастую обусловлены развитием апраксии ходьбы, которая проявляется нарушением поддержания равновесия, локомоции, неадекватным существующим условиям постуральным реакциям, трудностями при попытке остановиться или изменить направление движения, наличием избыточных («паразитных») движений, мешающих ходьбе [7].
Эмоционально-аффективные нарушения у пациентов с дисциркуляторной энцефалопатией
Наряду с когнитивными нарушениями депрессия является основным дезадаптирующим фактором у пациентов с цереброваскулярной патологией [24]. При ведении пожилого пациента с депрессией необходимо помнить, что депрессивные нарушения могут быть непосредственным проявлением различных соматических заболеваний. «Помешательство при микседеме» было описано еще в XIX веке, таким образом, депрессия является наиболее типичным психическим симптомом гипотиреоза. Депрессивные расстройства могут возникать при длительно текущей анемии, ревматоидном артрите. Депрессию может вызывать прием некоторых лекарственных средств, прежде всего интерферона-альфа, глюкокортикоидов, резерпина, нестероидных противовоспалительных препаратов, сердечных гликозидов, транквилизаторов, противоэпилептических препаратов, противопаркинсонических средств.
Сосудистая депрессия была впервые описана G.S. Alexopoulos с соавт. Критерии сосудистой депрессии представлены в табл. 5.
Таблица 5.
Критерии сосудистой депрессии
| 1. Позднее начало депрессии. 2. Клинические и/или радиологические признаки сосудистого поражения субкортикального белого вещества обоих полушарий. 3. Наличие болезни малых сосудов и/или хронических цереброваскулярных факторов риска (артериальная гипертензия, диабет, стеноз сонной артерии, фибрилляция предсердий и гиперлипидемия). |
Симптомы сосудистой депрессии появляются после 65 лет, зачастую являются первым признаком дисциркуляторной энцефалопатии и включает в себя:
Многие практикующие врачи ошибочно рассматривают депрессию у пациентов с цереброваскулярной патологией как реакцию на наличие хронического заболевания. Это приводит к недостаточной диагностике и недостаточному лечению депрессии у пожилых пациентов. Существуют и другие причины недостаточной диагностики депрессивных расстройств в общей практике: преобладание множества соматических симптомов и отсутствие жалоб на психическое неблагополучие. К развитию сосудистой депрессии приводит именно органический дефект, так как среди родственников больных с сосудистой депрессией депрессивные расстройства встречаются с той же частотой, что и в популяции. Сосудистая депрессия может развиваться и на фоне уже имеющегося первичного депрессивного расстройства, при этом течение заболевания может меняться [4].
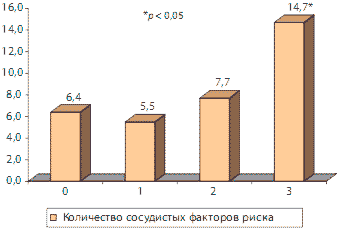
В отличие от пациентов с постинсультной депрессией у больных с сосудистой депрессией может и не быть клинически очерченного инсульта, иногда в анамнезе можно получить информацию лишь о перенесенной транзиторной ишемической атаке. В одном из исследований проводилось сравнение клинических характеристик постинсультной и сосудистой депрессии у 670 пациентов гериатрического реабилитационного центра, которые были разделены на группы с очевидным инсультом, с наличием цереброваскулярных факторов риска, но без инсульта и группу без инсульта и без цереброваскулярных факторов риска. Между группой инсульта (36,4 %о) и группой пациентов с цереброваскулярными факторами риска (35,2 %) не отмечалось достоверных различий по распространенности депрессии, однако частота депрессии значительно возрастала при наличии цереброваскулярных факторов риска [74]. В другом исследовании [106] было показано, что чем больше у пожилых пациентов сосудистых факторов риска, тем выше риск развития у них депрессии (рис. 3).
Рис. 3. Частота возникновения депрессии за 2 года наблюдения у пожилых лиц с наличием одного или нескольких сосудистых факторов риска и отсутствием сосудистых факторов риска
Из рис. 3 видно, что сочетание трех и более сосудистых факторов риска достоверно повышает риск развития сосудистой депрессии.
Клиническая картина сосудистой депрессии имеет ряд особенностей [24].
1. Выраженность депрессивных расстройств, как правило, не достигает степени большого депрессивного эпизода по критериям DSMIV.
2. На ранних стадиях заболевания депрессия при ДЭ носит ипохондрические черты и представлена в основном соматическими симптомами (нарушение сна, аппетита, головные боли).
3. Ведущими симптомами являются ангедония и психомоторная заторможенность.
4. Большое количество когнитивных жалоб (снижение концентрации внимания, замедленность мышления).
5. Тяжесть депрессивных симптомов при ДЭ зависит от стадии заболевания и выраженности неврологических нарушений.
6. При нейровизуализации выявляется повреждение прежде всего субкортикальных отделов лобных долей. Наличие и тяжесть симптомов депрессии зависят от выраженности очаговых изменений белого вещества лобных долей головного мозга и нейровизуализационных признаков ишемического повреждения базальных ганглиев. Эти наблюдения также подтверждают органическую природу депрессии при дисциркуляторной энцефалопатии, вероятно, связанной главным образом с феноменом лобно-подкоркового разобщения.
7. Часто сочетается с тревожными симптомами.
Депрессия при дисциркуляторной энцефалопатии имеет тесную связь с когнитивными расстройствами. Определенную роль играют психогенные факторы: переживание своей нарастающей интеллектуальной и, как правило, двигательной неспособности вносит свой вклад в формирование депрессивных расстройств, по крайней мере на ранней стадии деменции, в отсутствие выраженного снижения критики. Эмоционально-аффективные и когнитивные нарушения могут быть результатом нарушения функции лобных отделов головного мозга. Так, в норме связи дорсолатеральной лобной коры и стриарного комплекса участвуют в формировании положительного эмоционального подкрепления при достижении цели деятельности. В результате феномена разобщения при хронической ишемии мозга возникает недостаточность положительного подкрепления, что является предпосылкой возникновения депрессии [24].
Тревожные расстройства также чрезвычайно распространены среди пожилых пациентов, тесно связаны с депрессией и когнитивными нарушениями и имеют в своей основе органическую природу. Высокая распространенность тревожных расстройств среди пожилых лиц во многом обусловлена широким спектром лекарственно-индуцированных тревожных состояний, которая значительно нарастает в пожилом и старческом возрасте в связи с увеличением потребления соматотропных препаратов, к которым относятся:
Тревожные расстройства весьма характерны для пациентов с дисциркуляторной энцефалопатией. Так, если среди пациентов с болезнью Альцгеймера тревожные расстройства встречаются в 38 %о, то среди пациентов с дисциркуляторной энцефалопатией — в 72 %. Тревожные расстройства отмечаются у 94 % пациентов с сосудистой деменцией, т. е. являются практически облигатным ее синдромом. Вместе с тем, как и депрессия и когнитивные нарушения, тревожные расстройства не всегда достаточно диагностируются.
Объективные трудности выявления и идентификации тревожного расстройства и его отдельных подтипов связаны с многочисленностью и противоречивостью жалоб пациентов. Тревожность пациентов необоснованно трактуется как естественный ответ на тяжелое заболевание или как естественная эмоциональная реакция на физический недуг.
Тревожные расстройства включают в себя два блока клинических проявлений: психические и соматические симптомы тревоги (табл. 6).
Таблица 6.
Психические и соматические симптомы тревоги
| Психические симптомы тревоги | Соматические симптомы тревоги |
| Раздражительность Нетерпеливость Ощущение внутреннего напряжения Скованность Беспокойство по мелочам Неспособность расслабиться Ощущение взвинченности Пребывание на грани срыва Невозможность сконцентрироваться Ухудшение памяти Страхи | Сердцебиение Приливы жара или холода Потливость Удушье Боли в груди Тошнота Учащенное мочеиспускание Сухость во рту Ощущение «кома» в горле Головокружение Головная боль Предобморочное состояние Тремор Напряжение и боль в мышцах Трудности засыпания и нарушения ночного сна Быстрая утомляемость |
Особенностью течения тревожных и депрессивных расстройств у пожилых пациентов с дисциркуляторной энцефалопатией является преобладание соматических симптомов над психическими, что делает затруднительной дифференциальную диагностику тревожно-депрессивного расстройства и соматической патологии [31]. Зачастую головокружение, головная боль, нарушения сна, утомляемость, снижение работоспособности, неопределенное чувство дискомфорта ошибочно трактуются как проявление непосредственно дисциркуляторной энцефалопатии. Вместе с тем, за этими симптомами могут скрываться эмоционально-аффективные нарушения, требующие коррекции. Ключевым дифференциально-диагностическим критерием тревожных расстройств является полисистемность соматовегетативных проявлений. Другими словами, у одного пациента одновременно могут быть жалобы со стороны сердечно-сосудистой системы (тахикардия, гипер- и гипотензия, экстрасистолия), дыхательной системы (нехватка воздуха, одышка, удушье, зевота, нарушения ритма дыхания, прерывистое поверхностное дыхание), пищеварительной системы (тошнота, сухость во рту, отрыжка, метеоризм, боли в животе), системы терморегуляции (ознобы, гипертермии, гипергидроз), нервной системы (парестезии, головокружение, головная боль) и т.д. В одном из исследований [22] было показано, что наиболее частыми симптомами тревоги у пациентов с дисциркуляторной энцефалопатией являются:
Для скрининговой диагностики тревоги и депрессии рекомендовано использовать госпитальную шкалу тревоги и депрессии.
Госпитальная шкала тревоги и депрессии
| Т Я испытываю напряженность, мне не по себе □ 3 все время □ 2 часто □ 1 время от времени, иногда □ 0 совсем не испытываю | Д Мне кажется, что я стал все делать □ очень медленно □ 3 практически все время □ 2 часто □ 1 иногда □ 0 совсем нет |
| Д То, что приносило мне большое удовольствие, и сейчас вызывает у меня такое же чувство □ 0 определенно, это так □ 1 наверное, это так □ 2 лишь в очень малой степени это так □ 3 это совсем не так | Т Я испытываю внутреннее напряжение или дрожь □ 0 не испытываю □ 1 постоянно □ 2 время от времени и не так часто □ 3 только иногда |
| Т Я испытываю страх, кажется, будто что-то ужасное может вот-вот случиться □ 3 определенно, это так, и страх очень сильный □ 2 да, это так, но страх не очень сильный □ 1 иногда, но это меня не беспокоит □ 0 совсем не испытываю | Д Я не слежу за своей внешностью □ 3 определенно, это так □ 2 я не уделяю этому столько времени, сколько нужно □ 1 может быть, я стал меньше уделять этому внимания □ 0 я слежу за собой так же, как и раньше |
| Д Я способен рассмеяться и увидеть в том или ином событии смешное □ 0 определенно, это так □ 1 наверное, это так □ 2 лишь в очень малой степени это так □ 3 это совсем не так | Т Я испытываю неусидчивость, словно мне постоянно нужно двигаться □ 3 определенно, это так □ 2 наверное, это так □ 1 лишь в некоторой степени это так □ 0 совсем не испытываю |
| Т Беспокойные мысли крутятся у меня в голове □ 3 постоянно □ 2 большую часть времени □ 1 время от времени и не так часто □ 0 только иногда | Д Я считаю, что мои дела (занятия, увлечения) могут принести мне чувство удовлетворения □ 0 точно также, как и обычно □ 1 да, но не в той степени, как раньше □ 2 значительно меньше, чем обычно □ 3 совсем так не считаю |
| Д Я испытываю бодрость □ 3 совсем не испытываю □ 2 очень □ 1 время от времени и не так часто □ 0 только иногда | Т У меня бывает внезапное чувство паники □ 3 очень часто □ 2 довольно часто □ 1 не так уж часто □ 0 совсем не бывает |
| Т Я легко могу сесть и расслабиться □ 0 определенно, это так □ 1 наверное, это так □ 2 лишь изредка это так □ 3 совсем не могу | Д Я могу получить удовольствие от хорошей книги, радио- или телепрограммы □ 0 часто □ 1 иногда □ 2 редко □ 3 очень редко |
По каждой из шкал тревоги (Т) и депрессии (Д) считается сумма баллов. Суммарный балл выше 7 свидетельствует о возможном наличии у пациента синдрома депрессии и/или тревоги.
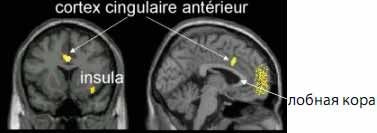
У пациентов, перенесших инсульт, может возникать постинсультная астения — снижение внутренней энергии при отсутствии других симптомов тревоги и депрессии. Рядом авторов подчеркивается органический, сосудистый генез постинсультной астении. Так, астения встречается у пациентов после инсульта чаще, чем в популяции, и в 39 % не связана с депрессией и другими нарушениями. Значимость постинсультной астении недооценивается, вместе с тем астения является независимым фактором как риска смертности после инсульта, так и инвалидизации. Астения одинаково распространена среди пациентов, перенесших ишемический и геморрагический инсульт, достоверно чаще встречается при малом инсульте по сравнению с транзиторной ишемической атакой, а также достоверно увеличивается при повторных инсультах. Астения возникает при вовлечении в зону инсульта структур, изображенных на рис. 4.
Рис. 4. Предполагаемая топика постинсультной астении. Insula справа; передняя цингулярная кора справа; лобные доли