слизь в моче у ребенка что это причины
Общий анализ мочи (с микроскопией осадка)
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Общий анализ мочи (с микроскопией осадка): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания для назначения исследования
Общий анализ мочи относится к рутинным лабораторным исследованиям, направленным в первую очередь на скрининг заболеваний органов мочевыделительной системы, поскольку патологические процессы в почках и мочевыводящих путях влияют на свойства мочи.
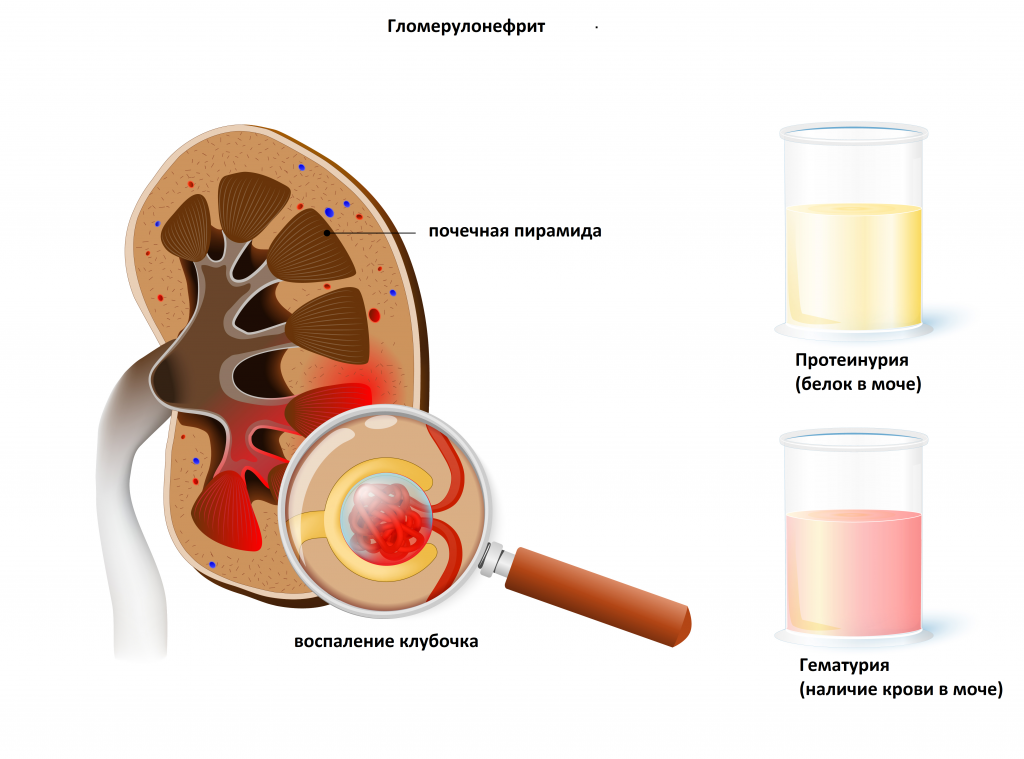
С помощью этого простого диагностического теста можно выявить заболевания инфекционно-воспалительного характера, такие как гломерулонефрит (воспаление почечных клубочков), пиелонефрит (воспаление почечных лоханок), цистит (воспаление мочевого пузыря).
Микроскопия осадка мочи позволяет заподозрить травму или инфаркт почки, мочекаменную болезнь, некоторые новообразования, амилоидоз почек (системное заболевание, при котором в почках откладывается специфический нерастворимый белок, из-за чего нарушается функционирование органа).
Помимо диагностики заболеваний почек и мочевыводящих путей, по результатам общего анализа мочи с микроскопией осадка можно получить сведения об общем состоянии здоровья.
Моча образуется в результате ультрафильтрации плазмы крови через клубочки почек. При развитии различных заболеваний в кровь поступают патологические продукты обмена веществ, которые выводятся из организма, в том числе через почки.
Подготовка к процедуре
Подготовка к общему анализу мочи начинается за день до сбора биоматериала. Некоторые продукты питания, объем выпитой жидкости, прием лекарственных препаратов и биодобавок, интенсивные физические нагрузки могут исказить результаты исследования.
За день до сбора мочи необходимо отказаться от продуктов, которые могут повлиять на цвет мочи: например, свекла и черника придают моче красноватый оттенок, при употреблении большого количества моркови или добавок с каротином цвет мочи может измениться на оранжевый.
Накануне сбора мочи не рекомендуется прием алкоголя, кофе, биодобавок и крепкого чая. По возможности следует ограничить прием диуретических (мочегонных) средств. Требуется исключить серьезные физические нагрузки, а также посещение бани, сауны.
Женщинам во время менструаций не рекомендуется сдавать мочу на исследование, поскольку даже небольшое количество крови значительно исказит результат анализа.
Следует предупредить врача о принимаемых лекарственных препаратах, а также о проведении инвазивных обследований (например, цистоскопии) накануне исследования.
Методика сбора мочи для общего анализа
Исследование мочи включает в себя изучение физических и химических свойств, а также микроскопию осадка.
Физические свойства: количество, цвет, запах, прозрачность, относительная плотность (удельный вес), реакция мочи (pH).
Химические свойства: определение белка, глюкозы, кетоновых тел, уробилиногена, билирубина, гемоглобина, нитритов, лейкоцитарной эстеразы.
Микроскопия: выявление эритроцитов, лейкоцитов, клеток плоского, переходного и почечного эпителия, цилиндров, кристаллов, слизи, бактерий, грибков.
| Показатель | Результат |
| Количество | 50 мл |
| Цвет | Бесцветная, светло-желтая, соломенно-желтая, желтая, янтарно-желтая |
| Запах | Без запаха или неспецифичный |
| Прозрачность | Прозрачная |
| Относительная плотность мочи (удельный вес) | 1003-1035 |
| Реакция мочи (pH) | 5,0-8,0 (у детей до 1 мес. – 5,0-7,0) |
| Белок | > 0,140 г/л |
| Глюкоза | > 2,8 ммоль/л |
| Кетоновые тела | > 1 ммоль/л |
| Уробилиноген | > 34 ммоль/л |
| Билирубин | Не обнаруживается |
| Гемоглобин | Не обнаруживается |
| Лейкоцитарная эстераза | Не обнаруживается |
| Нитриты | Не обнаруживаются |
| Эритроциты | До 2 клеток в поле зрения |
| Лейкоциты | До 5 клеток в поле зрения |
| Эпителий | До 5 клеток плоского эпителия в поле зрения |
| Цилиндры | Не обнаруживаются |
| Кристаллы | Небольшое количество уратов, оксалатов кальция, аморфных фосфатов или не обнаруживаются |
| Слизь | В небольшом количестве |
| Бактерии | Не обнаруживаются |
| Грибки | Не обнаруживаются |
Расшифровка показателей
Следует помнить, что общий анализ мочи является скрининговым исследованием, поэтому его результаты можно использовать при назначении других лабораторных и инструментальных обследований для уточнения диагноза.
Цвет мочи зависит от концентрации растворенных в ней веществ и колеблется от прозрачного до янтарно-желтого.

В нормальных условиях окраску моче придают продукты пигментного обмена (в частности, билирубина): урохромы, уробилиноиды и другие вещества. При повышении уровня билирубина в крови он в большем количестве поступает в мочу и придает ей насыщенный коричневатый или даже зеленовато-бурый цвет. При попадании эритроцитов (красных кровяных телец), миоглобина (основного белка мышечной ткани) или гемоглобина (белка, содержащегося в эритроцитах) в мочу ее цвет меняется на буро-красный и приобретает вид «мясных помоев». Прием витаминов и препаратов нитрофуранового ряда может придать моче цвет от лимонно-желтого до оранжевого. При большом количестве лейкоцитов (белых кровяных телец) моча становится молочного цвета (это состояние называется пиурия).
Прозрачность. В обычных условиях моча прозрачна. Ее помутнение может быть вызвано наличием солей, кристаллов, клеточных элементов (эритроцитов, лейкоцитов).
Запах. В норме моча имеет слабый неспецифичный запах. Появление аммиачного запаха может быть признаком бактериальной инфекции, своеобразный фруктовый запах («гниющих яблок») появляется при увеличении концентрации кетоновых тел (что чаще всего указывает на сахарный диабет – нарушение обмена глюкозы).
Относительная плотность мочи, или удельный вес, определяется с помощью урометра. Относительная плотность мочи дает представление о концентрационной способности почек и о функции разведения, которые снижаются, как и относительная плотность мочи, при почечной недостаточности.
Реакция мочи (pH) – водородный показатель, отражающий способность почек поддерживать кислотно-основной баланс организма. Почки участвуют в выведении ионов водорода и бикарбонатов, сохраняя постоянство pH крови. На значение рН мочи большое влияние оказывают диета, особенности метаболизма, инфекционно-воспалительные процессы в почках и мочевыводящих путях.
Белок в моче выступает значимым маркером в диагностике заболеваний почек, мочевыводящих путей и сердечно-сосудистой системы, также он важен в диагностике гестоза – тяжелого осложнения беременности. Появление белка в моче называется протеинурия. В норме моча не содержит белка, поскольку почечный фильтр мешает выходу белковых молекул из крови в мочу. Выделяют несколько причин протеинурии.
Появление глюкозы в моче служит сигналом, указывающим на патологию почек, эндокринной системы, побочное действие лекарств, отравления, осложненное течение беременности.
Кетоновые тела являются неспецифичным показателем. Появление повышенного количества кетоновых тел в моче – результат ускоренного жирового обмена или пониженного метаболизма углеводов. Наиболее часто повышение их уровня отмечается при голодании, лихорадке, рвоте, алкогольной интоксикации и сахарном диабете.
Уробилиноген в моче возрастает при заболеваниях кишечника, печени, при гемолитических состояниях (разрушении эритроцитов).
Билирубин появляется в моче при патологиях печени, инфекционных заболеваниях и нарушениях пигментного обмена.
Гемоглобин определяется при большом количестве эритроцитов в моче, при миозитах, обширных травмах мышечной ткани, тромбозах сосудов мышц.
Нитриты в моче выявляют при активации патогенной микрофлоры в мочевыводящей системе.
Повышение количества эритроцитов наблюдается в следующих случаях:
Цилиндры образуются в канальцах почек и позволяют определить уровень их поражения. Чаще всего встречаются при гломерулонефритах.
Кристаллы выявляются в осадке солей при определенном pH мочи. Наиболее часто (хотя не всегда) встречаются у пациентов с мочекаменной болезнью.
Слизь в норме может встречаться в мочевом осадке в небольшом количестве. Повышение содержания слизи может быть связано как с воспалительным процессом в мочевыводящих путях, так и с погрешностями, допущенными при сборе мочи для исследования.
Бактерии и грибки в норме в мочевом осадке не обнаруживаются. Их присутствие свидетельствует о наличии инфекционного процесса в почках и мочевыводящих путях или о погрешностях, допущенных при сборе биоматериала для исследования.
При отклонении от нормы показателей общего анализа мочи дополнительно могут быть назначены следующие инструментальные обследования и лабораторные тесты:
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
ЗАБОЛЕВАНИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ У ДЕТЕЙ: РАСПОЗНАТЬ И ВЫЛЕЧИТЬ
Последствия поражения почек в раннем детском возрасте настолько значимы, что своевременное их выявление является проблемой не только медицинского, но и социального характера.
Чаще всего заболевания почек и нарушения нормального функционирования мочевыводящей системы происходят в критические моменты развития ребенка. К таким периодам относятся:
Период от рождения ребенка до трехлетнего возраста. Именно в этот период организм ребенка окончательно адаптируется к жизни вне материнского организма, и в течение этого времени проявляются все имеющиеся врожденные нарушения строения и функционирования мочеиспускательн ой системы.
Период от пяти до семи лет. В этот момент в организме ребенка происходит ряд определенных возрастных изменений, поэтому мочеиспускательн ая система, как и ряд других, наиболее уязвимы.
Подростковый возраст (от 14 до 18 лет). В подростковом возрасте повышенный риск нарушения нормального функционирования мочевой системы объясняется двумя факторами: бурным ростом и изменением гормонального фона ребенка.
Наиболее высокий риск развития заболеваний мочевыводящих путей у тех детей, чьи родители страдают либо пиелонефритом, либо заболеваниями эндокринной системы. К состоянию здоровья таких детей родители должны быть наиболее внимательными, чтобы не пропустить первые тревожные сигналы. Ведь чем раньше начато лечение, тем более успешным оно будет.
К таким тревожным «звоночкам» можно отнести следующие симптомы:
Болезненные ощущения в области поясницы. Причем боль может быть как острой, так и тянущей.
Изменение цвета мочи, ее помутнение и появление крови.
Появление отеков лица, особенно в утренние часы, после пробуждения ребенка.
Появление так называемых «мешков» под глазами.
Ощущение слабости, быстрая утомляемость ребенка.
Ощущение сухости во рту, постоянное чувство жажды.
Однако иногда некоторые заболевания почек протекают в скрытой форме, без явных симптомов. Именно поэтому родители должны обращать внимание на абсолютно любые изменения в самочувствии ребенка.
Маленький ребенок не может пожаловаться родителям на неприятные и болезненные ощущения в области поясницы и дискомфорт при мочеиспускании. Поэтому родители малышей должны быть особенно внимательными.
Признаки заболевания почек у детей до года:
Изменение цвета и запаха мочи.
У мальчика поводом для беспокойства должно стать ослабление напора струи мочи при мочеиспускании. Кстати говоря, подобное может происходить в том случае, если у ребенка имеет место фимоз.
Симптомы заболевания почек у детей старше годовалого возраста:
Родители деток постарше должны забеспокоиться в том случае, если у ребенка присутствуют следующие симптомы:
Ребенок жалуется на болевые ощущения в нижней части живота или в области поясницы.
Резкие болевые ощущения в момент мочеиспускания – ребенок может бояться идти на горшок и плакать.
Значительное учащение или, напротив, очень редкое мочеиспускание.
Ребенок мочится маленькими порциями, чего раньше за ним никогда не замечалось.
Недержание либо неудержание мочи.
Повышение температуры тела без видимых на то причин.
Так, например, хронически протекающие заболевания мочевыводящих путей могут привести к значительному отставанию в физическом развитии ребенка.
Кроме того, они могут привести к такому грозному явлению, как острая почечная недостаточность. Это заболевание способно поставить под угрозу не только здоровье, но и жизнь малыша.
Обнаружив у своего ребенка какие–либо из вышеперечисленны х симптомов, родители должны как можно быстрее обратиться за помощью к детскому врачу- педиатру или нефрологу. Ни в коем случае недопустимо самолечение: иногда оно приносит облегчение, но впоследствии выясняется, что болезнь была «загнана внутрь», а в почках произошли необратимые изменения.
Прежде чем начать какое-либо лечение, врач назначит ряд исследований, которые необходимы для составления полной картины заболевания и постановки правильного диагноза. Как правило, ребенку проводятся следующие исследования:
Он позволяет выявить в моче наличие воспалительных элементов – лейкоцитов, а также белка, эритроцитов, осадка солей.
Для того чтобы результаты анализа мочи были верными, а не искаженными, мочу необходимо собирать правильно. Тщательно подмойте ребенка и соберите мочу в идеально чистую емкость. Если речь идет о девочке – подростке, не стоит сдавать анализ мочи во время менструации.
Общий анализ крови позволит определить, есть ли в организме ребенка какие-либо воспалительные процессы и признаки общей интоксикации организма.
Ультразвуковое исследование позволяет выявить врожденные аномалии строения органов мочевой системы, их патологическое изменение, а также наличие песка и камней.
На основании жалоб, данных осмотра и результатов исследований врач поставит диагноз и назначит подходящую именно для вашего ребенка схему лечения.
Для диагностики заболеваний почек и мочевыводящих путей у детей используют комплекс лучевых методов, однако ведущим методом, наиболее широко распространенным на сегодняшний день, является УЗИ. Благодаря высокой информативности, неинвазивности и относительной дешевизне метод нашел широкое применение не только при наличии клинических проявлений почечной патологии, но и в качестве скрининговой методики (скрининг – это массовое обследование здоровых детей с целью выявления групп риска по определённым заболеваниям).
Показания к проведению УЗИ:
1. Скрининг в возрасте около 1-2 мес жизни.
2. В случае, если патология почек у плода была выявлена ещё во время беременности.
3. Скрининг каждые 2 года, в том числе обязательное обследование перед поступлением в детское учреждение, спортивную секцию и т.п.
4. Периодическое повышение температуры без явных на то причин (не на фоне ОРВИ и других инфекционных заболеваний).
5. Дискомфорт при мочеиспускании.
6. Изменения в анализах мочи.
7. Боли в пояснице и/или в животе.
8. Травма живота и/или поясничной области.
Противопоказаний к проведению УЗИ почек нет.
Последние проведённые исследования выявили, что болезни мочевыводящей системы проявляются у 17 из 1000 детишек, обратившихся с жалобами различного характера. Наиболее часто встречаются инфекции мочевыводящей системы. По наблюдениям врачей, эти заболевания составляют 54—59%. На ранних стадиях развития их признаки порой не заметны, в чем и заключается коварство этой патологии. Хорошо известно и то, что своевременно не излеченные заболевания мочевой системы имеют склонность принимать хроническое течение. Запущенные заболевания мочевыводящей системы могут вести к постепенному или быстрому падению почечной функции, и иногда – к инвалидности.
Факторами риска развития инфекции мочевой системы у детей являются:
— воспалительные заболевания половой сферы у матери;
— патологическое течение беременности. Угроза прерывания, токсикозы, анемия, гипертония, обострение пиелонефрита, цистита;
— вредные привычки отца и матери;
— случаи заболеваний почек и мочевых путей в семье;
— раннее искусственное вскармливание, короткий период грудного кормления;
— воспалительные заболевания половых путей у ребенка;
— частые заболевания дыхательных путей;
— хронические очаги инфекции: кариес, хронический тонзиллит, отит, синусит.
Профилактика и лечение заболеваний мочевыводящей системы
Для профилактики возникновения инфекции мочевыводящей системы и предупреждения их повторного возникновения у ребенка необходимы:
— соблюдение режима мочеиспусканий (в течение дня, обязательно перед и после сна);
— режим дня с достаточным сном;
— соблюдение диеты (исключаются острые, копченые блюда) и режима питания;
— занятия лечебной физкультурой, обеспечение двигательной активности, борьба с гиподинамией;
— гигиена наружных половых органов;
— регулярное опорожнение кишечника;
— санация хронических очагов, инфекции (тонзиллит, гайморит, аденоидит, кариес);
— достаточное пребывание на свежем воздухе.
Для полной санации мочевыводящей системы от инфекции необходимо строгое соблюдение всех врачебных назначений.
Детям, состоящим на диспансерном учете, нужно регулярно повторять анализы мочи согласно рекомендациям врача-педиатра.
ПРАЙС-ЛИСТ на медицинские услуги Центра
+7(495) 229-44-10, +7(495) 954-00-46
Чем опасны заболевания почек у детей?
Любое недомогание малыша, даже самое, на первый взгляд, незначительное вселяет в родителей первобытный ужас и панику, заставляя мучиться вопросом: чем можно помочь? Что уж говорить о сложных и достаточно тяжелых заболеваниях.
К великому сожалению, количество детей с различной патологией почек за последние несколько лет значительно увеличилось. Дают о себе знать и неблагополучная экологическая ситуация и осложнения инфекционных болезней. Врачи говорят о том, что практически каждый шестой ребенок, страдает какой-либо нефроурологической патологией. И такие данные не могут не пугать, ведь почки – это один из тех органов, которые обуславливают «чистоту» организма, отвечая за выведение из него токсических веществ и продуктов распада, являясь как бы природным фильтром. Что должны знать родители, чтобы уберечь почки ребенка, и что рекомендуют специалисты? Слово детскому нефрологу ОКДЦ Алексею Кожину
Наблюдаться с рождения
Дело в том, что к моменту рождения их развитие еще не завершено. Фильтрующая поверхность почек новорожденного в 5 раз меньше, чем у взрослого, однако уже к полугоду у большинства детей она достигает значений, близких к таковым у взрослых. По мере взросления процессы выделения становятся все совершеннее. Однако адаптационные способности детского организма хуже, чем взрослого, особенно в так называемые критические периоды созревания. Их три: от новорожденности до 2-3 лет, от 4-5 до 7-8 лет и подростковый, в котором происходит резкое изменение обмена веществ под влиянием гормонов.
Риск развития заболеваний почек высок у тех детей, чьи родители страдают пиелонефритом, обменными заболеваниями (мочекаменная болезнь,артрозы, ферментопатии), эндокринными, расстройствами (ожирение, заболевания щитовидной железы). Около 50% детей, прошедших реанимацию новорожденных, к сожалению, имеют патологии почек.
У младенцев обменную нефропатию мама может заподозрить сама — по слишком ярким пятнам на пеленках — мочекислый диатез проявляется необычно интенсивным окрашиванием мочи. Сориентироваться в дальнейшем обследовании и лечении поможет анализ мочи.
Насторожить в плане врожденной патологии почек может также отсутствие мочеиспускания у новорожденного более 24-48 часов после рождения, отеки, повышение артериального давления. При врожденной аномалии почечных сосудов требуется своевременное хирургическое вмешательство.
Боли в животе у детей младшего возраста даже без изменений в моче часто могут быть связаны с аномалиями органов мочевой системы. Дизурия — боль или резь при мочеиспускании, учащение или урежение мочеиспусканий, недержание или неудержание мочи указывают на возможность инфекции мочевых путей. Врожденные изменения в мочевыделительной системе, сопровождающиеся обратным забросом мочи из мочевого пузыря, часто предрасполагают к инфекции мочевых путей, в том числе пиелонефриту.
Во всем виновата инфекция?
Если не провести все необходимые лабораторные исследования, не пройти консультацию детского гинеколога, не выполнить УЗИ почек, с полным мочевым пузырем и замером толщины стенки мочевого пузыря, установить причины, которые привели к данному заболеванию, будет сложно.
Второй причиной вульвовагинита может стать инфицирование от взрослых посредством постельного белья, на котором находятся выделения взрослой женщины или мужчины, пластмассовая мебель в аквапарках и бассейнах, на которых посидел больной взрослый; а так же при посещении туалетов в школах и детских садах через унитаз.
Диагноз поставлен – как лечить?
Практически все часто встречающиеся заболевания почек лечатся комбинированно: антибактериальная терапия в инъекциях или таблетках сочетается с использованием гинекологических свечей и промыванием вагины.
Для лечения цистита также необходима комбинированная терапия: антибактериальные препараты в сочетании с внутрипузырными промываниями антисептиками мочевого пузыря через уретральный катетер, а также физиотерапия на область мочевого пузыря. При неправильной тактике диагностики и лечения инфекции мочевых путей, дети годами получают по несколько курсов антибактериальной терапии в год с кратковременным эффектом.
Поэтому при выборе индивидуальной схемы лечения так важно посоветоваться не только с детским нефрологом, и с детским гинекологом, но и с урологом для проведения цистоскопии – это инструментальное обследование мочевого пузыря.
Сколько пьет ваш ребенок?
О чем нам расскажет УЗИ?
Родители часто приходят на прием к нефрологу за разъяснением данных УЗИ почек. Этот метод очень нужен каждому врачу : он описывает, как выглядят почки, дает представление об анатомии органа. Однако на основании УЗИ далеко не всегда удается сразу поставить окончательный диагноз. Этот метод требует уточнения другими более точными рентгеноурологическими исследованиями. При этом очень важно, на каком аппарате выполнено УЗИ, и насколько был опытен специалист, выдавший заключение.
Почему же пиелонефрит возвращался вновь и вновь? Хронический пиелонефрит часто называют вторичным пиелонефритом, так как в основе этого заболевания лежит сочетание инфекции мочевых путей и нарушение уродинамики, или оттока мочи из почек или мочевого пузыря. Если вам назначили антибактериальную терапию без выяснения причин пиелонефрита, то настоящей ремиссии болезни вы не получите. Пиелонефрит будет возвращаться. И в этой ситуации вам нужен грамотный нефролог, а, возможно, и уролог, который проведет все необходимые обследования и установит истинную причину нарушений.
Всегда надо помнить о главном
Такие заболевания почек лечились длительно, в нефрологических клиниках, с применением гормональной терапии. Поэтому не забывайте о том, что лучше дать ребёнку овощи и фрукты, соответствующие сезону и выращенные в собственном огороде, чем недоброкачественный продукт неизвестного происхождения.
На фоне герпес-вирусной инфекции возникают нефриты и циститы, которые невозможно вылечить без полной ликвидации основной вирусной инфекции. Дети с таким диагнозом нуждаются в консультации иммунолога и нефролога с проведением ИФА-диагностики для определения активности вирусной инфекции.
Лечение заболеваний почек невозможно без современной диагностической базы. Это хорошо знают специалисты Областного консультативно-диагностического центра, где сосредоточена новейшая аппаратура экспертного класса и внедрены европейские стандарты обследования.
Недаром, в последнее врем, в ОКДЦ вырос и поток маленьких пациентов. В этом ведущем лечебном учреждении ЮФО теперь принимают не только педиатры, но и детские врачи практически всех узких специальностей.