Овоидное образование что это такое
Несмотря на то что объемные образования в тазу все чаще обнаруживают случайно при проведении КТ, УЗИ или МРТ по другим показаниям, физикальное исследование остается наиболее распространенным методом ранней диагностики. При постановке диагноза принимают во внимание размер, форму, границы, консистенцию и локализацию образования.
Доброкачественные опухоли, как правило, гладкие, кистозные, подвижные, односторонние, диаметром менее 8 см (для сравнения, точный диаметр теннисного мячика 7 см). Злокачественные новообразования плотной консистенции, неровные, фиксированные, часто с образованием узелков в прямокишечно-маточном углублении, сопровождаются асцитом. По данным Koonings, риск злокачественного заболевания у женщин с двусторонними образованиями придатков в 2,6 раза выше, чем с односторонними.
Перед хирургическим вмешательством проводят комплексное обследование. Рентгенологическое исследование брюшной полости позволяет оценить контур образования, обнаружение зубов — признак доброкачественной тератомы. Однако не все кальцинаты — это зубы. Так, например, серозная аденокарцинома яичника может содержать рентгеноконтрастные псаммомные тельца. При внутривенной пиелографии выявляют положение и функцию почек, возможна и оценка размера опухоли по характеру смещения мочеточников и деформации границ мочевого пузыря. Этот метод особенно показан при планируемом хирургическом вмешательстве по удалению опухоли забрюшинного пространства.
Иногда для точной оценки происхождения объемного образования необходимо провести трансвагинальное УЗИ, КТ или МРТ.
Для диагностики рака яичников (РЯ) есть специфические методы, например определение опухолевых маркеров. Некоторые герминогенные опухоли синтезируют ХГ, лактатдегидрогеназу (ЛДГ) или а-фетопротеин (АФП), но в большинстве случаев измерение этих маркеров на начальных стадиях развития новообразований яичников статистически незначимо. Хотя рост серозных цистаденокарцином сопровождается повышением уровня СА-125, при I стадии результат положителен примерно в 50 % случаев.
Необходимо шире использовать рентгеноконтрастные исследования ЖКТ, особенно при подозрении на происхождение объемного образования из органов пищеварительной системы. Диагностическая ценность УЗИ не так велика, как предполагалось, за исключением случаев определения маточной или внематочной беременности. С помощью УЗИ можно установить границу раздела плотной ткани и жидкости, а также отличить солидные образования от кистозных.
Однако эти данные не дают никакой информации для лечения пациентки, поэтому при пальпируемых опухолях этим методом можно пренебречь. Иногда УЗИ помогает подтвердить подозрение на опухоль придатков матки у пациенток с ожирением или отказывающихся от других методов обследования. Его рутинное использование во всех случаях тубоовариальных образований не оправдано. Дифференциальную диагностику миомы матки и опухоли яичника можно провести с помощью лапароскопии.
Она показана во всех случаях, когда источник образования неясен, а дальнейшее лечение (хирургическое или консервативное) зависит именно от его происхождения. Это особенно касается пациенток репродуктивного возраста с объемными образованиями небольшого размера ( 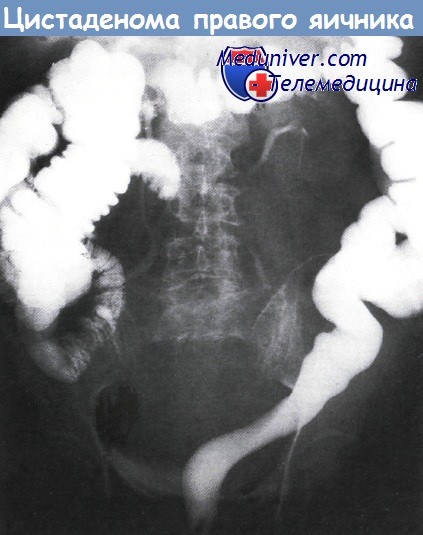
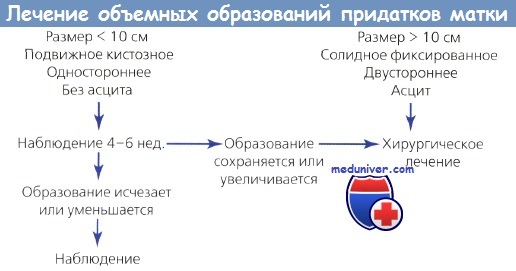
Решение о необходимости хирургического вмешательства зависит от характеристики объемного образования придатков матки. Размер более 10 см — абсолютное показание к операции. Кисты яичников диаметром менее 5 см в 95 % случаев носят неопухолевый характер. Кроме того, диаметр функциональных кист редко превышает 7 см, обычно они односторонние и подвижные.
Как правило, эти пациентки не принимают пероральные контрацептивы. Можно предположить, что в репродуктивном возрасте объемное образование придатков, скорее всего, есть результат функциональных или гиперпластических изменений яичников, а не истинная опухоль. Главное отличие функциональных кист от истинных опухолей состоит в кратковременности их существования.
Согласно клиническому опыту, срок существования функциональных кист колеблется от нескольких дней до нескольких недель, а повторное исследование в следующей фазе менструального цикла подтверждает этот диагноз. Назначение пероральных контрацептивов для скорейшей инволюции таких кист основано на предположении об их зависимости от секреции гонадотропинов. По неподтвержденным данным, ингибирующее действие контрацептивных стероидов на выделение гонадотропинов сокращает период существования этих образований, что позволяет быстрее установить их функциональный, или неопухолевый, характер.
Если функциональная киста не уменьшилась за один менструальный цикл (4—6 нед.), показано хирургическое лечение. Spanos тщательно обследовал 286 пациенток с кистами придатков матки. Им назначали комбинированные пероральные контрацептивы, повторное обследование проводили через 6 нед. В 72 % случаев образования исчезли в период наблюдения. Среди 81 пациентки с персистирующими образованиями ни у одной не обнаружили функциональную кисту во время лапаротомии. Пять удаленных опухолей оказались злокачественными, что подчеркивает необоснованность задержки оперативного вмешательства у этих больных.
Мы стали реже рекомендовать удаление этих опухолей лапароскопическим доступом. При этом любое увеличение яичника до менархе или в постменопаузе — показание к хирургическому вмешательству.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Овоидное образование что это такое
а) Определение:
• Доброкачественное мягкотканное новообразование с заметной мышцеподобной стромой
1. Общая характеристика:
• Локализация:
о Обычно внутримышечная (в 82% случаев):
— Предрасположенность к поражению крупных мышц:
Бедро (в 51 % случаев), ягодицы (в 7% случаев)
Плечевой пояс/верхний отдел руки (в 9% случаев)
• Размер:
о Средний диаметр 5-10 см:
— Вплоть до 20 см
• Морфология:
о Четко отграниченное овоидное образование:
— На последовательностях МРТ, чувствительных к жидкости, часто определяется пламевидное распространение сигнала, в частности, вдоль длинной оси мышцы
о При синдроме Мазабрауда, вероятнее всего, будут визуализироваться множественные опухоли
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ лучше всего позволяет оценить данные внутримышечные образования
• Советы по протоколу исследования:
о Использование гадолиния противоречиво, поскольку контраст накапливают как доброкачественные, так и злокачественные миксоидные образования
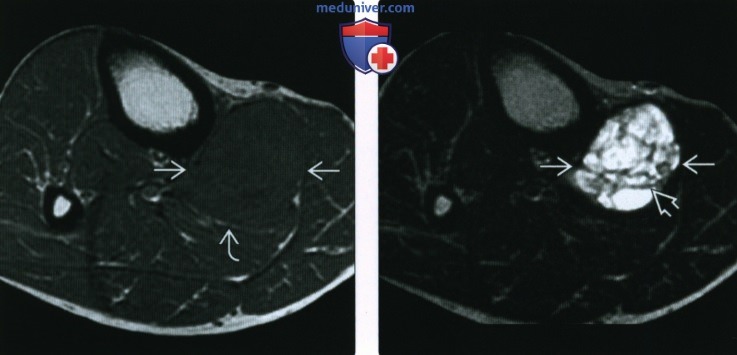
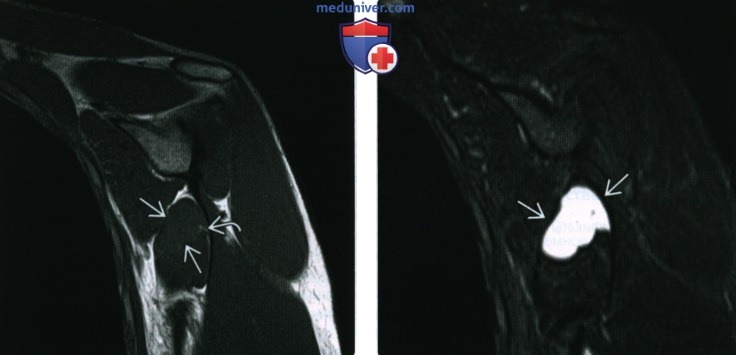
(Справа) При МРТ в аксиальной плоскости на Т2 ВИ видно, что это объемное образование характеризуется преимущественно гиперинтенсивным сигналом и содержит множественные перегородки различной толщины. Гетерогенная структура не типична для внутримышечной миксомы. 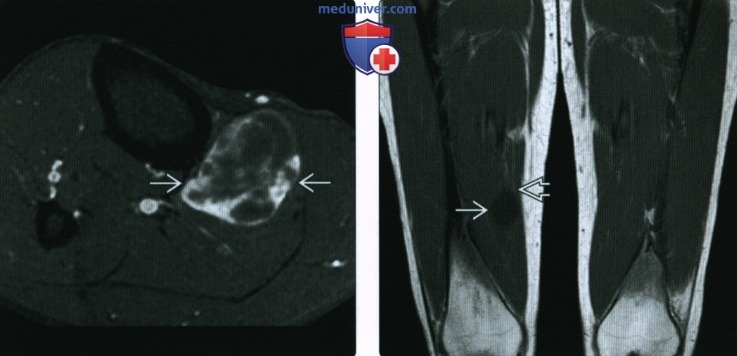
(Справа) У другого пациента при МРТ на Т1ВИ в коронарной плоскости внутримышечно визуализируется объемное образование с гипоинтенсивным сигналом и гомогенной структурой. Возле проксимального полюса образования выявляется слабозаметный участок, который по сигнальным характеристикам может соответствовать жировой ткани. При пальпации этого образования болезненность отсутствовала. 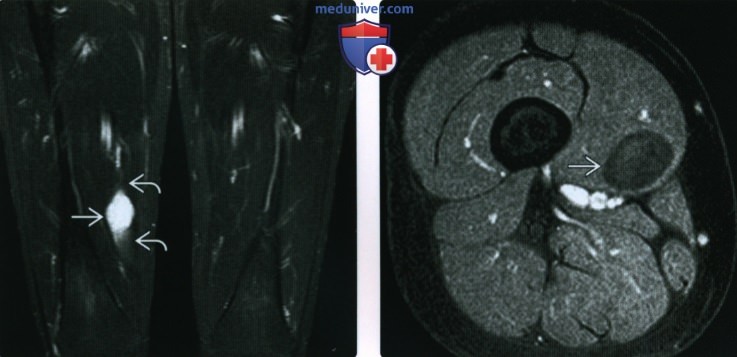
(Справа) При МРТ с контрастным усилением в аксиальной плоскости в режиме FS на Т1ВИ в медиальной широкой мышце бедра визуализируется округлое объемное образование с четким контуром, характеризующееся умеренным контрастированием.
3. Рентгенография при внутримышечной миксоме:
• Обычно отмечается норма (в 55% случаев)
• Очаговая область пониженной плотность в мягких тканях (в 45% случаев)
• Редко встречаются кальцификаты
• Изменения нижележащей кости также редкие
4. КТ при внутримышечной миксоме:
• Плотность образования на КТ лежит между плотностью жидкости и мышцы
• Небольшое диффузное накопление контраста или накопление контраста по периферии и а перегородке в 50% случаев
5. МРТ при внутримышечной миксоме:
• Гомогенное или немного гетерогенное:
о ± перегородки
о ± кистозные очаги
• От низкой (в 81-100% случаев) до умеренной (в 0-19% случаев) интенсивности сигнала на Т1 ВИ
о Характерный ободок жира, в частности, вокруг верхнего и нижнего полюсов образования:
— Может представлять собой атрофию соседней мышцы
• Гиперинтенсивное образование на последовательностях, чувствительных к жидкости:
о Гиперинтенсивный сигнал, окружающий образование, является следствием затекания слизеподобной ткани и является характерной чертой (в 70-100% случаев):
— Часто пламевидный или кистеподобный, вдоль продольных мышечных фасцикул
— Лучше визуализируется на коронарных или сагиттальных срезах
— Считается, что он представляет собой затек слизеподобной ткани
о Кистозные области в 50% случаев
• Небольшое (в 76% случаев) или умеренное (в 24% случаев) контрастирование:
о Обычно накапливает контраст менее интенсивно, чем злокачественные образования
о Характер контрастирования диффузный (в 57% случаев) или принимает периферический или перегородочный характер (в 43% случаев)
о Были описаны области клубочного контрастирования
6. УЗИ при внутримышечной миксоме:
• Четко отграниченное образование
• Гетерогенное, гипоэхогенное или почти анэхогенное образование:
о Увеличение акустического усиления
о Небольшие анэхогенные кистозные области в 85% случаев
• Признак светлого ободка повышенной эхогенности вокруг образования (в 83% случаев), который соответствует ободку жира, окружающего образование, на МРТ
• Небольшой внутренний кровоток или его отсутствие, с окружающими опухоль сосудами
7. Ангиография:
• Гиповаскулярное или аваскулярное образование
8. Радионуклидная диагностика:
• Минимальное накопление радиометки на сцинтиграфии костей или его отсутствие
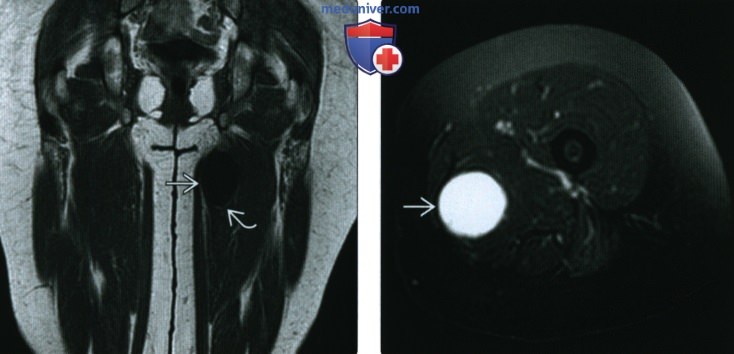
(Справа) МРТ в аксиальной плоскости в режиме FS: на Т2 В И визуализируется объемное образование с гомогенной структурой и гиперинтенсивным сигналом. Типичным признаком является наличие гиперинтенсивных зон в мягких тканях возле проксимального и дистального полюсов образования (лучше визуализируются в коронарной плоскости), при этом в средних отделах образования отек отсутствует. 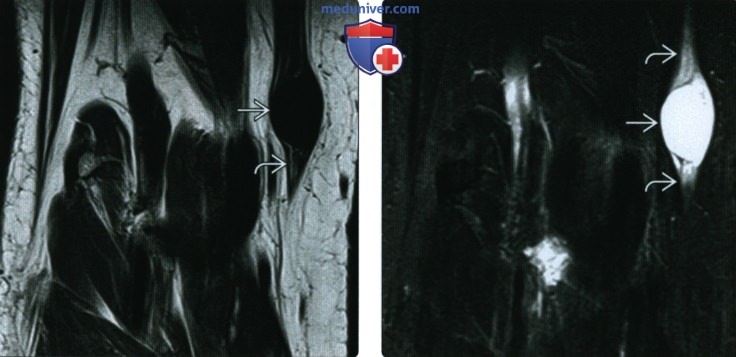
(Справа) У этого же пациента при МРТ в коронарной плоскости на Т2ВИ в режиме FS видно, что объемное образование характеризуется гомогенной структурой и гиперинтенсивным сигналом. Вдоль длинной оси мышечных волокон имеются гиперинтенсивные зоны в виде «языков пламени», расходящихся от образования. Такая картина типична для внутримышечной миксомы. 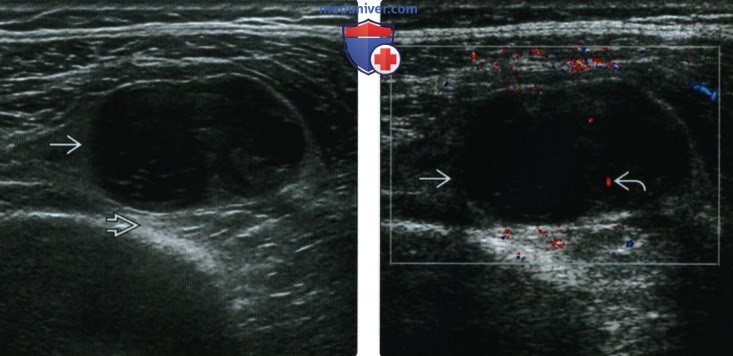
(Справа) При допплерографии образования в продольной проекции определяется его умеренная васкуляризация. Ультразвуковая картина при таких образованиях обычно не специфична: часто выявляются гетерогенная гипоэхотенная структура, акустическая тень, кистозные участки и отсутствие васкуляризации либо ее умеренная выраженность.
в) Дифференциальная диагностика внутримышечной миксомы:
1. Миксоидная липосаркома:
• Злокачественная опухоль мягких тканей с предрасположенностью к поражению глубоких мягких тканей бедра
• Может отмечаться отсутствие видимого жировой ткани на визуализации
• Гетерогенное или гомогенное контрастирование
• Чаще всего возникает на четвертой или пятой декадах жизни
2. Миксофибросаркома:
• Подкожная > внутримышечная локализация
• Нижняя конечность > верхняя конечность
• Небольшое контрастирование может быть с трудностью замечено
• Шестое и восьмое десятилетия жизни
3. Киста ганглия:
• Простое или сложное скопление жидкости при визуализации
• Отсутствие центрального контрастирования
4. Хроническая гематома:
• Отсутствие внутреннего контрастирования
• Гетерогенная интенсивность сигнала на МРТ
• Могут отмечаться периферические и внутренние кальцификаты
5. Абсцесс мягких тканей:
• Однокамерное или многокамерное образование
• Неровное толстое периферическое контрастирование
• Воспалительные изменения в окружающих мягких тканях
6. Лимфангиома:
• Четко отграниченные или инфильтрирующие многокамерные образования
• Могут изъязвлять кость или подвергать ее резорбции
• Редко содержит кальцификаты
7. Метастазы в мягких тканях:
• Метастазы кистозной или муцинозной аденокарциномы:
о Гиподенсные на КТ, сигнал на МРТ сходный с жидкостью, различное контрастирование
8. Миксома миелиновой оболочки нерва:
• Так называемая «нейротекеома»
• Кожа и подкожная клетчатка головы, шеи и плеча
• Обнаруживается у детей и молодых взрослых
• Редко располагается в глубоких мягких тканях
9. Доброкачественная опухоль миелиновой оболочки периферического нерва:
• Веретеновидное образование вдоль хода нерва
• ± периферический ободок жира
• Гиподенсное по отношению к мышцам на КТ
• ± признак мишени на Т2ВИ МРТ
• Различный характер контрастирования
(Справа) У этого же пациента при МРТ в коронарной плоскости на Т2ВИ в режиме FS видно, что образование характеризуется гомогенной структурой и гиперинтенсивным сигналом. Образование настолько гомогенно, что может напоминать скопление жидкости. Для дифференциальной диагностики скопления жидкости и опухоли необходимо выполнение МРТ с контрастным усилением. 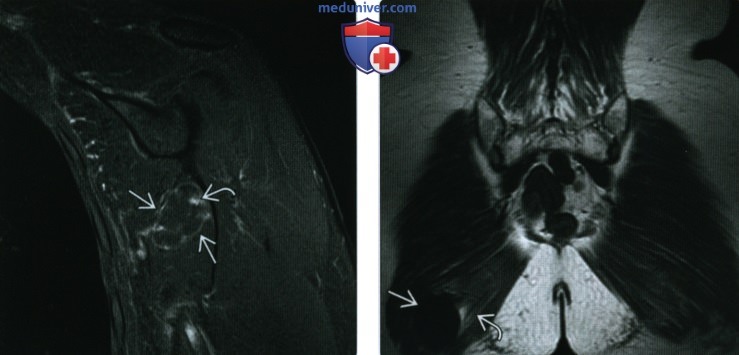
(Справа) При МРТ в коронарной плоскости на Т1ВИ визуализируется образование, гипоинтенсивное по сравнению с прилежащими мышцами. Также имеется жировая атрофия прилежащих отделов мышцы. Такая картина не является патогномоничной для внутримышечной миксомы, однако позволяет заподозрить ее наличие. 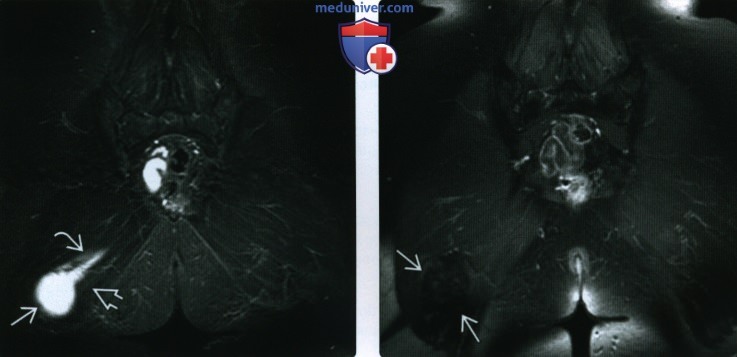
(Справа) У этого же пациента при МРТ с контрастным усилением в коронарной плоскости в режиме FS на Т1ВИ визуализируется слабовыраженное негомотенное контрастирование образования. Этот признак подтверждает наличие внутримышечной миксомы.
1. Общая характеристика:
• Этиология:
о Характеризуется как опухоль неясной дифференцировки
• Генетика:
о Точечные мутации гена CNAS 7
• Ассоциированные состояния:
о Синдром Мазабрауда:
— Внутримышечные миксомы (зачастую множественные) с монооссальной или полиоссальной фиброзной дисплазией скелета
2. Макроскопические и хирургические особенности:
• Дольчатое, четко отграниченное образование
о Могут определяться немного инфильтрирующие контуры
о ± кисты, заполненные жидкостью
• Желеобразная поверхность среза
3. Микроскопия:
• Небольшие веретеновидные и звездчатые клетки, заметная слизеподобная строма ± фиброзная капсула:
о Редкие капилляры
• Окружающие мышцы могут быть инфильтрированы или атрофичны
• Отсутствие некроза, митозов или атипии
• Клеточная миксома при большом количестве клеток и с ↑ коллагеновых волокон и с ↑ кровотока
• Положительный виментин:
о Различные CD34, десмин, положительный актин
• Негативный S100
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Чаще безболезненное мягкотканное образование:
— В
Редактор: Искандер Милевски. Дата публикации: 25.5.2021
Анэхогенное образование в яичнике или киста
Содержание
Анэхогенное образование в левом яичнике – это круглая киста, имеющая однородную структуру и четкий контур.
Медицинское заключение «анэхогенное образование в левом или правом яичнике» женщина получает на руки после того, как по различным причинам прошла процедуру ультразвукового обследования внутренних половых органов или малого таза. Заключение может быть, например, таким: «анэхогенное включение с капсулой (гиперэхогенный ободок), признаки кисты жёлтого тела справа». Такое образование на «картинке» УЗИ выглядит светлым, почти белым. Для справки, аналогичные включения (образования) бывают также гипоэхогенными (от др. греч. – «ниже, меньше»), они выявляются на УЗИ как темные структуры.
Следует понимать, что анэхогенное или гипоэхогенное образование в левом яичнике – это патология, которая не является диагнозом. Это описание того, каким образом произошло отражение луча ультразвука от яичника: оборудование излучает ультразвуковые волны, ткани и органы человека их либо пропускают неизмененными (анэхогенные или эхонегативные органы и образования), либо отражают в той или иной степени. Анэхогенная структура является той, в которой содержится жидкость.
В случае с яичником подобное заключение УЗИ малого таза значит, что врач-сонолог диагностирует кисту. Последующие действия женщины по получении подобных данных о своем здоровье – посещение врача-гинеколога, поскольку кисты могут быть абсолютно разными, и терапия у них различается значительно.
Пора определяться, каким образом лечить такую болезнь, как киста яичника, и какое влияние она окажет на планирование беременности.
Киста яичника – что это такое?
Анэхогенное образование – киста яичника – являет собой одиночное овоидное включение круглой или овальной формы, с утолщенными стенками. Анэхогенная структура обязана содержать жидкость, к ней может добавляться кровь.
Содержимое кисты может быть не только полностью анэхогенным, но и иметь паутинообразную или сетчатую структуру, содержать неправильной формы перегородки или гиперэхогенные включения (к коим относятся такое содержимое, как сгустки крови) различной величины и формы.
Киста яичника может быть одиночной или множественной (на одном яичнике несколько кист), а также однокамерной и многокамерной (двухкамерная, трехкамерная и т.д.).
Однокамерная киста является простым пузырьком, в котором внутренние перегородки отсутствуют. Многокамерная киста обладает внутри множеством перегородок. Считается, что однокамерная киста является более безопасной, чем многокамерная.
Формы кисты яичника
Группы риска
Важно, чтобы каждая женщина в периодe постменопаузы понимала, что кисты яичников при климаксе требуют намного более серьезного внимания к себе, чем если бы они появились у женщины репродуктивного возраста. Дело в том, что после менопаузы значительно возрастает риск развития опухоли (рака яичников). Поэтому все включения, которые могут образование в яичнике, должны пройти тщательное исследование, способное обнаружить наличие признаков рака.
Симптоматика кисты яичника
Обычно обладательницы кисты яичников не подозревают даже об их наличии, поскольку маленькие кисты не провоцируют никаких признаков. По мере развития кисты женщина может ощущать следующую симптоматику:
Почему образовывается киста яичника?
Сегодня не известны точные причины образования кист яичников в полости матки, но были определены некоторые закономерности:
Что представляет фолликулярная киста яичника?
Ежемесячно у всех женщин и девушек в яичниках зреет фолликул – пузырек, в котором содержится яйцеклетка. Этот фолликул увеличивается постепенно в размере, пока не достигнет двух сантиметров (20 мм) в диаметре и потом лопается, высвобождая тем самым яйцеклетку. Данный процесс называют овуляцией. Однако фолликул? когда становится созревшим, иногда не лопается и продолжает увеличение в размере. Такой «переросший» собственные размеры фолликул и является фолликулярной кистой яичника.
Лечение фолликулярной кисты

Есть две основных методики лечения кисты яичника: при помощи гормональных препаратов и при помощи операции. Гормональные препараты (противозачаточные таблетки, оральные контрацептивы) помогают уменьшить размеры кисты и предотвратить образование новых кист яичников. Когда лечение противозачаточными препаратами не дало результата, то предлагается операция. Также хирургическая помощь понадобится, когда размер кисты больше десяти сантиметров и она продолжает увеличиваться, когда у женщины имеется сильная боль в животе, а также в случае подозрения на перекрутили воспаление кисты, а также другие осложнения.
Киста желтого тела и ее лечение
Обычно киста желтого тела не нуждается в лечении, поскольку самостоятельно рассасывается в течение одного-двух месяцев. Чтобы ускорить ход рассасывания гинекологом может быть порекомендован прием противозачаточных препаратов, способствующих уменьшению размера кисты.
В редких ситуациях киста желтого тела достигает большого размера (больше пяти-семи сантиметров в диаметре), закрутиться вокруг своей оси или разорваться. В таком случае у женщины проявляются сильные болевые ощущения в нижней части живота, усиливающиеся при физических упражнениях или сексе. При развитии какого-либо осложнения кисты желтого тела должна быть произведена срочная операция.
Киста желтого тела опасна при беременности?
Опять же, в чрезвычайно редких случаях есть вероятность разрыва или перекрута кисты. В данном случае беременная женщина почувствует сильную боль в животе. Если это случится, может понадобится срочное хирургическое вмешательство.
Дермоидная киста
Дермоидная киста является доброкачественным опухолевидным образованием в яичнике, которое есть еще во время рождения девочки и может увеличиваться в размерах при половом созревании. Может показаться странным, однако иногда в этой кисте выявляются совсем неожиданные ткани: зубы, волосы, костная ткань или хрящ. Это можно объяснить тем, что в период образования данной кисты (еще при внутриутробном развитии) в ней находились стволовые клетки, способные дать начало абсолютно любой ткани организма.
Что представляет собой эндометриома (эндометриоидная киста яичника)?
Эндометриома образуется у женщин, которые болеют эндометриозом. Эндометриоз является женским заболеванием, при котором эндометрий (внутренняя оболочка матки) начинает развиваться в других органах. Когда эндометрий начинает развиваться на яичнике, то может появиться эндометриоидная киста яичника. Поскольку эндометриоидная киста яичника наполнена жидкостью темно-коричневого цвета, ее называю нередко шоколадной кистой.
Эндометриому (шоколадная киста) лечат исключительно хирургическим путем.
Поликистоз яичников
Поликистоз яичников является отдельным заболеванием, при котором в области яичников появляется много мелких кист сразу.
Цистаденома
Цистаденома является доброкачественным новообразованием яичника, которое иногда может достигать достаточно крупного размера.
Параовариальная киста
В отличие от обыкновенных кист яичников, параовариальная киста растет не из яичника, а локализируется между маткой и яичником, а иногда позади матки или перед ней.
Карцинома (злокачественная киста)
Карцинома или злокачественная киста яичника отмечается достаточно редко. Повышенная вероятность развития онкологии яичника имеется у женщин, у которых родственницы болели онкологией яичников или онкологией груди, а также у пациенток, которые никогда не рожали. Симптоматика злокачественной кисты яичника такова:
Карциному яичника лечат только при помощи операции. После удаления новообразования могут быть назначены препараты, уничтожающие онкологические клетки (химиотерапия), а также облучение яичников (радиотерапия).