Олс что это в медицине
Общее легочное сопротивление (ОЛС) и общее периферическое сопротивление (ОПС). Сопротивление кровотоку определяется тонусом сосудов и суммарным их объемом. Реально оно связано с давлением в начале круга кровообращения и в его конце, а также с объемом содержащейся в нем крови. Сопротивления рассчитывают по формулам:
В норме ОПС составляет 15—30 ед/м2, а ОЛС — 1—3 ед/м2. У новорожденных ОЛС высокое и достигает нормальных величин лишь к 2— 4-м месяцам. В старшем возрасте точный расчет сосудистых сопротивлений может быть необходим для определения необратимости легочной гипертензии.
Так как в норме величина ОЛС невелика, даже небольшие его колебания приводят к заметным изменениям легочного кровотока и нагрузки на правый желудочек. Однако при значительном или длительном повышении ОЛС может резко упасть приток крови к левым отделам сердца, что сопровождается нарушениями функции уже левого желудочка, в частности снижением сердечного выброса. Большинство терапевтических мероприятий у новорожденных и грудных детей связаны с воздействием на ОЛС, в меньшей степени — на ОПС.
Сердечный выброс.
Сердечный выброс (СВ) — наиболее важный критерий работы сердца, который определяется произведением его ударного объема (УО) на частоту сердечных сокращений (ЧСС). Для стандартизации измерений принято рассчитывать эти показатели на 1 кг массы тела (в основном у плода) и на 1 м2 площади поверхности тела, и тогда они обозначаются как сердечный (СИ) или ударный (УИ) индексы. При развитии сердечной недостаточности в первую очередь изменяются именно эти параметры, которые и следует определять. Поверхность тела рассчитывают по номограмме. Можно также использовать следующую формулу:
BSA=(Pocm • Вес),/2 • 0,0165, где BSA — площадь поверхности тела в м2; рост измерен в сантиметрах, вес в килограммах.
Фракция выброса является производной многих факторов. В частности, на ее величину влияет регургитация через атриовентрикулярный клапан или сброс через дефект межжелудочковой перегородки. При этом при наличии формально высокой ФВ антеградный кровоток в магистральные сосуды может быть значительно снижен. При ВПС возможны также значительные колебания конечных диастолических объемов желудочков, связанные как с анатомическими причинами, так и с изменениями венозного возврата. В этом случае измерение одной только ФВ также может привести к ошибкам в трактовке состояния сердца.
Таким образом, основными показателями, отражающими насосную функцию сердца в аспекте обеспечения системного кровообращения, следует считать эффективный (антеградный) ударный выброс крови в аорту и сердечный индекс, рассчитываемый на его основе. При эхокардиографическом исследовании эти показатели целесообразно вычислять по объемному кровотоку в восходящей аорте.
Систолическая сердечная недостаточность.
Данная форма сердечной недостаточности обычно связана с нарушенной сократимостью миокарда и проявляется снижением выброса крови в магистральные сосуды. В этом случае сердце не может адекватно (по закону Франка-Старлинга) увеличить ударный объем в ответ на увеличение преднагрузки. Поражение сократительного миокарда при ВПС может быть связано как с его ишемией, так и с гипоксией. В некоторых случаях эти повреждения являются следствием внутриутробной гипоксии плода.
С другой стороны, сердечная недостаточность может развиться при нормальной контрактильной функции миокарда из-за наличия механического препятствия выбросу (аортальный стеноз, коарктация аорты, легочный стеноз). В этих случаях ударный объем восстанавливается практически сразу после хирургического вмешательства. Однако если операцию не выполняют, постоянная высокая постнагрузка в итоге приводит к нарушению сократимости миокарда и развитию застойной сердечной недостаточности. В этой фазе сердце, в отличие от здорового, становится чувствительным даже к малым изменениям постнагрузки, легко нарушающим его функцию.
Лечебно-диагностические выскабливания
Раздельное лечебно-диагностическое выскабливание эндометрия (полости матки) и шейки матки (цервикального канала) – операция, которая осуществляется для диагностики состояния эндометрия, последующего проведения гистологического анализа соскоба и с лечебной целью. На основании данных гистологического исследования и при наличии показаний пациентке разрабатывается индивидуальная программа лечения выявленного заболевания. Данная процедура является не только диагностической, но и лечебной, т.к. во время нее производится удаление патологического очага в полости матки.
Лечебно-диагностическое выскабливание показания и противопоказания:
Абсолютными противопоказаниями к выскабливанию являются острые инфекционные заболевания, воспалительные процессы половых органов, декомпенсированные хронические заболевания внутренних органов, беременность и др. Поэтому, перед лечебно-диагностическим выскабливанием в обязательном порядке проводится гинекологический осмотр, УЗИ органов малого таза, ЭКГ, сдаются клинический и биохимический анализы крови, кровь на ВИЧ, сифилис, гепатиты.
Подготовка женщины к лечебно-диагностическому выскабливанию:
Операция лечебно-диагностического выскабливания длится около 30 минут и проводится под внутривенным обезболиванием, что полностью исключает болевые ощущения.
По окончании процедуры лечебно-диагностического выскабливания пациентка переводится в комфортабельную палату дневного стационара, где под контролем анестезиолога и гинеколога она находится до полного пробуждения от наркоза. После окончания действия анестезии пациентка может быть выписана из клиники.
Рекомендации после лечебно-диагностического выскабливания:
Через 14 дней после лечебно-диагностического выскабливания пациентке необходимо повторно обратиться к гинекологу за гистологическим ответом и назначением корректирующей терапии, которая проводится для предупреждения рецидива заболевания. При появлении болей внизу живота, сильных кровянистых выделений или повышении температуры необходимо срочно обратиться к гинекологу.
В течение 2-3 недель после лечебно-диагностического выскабливания необходимо особо тщательно соблюдать личную гигиену, исключить тяжелые физические нагрузки и избегать переохлаждения. Если ваша работа связана с физической нагрузкой или длительным пребыванием на улице, то по требованию вам может быть оформлен больничный лист на несколько дней. В течение 3-х недель после выскабливания не рекомендуется посещать солярий, спортивный зал и возобновлять интимную жизнь. Также, противопоказано купание в бассейне, море и прием ванн (душ разрешен).
Современная альтернатива лечебно-диагностическому выскабливанию:
Выявление туберкулеза легких в общесоматических лечебных учреждениях
Дата публикации: 24.01.2017 2017-01-24
Статья просмотрена: 807 раз
Библиографическое описание:
Ибрагимова, Х. О. Выявление туберкулеза легких в общесоматических лечебных учреждениях / Х. О. Ибрагимова, А. Н. Зиямухамедов, Ф. К. Ташпулатова. — Текст : непосредственный // Молодой ученый. — 2017. — № 3 (137). — С. 236-238. — URL: https://moluch.ru/archive/137/38563/ (дата обращения: 29.12.2021).
Актуальность. За последние десятилетия туберкулез остается одной из самых значительных и неотложных проблем здравоохранения в странах СНГ. Задача выявления наиболее опасной с эпидемиологической точки зрения группы больных, выделяющих микобактерии туберкулеза, по месту их обращения и в самые короткие сроки стала одной из актуальнейших проблем организации борьбы с туберкулезом [3, c19.]. Проблема своевременного выявления больных туберкулезом в общей лечебной сети остается в центре внимания фтизиатров. Так как, удельный вес этих больных среди впервые выявленных достаточно высок (26 %) и имеет четкую тенденцию к увеличению [1, c.22; 3, с.16].
В создавшейся ситуации выявление больных туберкулезом легких в значительной степени легло на плечи врачей- терапевтов в учреждениях общей лечебной сети, поскольку именно к ним обращаются больные с симптомами заболевания. При этом необходимо отметить, что у больных с выраженными симптомами туберкулеза бактериовыделение обнаруживается значительно чаще, чем у больных без симптомов в самом начале заболевания.
Цель работы: дать оценку эффективности выявления работы обшей лечебной сети (ОЛС) по выявлению туберкулеза легких.
Материалы: Изучены истории болезни и амбулаторные карты 100 впервые выявленных больных с туберкулезом легких (ТЛ) находившиеся на стационарном лечении в областном противотуберкулезном диспансере Ташкентской области в период 2015–2016 годы. Мужчин было 65(65 %) и женщин 35(35 %). Установлено, что у 80 (80 %) больных туберкулез легких выявлен при обращаемости в общую лечебную сеть(ОЛС).
Продолжительность заболевания до установки диагноза туберкулез легких составило один месяц у 50 %, два месяца у 30 % больных. У 15 % больных с туберкулезом продолжительность заболевания составило 3–6 месяцев. Более 6 месяцев болели 5 % больных.
Определенный интерес представляет первоначальные ошибочные диагнозы врачей ОЛС (табл 1).
Первоначальные диагнозы врачей ОЛС
Диагноз
Количество больных
1–7 дней
7–10 дней
14–20 дней
Свыше 20 дней
Как видно из таблицы 1, больным туберкулезом легких наиболее часто (30 %) в ОЛС выставлялся диагноз «пневмония», далее обострение «хронического бронхита» и «ОРВ»-40 % и 30 %случаев соответственно. Наиболее часто у 70 % больных диагноз установлен в сроке от 7 до 10 дней от момента обращаемости. При сопоставлении сроков и методов выявления туберкулеза, установлено, что основным методом исследования, на основании которого в ОЛС был диагностирован туберкулез, явилось рентгенологическое исследование, позволяющий поставить правильный диагноз в 80 % случаях. (табл 2).
Методы исроки выявления туберкулеза вОЛС
Всего больных
Бактериоскопия
Рентгенологический
Бактериоскопия + рентгенологический
Как видно из таблицы, остается низким выявление в ОЛС туберкулеза легких бактериоскопическим методом- 11 %. Настораживает то, что врачи ОЛС редко используют одновременно бактериоскопию мокроты на обнаружения МБТ и рентгенологический метод: всего 21 %. В 66 % случаев рентгенологическое обследование проведено с большим опозданием — через 20 дней, хотя такое обследование можно было назначать в первый-второй день после обращения больного в ОЛС.
Кроме указанных причин несвоевременного выявления ТЛ, имели место определенные трудности диагностики, связанные с наличием у больных сопутствующих заболеваний таких как: ХОБЛ, сахарный диабет, заболевания желудочно-кишечного тракта — хотя эти больные относятся к группе повышенного риска заболевания туберкулезом и им должно быть удалено особое внимание. При отсутствии сопутствующих заболеваний более чем у половины пациентов (70 %) диагноз туберкулеза легких был установлен в течении первой недели. При наличии сопутствующей патологии сроки установлении диагноза туберкулез удлинялся до двух недель и более. Анализ сроков установления диагноза «туберкулеза легких» врачами ОЛС показывает, что всего у 20 % больных диагноз установлен первые 7–14 дней после обращаемости пациента к врачу. У большинства больных (45 %) с туберкулезом легких диагноз установлен в сроке свыше 20 дней, что указывает о низком настороженности врачей ОЛС по своевременному выявлению ТЛ. 60 % больных с инфильтративным и 100 % больных с фиброзно-кавернозным туберкулезом легких выявлены в сроке свыше 20 дней.
Таким образом, сохраняется низкая настороженность врачей ОЛС по своевременному выявлению туберкулеза легких. Следует отметить, что выявление бактериовыделетелей в учреждениях общей лечебной сети остается недостаточным. Врачам общей сети необходимо уделять особое внимание на группы риска по отношению туберкулеза- больным с хроническими неспецифическими заболевания с органов дыхания в стадии обострения, больным с кашлем более 2 –х недель, ВИЧ инфицированным лицам.
Выводы:
Легочная эмболия с упоминанием об остром легочном сердце (I26.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
I26.0 Легочная эмболия с упоминанием об остром легочном сердце. Острое легочное сердце БДУ
Острая правожелудочковая недостаточность (острое легочное сердце) характеризуется острым расширением сердца и легочной артерии, выраженной гипертензией в них, снижением сократительной функции правых отделов сердца, нарушаем диффузии газов в легких и гипоксемией, застоем в большом круге кровообращения.
Диагностика острого легочного сердца основывается на быстрой оценке клинической ситуации, использовании в целях экспресс-информации ЭКГ и рентгенографии, зондирования правых отделов сердца и легочной артерии с последующей селективной ангиопульмонографией, изучении газового состава артериальной крови.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Факторы и группы риска
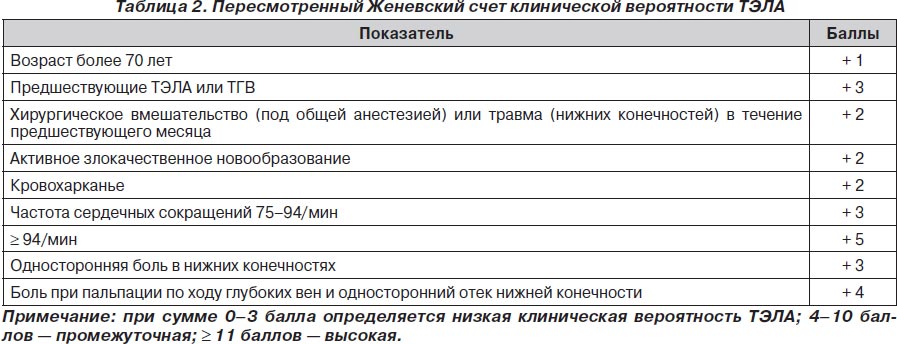
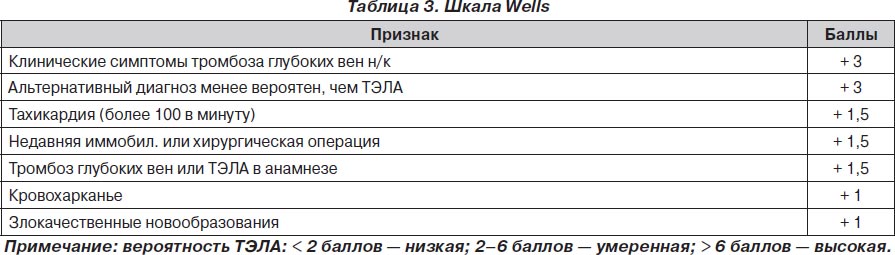
С целью более адекватной диагностики ТЭЛА были предложены различные шкалы для подтверждения вероятности ее развития. Одной из наиболее используемых из этих шкал был Женевский счет клинической вероятности ТЭЛА. В данной шкале все факторы риска развития ТЭЛА распределялись по баллам, а суммарное количество баллов говорило о величине вероятности развития ТЭЛА у конкретного пациента.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Начало заболевания, как правило, острое. Клиническая картина зависит от характера основного процесса, степени поражения легочных сосудов и выраженности дыхательной недостаточности. Одним из характерных симптомов ТЭЛА и острого легочного сердца является внезапное появление одышки. Возникает также резкая кинжальная боль за грудиной, как при инфаркте миокарда. Кровохарканье и боль в груди как признаки развития инфаркта легкого вначале появляются редко. Головокружение, тошнота, рвота, потеря сознания, судороги — признаки циркуляторной гипоксии мозга и в общем не патогномоничны для ТЭЛА. При объективном обследовании нередко отмечаются признаки кардиогенного шока со снижением артериального давления, симптомами гипоперфузии периферических тканей, цианоз, вздутие шейных вен (повышение венозного давления), возможно быстрое набухание и болезненность печени, во втором и третьем межреберье слева усиленная пульсация. При аускультации над легочной артерией 2-й тон усиливается, появляется систолический, а иногда и диастолический шум; у мечевидного отростка нередко выслушивается ритм галопа.
Диагностика
– зубец Р в отведениях II и III становится высоким, иногда заостренным (так называемая Р-pulmonale), возрастает амплитуда его положительной фазы в отведении V1.
Рентгенография органов грудной клетки
Характерные рентгенологические симптомы в начале заболевания отсутствуют. В последующем может определяться расширение ствола легочной артерии, увеличение правого желудочка, выпячивание правой дуги и верхней полой вены. При ТЭЛА — рентгенологическая картина обтурации крупных ветвей. Рентгенологические симптомы обтурации крупных ветвей легочной артерии без развития инфаркта легкого:
1) выбухание легочного конуса и расширение тени сердца вправо за счет правого предсердия;
2) резкое расширение корня легкого (реже двустороннее), его обрубленность, деформация, фрагментация;
3) ампутация на уровне устья долевой артерии с регионарным исчезновением или ослаблением сосудистого рисунка;
4) локальное просветление дисковидных ателектазов в легких;
5) высокое стояние диафрагмы на стороне поражения.
В диагностике степени выраженности правожелудочковой сердечной недостаточности первостепенное значение придается инвазивным методам исследования гемодинамики с зондированием правых отделов сердца, легочной артерии и с последующей артериографией легких. В начале заболевания имеется прямая зависимость между объемом поражения сосудов легких и внутрисердечным давлением. Центральное венозное давление также возрастает и превышает нормальный уровень 0,7—0,9 кПа (5—7 мм рт. ст.) в 1,5—2, а то и в 3 раза. Систолическое давление в правом желудочке и легочной артерии повышается до 5,3— 8 кПа (40—60 мм рт. ст.), возрастает также ДДЛА (до 20—24 ми рт. ст.), в то время как давление «заклинивания» в легочных капиллярах остается нормальным (1,1—1,5 кПа — 8—11 мм рт. ст.). Такие различия в уровне давления в разных участках сосудов малого круга кровообращения (особенно между ДДЛА и давлением «заклинивания») являются важными диагностическими критериями ТЭЛА. По мере прогрессирования сердечной недостаточности систолическое давление в правых отделах сердца и легочной артерии снижается, наряду с этим уменьшается и сердечный выброс. В случаях же быстрого лизироваиия сгустка и восстановления проходимости по артериальному руслу легочная гипертензия также уменьшается, однако при этом сердечный выброс возрастает.
У больных с острой правожелудочковой недостаточностью снижается р02 артериальной крови ниже 10,7 кПа (80 мм рт. ст.). Немаловажное значение в диагностике ТЭЛА приобретает сравнительное определение р02 артериальной крови при дыхании атмосферным воздухом и 100 % кислородом в течение 30 мин. Снижение р02 в артериальной крови менее 8,7 кПа (65 мм рт. ст.) и отсутствие его значительного повышения при дыхании 100% кислородом (в норме до 40—53 кПа — 300—400 мм рт. ст.) с большой вероятностью указывает на ТЭЛА.
Публикации в СМИ
Cердце лёгочное острое
Острое лёгочное сердце (ОЛС) — клинический синдром острой правожелудочковой недостаточности, вызванный внезапной лёгочной гипертензией при обструкции лёгочных сосудов. Классический пример — ТЭЛА. Острое лёгочное сердце развивается в течение минут, часов или дней.
Этиология • ТЭЛА • Эмболия жировая, газовая, опухолевая • Тромбоз лёгочных вен • Клапанный пневмоторакс, пневмомедиастинум • Инфаркт лёгкого • Долевая или тотальная пневмония • Тяжёлый приступ бронхиальной астмы, астматический статус • Раковый лимфангиит лёгких • Гиповентиляция центрального и периферического генеза (ботулизм, полиомиелит, миастения) • Артерииты лёгочной артерии • Резекция лёгкого • Массивный ателектаз лёгкого • Множественные переломы рёбер, перелом грудины (флотирующая грудная клетка) • Быстрое накопление жидкости в полости плевры (гемоторакс, экссудативный плеврит, массивная инфузия жидкости через подключичный катетер, ошибочно введённый в плевральную полость).
Факторы риска • Тромбофлебит глубоких вен нижних конечностей • Послеоперационный или послеродовый период • Бронхолёгочная патология.
Патогенез • Острое развитие лёгочной гипертензии (при массивной эмболии лёгочной артерии правый желудочек теряет полностью или уменьшает способность перекачивать кровь в малый круг кровообращения, в связи с чем развивается острая правожелудочковая недостаточность) • Выраженная бронхоконстрикция • Развитие лёгочно-сердечного, лёгочно-сосудистого и лёгочно-коронарного рефлексов — резкое снижение АД, ухудшение коронарного кровотока • Острая дыхательная недостаточность • См. также Гипертензия лёгочная вторичная.
Клинические проявления — внезапное ухудшение состояния пациента в течение нескольких минут или часов (реже дней) на фоне полного благополучия или стабильного течения основного заболевания. Иногда развивается молниеносно.
• Резкая одышка, чувство удушья, страх смерти, выраженный цианоз, акроцианоз.
• Болевой синдром: боли в груди, при ТЭЛА — боль в боку, связанная с дыханием (часто в сочетании с кровохарканьем). Могут появиться резкие боли в правом подреберье вследствие увеличения печени при быстром развитии правожелудочковой недостаточности.
• Набухание шейных вен также вследствие развития острой правожелудочковой недостатоности.
• Снижение АД вплоть до коллаптоидного состояния и тахикардия 100–160 в минуту вследствие снижения сердечного выброса.
• Аускультация лёгких — признаки патологического процесса, вызвавшего ОЛС: ослабление, отсутствие дыхательных шумов или бронхиальное дыхание, сухие и/или влажные хрипы, шум трения плевры.
• Аускультация сердца — акцент II тона над лёгочной артерией, усиление сердечного толчка, нередко аритмия (экстрасистолия предсердная и желудочковая, мерцательная аритмия), иногда систолический шум недостаточности трёхстворчатого клапана, ритм галопа.
• Иногда отмечают несоответствие между тяжестью состояния больного и нормальными результатами перкуссии и аускультации лёгких.
Лабораторные данные • Гипоксия (снижение рaО2) • Гипервентиляция (определяемая по падению рaСО2) • Умеренный острый респираторный алкалоз (низкое рaСО2 и повышенные значения pH).
Специальные исследования
• Рентгенологическое исследование органов грудной полости •• Признаки пневмоторакса, наличия жидкости в полости плевры, тотальной пневмонии, ателектаза •• Даже при массивных эмболиях рентгенологические изменения в лёгких могут отсутствовать •• Ангиография лёгочных сосудов — определение локализации тромба при необходимости экстренной эмболэктомии.
• ЭКГ (особенно информативна в динамике) •• Признаки ОЛС могут быть приняты за ИМ задненижней стенки левого желудочка ••• Широкий и глубокий зубец Q и отрицательный зубец Т во II, III стандартных отведениях, aVF, V1–V2, увеличение амплитуды зубца R в отведениях V1–3, депрессия сегмента ST в стандартных и грудных отведениях ••• Признаки перегрузки или гипертрофии правых отделов сердца: отклонение ЭОС вправо, глубокий зубец S в I стандартном отведении, V5–V6, высокий R в aVR, смещение переходной зоны влево, P pulmonale, частичная или полная блокада правой ножки пучка Хиса •• Нарушения ритма (экстрасистолы, фибрилляция предсердий).
Дифференциальная диагностика — острая правожелудочковая недостаточность при ИМ правого желудочка.
ЛЕЧЕНИЕ этиологическое; симптоматическое направлено на коррекцию гипоксии и ацидоза, контроль за гиперволемией и коррекцию недостаточности правого желудочка.
• Оксигенотерапия. Начальные этапы лечения ОЛС должны включать применение кислорода и улучшение вентиляционной способности лёгких пациента коррекцией основного лёгочного заболевания. Поскольку многие больные чувствительны к кислороду, необходимо избегать его применения в высоких концентрациях, а поддерживать насыщение на уровне 90%.
• Диурез. Задержка жидкости типична и может нарушать лёгочный газообмен и повышать сопротивление лёгочных сосудов. Улучшения оксигенации и ограничения соли бывает вполне достаточно, но нередко необходимо назначение диуретиков.
• Кровопускание обеспечивает кратковременный эффект и может быть полезно при уровне Ht выше 55–60%.
• Сердечные гликозиды не дают хорошего эффекта при отсутствии недостаточности левого желудочка.
• Широко применяют вазодилататоры, особенно в случаях, опосредованных облитерирующими поражениями сосудов или фиброзом лёгких. Однако эффективность препаратов ставят под сомнение.
Сокращение • ОЛС — острое лёгочное сердце.
МКБ-10 • I26.0 Лёгочная эмболия с упоминанием об остром лёгочном сердце
Код вставки на сайт
Cердце лёгочное острое
Острое лёгочное сердце (ОЛС) — клинический синдром острой правожелудочковой недостаточности, вызванный внезапной лёгочной гипертензией при обструкции лёгочных сосудов. Классический пример — ТЭЛА. Острое лёгочное сердце развивается в течение минут, часов или дней.
Этиология • ТЭЛА • Эмболия жировая, газовая, опухолевая • Тромбоз лёгочных вен • Клапанный пневмоторакс, пневмомедиастинум • Инфаркт лёгкого • Долевая или тотальная пневмония • Тяжёлый приступ бронхиальной астмы, астматический статус • Раковый лимфангиит лёгких • Гиповентиляция центрального и периферического генеза (ботулизм, полиомиелит, миастения) • Артерииты лёгочной артерии • Резекция лёгкого • Массивный ателектаз лёгкого • Множественные переломы рёбер, перелом грудины (флотирующая грудная клетка) • Быстрое накопление жидкости в полости плевры (гемоторакс, экссудативный плеврит, массивная инфузия жидкости через подключичный катетер, ошибочно введённый в плевральную полость).
Факторы риска • Тромбофлебит глубоких вен нижних конечностей • Послеоперационный или послеродовый период • Бронхолёгочная патология.
Патогенез • Острое развитие лёгочной гипертензии (при массивной эмболии лёгочной артерии правый желудочек теряет полностью или уменьшает способность перекачивать кровь в малый круг кровообращения, в связи с чем развивается острая правожелудочковая недостаточность) • Выраженная бронхоконстрикция • Развитие лёгочно-сердечного, лёгочно-сосудистого и лёгочно-коронарного рефлексов — резкое снижение АД, ухудшение коронарного кровотока • Острая дыхательная недостаточность • См. также Гипертензия лёгочная вторичная.
Клинические проявления — внезапное ухудшение состояния пациента в течение нескольких минут или часов (реже дней) на фоне полного благополучия или стабильного течения основного заболевания. Иногда развивается молниеносно.
• Резкая одышка, чувство удушья, страх смерти, выраженный цианоз, акроцианоз.
• Болевой синдром: боли в груди, при ТЭЛА — боль в боку, связанная с дыханием (часто в сочетании с кровохарканьем). Могут появиться резкие боли в правом подреберье вследствие увеличения печени при быстром развитии правожелудочковой недостаточности.
• Набухание шейных вен также вследствие развития острой правожелудочковой недостатоности.
• Снижение АД вплоть до коллаптоидного состояния и тахикардия 100–160 в минуту вследствие снижения сердечного выброса.
• Аускультация лёгких — признаки патологического процесса, вызвавшего ОЛС: ослабление, отсутствие дыхательных шумов или бронхиальное дыхание, сухие и/или влажные хрипы, шум трения плевры.
• Аускультация сердца — акцент II тона над лёгочной артерией, усиление сердечного толчка, нередко аритмия (экстрасистолия предсердная и желудочковая, мерцательная аритмия), иногда систолический шум недостаточности трёхстворчатого клапана, ритм галопа.
• Иногда отмечают несоответствие между тяжестью состояния больного и нормальными результатами перкуссии и аускультации лёгких.
Лабораторные данные • Гипоксия (снижение рaО2) • Гипервентиляция (определяемая по падению рaСО2) • Умеренный острый респираторный алкалоз (низкое рaСО2 и повышенные значения pH).
Специальные исследования
• Рентгенологическое исследование органов грудной полости •• Признаки пневмоторакса, наличия жидкости в полости плевры, тотальной пневмонии, ателектаза •• Даже при массивных эмболиях рентгенологические изменения в лёгких могут отсутствовать •• Ангиография лёгочных сосудов — определение локализации тромба при необходимости экстренной эмболэктомии.
• ЭКГ (особенно информативна в динамике) •• Признаки ОЛС могут быть приняты за ИМ задненижней стенки левого желудочка ••• Широкий и глубокий зубец Q и отрицательный зубец Т во II, III стандартных отведениях, aVF, V1–V2, увеличение амплитуды зубца R в отведениях V1–3, депрессия сегмента ST в стандартных и грудных отведениях ••• Признаки перегрузки или гипертрофии правых отделов сердца: отклонение ЭОС вправо, глубокий зубец S в I стандартном отведении, V5–V6, высокий R в aVR, смещение переходной зоны влево, P pulmonale, частичная или полная блокада правой ножки пучка Хиса •• Нарушения ритма (экстрасистолы, фибрилляция предсердий).
Дифференциальная диагностика — острая правожелудочковая недостаточность при ИМ правого желудочка.
ЛЕЧЕНИЕ этиологическое; симптоматическое направлено на коррекцию гипоксии и ацидоза, контроль за гиперволемией и коррекцию недостаточности правого желудочка.
• Оксигенотерапия. Начальные этапы лечения ОЛС должны включать применение кислорода и улучшение вентиляционной способности лёгких пациента коррекцией основного лёгочного заболевания. Поскольку многие больные чувствительны к кислороду, необходимо избегать его применения в высоких концентрациях, а поддерживать насыщение на уровне 90%.
• Диурез. Задержка жидкости типична и может нарушать лёгочный газообмен и повышать сопротивление лёгочных сосудов. Улучшения оксигенации и ограничения соли бывает вполне достаточно, но нередко необходимо назначение диуретиков.
• Кровопускание обеспечивает кратковременный эффект и может быть полезно при уровне Ht выше 55–60%.
• Сердечные гликозиды не дают хорошего эффекта при отсутствии недостаточности левого желудочка.
• Широко применяют вазодилататоры, особенно в случаях, опосредованных облитерирующими поражениями сосудов или фиброзом лёгких. Однако эффективность препаратов ставят под сомнение.
Сокращение • ОЛС — острое лёгочное сердце.
МКБ-10 • I26.0 Лёгочная эмболия с упоминанием об остром лёгочном сердце