Олл с филадельфийской хромосомой что это
Клинические признаки сходны с таковыми у детей, за исключением более высокого процента больных с увеличением средостения. С 12-летнего возраста ОЛЛ имеет сходный худший прогноз.
В большинстве случаев (20%) присутствует филадельфийская хромосома (Ph-позитивные больные) и, по крайней мере, в некоторых случаях отмечается ХГЛ в острой фазе. Только 30% случаев являются обычной ОЛЛ, 12% представлены В-клеточной ОЛЛ, 8% — Т-клеточной ОЛЛ и 30% случаев неклассифицируемы (null cell ОЛЛ).
Несмотря на то что долгосрочный прогноз неблагоприятен, как и у взрослых, страдающих ОМЛ, взрослые пациенты с ОЛЛ обычно нуждаются в отдельном внимании из-за распространенности рецидивов со строны ЦНС.
Лечение ОЛЛ у взрослых, с некоторыми модификациями, сходно с таковым у детей.
1. Более интенсивное индукционное лечение в режимах, которые включают винкристин, преднизолон, антрациклины и аспарагиназу.
2. Более интенсивная «консолидирующая» терапия с режимами, которые включают в себя цитозинарабинозид и антрациклины, высокие дозы метотрексата и тенипозида.
3. Тестикулярные рецидивы менее часты и профилактическое лечение не применяют.
В настоящее время интенсивные режимы индукции в 80% неселектируемых случаев приводят к полной ремиссии, при этом 40% ремиссий наступает через 3 года. Факторы плохого прогноза: возраст старше 60 лет; WBC > 30 000; позднее достижение полного ответа; Ph-положительные фенотипы; фенотипы со зрелыми В-клетками или их предшественниками; цитогенетические аномалии.
Профилактика нарушений со стороны ЦНС для некоторых пациентов в будущем может быть исключена, так как высокий риск рецидивов со стороны ЦНС выявляется у пациентов с повышенным уровнем лактат-дегидрогеназы, щелочной фосфатазы и при выявлении фракций клеток, обладающих высокой пролиферативной активностью.
Стратегии лечения, адаптированные к прогностическим категориям, могут быть применены, например, для ОЛЛ с выявляемыми зрелыми В-клетками, когда используют очень интенсивные режимы. Эти режимы включают в себя высокие дозы химиотерапии и трансплантацию периферических стволовых клеток крови при первой ремиссии.
Аллогенная ТКМ является предпочтительной при первой ремиссии в группах высокого риска, упомянутых выше. В некоторых центрах могут считать все первые ремиссии ОЛЛ в возрасте после 21 года индикатором для проведения ТКМ на основании того, что прогноз для взрослых хуже, чем для детей. Ph-Позитивные лейкемии показывают высокий уровень ремиссий после первого рецидива при использовании ингибитора транедукции сигнала ST1571.
Последующая вторая ремиссия в результате аллогенной ТКМ несомненно увеличивает выживаемость на 30-40%. Результаты аутологичной ТКМ также лучше в сравнении с результатами применения одной лишь химиотерапии при втором рецидиве, но не настолько достоверны как при первом рецидиве. В этой ситуации, однако, трансплантация периферических стволовых клеток крови может быть предпочтительнее, чем лечение.
Молекулярные методы для определения минимальных остаточных проявлений болезни могут выявить пациентов с риском рецидивов. Этими методами руководствуются при оценке необходимости интенсификации лечения больных с остаточными явлениями болезни, которые могут быть определены.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Олл с филадельфийской хромосомой что это
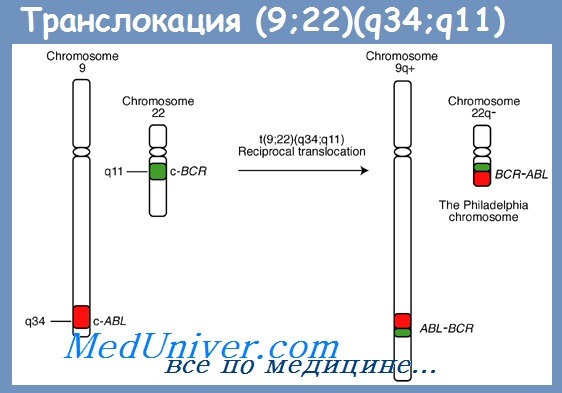
Транслокация (9;22)(q34;q11) общеизвестна как хромосомная перестройка, специфичная для хронического миелолейкоза (ХМЛ), но она характерна также и для одного из самых агрессивных субвариантов острого лимфобластного лейкоза (ОЛЛ). Характерный для хронического миелолейкоза маркер (делетированная хромосома 22) был открыт в американском городе Филадельфия и получил название филадельфийской хромосомы.
Транслокация (9;22), приводящая к формированию этого маркера, тоже называется филадельфийской (Ph), несмотря на то что была открыта позже в г. Чикаго, а лейкозы с этой транслокацией — острые и хронические — называются Ph-позитивными.
Эта аномалия наблюдается в 20—30 % случаев при остром лимфобластном лейкозе взрослых и значительно реже при остром лимфобластном лейкозе у детей (5—10 %). Ее частота экспоненциально нарастает с возрастом.
Лейкозный клон при Ph-ОЛЛ представлен потомками В-клеточных коммитированных предшественников, в то время как при хроническом миелолейкозе лейкозный клон представляет собой потомство стволовых кроветворных клеток.
Острый лимфобластный лейкоз (ОЛЛ), маркированный транслокацией (9;22) — Ph-ОЛЛ является самой агрессивной формой острого лимфобластного лейкоза.
При исследовании до начала специфической терапии Ph-ОЛЛ имеет ряд характерных особенностей, неблагоприятных в прогностическом отношении: высокий лейкоцитоз (>50 000), вариант L2 по FAB, нередко спленомегалия. У подавляющего большинства пациентов бласты имеют фенотип В-клеточных предшественников (CD10+, CD19+, CD34+).
В результате транслокации происходит слияние фрагментов двух генов — протоонкогена ABL, расположенного на хромосоме 9, и гена BCR, локализованного на хромосоме 22, в результате образуется химерный (гибридный) ген BCR-ABL.
При Ph-позитивном остром лимфобластном лейкозе (ОЛЛ) примерно в половине случаев у взрослых и у 20 % детей разрывы в гене BCR такие же, как при хроническом миелолейкозе. У остальных пациентов с острым лимфобластным лейкозом разрыв в хромосоме 22 (ген ВСЯ) расположен ближе к центромере. Образующийся химерный белок Р190 Bcr/Abl обладает более высокой протеинкиназной активностью, чем характерный для ХМЛ Р210 Bcr/Abl. Тип образующегося химерного белка не коррелирует с прогнозом: прогноз одинаково неблагоприятный, независимо от того, продуцируется белок Р190 Bcr/Abl или белок Р210 Bcr/Abl.
Редко t(9;22)(q34;q11) является субмикроскопической или «замаскированной» при сложных структурных изменениях кариотипа. Различные молекулярно-генетические методики (исследование ДНК, РНК, белка, применение методов FISH и ПЦР) позволяют выявить комплекс BCR-ABL чаще, чем хромосомный анализ выявляет Ph-транслокацию. Это важно для диагностики и мониторинга острого лимфобластного лейкоза.
В отличие от хронического миелолейкоза, при котором практически все клетки костного мозга содержат Ph-транслокацию, костный мозг при Ph-позитивном остром лейкозе еще до начала лечения обычно содержит какое-то количество клеток без Ph-хромосомы (с нормальным кариотипом), а наступление ремиссии сопровождается уменьшением или полным исчезновением клона клеток с Ph-хромосомой. Эти данные используют для дифференциальной диагностики острого лимфобластного лейкоза и бластного криза хронического миелолейкоза (ХМЛ).
Прогноз при Ph-позитивном остром лимфолейкозе крайне неблагоприятен. В 1994 г. известный немецкий гематолог D. Hoelzer проанализировал данные литературы по лечению острого лимфолейкоза в разных странах (4000 взрослых пациентов). Анализ показал, что частота ремиссий при Ph-позитивном варианте существенно ниже, чем при Ph-негативном: 60 % против 85 %. Продолжительность ремиссии в группе острого лимфолейкоза с Ph-хромосомой не превышала 6 мес, т. е. она была в 2 раза короче, чем в среднем при остром лимфолейкозе. Эти результаты подтверждены в более поздних публикациях.
Эффективность лечения детей, больных острого лимфолейкоза, значительно выше, включая Ph-позитивный вариант.
Трансплантация костного мозга во время первой или второй ремиссий улучшает выживаемость при остром лимфолейкозе с Ph-хромосомой. Этот вариант острого лимфолейкоза относят в группу высокого риска независимо от других клинико-гематологических особенностей или наличия дополнительных хромосомных изменений. Выявление таких больных имеет жизненные показания, поскольку у них есть шанс длительного безрецидивного выживания только после трансплантации костного мозга, проведенной во время первой ремиссии.
Есть наблюдения, что Ph-позитивный лейкоз может иметь более благоприятный прогноз, если еще до лечения лейкоцитоз не увеличен. У таких пациентов изредка могут быть достигнуты стойкие длительные ремиссии без пересадки костного мозга, а с помощью интенсивной химиотерапии.
Очень важные результаты получены французскими гематологами, которые наблюдали 154 взрослых пациентов с Ph-позитивным остром лимфолейкозе. Трансплантацию костного мозга удалось провести 74 больным на 3-м месяце полной ремиссии, причем у 23 из них это была аутотрансплантация. Двенадцать больных пережили 3 года, из них 3 человека после аутототрансплантации. Большинство больных, переживших 3 года, живы, а шесть из них живут более 5. лет. Авторы считают, что самыми важными благоприятными прогностическими признаками при BCR-ABL-позитивном остром лимфолейкозе являются: разрыв в области m-BCR, а не в области M-BCR, и исчезновение транскрипта BCR-ABL после курса консолидации (НАМ). К сожалению, из-за возрастных ограничений пересадка костного мозга может быть осуществлена только в 30 % случаев Ph-позитивного острого лимфолейкоза.
Существенную роль в улучшении результатов лечения Ph-позитивного острого лимфолейкоза играют ингибиторы тирозинкиназ, в частности иматиниб. Разработаны новые программы, позволяющие получить гематологические ремиссии почти у всех (95 %) взрослых пациентов. За счет комбинирования разных доз иматиниба с химиопрепаратами удалось удлинить ремиссии и проводить трансплантации костного мозга у большего числа больных. В результате частота длительных ремиссий значительно повысилась, однако лечение этой формы лейкоза все еще нуждается в усовершенствовании. Огромное значение при поиске рациональной терапии придается показателям минимальной резидуальной болезни (МРБ).
Рекомендуется проводить лечение, руководствуясь показателями МРБ и добиваясь полной молекулярной ремиссии. Это существенно снижает риск рецидивов и повышает выживаемость.
Так, риск рецидивов был практически сведен к нулю у пациентов с Ph-позитивным острым лимфобластным лейкозом, у которых были получены полные молекулярные ремиссии после трансплантации костного мозга с последующей терапией иматинибом (монотерапия или в сочетании с другими препаратами) в отличие от больных, у которых молекулярные ремиссии не были достигнуты и в большинстве случаев развились ранние рецидивы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Олл с филадельфийской хромосомой что это
Острый лимфобластный лейкоз (ОЛЛ) — гетерогенная группа гемобластозов, развивающихся из самых молодых клеток лимфатического ряда. Эта группа состоит из отдельных подгрупп, каждая из которых в свою очередь гетерогенна.
Клоны клеток с хромосомными аномалиями обнаруживают примерно у 70—80 % пациентов, причем более чем в 30 % случаев это гипердиплоидные клоны, в 10 % — гиподиплоидные, в остальных — псевдодиплоидные.
Острый лимфобластный лейкоз (ОЛЛ) гораздо чаще наблюдается у детей и лиц молодого возраста, чем у пожилых. Средний возраст взрослых пациентов составляет около 30 лет. Мужчины болеют чаще, чем женщины.
Прогноз острого лимфобластного лейкоза у взрослых значительно хуже, чем у детей. Это коррелирует с возрастными различиями в частоте характерных аномалий кариотипа, т. е. при остром лимфобластном лейкозе у детей значительно чаще, чем у взрослых, встречаются хромосомные изменения, более благоприятные в прогностическом отношении, и наоборот — реже наблюдаются нарушения кариотипа, ассоциированные с плохим прогнозом. Особенно ярко возрастные различия проявляются при сравнении особенностей кариотипа острого лимфобластного лейкоза у детей и взрослых старше 60 лет.
Определенные особенности кариотипа важны для уточнения диагноза и прогнозирования ответа на терапию.
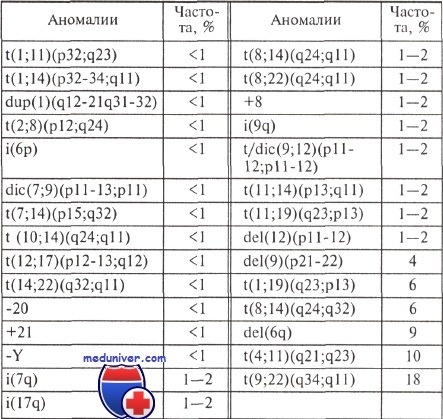
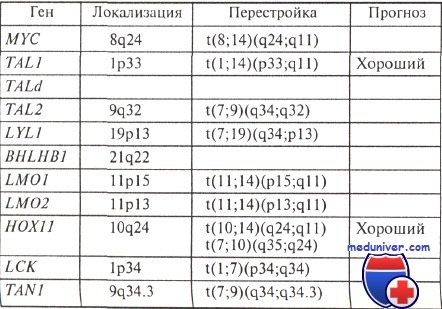
Основные повторяющиеся хромосомные перестройки при остром лимфобластном лейкозе
Хромосомные нарушения, наиболее характерные для острого лимфобластного лейкоза, представлены в таблице. Их частота вычислена S. Heim и F. Mitelman после объединения данных, полученных в разных цитогенетических лабораториях мира — всего около 6000 наблюдений. В таблице приведены не все, а только самые распространенные хромосомные аномалии, обнаруженные при остром лимфобластном лейкозе, но и они демонстрируют выраженную цитогенетическую гетерогенность этого заболевания. Большинство повторяющихся (неслучайных) аномалий наблюдается редко.
Необходимо отметить, что отдельные изменения кариотипа обнаруживают как при остром лимфобластном лейкозе, так и при других лимфоидных опухолях, другие изменения — исключительно при остром лимфобластном лейкозе. К первым относятся, в частности, перестройки хромосомных районов 14q11, 14q32, делеции длинного плеча хромосомы 6 и короткого плеча хромосом 9, 12 и 17. С другой стороны, t(9;22)(q34;q11), t(4;11)(q21;q23), t(1;19)(q23;p13) характерны для ОЛЛ, но не для других лимфопролиферативных заболеваний.
Еще одно общее замечание: В-клеточные лейкозы (в том числе и острые), а также лимфомы отличаются от Т-клеточных по спектру хромосомных изменений. Так, для новообразований В-клеточной природы характерны перестройки, затрагивающие локусы иммуноглобулиновых генов: гена Н-цепей иммуноглобулинов (14q32), L-цепей к (2р12) и h (2q11). В новообразованиях из Т-клеток нередко наблюдаются перестройки, затрагивающие гены Т-клеточных рецепторов (хромосомные участки 14q11, 7р15, 7q34).
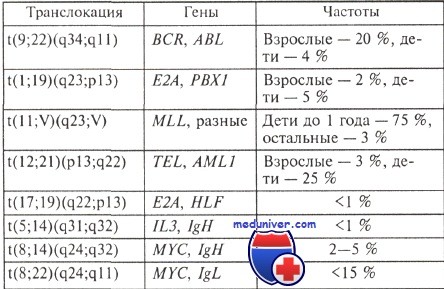
Хромосомные транслокации, характерные для В-клеточных острых лимфобластных лейкозов (ОЛЛ)
Частоты основных хромосомных перестроек, характерных именно для В- или Т-клеточных острых лимфобластных лейкозах, а также гены, вовлеченные в эти перестройки, приведены в таблицах.
Уже отмечалось, что частота отдельных характерных нарушений кариотипа различается при остром лимфобластном лейкозе у детей и взрослых. Это подтверждают данные таблице. Приведем конкретные примеры сначала по структурным изменениям, а затем по числовым.
Структурные аномалии: t(9;22) значительно чаще наблюдается у взрослых, a t(12;21) — у детей, причем первая крайне неблагоприятна в прогностическом отношении, а вторая — наоборот, предвещает хороший ответ на лечение в подавляющем большинстве случаев. Такие структурные аномалии, как перестройки хромосомного района 11q23, ассоциированные нередко с плохим прогнозом, часто наблюдаются у детей до 6 мес, их частота с возрастом понижается; у пожилых людей они редки.
Числовые изменения: клоны клеток с числом хромосом более 50 прогностически благоприятные, встречаются у детей значительно чаще, чем у взрослых: 25—30 и 5 % соответственно.
Хромосомные транслокации, характерные для Т-клеточных острых лимфобластных лейкозов (ОЛЛ)
Числовые нарушения кариотипа и прогноз острого лимфобластного лейкоза (ОЛЛ)
Числовые изменения кариотипа имеют большое значение для прогнозирования острого лимфобластного лейкоза. Уже отмечалось, что вариант острого лимфобластного лейкоза со значительным увеличением числа хромосом (более 50) имеет относительно благоприятный прогноз: 80—90 % больных переживает пятилетний срок с момента постановки диагноза, однако выявление некторых структурных перестроек в клетках лейкозного клона с такими числовыми нарушениями может ухудшить прогноз.
В отличие от острого лимфобластного лейкоза с гипердиплоидными клонами лейкозы, ассоциированные с гиподиплоией, имеют обычно плохой прогноз: только 30 % больных остается в живых по истечении 2 лет от момента постановки диагноза. Еще более неблагоприятен прогноз при острых лейкозах с так называемым окологаплоидным числом хромосом, при которых каждая клетка содержит 26—28 хромосом. В таких клетках вместо большинства хромосомных пар остается по одному гомологу; сохранено по два гомолога только в 10-й, 14-й, 18-й и 21-й парах.
Неблагоприятен прогноз и в случаях с околотетраплоидными клонами. Следует отметить, что окологаплоидный и околотетраплоидные клоны клеток редко наблюдаются при остром лимфобластном лейкозе — не более 1—2 % случаев.
Остановимся на отдельных структурных аномалиях кариотипа, характерных для острого лимфобластного лейкоза.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лимфобластный лейкоз, осложненный филадельфийской хромосомой. Справка
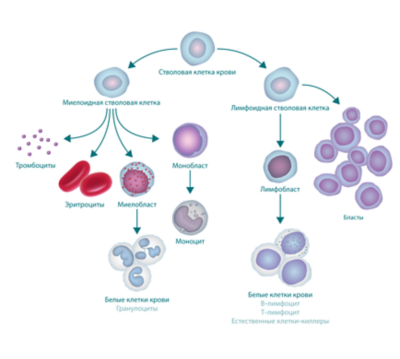
Лейкоз (лейкемия) является злокачественным заболеванием белых кровяных телец. Заболевание возникает в костном мозге, а затем распространяется в кровь, лимфатические узлы, селезенку, печень, центральную нервную систему (ЦНС) и другие органы. Лейкоз может возникнуть как у детей, так и у взрослых.
Лейкоз является сложным заболеванием и имеет много различных типов и подтипов.
Лимфобластный лейкоз (острый лимфолейкоз) делится на два вида: В-линейный и Т-линейный, в зависимости от типа клеток – лимфоидных предшественников. По большей части, при остром лимфобластном лейкозе поражаются В-лимфоциты (примерно в 85% случаев), отвечающие за образование антител в организме.
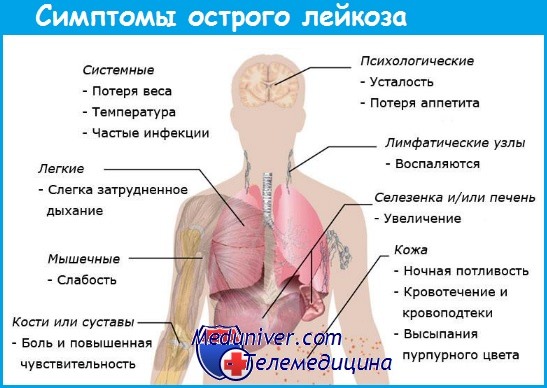
Симптомы острого лимфобластного лейкоза
Синдром интоксикации – слабость, лихорадка, недомогание, потеря веса. Лихорадка может быть связана и с наличием бактериальной, вирусной, грибковой или протозойной (реже) инфекцией.
Анемический синдром – бледность, слабость, тахикардия, кровоточивость слизистых полости рта, геморрагический синдром на коже, бледность. Слабость возникает в результате анемии и интоксикации.
Дыхательные нарушения, связанные с увеличение лимфоузлов средостения, которые могут привести к дыхательной недостаточности. Этот признак характерен для Т-линейного ОЛЛ.
Могут появиться кровоизлияния в сетчатку глаза, отек зрительного нерва. При офтальмоскопии могут обнаруживаться лейкемические бляшки на глазном дне.
Из-за сильно сниженного иммунитета любое повреждение кожи является очагом инфекции.
Филадельфийская хромосома – это аномальная хромосома, редко встречающаяся у больных с острым лимфобластным лейкозом и образующаяся вследствие переноса части 9 хромосомы на 22. Такое слияние влечет за собой образование аномального протеина, играющего значительную роль в процессе превращения нормальной клетки в злокачественную. Данная хромосома встречается при нескольких типах лейкозов детей и взрослых.
Лечение острых лейкозов у взрослых
Острый лейкоз у взрослых – это не одно заболевание, а несколько, и больные с различными подтипами лейкоза неодинаково отвечают на лечение.
Выбор терапии основывается как на конкретном подтипе лейкоза, так и на определенных характеристиках болезни, которые называются прогностическими признаками. Эти признаки включают: возраст больного, количество лейкоцитов, ответ на химиотерапию и сведений о том, лечился ли ранее этот больной по поводу другой опухоли
Химиотерапия
Под химиотерапией подразумевается применение препаратов, уничтожающих опухолевые клетки. Обычно противоопухолевые препараты назначаются внутривенно или внутрь (через рот). Как только препарат поступает в кровоток, он разносится по всему организму.
Трансплантация стволовых клеток (ТСК)
Трансплантация стволовых клеток позволяет врачам использовать высокие дозы противоопухолевых препаратов с целью повышения эффективности лечения. И хотя противоопухолевые препараты разрушают костный мозг больного, пересаженные стволовые клетки помогают восстановить клетки костного мозга, продуцирующие клетки крови.
Лучевая терапия (использование рентгеновских лучей высоких энергий) играет ограниченную роль при лечении больных лейкозами.
Оперативное лечение больных лейкозом, в отличие от других видов злокачественных опухолей, как правило, не используется.
Материал подготовлен на основе информации открытых источников
Острый лимфобластный лейкоз (ОЛЛ)
Что такое острый лимфобластный лейкоз?
виды лимфоцитов
Существует два вида лимфоцитов: В-лимфоциты и Т-лимфоциты. ОЛЛ может развиваться в любом из них, поэтому случаи ОЛЛ также подразделяют на B-клеточный ОЛЛ или T-клеточный ОЛЛ. Наиболее распространенным является В-клеточный ОЛЛ.
подвиды ОЛЛ
ОЛЛ имеет несколько подвидов. Во многих случаях врачи, определяя лечение, учитывают подвид ОЛЛ и сопряженную группу риска. Подробнее см. в разделе, посвященном лечению.
Подвиды ОЛЛ (Всемирная организация здравоохранения, 2016 г.)
В-клеточный лимфобластный лейкоз
В-клеточный лимфобластный лейкоз, без специфических характеристик
В-клеточный лимфобластный лейкоз с рецидивирующими генетическими нарушениями
В-клеточный лимфобластный лейкоз с транслокацией хромосом 9 и 22 (положительный по филадельфийской хромосоме ОЛЛ)
B-клеточный лимфобластный лейкоз с транслокацией KMT 2A
В-клеточный лимфобластный лейкоз с транслокацией хромосом 12 и 21 (ETV6-RUNX1)
В-клеточный лимфобластный лейкоз у детей с более чем 50 хромосомами
В-клеточный лимфобластный лейкоз у детей с 46 нормальными хромосомами (гиподиплоидия)
В-клеточный лимфобластный лейкоз с транслокациями хромосом 5 и 14 (IL3-IGH)
В-клеточный лимфобластный лейкоз с транслокацией хромосом 1 и 19 (TCF3-PBX1).
В-клеточный лимфобластный лейкоз/лимфома (Ph-подобный)
В-клеточный лимфобластный лейкоз/лимфома с iAMP21
Т-клеточный лимфобластный лейкоз
Острый лимфобластный лейкоз из ранних предшественников Т-клеток
Лимфобластный лейкоз/лимфома из естественных клеток-киллеров (ЕК)
ОЛЛ нарушает процесс созревания разновидности белых клеток крови, называемой лимфоцитами. В костном мозге пациентов с ОЛЛ содержится слишком много незрелых белых клеток крови (бластов). Такие клетки не способны полноценно функционировать. Они замещают собой нормальные лейкоциты, эритроциты и тромбоциты.
ОЛЛ является наиболее распространенным онкологическим заболеванием у детей В США ОЛЛ ежегодно диагностируется у порядка 3000 человек моложе 20 лет. Чаще всего заболевание развивается у детей в возрасте от 2 до 5 лет, но также встречается и у детей старшего возраста и подростков. У мальчиков оно возникает несколько чаще, чем у девочек.
Признаки и симптомы острого лимфобластного лейкоза
Возможные признаки и симптомы ОЛЛ:
Диагностика острого лимфобластного лейкоза
Для диагностики лейкоза требуется провести исследование костного мозга. Подозрение на лейкоз может возникнуть после медицинского осмотра, изучения истории болезни и оценки результатов анализа крови. У детей с лейкозом обычно повышено количество белых кровяных телец.
Медицинский осмотр и изучение истории болезни
Сначала врач проводит медицинский осмотр и изучает историю болезни пациента. В ходе медицинского осмотра врач проверяет общие показатели здоровья, в том числе наличие признаков заболевания — уплотнений или всего, что кажется необычным. Проводится тщательный осмотр глаз, ротовой полости, кожи и ушей. Может быть выполнено исследование состояния центральной нервной системы. При пальпации брюшной полости пациента врач проверяет, не увеличена ли в размере селезенка или печень.
Изучая историю болезни, врачи смотрят на наличие врожденных патологических состояний, которые могут способствовать развитию заболевания. Тем не менее, исследования показали, что только в 8–10% случаев болезнь у детей является наследственной. И сам факт наличия генетического заболевания не означает, что у человека обязательно разовьется опухоль.
Возможные факторы риска:
Наличие определенных врожденных патологических состояний:
Анализы крови
Общий клинический анализ крови
Врачи назначат анализ крови, называемый общим клиническим анализом крови. При этом берут образец крови и определяют количество эритроцитов и тромбоцитов, количество и вид лейкоцитов, количество гемоглобина в эритроцитах и пропорцию эритроцитов в образце крови. При лейкозе в крови может содержаться слишком много белых кровяных телец, многие из которых будут бластами — ранними предшественниками клеток крови. У здоровых детей они обычно обнаруживаются только в костном мозге.
Биохимический анализ крови
В образце крови измеряют количество определенных веществ, выделяемых в кровь органами и тканями организма. Необычное (выше или ниже нормы) количество вещества может являться признаком заболевания.
Подозрение на лейкоз может возникнуть после медицинского осмотра, изучения истории болезни и оценки результатов анализа крови.
Исследования костного мозга
Результаты исследований костного мозга, таких как пункция и биопсия костного мозга, используют для подтверждения онкологического диагноза и точного определения заболевания. Многим детям эту процедуру проводят во сне (под наркозом). Если пациент бодрствует во время процедуры, ему дают подходящее болеутоляющеесредство..
Костномозговая пункция: с помощью тонкой иглы врачи возьмут образец костного мозга из тазовой кости. Патологоанатом под микроскопом проверит образец костного мозга на наличие признаков опухоли.
На этом микроскопическом изображении показан нормальный, здоровый костный мозг.
На этом микроскопическом изображении показан костный мозг пациента с острым лимфобластным лейкозом.
Биопсия костного мозга: врачи извлекут небольшой фрагмент костной ткани для определения степени распространения опухоли в костном мозге. Обычно биопсия проводится непосредственно до или сразу после пункции.
Как выполняют пункцию/биопсию костного мозга?
Для диагностики лейкоза требуется провести исследование костного мозга.
При обнаружении опухолевого процесса проводят дополнительные анализы для точного определения вида заболевания. Используют такие исследования:
Иммунофенотипирование
Такими лабораторными анализами являются иммуногистохимическое исследование и проточная цитометрия.
Цитогенетический анализ
Одним из применимых анализов является FISH-анализ (флуоресцентная гибридизация in situ). В ходе этого анализа изучаются гены или хромосомы в клетках и тканях. Фрагменты ДНК, содержащие флуоресцентный краситель, изготавливают в лаборатории и добавляют в клетки или ткани на предметном стекле. Когда эти фрагменты ДНК прикрепляются к определенным генам или областям хромосом на предметном стекле, они становятся различимы.
Молекулярно-генетическое тестирование
Врач порекомендует провести лабораторные анализы для выявления специфических генов, белков и других факторов, влияющих на развитиелейкоза.. Такое исследование важно, поскольку онкозаболевания вызваны ошибками (мутациями) в генах клетки. Выявление этих ошибок способствует диагностике конкретного подвида лейкоза. На основе этой информации врачи могут выбирать варианты лечения, соответствующие конкретному случаю. Детям, у которых лейкоз вызван мутациями с благоприятным прогнозом, назначают менее токсичное лечение. И наоборот, врачи могут назначать более интенсивное лечение, еслилейкозвызван наличием мутаций, имеющих менее благоприятный прогноз. Могут быть выявлены мутации, для которых имеются специальные направленныеметодылечения.
Исследования, определяющие степень распространения заболевания:
Люмбальная пункция
Рентгенография грудной клетки
Рентгеновское излучение — это тип пучка энергии, который способен проходить сквозь тело и, попадая на пленку, создавать изображение областей внутри тела на экране компьютера или специальной пленке. Рентгенографию грудной клетки проводят для того, чтобы определить, есть ли новообразование внутри грудной клетки.
Лечение острого лимфобластного лейкоза
Благодаря недавним достижениям в лечении ОЛЛ существует много различных вариантов лечения. Врачи все чаще могут адаптировать лечение для отдельных пациентов в зависимости от их группы риска.
Группа риска
Группа риска означает вероятность того, что опухоль пациента не будет поддаваться лечению (резистентная опухоль), либо заболевание вернется после первоначальной реакции на лечение (рецидив). Пациентам в группах низкого риска обычно проводят менее интенсивную терапию, которая тем не менее успешно справляетсяс опухолью.. Для пациентов в группах высокого риска обычно применяют более агрессивные методы лечения.
Группу риска определяют следующие факторы:
минимальная остаточная болезнь (МОБ)
Минимальная остаточная болезнь (МОБ) — это термин используется, когда бластных клеток в костном мозге так мало, что их невозможно обнаружить с помощью микроскопа. Высокочувствительные тесты, такие как проточная цитометрия, полимеразная цепная реакция (ПЦР) и секвенирование следующего поколения, способны обнаружить 1 бластную клетку на 10 000–100 000 нормальных клеток костного мозга. МОБ-положительные пациенты (более 1 клетки на 10 000 после завершения первой фазы лечения ОЛЛ (индукция)) подвержены наивысшему риску рецидива.