Анапластическая олигодендроглиома
Эпидемиология анапластической олигодендроглиомы
Этиология и факторы риска развития анапластических глиом
Диагностика анапластической олигодендроглиомы
ПЭТ при анапластической олигодендроглиоме
Несмотря на то, что МРТ является «золотым стандартом» диагностики анапластических глиом, в ряде случаев полученной с его помощью информации может быть недостаточно для принятия клинического решения. Вспомогательной и высокоинформативной методикой является позитронно-эмиссионная томография, позволяющая оценивать интенсивность накопления радиофармпрепарата и косвенно степень биологической активности (злокачественность) опухоли. С этой целью используются различные радиофармпрепараты (трейсеры). В настоящее время наиболее широко распространена методика ПЭТ-КТ с 11С-метионином.
Более подробно показания к исследованию и интерпретация результатов описаны в разделе ПЭТ-КТ.
Следует помнить, что олигодендроглиомы и анапластические олигодендроглиомы имеют более высокий индекс накопления радиофармпрепарата, чем другие опухоли идентичного grade.
Клиническая картина анапластической олигодендроглиомы
Морфогенетическая диагностика анапластической олигодендроглиомы
Лечение анапластической олигодендроглиомы
Для анапластических олигодендроглиом стандартом лечения является хирургия + лучевая терапия в суммарной общей дозе (СОД) 54-60 Гр, разбитая на фракции по 1,8-2 Гр.
Химиотерапия анапластических олигодендроглиом
АО являются высокочувствительными к химиотерапии опухолями.
Первые статьи, посвященные чувствительности АО к химиотерапии, посвящены результатам лечения пациентов по схеме PCV (прокарбазин, винкристин, нитрозомочевина) или с применением темозоломида.
Вопрос о том, какой режим химиотерапии более эффективен, пока остается без четкого ответа. К настоящему времени не проведено исследований, способных представить убедительные результаты сравнения химиотерапии в этих 2 режимах для рецидивов олигодендроглиальных опухолей. Явным преимуществом темозоломида является меньшая выраженность побочных эффектов, заключающихся в основном в умеренной миелосупрессии и легко контролируемой тошноте/рвоте. С этой точки зрения использование темозоломида более предпочтительно и потому вошло в рутинную практику большинства клиник.
«Вторая линия» химиотерапии другими агентами
Лишь несколько агентов использовались в качестве второй линии терапии для АО – паклитаксел, CPT-11, карбоплатин, этопозид+цисплатин. Последняя схема, этопозид+ цисплатин, показала низкую эффективность (с учетом очень небольшого числа пациентов в исследуемой группе) – 1/3 пациентов находились в безрецидивном периоде через 6 месяцев и все продемонстрировали прогрессию по истечении года. Недостатком некоторых из названных режимов (например, паклитаксел, CPT-11) является тот факт, что их метаболизм протекает с вовлечением цитохрома CYP3A4, активного которого может быть индуцирована противоэпилептическими препаратами.
Препарат иматиниб, ингибитор PGFR-рецептора тирозин-киназы, не продемонстрировал значимой эффективности в химиотерапии ОДГ или АО
Ингибиторы ангионеогенеза
Несколько исследований посвящено изучению эффективности бевацизумаба – моноклонального антитела против циркулирующего сосудистого эндотелиального фактора роста (VEGF)-A у пациентов с рецидивами АО. Причиной для проведения этих исследований были результаты аналогичных научных работ с вовлечением пациентов с глиобластомами, где был зарегистрирован достаточно высокий ответ на лечение; продолжительность жизни пациентов при этом была не столь впечатляющей. По-видимому, это можно объяснить снижением патологически высокой опухолевой сосудистой проницаемости на фоне лечения, что проявлялось уменьшением контрастирования и расценивалось как отсутствие рецидива.
Олигодендроглиома
Олигодендроглиома – опухоль из важных вспомогательных клеток нервной ткани – нейроглии. Клетки, из которых происходит опухоль, называются олигодендроцитами. Они участвуют в образовании и функционировании миелиновой оболочки.
Олигодендроглиомы встречаются в 2-5% от всех первичных опухолей головного мозга. Это относительно редкая глиальная опухоль, еще более редкий – несмешанный вид по гистологии.
Встречаются среди всех возрастов, наиболее часто поражает людей в возрастном промежутке 35-45 лет. Статистика демонстрирует, что наличие опухоли наблюдается чаще у лиц мужского пола.
В настоящее время неизвестна истинная причина возникновения данной опухоли, обнаружены генетические мутации, но пока не изучены достаточно хорошо. Генетические исследования часто регистрируют мутацию в гене TCF12 и хромосомах 1p/19q.Опухоль растет медленно, может клинически слабо проявляться до 5 лет.
Прорастает в белом веществе головного мозга и может достигать крупных размеров.
Из особенностей следует отметить отсутствие капсулы опухоли и кровоизлияний в опухоль.
Классификация по морфологии
По морфологической классификации ВОЗ, олигодендроглиома II степени злокачественности.
Для анапластической олигодендроглиомы характерна III степень злокачественности по ВОЗ, она более агрессивна и грозит неблагоприятными последствиями.
Существует еще смешанный вариант – олигоастроцитома, она представлена олигодендроглиомой и астроцитомой, II степень злокачественности по ВОЗ. Это промежуточный вариант новообразования.
При злокачественной форме, метастазы встречаются в 8-14%, и симптоматически проявляются очень редко.
Симптомы
Диагностика
Центр нейрохирургии Медси обладает высокотехнологичным оборудованием для проведения диагностики олигодендроглиомы.
Если опухоль диагностируют как можно раньше, то прогноз будет достаточно благоприятным.
Относительно частым и характерным признаком могут служить кальцинаты в опухоли, они видны на МРТ И КТ.
Некоторые случаи требуют проведения дополнительных методов нейровизуализации. Они показывают и функциональные характеристики опухоли. К таким методам можно отнести ангиографию, спектроскопию, трактографию, трехмерную объемную волюметрию.
Они активно используются опытными специалистами центра нейрохирургии Медси.
При необходимости одновременно с операцией применяют нейрофизиологический мониторинг, нейронавигацию, флюоресцентную микроскопию. Эти методы способствуют более безопасному вмешательству.
Лечение
Всемирно признанным и наиболее эффективным методом является оперативное лечение.
В каждом конкретном случае необходим индивидуальный подход. Для того чтобы правильно его выбрать, наши высоко квалифицированные нейрохирурги постоянно совершенствуются. Они получают опыт в клиниках внутри страны и в мировых клинических центрах.
Квалифицированный персонал центра обеспечит медицинскую помощь на всех этапах лечения: подготовки, операции, послеоперационной реабилитации.
В послеоперационном периоде могут понадобиться препараты останавливающие повторное появление и рост опухоли.
Безрецидивный период может длится до 5 лет при своевременном обращении.
ЗАДАЙТЕ ВОПРОС запишитесь на приём
Запишитесь на консультацию врача-нейрохирурга по телефону:
Глиома головного мозга: симптомы и лечение
Глиома головного мозга представляет собой наиболее часто встречающийся вид опухоли, растущий из глиальной ткани, которую составляют вспомогательные клетки нервной системы. На долю глиом приходится около 60% всех опухолей, локализованных в головном мозге. Название разновидностей глиом – астроцитом, эпендимом и других происходит от названия клеток, образующих опухоль.
Услуги по диагностике и лечению глиомы головного мозга предлагает ведущий многопрофильный медицинский центр Москвы – Юсуповская больница. Положительные результаты лечения достигаются благодаря высокому профессионализму врачей центра онкологии и передовым технологиям, которые применяются для борьбы с опухолями головного мозга.
Классификация
Степени
Существует классификация ВОЗ, согласно которой глиомы подразделяются на четыре степени:
Симптомы
Симптоматика глиомы головного мозга зависит от локализации опухоли, её размеров, она состоит из общемозговых и очаговых симптомов.
Наиболее часто глиома головного мозга проявляется упорными и постоянными головными болями, при которых у больных возникает тошнота и рвота, после которой не наступает облегчение, а также судорожным синдромом.
Помимо этого, в зависимости от того, какой отдел мозга поражен глиомой, у больных нарушается речь, ослабевают мышцы, может наблюдаться появление парезов и параличей рук или ног, лица и других частей тела. Может нарушаться зрительная или осязательная функция, координация походки и движений.
Может измениться психика, часто отмечается развитие поведенческих расстройств. Кроме того, у больных с глиомами мозга нарушается память и мышление. Вследствие нарушения циркуляции ликвора развивается внутричерепная гипертензия и гидроцефалия.
Диагностика
Диагностика глиомы головного мозга основывается на результатах тщательного неврологического обследования и других специальных диагностических исследований.
В первую очередь врач центра онкологии Юсуповской больницы проводит оценку состояния рефлексов и кожной чувствительности, двигательной функции конечностей. При наличии жалоб больного на ухудшение зрительной функции ему назначается консультация врача-офтальмолога.
Нервно-мышечная система оценивается с помощью инструментальных методов диагностики – электромиографии и электронейрографии. Кроме того, проводится люмбальная пункция, позволяющая выявить атипичные клетки в цереброспинальной жидкости. Данное исследование применяют также для проведения вентрикулографии и пневмомиелографии.
Огромное значение в диагностике опухолей мозга имеют современные методы визуализации, обеспечивающие получение послойного изображения тканей головного мозга. К ним относят компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ). Данные исследования считаются довольно безопасными и очень информативными, с их помощью определяется локализация, размер, форма и структура новообразования.
Для определения смещения срединных структур головного мозга проводится ультразвуковое исследование мозга (М-эхо).
Дополнительно может быть назначено проведение церебральной контрастной ангиографии (рентгеновского исследования сосудов мозга), электроэнцефалографии, сцинтиграфии и ПЭТ.
Лечение
Как любое злокачественное опухолевое образование, глиома головного мозга лечится тремя основными методами, которые используются в современной онкологии, – с помощью хирургического вмешательства, лучевой терапии (в том числе радиохирургии) и химиотерапии.
Золотым стандартом лечения глиомы головного мозга является хирургическое лечение. При условии операбельности опухоли проводится операция по удалению новообразования.
До операции и после неё проводится лучевая терапия. При неоперабельных опухолях (если глиома локализована в труднодоступном месте) данный метод применяется как отдельный. На сегодняшний день традиционную лучевую терапию заменила стереотаксическая – радиохирургия.
Химиотерапевтическое лечение глиомы может применяться как в дооперационный, так и в послеоперационный период.
Хирургическое лечение
Операция по удалению злокачественной глиомы является открытой, предполагающей трепанацию черепа, при которой вскрывается черепная коробка. Основная цель хирургического вмешательства – удалить максимальный объем опухоли, оставив нетронутыми здоровые ткани головного мозга, тем самым предотвращая неврологические нарушения. Определенная локализация глиом позволяет достичь эффекта хирургического лечения до 98%.
Ни одна операция по удалению опухоли не гарантирует стопроцентного результата, так как всегда имеется вероятность, что в тканях головного мозга остались раковые клетки. Однако хирургическое вмешательство обеспечивает устранение сдавления окружающих тканей головного мозга и симптоматики глиомы, а также восстановление циркуляции ликвора, если имеется внутричерепная гипертензия.
Эффективность хирургического лечения глиомы мозга во многом зависит от мастерства и опыта оперирующих специалистов. Лечение опухолей головного мозга в центре онкологии Юсуповской больницы проводится с применением высокоточных томографов и нейронавигаторов, благодаря чему вероятность развития рецидива заболевания сводится к минимуму.
Лучевая терапия
Проведение лучевой терапии может быть назначено перед хирургическим вмешательством для уменьшения размеров опухоли перед её иссечением, либо после операции для уничтожения всех оставшихся опухолевых клеток.
Кроме того, данный метод может использоваться как самостоятельный при локализации опухоли в труднодоступном месте, что препятствует её хирургическому удалению. В таком случае лучевая терапия не способствует полному уничтожению опухоли, однако может значительно приостановить её рост.
Традиционная лучевая терапия сопровождается рядом нежелательных эффектов: у больных возникает тошнота, снижается аппетит, повышается утомляемость. В месте лучевого воздействия высока вероятность выпадения волос и развития лучевого дерматита. Как правило, побочные действия лучевой терапии проявляются через 10-14 дней после облучения.
Кроме того, известны и поздние осложнения радиоактивного облучения – у пациентов нарушается память в разной степени, может развиться радиационный некроз (вокруг омертвевших тканей опухоли образуется рубцовая ткань).
Радиохирургия
Ввиду того, что хирургическое лечение опухолей головного мозга не является гарантом полного излечения, после операции может случится рецидив заболевания. Поэтому целесообразно применение дополнительных методов лечения – лучевой терапии и химиотерапии. Как правило, рецидивы локализуются на границах здоровой ткани с областью, где было удалено новообразование. В таких случаях рекомендуется использовать радиохирургию: кибер-нож, гамма-нож, новалис.
Радиохирургия является инновационной методикой лучевой терапии, суть которой заключается в облучении глиомы пучком радиации с различных углов, что обеспечивает попадание радиации на опухоль и минимальное облучение мягких тканей.
В ходе процедуры положение головы больного и локализация опухоли постоянно контролируется с помощью компьютерной или магнитно-резонансной томографии, благодаря чему пучок радиации направляется исключительно на злокачественное новообразование.
Данный метод отличается неинвазивностью, так как никаких разрезов для его выполнения не требуется. Благодаря этому отсутствует риск развития интраоперационных осложнений и побочных эффектов, связанных с традиционной лучевой терапией.
Важно понимать, что эффект от лучевой терапии наступает постепенно, в отличии от хирургического вмешательства. Однако радиохирургия зачастую является единственным альтернативным методом лечения неоперабельных глиом головного мозга.
Лечение глиомы в Юсуповской больнице
Врачи-онкологи Юсуповской больницы владеют колоссальным опытом и эффективными методиками лечения онкологических недугов. Для каждого пациента составляется индивидуальная программа лечения, основанная на результатах тщательного диагностического обследования. Центр онкологии Юсуповской больницы оснащен инновационным оборудованием для проведения качественной диагностики и лечения глиом и других опухолей головного мозга.
Запись на консультацию онколога проводится по телефону Юсуповской больницы или онлайн на сайте через форму обратной связи. Врач-координатор ответит на все ваши вопросы и расскажет о стоимости медицинских услуг и условиях госпитализации пациента.
Олигодендроглиома головного мозга что это
а) Определение:
• Хорошо дифференцированная опухоль, характеризующаяся медленным, но и диффузно-инфильтративным ростом с распространением на кору и субкортикальные отделы
1. Общие характеристики олигодендроглиомы:
• Лучший диагностический критерий:
о Частично кальцифицированное объемное образование, распространяющееся на кору и субкортикальное белое вещество, выявляемое у лиц среднего возраста
• Локализация:
о Как правило, распространяется на субкортикальное белое вещество (БВ) и кору
о Большинство (85%) имеют супратенториальную локализацию, распространяются на БВ больших полушарий:
— Наиболее частая локализация-лобная доля (50-65%)
— Могут поражаться височная, теменная или затылочная доли
— Редко: задняя черепная ямка
— Чрезвычайно редко: внутрижелудочковая, первичная лепто-менингиальная локализация, поражение ствола головного мозга, спинного мозга
• Морфология:
о Инфильтрирующее окружающие структуры объемное образование, которое внешне кажется хорошо отграниченным от них
2. КТ при олигодендроглиоме:
• Бесконтрастная КТ:
о Объемное образование смешанной КТ-плотности (гипо-/изо-денсное), распространяющееся на кору полушария головного мозга
о Большинство характеризуются кальцификацией узлового или мультиочагового характера (70-90%) о Часто наблюдается кистозная дегенерация (20%)
о Геморрагический компонент, отек нехарактерны О Возможно расширение, ремоделирование и эрозирование костей свода черепа
• КТ с контрастированием:
о В 50% случаев отмечается контрастное усиление образования о Степень контрастирования варьирует от его отсутствия до высокой
4. Радионуклидная диагностика. ПЭТ:
о Характер поглощения ФДГ аналогичен нормальному белому веществу
о При исследованиях с 11 С-метионином были выявлены заметные различия его поглощения между высокодифференцированной и анапластической олигодендроглиомами
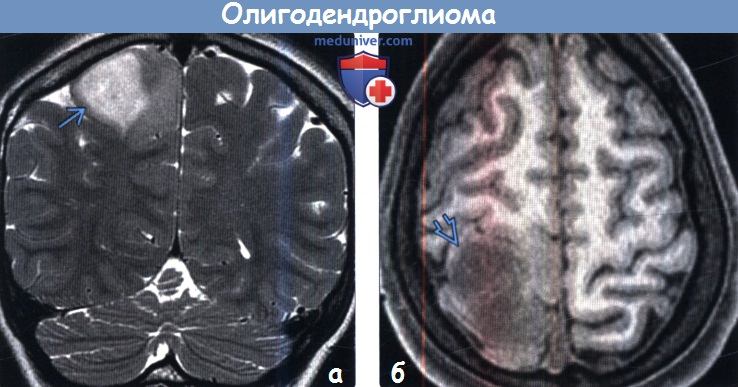
(б) MPT, Т1-ВИ, аксиальный срез: у того же пациента определяется гипоинтенсив-ное объемное образование, распространяющееся на кору и глубокое белое вещество правой лобно-теменной области. После введения контраста его накопления образованием выявлено не было. Около 50% олигодендроглиом grade II характеризуются контрастированием.
в) Дифференциальный диагноз олигодендроглиомы:
2. Диффузная астроцитома низкой степени злокачественности:
• Кальцификация наблюдается менее часто
• Обычно поражается белое вещество, кора относительно сохранна
• Может быть неотличима от олигодендроглиомы
3. Ганглиоглиома:
• Обычно поражается височная доля, локализуется в коре
• Резко отграниченное от окружающих структур кистозное образование с контрастирующимся узловым солидным компонентом
• Часто наблюдается Са ++
• Дети, молодые взрослые
4. Дизэмбриопластическая нейроэпителиальная опухоль (ДНЭО):
• Резко отграниченное от окружающих структур образование в структуре коры
• Гетерогенная структура, «пенистый» внешний вид
• Вариабельные степень и характер контрастирования
• Дети, молодые взрослые
5. Плеоморфная ксантоастроцитома (ПКА):
• Супратенториальное объемное образование в структуре коры, часто наблюдается дуральный «хвост»
• Часто состоит из кистозного и узлового солидного пристеночного компонента, но может быть и солидным
• Контрастированный узловой компонент примыкает к пиальной поверхности
• Дети, молодые взрослые
6. Церебрит:
• Гиперинтенсивный на Т2-ВИ сигнал и фрагментарное контрастирование
• Характерно ограничение диффузии
7. Ишемический инсульт:
• Характерно соответствие бассейнам кровоснабжения (СМА, ПМА, ЗМА)
• Ограничение диффузии в острой/подострой стадии
• Вовлечение как серого, так и белого вещества, часто клиновидная форма
• Контрастирование коры гириформного характера в подострой стадии
8. Артериовенозная мальформация (АВМ):
• Типичный внешний признак-множественные расширенные участки потери сигнала за счет эффекта потока
• Часто наблюдается кальцификация
• При тромбозе может быть неотличима от олигодендроглиомы
9. Герпетический энцефалит:
• Ограничивается поражением лимбической системы, височных долей
• Часто наблюдаются продукты распада крови и контрастирование
• Типично острое начало
2. Стадирование и классификация олигодендроглиомы:
• II степень злокачественности по классификации ВОЗ (grade II)
• Анапластическая олигодендроглиома = grade III:
о Митозы, микроваскулярная пролиферация ± некроз
• Олигодендроглиомы характеризуются более благоприятным прогнозом, чем астроцитомы той же степени злокачественности
3. Макроскопические и хирургические особенности:
• Солидные инфильтрирующие окружающие структуры участки поражения коры головного мозга/субкортикального БВ
• Хорошо дифференцируются от окружающих структур, серовато-розовый цвета, мягкое, неинкапсулированное объемное образование
• Часто Са++; ± кистознаядегенерация, геморрагический компонент
4. Микроскопия:
• Умеренная целлюлярность, редкие митозы
• Округлые гомогенные ядра и светлая цитоплазма:
о Паттерн «яичницы» и «медовых сот», вероятно, является артефактом, перинуклеарное гало
• Может иметь плотную сеть ветвящихся капилляров
• MIB-1 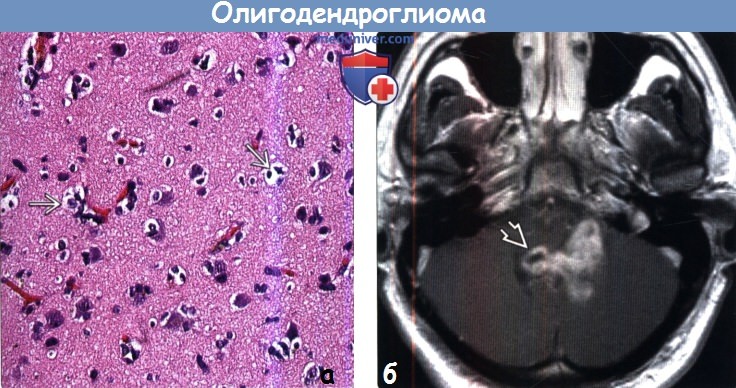
(б) МРТ, постконтрастное Т1-ВИ, аксиальный срез: определяется гетерогенное контрастирование объемного образования в задней черепной ямке с вовлечением IV желудочка. Несмотря на то, что визуализационные признаки имитируют эпендимому, при резекции данная опухоль оказалась олигодендроглиомой grade II.
д) Клиническая картина:
1. Проявления олигодендроглиомы:
• Наиболее частые признаки/симптомы:
о Судорожный синдром, головные боли, очаговые неврологические симптомы
о Пациенты имеют относительно давнюю историю симптомов
2. Демография:
• Возраст:
о Пик заболеваемости: четвертое и пятое десятилетия
• Пол:
о Небольшое преобладание у мужчин
• Эпидемиология:
о 5-10% первичных внутричерепных новообразований
о 5-20% всех глиом
о Третье по частоте глиальное новообразование
3. Течение и прогноз:
• Более благоприятный исход коррелирует с более молодым возрастом, локализацией в лобной доли, отсутствием контрастирования, полной резекцией, лучевой терапией после частичной резекции
• Неблагоприятный прогноз коррелирует с наличием некротического компонента, более высокой целлюлярностью, митотической активностью, ядерной атипией, клеточным плеоморфизмом, микроваскулярной пролиферацией
• Медиана выживаемости = 10 лет
• Пятилетняя выживаемость в 50-75% случаев
• Локальный рецидив встречается часто; метастазирование через СМЖ происходит редко
• Делеции 1р, 19q и IDHH+) связаны с более благоприятным прогнозом, лучшим ответом на химиотерапию
• Опухоли без мутации гена IDH1 считаются диким типом и ведут себя более агрессивно, характеризуются низкой выживаемостью
4. Лечение олигодендроглиомы:
• Хирургическая резекция является основным методом лечения
• ± адъювантная лучевая терапия и химиотерапия (темозоломид)
е) Диагностическая памятка:
1. Обратите внимание:
• При выявлении кальцифицированного объемного образования лобной доли предполагайте олигодендроглиому
• Олигодендроглиомы могут имитировать объемные образования коры (т.е. ДНЭО), хотя они обычно встречаются у молодых пациентов
2. Советы по интерпретации изображений:
• Олигодендроглиомы grade II не могут быть надежно отдифференцированы от grade III (АО) при рутинной визуализации
• Олигодендроглиомы являются наиболее распространенными внутричерепными опухолями, для которых характерна кальцификация
• Появление нового участка контрастирования в ранее не накапливающей контраст олигодендроглиоме предполагает прогрессию малигнизации опухоли
ж) Список литературы:
Редактор: Искандер Милевски. Дата публикации: 29.3.2019