Окклюзия пка что это такое
Показания к операции стентирования коронарных артерий
Планируя реваскуляризацию, в каждом случае следует оценить потенциальный риск и пользу ЧКВ в сравнении с альтернативными методами лечения (АКШ или медикаментозной терапии с модификацией факторов риска). А с пациентом и его семьей необходимо обсудить пользу и риск хирургической реваскуляризации (АКШ и ЧКВ) и медикаментозной терапии (необходимость двойной антитромбоцитарной терапии).
Присущие стентированию коронарных артерий техническая простота и низкая заболеваемость всегда выглядят привлекательно в сравнении с хирургическим лечением, но надо учитывать и негативные стороны ЧКВ: реальную вероятность развития рестеноза и возможность неполной реваскуляризации (восстановление кровотока не во всех стенозированных коронарных артериях).
Основными показаниями к реваскуляризации миокарда являются:
Инфаркт миокарда с подъемом сегмента ST.
Инвазивная коронарография c последующим переходом к чрескожному коронарному вмешательству показана всем пациентам (AHA/ACC, 2011г. Класс доказательства I).
Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST.
Наличие рефрактерной стенокардии, гемодинамической или электрической нестабильности является показанием к инвазивной коронарографии c последующим переходом к чрескожному коронарному вмешательству (AHA/ACC, 2011г. Класс доказательства I).
Стабильная ИБС.
Достижения в области техники, оборудования, стентов и лекарственной терапии сделало ЧКВ рутинной и безопасной процедурой, выполняемой у больных стабильной ИБС, при подходящей анатомии коронарных артерий. Риск смертности, связанной с процедурой ЧКВ при хронической ИБС – 0,5% (ESC, 2013г.). Основные показания – стенокардия, резистентная к медикаментозной терапии, и прогностически неблагоприятное поражение коронарного русла – проксимальные гемодинамически значимые стенозы коронарных артерий с сужениями на 75% и более.
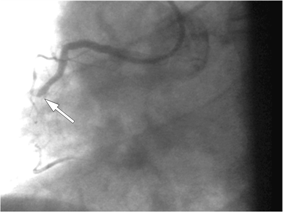
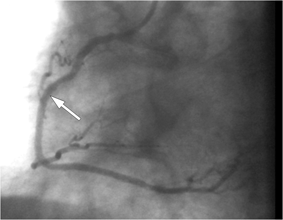
Клинический пример стентирования коронарных артерий. Коронарограмма пациентa N., 56лет.
Коронарограмма правой коронарной артерии (ПКА): окклюзия (полное сужение) средней трети ПКА. Стрелкой указано место окклюзии.
Коронарограмма ПКА после выполненной операции реканализации и стентирования средней трети ПКА. Стрелкой указана локализация стента.
Противопоказания к стентированию коронарных артерий.
Абсолютных противопоказаний к стентированию коронарных артерий нет. Основное противопоказание – невозможность назначения антитромбоцитарной терапии.
Относительные противопоказания: острая почечная недостаточность, хроническая почечная недостаточность, продолжающееся желудочно-кишечное кровотечение, лихорадка неясного генеза возможно инфекционного, нелеченный активный инфекционный процесс, острый инсульт, тяжелая форма анемии, злокачественная неконтролируемая артериальная гипертензия, выраженные электролитные нарушения, отсутствие контакта с пациентом в связи с психологическим состоянием или тяжелым заболеванием, тяжелая сопутствующая патология, при которой коронарография может осложнить течение заболевания, отказ пациента от необходимого дальнейшего лечения (коронарная ангиопластика, аорто-коронарное шунтирование, протезирование клапана), дигиталисная интоксикация, документированная анафилактическая реакция на контрастное вещество, тяжелые заболевания периферических сосудов, затрудняющие доступ в сосудистое русло, декомпенсированная застойная сердечная недостаточность или отек легких, тяжелая коагулопатия, эндокардит аортального клапана.
Следует учитывать, что большинство относительных противопоказаний может носить временный или обратимый характер. Поэтому, если проведение стентирования коронарных артерий можно отсрочить, тем самым можно значительно уменьшить риск развития осложнений.
Риски чрескожных коронарных вмешательств.
Несмотря на низкую частоту осложнений, ЧКВ является инвазивной манипуляцией, и ее проведение сопряжено с определенным риском.
Основные осложнения, встречающиеся при проведении ЧКВ, — это цереброваскулярные осложнения (0,22%), сосудистые осложнения (от 2%), летальный исход (1,27%), реакция на контрастное вещество (0,37%).
Частота смертности среди пациентов, подвергнутых плановому ЧКВ – 1,27%. Факторами, увеличивающие риск смерти от ЧКВ, являются возраст, сопутствующие заболевания (сахарный диабет, хроническая почечная недостаточность, хроническая сердечная недостаточность), многососудистое поражение коронарного русла. Экстренное ЧКВ при инфаркте миокарда с подъемом сегмента ST и кардиогенном шоке увеличиват риск до 4,81%.
Основным фактором, лимитирующим эффективность коронарного стентирования, является процесс рестенозирования. Рестеноз – повторное сужение просвета сосуда, приводящее к снижению кровотока. In-stent рестеноз – повторное сужение просвета коронарного сосуда внунтри стента.
Факторами риска рестеноза являются:
– генетическая предрасположенность к повышенной пролиферации неоинтимы;
– сахарный диабет;
– параметры пораженного сегмента: диаметр сосуда, длина повреждение, тип стеноза;
– особенности течения процедуры: протяженность повреждения сосуда, остаточная диссекция, количество имплантируемых стентов, диаметр стента и соотношение его площади с поверхностью сосуда.
Поиски путей эффективной профилактики рестенозирования начались с самого начала применения стентирования. Наибольшие результаты достигнуты при оптимизации характеристик стента и улучшения методики его имплантации. Все попытки системной фармакологической терапии не достигали серьезных успехов. За последнее время использование стентов с лекарственным покрытием показало явное их преимущество в борьбе с рестенозом. Подробнее о стентах с антипролиферативным покрытием и путях профилактики рестеноза.
Окклюзия артерий нижних конечностей
О заболевании
Облитерирующий атеросклероз артерий нижних конечностей – заболевание, характеризующееся непрерывно прогрессирующим атеросклеротическим поражением артерий нижних конечностей, приводящее к сужению их просвета и как следствие к нарушению кровоснабжения конечности. На фоне блокирования артериального русла может произойти некроз (отмирание) тканей, кровоснабжаемых пораженной артерией. Атеросклеротическое поражение артерий без правильного лечения заканчивается гангреной и ампутацией пораженной конечности.
Факторы риска атеросклеротического поражения сосудов нижних конечностей:
Симптомы
Интенсивность проявлений атеросклеротического поражения артерий нижних конечностей зависит от скорости развития патологии. При постепенной закупорке сосудов формируется коллатеральное (окольное) кровоснабжение, которое частично компенсирует возникшее нарушение притока крови к ноге. Клинические проявления возникают при сужении просвета артерии на 70% и более. Главным симптомом является перемежающаяся хромота, характеризующаяся быстрой утомляемостью, болью (часто распирающего характера) или ощущением тяжести в мышцах нижних конечностей при ходьбе на определенное расстояние. Больному требуется остановиться и подождать какое-то время, чтобы боль стихла. По мере все большей закупорки сосуда дистанция безболевой ходьбы уменьшается и в конечном итоге боль в ноге может появляться практически с первыми шагами или даже в покое. Прочими симптомами заболевания являются бледность и сухость кожи, похолодание кожи ног, обеднение волосяного покрова, гипотрофия мышц ноги (уменьшение её в объёме). Следующей стадией необратимо прогрессирующей закупорки артерий нижних конечностей являются трофические язвы и гангрена.
Внезапная закупорка артерии становится причиной появления тяжелой симптоматики. Признаками окклюзии артерий нижних конечностей являются:
Диагностика
Подозрения на атеросклеротическое поражение сосудов ног возникают у врача после объективного обследования пациента с характерными жалобами. Ангиохирург оценивает цвет и чувствительность кожи нижних конечностей, наличие пульса выше и ниже болезненного места, скорость кровообращения в предполагаемом месте окклюзии.
Уточнить диагноз и выявить локализацию позволяет инструментальная диагностика:
Атеросклероз подключичной артерии (окклюзия и стеноз)

Лечение закупорки (окклюзии) подключичной артерии только хирургическое, однако возможен как открытый, так и эндоваскулярный подход. Необходимость лечения определяется развитием хронической недостаточности кровообращения в руке и признаки нарушений мозгового кровообращения.
Причины возникновения и факторы риска
Причины развития атеросклероза подключичной артерии такие же как и других атеросклеротических бляшек. Чаще всего это высокий уровень холестерина, сахарный диабет, ожирение, курение. Поражения чаще всего встречаются в начальном отделе (проксимально) подключичной артерии, однако могут быть и в других сегментах.
Поражение подключичной артерии может быть связано с сдавлением ее между I ребром и ключицей (синдром сдавления на выходе из грудной клетки). Проксимальные поражения подключичной артерии могут протекать скрытно и обнаруживаются при измерении артериального давления на разных руках или пульсации. Однако нередко развиваются осложнения, связанные с кровообращением в руке или головном мозге.
Течение болезни
Атеросклеротическая окклюзия постепенно приводит к усугублению симптомов хронической артериальной недостаточности руки. Наступает постепенная атрофия мышц, возможно развитие нарушений мозгового кровообращения.
В целом окклюзия подключичной артерии мало угрожает продолжительности жизни, однако серьезно влияет на ее качество, поэтому лечение показано при наличии симптомов.
Заболевание можно разделить на несколько стадий:
I (компенсация). Изредка пациент жалуется на повышенную чувствительность к холоду, чувство онемения, слабость при физической нагрузке.
III – (декомпенсация). Постоянная артериальная недостаточность руки. Пациент жалуется на постоянное онемение руки, уменьшение объема плеча и предплечья по сравнению с другой стороной, снижением мышечной силы, невозможностью выполнения пальцами рук тонких движений.
IV – (трофические язвы и гангрена). Появляется синюшность кисти, отечность фаланг, трещины, трофические язвы, некрозы и гангрена пальцев рук.
К счастью, такие крайние проявления встречаются довольно редко.
Осложнения
Иногда могут возникать атероэмболические осложнения. Кусочки атеросклеротической бляшки могут переносится вниз по течению кровотока в руку. Это проявляется резким ухудшением кровообращения в кисти, посинением и болью в пальцах. При несвоевременной помощи может развиться омертвение пальца, что потребует его ампутации.
Прогноз
Без лечения атеросклеротическая окклюзия подключичной артерии приводит к постепенному снижению трудоспособности, увеличивается вероятность ишемического инсульта, гангрены кисти.
После восстановления кровообращения любым методом проблема полностью устраняется. Нормальный кровоток способствует нормальной деятельности руки и исключает синдром обкрадывания головного мозга.
Рецидивы после стентирования подключичной артерии возникают примерно в 10% случаев, за счет развития новых бляшек внутри стента (рестеноз). Если выполнялась операция сонно-подключичного шунтирования, то вероятность рецидива не более 2% случаев.
Опыт эндоваскулярного лечения ишемической болезни сердца у пациентов с хронически окклюзированными коронарными артериями
Хронически окклюзированные коронарные артерии составляют значительную часть коронарных поражений, выявляемых у пациентов с ишемической болезнью сердца (ИБС) при проведении диагностической коронароангиографии (КАГ) и, в определенной клинической ситуации,
Хронически окклюзированные коронарные артерии составляют значительную часть коронарных поражений, выявляемых у пациентов с ишемической болезнью сердца (ИБС) при проведении диагностической коронароангиографии (КАГ) и, в определенной клинической ситуации, требующих проведения реваскуляризации миокарда.
Так, окклюзированные коронарные артерии выявляются примерно у 40% пациентов, а коронарная ангиопластика на хронически окклюзированных коронарных артериях составляет 10—20% всех интервенционных процедур [1].
Многие авторы ссылаются на то, что при ангиопластике хронических окклюзий коронарных артерий процент успешных вмешательств ниже, тогда как время облучения больше и стоимость процедуры выше, чем при ангиопластике у больных со стенотическими поражениями [10].
В Научно-практическом центре интервенционной кардиоангиологии (НПЦИК) при проведении плановой диагностической КАГ также довольно часто обнаруживаются полные хронические окклюзии 1-2 или более коронарных артерий. В связи с чем нами было проведено исследование, целью которого явилась оценка эффективности эндоваскулярного лечения хронически окклюзированных коронарных артерий.
В НПЦИК в период с октября 1997 по декабрь 2002 гг. были осуществлены 380 попыток механической реканализации хронически окклюзированных коронарных артерий у 375 больных. При этом успешными процедуры были признаны у 253 больных (67,5%), которым реканализировали 258 сегментов. В 122 случаях (32,5%) процедура реканализации оказалась неэффективной.
Проводниковая реканализация и коронарная ангиопластика окклюзированной артерии выполнялись 107 больным на 107 сегментах; реканализация, транслюминальная баллонная ангиопластика (ТЛАП) и стентирование — 146 больным, которым был реканализирован 151 сегмент.
В нашем исследовании в 2 случаях (0,53%) имелись осложнения — разрыв коронарной артерии передней межжелудочковой ветви левой коронарной артерии (ПМЖВ) и правой коронарной артерии (ПКА), потребовавшие хирургического вмешательства — эмболизации и ушивания артерии соответственно. Оба пациента живы и выписаны из клиники.
В настоящем исследовании представлены результаты обследования и лечения 185 человек ИБС, которым была выполнена процедура реканализации хронически окклюзированной коронарной артерии и которые прошли контрольное обследование, включающее коронароангиографию.
Пациенты были разделены на 2 группы: у 146 человек проводилось стентирование 151 сегмента после реканализации хронически окклюзированной коронарной артерии, у 107 больных — проведена ТЛАП. В исследование не включались больные, у которых процедура осуществлялась в острой стадии инфаркта миокарда (ИМ), а также пациенты, перенесшие ранее процедуры на венечных сосудах.
Диагностику ИБС и ее форм проводили на основании тщательного сбора анамнеза, данных электрокардиографии (ЭКГ), холтеровского мониторирования ЭКГ, эхокардиографического исследования (ЭхоКГ), велоэргометрической пробы (ВЭМ), клинического и биохимического анализа крови (КФК, КФК-МБ, АСТ, ЛДГ, холестерина и липидного спектра крови). Для оценки состояния и степени поражения коронарных артерий, сократительной и функциональной способности миокарда левого желудочка (ЛЖ) всем пациентам выполняли селективную коронароангиографию и левую вентрикулографию (ВГ).
Показаниями для проведения эндоваскулярной процедуры являлись приступы стенокардии, признаки ишемии миокарда, по данным суточного мониторирования ЭКГ, а также положительные результаты нагрузочных проб.
Клиническая характеристика пациентов представлена в таблице. В подавляющем большинстве случаев наблюдался III функциональный класс (ФК) стенокардии напряжения — 60,0 и 72,0% в 2 группах соответственно. Стенокардия напряжения I ФК в обеих группах больных в исследовании не встречалась. У 3 (4%) пациентов из группы ТЛАП была выявлена безболевая ишемия миокарда.
Инфаркт миокарда ранее перенесли 80% человек из первой группы и 86,7% пациентов второй группы, гипертоническая болезнь различной стадии и длительности была выявлена соответственно у 60,9 и 69,3% больных.
Сахарным диабетом 2 типа страдали 7,3% пациентов в группе стентирования и 5,3% больных в группе ТЛАП. Во всех случаях имела место средняя тяжесть течения заболевания. Сахарный диабет 1 типа не встречался в нашем исследовании ни в одном случае.
Предполагаемая длительность («возраст») окклюзии определялась как период времени от перенесенного инфаркта миокарда в области, кровоснабжаемой окклюзированной артерией, либо от эпизода стенокардии большей, чем обычно, интенсивности. Длительность окклюзии до 3 мес. наблюдалась у 46,4% пациентов из первой группы и у 46,7% — из второй группы. «Возраст» окклюзии от 3 до 6 мес. был выявлен у 30,9% больных первой группы и у 25,3% больных второй группы, от 6 до 12 мес. — 14,5 и 17,3% соответственно, свыше 12 мес. — 8,2 и 10,7% больных соответственно.
Для уточнения характера поражения коронарного русла и оценки функции ЛЖ всем больным выполнялись селективная КАГ и левая ВГ. Гемодинамически значимыми считались поражения, стенозирующие просвет коронарной артерии более чем на 50%.
Общее количество гемодинамически значимых атеросклеротических поражений (больше 50% просвета артерии) составило 248 у 110 больных в группе стентирования и 152 у 75 больных в группе ТЛАП. Основное количество поражений было локализовано в ПМЖВ и ПКА.
Наиболее часто процедура выполнялась на ПМЖВ — 50,45 и 56,0%, в первой и второй группах соответственно. На ПКА было выполнено 25,67% процедур в группе стентирования и 21,30% в группе ТЛАП. На огибающей ветви левой коронарной артерии (ОВ ЛКА) — 19,47 и 17,30% процедур соответственно.
Все больные получали симптоматическую терапию, заключавшуюся в назначении нитратов (нитросорбид, кардикет, моно мак), β-блокаторов (атенолол, конкор, эгилок, беталок-ЗОК, дилатренд), антагонистов Са (амловас, норваск, нормодипин, лацидипин), ингибиторов АПФ (эналаприл, престариум, фозиноприл) и статинов (зокор, липримар, симгал).
Непосредственный ангиографический успех процедуры у больных после проведения стентирования и баллонной ангиопластики был довольно высоким, остаточный стеноз не превышал 30%, а антеградный кровоток у всех пациентов определялся как TIMI III. В подавляющем большинстве случаев диаметр стентированного сегмента практически не отличался от прилегающих интактных сегментов коронарной артерии.
Для имплантации применялись различные стенты, однако наиболее часто использовались следующие стенты: BX Velocity (Cordis, Johnson&Johnson) — 26 (23,0%), BX Sonic (Cordis, Johnson&Johnson) — 15 (13,3%), CrossFlex (Cordis, Johnson&Johnson) — 14 (12,4%), Biodivysio (Biocompatible) — 12 (10,6%), Angiostent (Angio Dynamics, NJ) — 10 (8,9%), Multilink (Guidant, Santa Clara, CA) — 7 (6,2%). Средняя длина стента составила 17,96±4,79 мм, средний диаметр стента — 2,98±0,27 мм.
У 9 (8,2%) больных в основную артерию были установлены по 2 коронарных стента. У 1 (0,9%) больного в основную артерию имплантировано 3 стента.
При проведении стентирования ни в одном случае не отмечалось острого или подострого тромбоза стента. Спазм коронарной артерии после стентирования определяли в 2 (1,8%) случаях, что потребовало только медикаментозной коррекции. У 3 (2,7%) пациентов была отмечена окклюзия боковой ветви, ни в одном случае не сопровождавшаяся существенной клинической симптоматикой или развитием инфаркта миокарда.
Одновременно с основной процедурой 31 больному проводилась эндоваскулярная процедура на другом поражении коронарного русла. При этом у 24 (21,8%) больных была выполнена одна дополнительная процедура, у 7 (6,4%) пациентов — 2 процедуры.
В результате проведенного эндоваскулярного лечения полная реваскуляризация миокарда, т. е. устранение всех гемодинамически значимых стенозов, оказалась выполнена более чем у 60% больных в обеих группах.
На госпитальном этапе отсутствие обострений после вмешательства отмечали у 100% больных в группе стентирования и у 98,7% в группе ТЛАП, т. е. у всех больных проведение эндоваскулярных процедур обусловило стабилизацию состояния и купирование приступов стенокардии. Развития острого инфаркта миокарда, необходимости в оперативном лечении ни в одном случае отмечено не было. Госпитальной летальности в нашем исследовании также не наблюдалось.
Полученные в настоящее время данные рандомизированных исследований свидетельствуют о том, что позднее открытие окклюзированных венечных артерий оказывает положительное влияние на частоту неблагоприятных кардиальных событий в отдаленном периоде (снижение смертности, частоты повторных ИМ), улучшает функцию ЛЖ, влияет на его ремоделирование после перенесенного ИМ.
Отмечено, что выживаемость пациентов через 2 года после коронарной ангиопластики составляет 98%, а отсутствие инфарктов за тот же период отмечалось у 94% больных [2, 12].
По данным исследования, проведенного P. A. Sirnes, у пациентов после реканализации, ТЛАП и стентирования хронически окклюзированных коронарных артерий в отдаленном периоде наблюдалось значительное улучшение клинического состояния по сравнению с исходным. До ТЛАП 83% пациентов принимали b-блокаторы и 55% — нитраты. В отдаленном периоде соответствующие цифры составили 53 и 9% (p Рисунок 1. Ангиограмма пациента Ф. (68 лет), с хронической окклюзией ПКА
Частота рестеноза ТЛАП, согласно многочисленным исследованиям, выполненным в различных странах, колеблется в пределах от 17 до 50% [3, 4, 5, 7, 8, 9, 13].
По данным P. A. Sirnes и соавт., после баллонной ангиопластики хронически окклюзированных коронарных артерий частота отдаленного рестеноза составляет 53%, после стентирования коронарных артерий — 40% [11].
Анализ наших собственных данных (НПЦИК) показывает, что в отдаленные сроки после стентирования хороший ангиографический результат процедуры сохранялся в 68 (60,2%) артериях (рис. 1—3). Рестеноз стента был выявлен в 28,3%, реокклюзия — в 11,5% случаев.
 |  |
| Рисунок 2. Ангиограмма пациента Ф. (68 лет) после проведения механической реканализации, ТЛАП и стентирования ПКА | Рисунок 3. Отдаленный результат механической реканализации, ТЛАП и стентирования хронически окклюзированной ПКА (через 7 месяцев) |
Менее утешительные результаты получены после коронарной ангиопластики в аналогичных ситуациях: хороший результат процедуры выявлен лишь в 41,3% случаев, рестеноз в месте проведения ангиопластики наблюдали в 38,7% случаев, а реокклюзию — у 20% больных.
Таким образом, в отношении сохранения хороших результатов проведения ангиопластики стентирование хронически окклюзированных венечных артерий обладает достоверными преимуществами по сравнению с баллонной ангиопластикой.
Мы считаем, что по мере развития материально-технической базы медицинских учреждений, накопления опыта проведения интервенционных вмешательств, а также более точного отбора больных доля успешно выполненных процедур будет расти.
На основании всего вышеизложенного можно сделать следующие выводы.
По вопросам литературы обращайтесь в редакцию.
Д. Г. Иоселиани, доктор медицинских наук, профессор
М. В. Яницкая, кандидат медицинских наук
А. В. Кононов, О. В. Захарова, П. Ю. Лопотовский
Научно-практический центр интервенционной кардиоангиологии, Москва
Что такое стеноз коронарных артерий? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тарасовой Анастасии Николаевны, кардиолога со стажем в 15 лет.
Определение болезни. Причины заболевания
Стеноз коронарных артерий — это стойкое сужение просвета сосудов, по которым к сердцу поступает кислород и питательные вещества, необходимые для его нормальной работы. При сужении этих артерий сердце продолжает работать в обычном режиме, но постепенно перестаёт справляться со своими функциями в полной мере, из-за чего начинает страдать весь организм: нарушается объём циркулирующей крови, состояние сосудов и внутренних органов.
К основным причинам сужения сердечных артерий относятся:
Р едкие причины сужения сердечных артерий:
К факторам риска относятся:
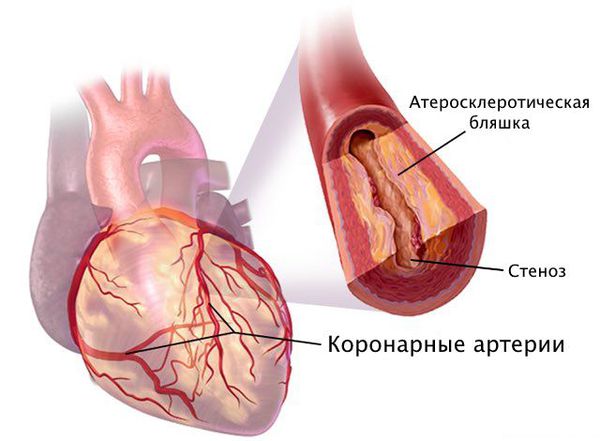
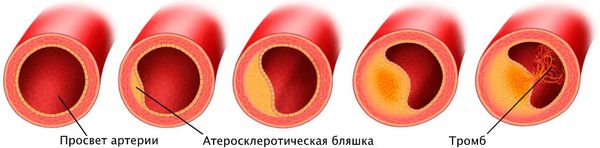
Наиболее частая причина стеноза — атеросклероз. С возрастом холестериновые бляшки прикрепляются к внутренней стенке сосуда, увеличиваются и значительно сужают его просвет, тем самым затрудняя движение крови.
Симптомы стеноза коронарных артерий
Болезнь часто проявляет себя не сразу, так как развивается стеноз довольно медленно и долго — десятки лет.
На ранних этапах симптоматика размытая. Нередко признаки болезни проявляются только во время физических нагрузок. В таком случае присутствует:
При развитии хронической сердечной недостаточности к этим симптомам присоединяется отёк ног.
При прогрессировании стеноза происходит полное закупоривание артерии, вызывая некроз сердечной мышцы, т. е. гибель отдельных участков сердца. Это приводит к инфаркту миокарда и острой сердечной недостаточности. В таком случае загрудинная боль становится ещё сильнее, артериальное давление падает ниже 90 мм рт. ст. или на 30 мм рт. ст. ниже нормы, пациента «бросает в пот», ему не хватает воздуха, возникает слабость, тревога, нарушается сердечный ритм. Возможна потеря сознания вплоть до смертельных исходов. Эти симптомы могут наступить молниеносно или развиваться в течение нескольких часов или дней.
Почему признаки стеноза чаще проявляется только при физической нагрузке?
Дело в том, что при хронической ишемии сердца, которая развивается на фоне стеноза, организм начинает активно использовать компенсаторные механизмы: в кровотоке возникают обходные пути, которые без определённой физической нагрузки полностью или частично сглаживают проявления стеноза.
Патогенез стеноза коронарных артерий
Патогенез стеноза при атеросклерозе связан с атеросклеротической бляшкой. Её увеличение уменьшает просвет артерии и снижает кровоснабжение сердца.
Поражение сердечных сосудов при атеросклерозе начинается с повреждения сосудистой стенки и увеличения концентрации в крови «плохого» холестерина — липопротеинов низкой плотности. Эти причины приводят к скоплению липопротеинов в области трещины стенки сосуда. Сливаясь между собой, они срастаются слоем соединительной ткани.
Выделяют три стадии развития атеросклероза:
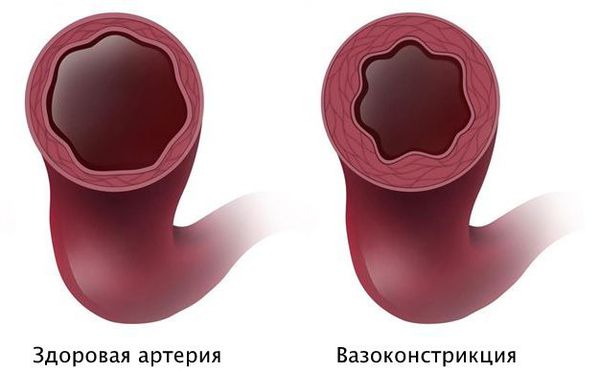
Вероятно, атеросклероз нарушает функциональное состояние артерий или вызывает склеивание тромбоцитов с выделением тромбоксана, который способствует вазоспазму — непроизвольному сокращению мышечного слоя артерии.
В то же время, при атеросклерозе без признаков стеноза вазоспазм может привести к значимому снижению кровотока. Кроме того, вазоспазм бывает причиной тяжёлых аритмий у людей с неизменёнными коронарными артериями.
Патогенез стеноза при спазме коронарных артерий связан с повышенной склонностью к вазоконстрикции — сужению просвета из-за временного гипертонуса сосудистой стенки. Возникающий вазоспазм способствует локальному склеиванию тромбоцитов и развитию инфаркта миокарда.
Короткий интенсивный спазм артерии может быть сле дствием дисфункции эндотелия, когда внутренняя оболочка сосуда не может нормально выполнять свои функции.
К другим факторами развития спазма относят:
Классификация и стадии развития стеноза коронарных артерий
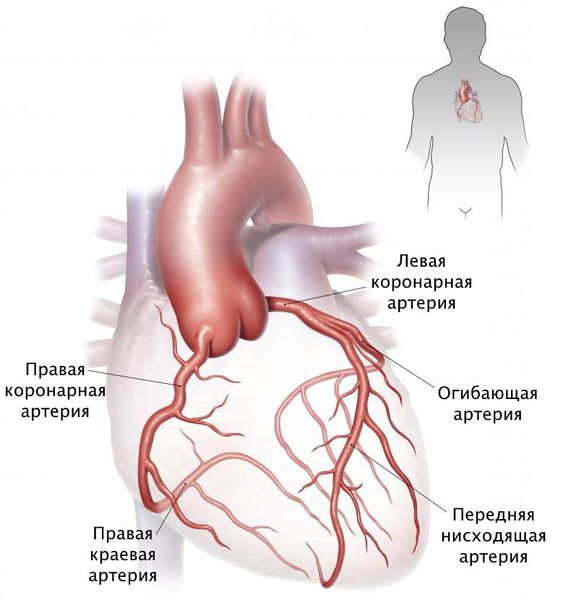
Стенозы коронарных артерий различают по локализации и степени сужения.
По локализации выделяют:
По степени сужения артерий различают:
Осложнения стеноза коронарных артерий
Сужение сердечных артерий может проявиться в виде стабильной/нестабильной стенокардии или безболевой ишемии миокарда — гипоксии сердца. Без адекватного лечения стеноз может вызвать инфаркт миокарда и острую сердечную недостаточность с летальным исходом.
Стенокардия — это приступы боли или сдавления за грудиной с иррадиацией в область челюсти, шеи, левой руки, предплечья и живота. Этот приступ провоцируют:
Безболевая ишемия миокарда проявляется в виде сильной утомляемости и одышки. Иногда провоцирует развитие сердечной недостаточности. В патогенезе такой ишемии не исключена роль генетической недостаточности рецепторов восприятия боли — ноцицепторов.
Нестабильная стенокардия включает в себя:
Вазоспастическая спонтанная стенокардия возникает из-за спазма коронарных артерий, чаще в состоянии покоя. Как правило, вазоспазм развивается в поражённых, суженных атеросклерозом артериях в связи с их повышенной чувствительности к сосудосуживающим воздействиям. При этом на ЭКГ не появляются признаки инфаркта миокарда, хотя клинические проявления этой болезни схожи с симптомами такой стенокардии.
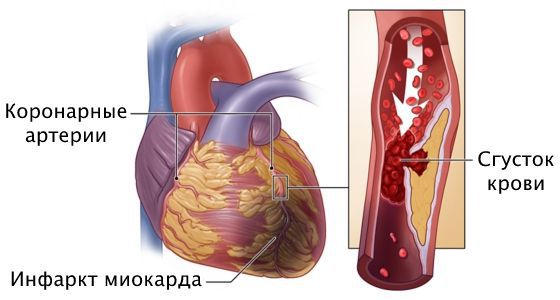
Инфаркт миокарда — это омертвение участка сердечной мышцы из-за острого нарушения кровоснабжения. При развитии этого осложнения самочувствие человека резко ухудшается, загрудинная боль усиливается, длится 20 минут и больше, возникает одышка, падает артериальное давление, проступает холодный пот, нарушается сердечный ритм, кожа бледнеет, человек может потерять сознание. Требуется экстренная госпитализация в отделение реанимации или кардиологии. Промедление чревато летальным исходом.
Причина инфаркта — стремительная закупорка сердечной артерии. Этому событию предшествует атеросклероз с вазоспазмом, тромбоз, эмболии или воспаление стенок артерий.
Диагностика стеноза коронарных артерий
Во время опроса пациента врач должен обратить внимание на характер и локализацию боли, её провоцирующие факторы, связь с физической нагрузкой, эффективность приёма нитратов для купирования боли и т. д.
Однако зачастую стеноз коронарных артерий протекает бессимптомно и проявляет себя только при остром тромбозе. Поэтому в диагностике болезни важны клинические данные и инструментальные методы исследования:
Перед коронарографией обязательно проводятся нагрузочные тесты и стресс-ЭхоКГ. Они помогаю определить, нужна пациенту эта процедура или нет.
Нагрузочные тесты включают велоэргометрию и тредмил-тест. Они представляют собой запись ЭКГ во время бега на беговой дорожке или езды на велотренажёре. Это позволяет оценить изменения ЭКГ на фоне физической нагрузки.
Стресс-ЭхоКГ — ультразвуковое исследование сердца во время нагрузки: медикаментозной или физической. Медикаментозная нагрузка показана пациентам, которые не могут перенести другой вид нагрузки. Она включает приём специальных препаратов, например добутамина.
Выявить стеноз коронарных артерий также помогают:
При подтверждении ишемии выполняют коронарную ангиографию с возможным стентированием — установкой специального каркаса (стента) в просвет поражённого сосуда.
Лечение стеноза коронарных артерий
Выделяют две группы методов лечения:
Длительность приёма у каждого препарата разная. Коррекция доз и замена лекарств производится строго под контролем врача.
Хирургическое лечение включает два основных вида воздействия на стеноз коронарных артерий:
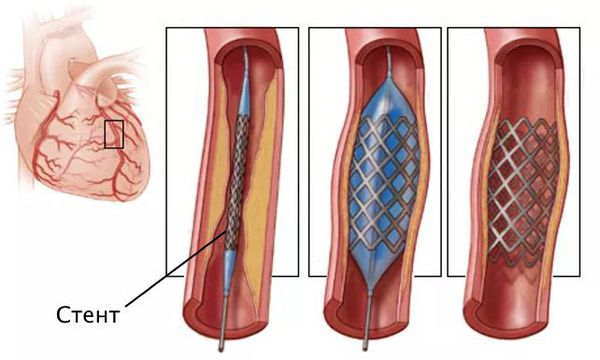
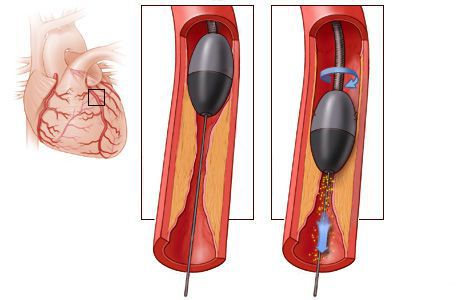
Стентирование предполагает установку стента в суженный сосуд. С тент представляет собой металлический каркас. При помощи проводника через бедренную или лучевую артерию этот каркас продвигают до поражённой коронарной артерии, фиксируют там и расправляют. Он не даёт артерии сужаться и нормализует кровоток.
Стентирование производится как планово для профилактики инфаркта миокарда, так и экстренно. Операция малоинвазивная: не требует обширных разрезов и общего наркоза.
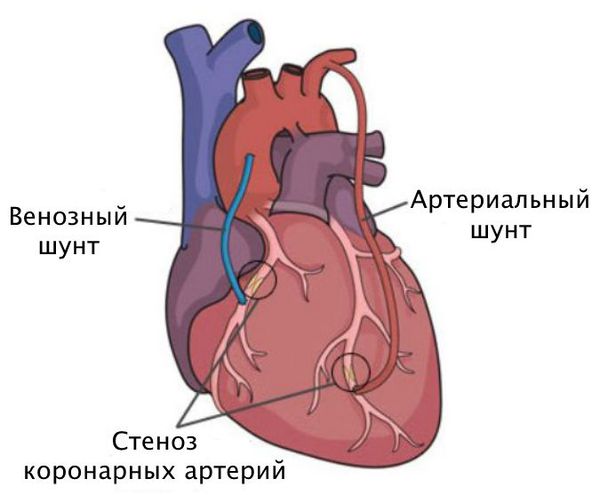
Шунтирование направлено на создание нового пути кровотока в обход закупоренного сосуда. Материалом для шунта служат собственные вены и артерии пациента. Хирург подшивает их выше и ниже сужения коронарной артерии.
Прогноз. Профилактика
В основе профилактики лежит комплекс мероприятий по предотвращению сужения коронарных артерий. Это:
Обследование включает общеклинические анализы, исследование липидного профиля, ЭКГ, УЗИ сердца, суточное мониторирование ЭКГ и нагрузочные пробы. При необходимости проводится стресс-ЭхоКГ, МРТ сердца и мультиспиральная КТ коронарных артерий, по показаниям — коронароангиография.