Одышка при коронавирусе что делать
Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
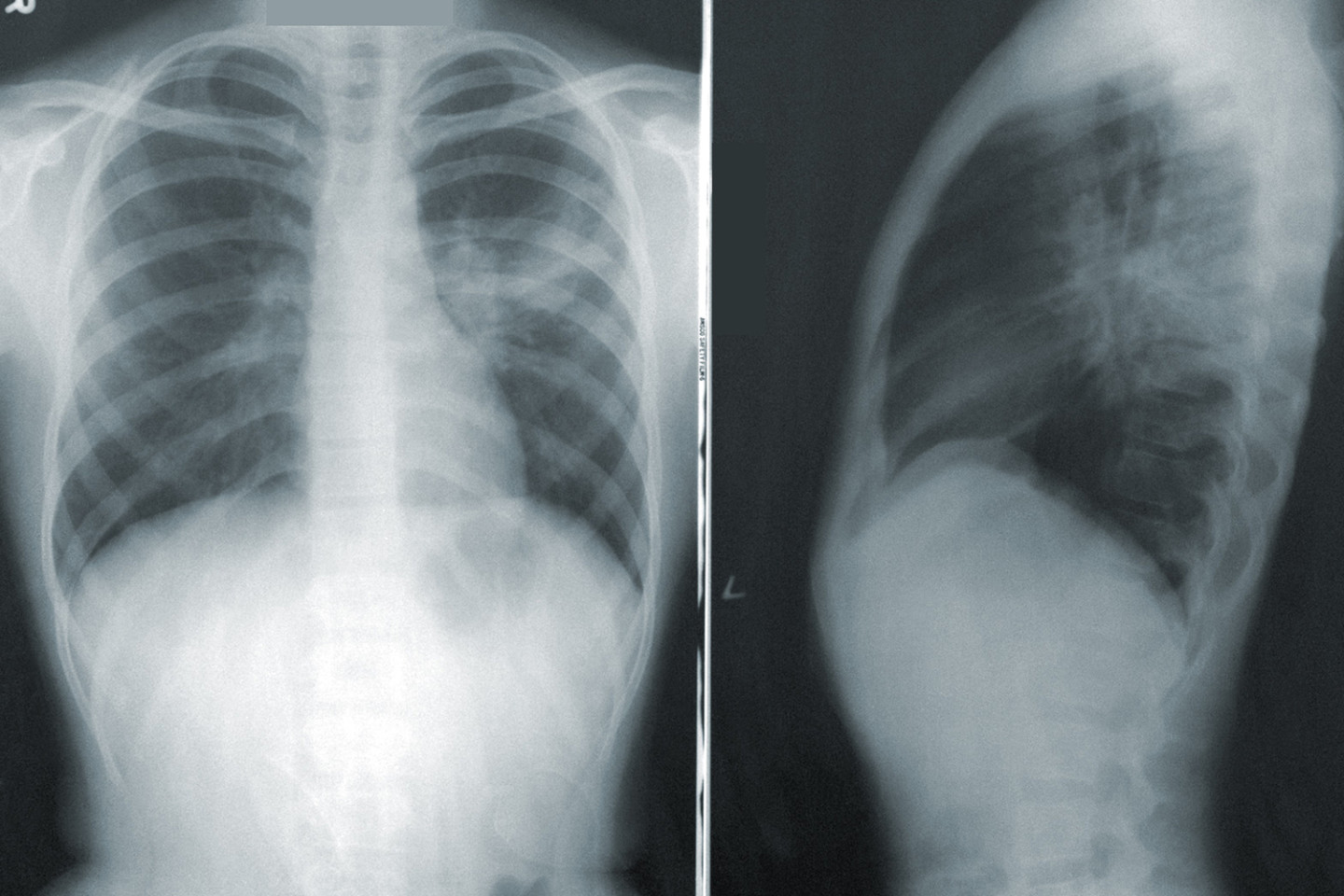
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
Если у вас коронавирус: отвечаем на 10 главных вопросов о правах пациентов при заражении COVID-19
Вместе с экспертами по ОМС мы изучили действующие рекомендации для врачей и органов здравоохранения.
Количество заразившихся коронавирусом растет, число запросов о ковиде в поисковых системах увеличивается, а получить достоверные ответы на некоторые вопросы не так-то просто.
На этой неделе нехваткой доступной информации о лечении COVID-19 возмутилась на своей странице в соцсетях главный редактор телеканала Russia Today Маргарита Симоньян. Тут же последовал ответ замминистра здравоохранения Олега Салагая. Представитель Минздрава пояснил, что все подробности о диагностике, терапии, реабилитации после ковида и т.д. можно найти в соответствующих рекомендациях ведомства. Однако документ это объемный, сложный, предназначенный в первую очередь для медиков и органов здравоохранения.
Мы изучили обновленную версию методички Минздрава вместе с кандидатом медицинским наук, экспертом по обязательному медицинскому страхованию Всероссийского союза страховщиков (ВСС) Сергеем Шкитиным. В этом материале вы найдете ответы на 10 главных вопросов, которые чаще всего возникают у заразившихся коронавирусом и их близких.
1. При каких симптомах к пациенту на дом обязан прийти врач из районной поликлиники?
Врача на дом можно вызвать, если есть повышение температуры — выше 37,2 градуса и/или признаки ОРВИ: кашель, заложенность носа, затрудненное дыхание, одышка, боли в груди, слабость, головная боль, потеря обоняния.
Кроме того, есть условия, когда вызов врача на дом при таких симптомахне просто желателен, а строго необходим. Это:
! Обязательно сообщите об этих фактах, вызывая врача.
2. В течение какого времени должен прийти участковый терапевт из «районки»?
По законодательству врач, вызванный на дом, должен прийти в течение 24 часов.
3. Когда звонить в «скорую»?
Сегодня диспетчеры службы скорой медицинской помощи (СМП) занимаются распределением вызовов. Поэтому сюда можно звонить, если чувствуете, что состояние ухудшается, а ждать врача на дом еще долго. Либо сразу при появлении тяжелых симптомов: температура выше 38,5 градусов, боли в груди, чувство нехватки воздуха и т.д.
При поступлении вызова на пульт СМП оператор проводит опрос позвонившего. Кроме жалоб важно сразу назвать свой возраст, сопутствующие болезни и сообщить, если были контакты с зараженными коронавирусом. По итогам опроса принимается одно из трех решений:
4. Что должны сделать прибывшие медики?
По правилам осмотр пациента включает:
5. Когда и у кого должны взять мазок из носоглотки на коронавирус?
В Методических рекомендациях Минздрава сказано, что подозрительным на COVID-19 считается случай, когда у пациента температура выше 37,5 °C и есть один или более из следующих признаков: кашель (сухой или со скудной мокротой), одышка, ощущение заложенности в грудной клетке, уровень кислорода в крови ≤ 95%, боль в горле, заложенность носа, нарушение или потеря обоняния, конъюнктивит, слабость, мышечные боли, головная боль, рвота, диарея, кожная сыпь – при отсутствии других известных причин для таких симптомов (скажем, отравления, обострения давней хронической болезни и т.п.).
Кроме того, по правилам обязательно должны брать мазок на коронавирус:
Забор анализа проводит выездная бригада медицинской организации. Либо врач поликлиники при первичном осмотре, если есть подозрения на covid- инфекцию (см. выше).
Результаты анализа должны сообщить пациенту в разумный срок, ориентировочно в течении 2-3 суток.
6. Когда и как сдается анализ крови?
Необходимость проведения лабораторных исследований крови определяется врачом. В методичке Минздрава сказано, что при легком течении COVID-19 и лечении пациента на дому, как правило, не требуются ни анализ крови, ни лучевая диагностика (рентген, компьютерная томография, УЗИ). Если пациента госпитализируют — в основном, начиная со среднетяжелого состояния, то при госпитализации должны сделать общий анализ крови и биохимический анализ крови.
Если больного оставляют лечиться на дому, сажают на режим изоляции и врач считает необходимым лабораторное исследование крови (в частности, при сопутствующих хронических болезнях), то для забора анализа должна прибыть выездная бригада поликлиники.
Как определяется степень тяжести COVID-19
! Легкое течение
— частота дыхания > 22/мин
— одышка при физических нагрузках
— изменения при КТ/рентгенографии: объем поражения минимальный или средний (КТ 1-2)
— уровень С-реактивного белка в крови >10 мг/л
! Тяжелое течение
— частота дыхания > 30/мин
— нестабильная гемодинамика: систолическое (верхнее) артериальное давление менее 90 мм рт.ст. или диастолическое (нижнее) давление менее 60 мм рт.ст.)
— объем поражения легких значительный или субтотальный (КТ 3-4)
— снижение уровня сознания, ажитация.
7. Как решается вопрос о проведении компьютерной томографии легких?
Необходимость такого обследования определяет врач. При этом должны учитываться возраст пациента, наличие сопутствующих хронических болезней, жалобы, объективное состояние и клиническая картина развития пневмонии (по итогам «прослушивания» легких, измерения сатурации, частоты дыхания и т.д.).
Методичка Минздрава рекомендует назначать КТ, если есть признаки среднетяжелой формы COVID-19 (см. выше «Справку «КП»). Порядок и сроки проведения КТ определяются возможностями региональной системы здравоохранения, говорится в документе.
8. При каких симптомах больного должны госпитализировать?
Согласно Рекомендациям Минздрава, если больному поставлен диагноз COVID-19 и он лечится дома, ему полагается госпитализация при сохранении температуры ≥ 38,5 °C в течение 3 дней.
Также должны госпитализировать пациентов в состоянии средней тяжести, у которых есть любые два из следующих показателей:
* признаки пневмонии с распространенностью изменений в обоих легких более 25% (при наличии результатов КТ легких).
Кроме того, госпитализируются вне зависимости от тяжести ковида пациенты, относящиеся к группе риска, а именно:
* с сопутствующими заболеваниями и состояниями: артериальной гипертензией; хронической сердечной недостаточностью; онкологическими заболеваниями; гиперкоагуляцией; ДВС-синдромом; острым коронарным синдромом; сахарным диабетом; болезнью двигательного нейрона; циррозом печени; длительным приемом ГК и биологической терапии по поводу воспалительных заболеваний кишечника; ревматоидным артритом; пациенты, получающие гемодиализ или перитонеальный диализ; иммунодефицитными состояниями, в том числе с ВИЧ-инфекцией без антиретровирусной терапии; получающие химиотерапию);
* пациенты, проживающие в общежитии, многонаселенной квартире, с лицами старше 65 лет, с лицами, страдающими хроническими заболеваниями бронхолегочной, сердечно-сосудистой и эндокринной систем.
9. В каком порядке госпитализируют больных с коронавирусом и можно ли выбрать больницу?
Госпитализация происходит по направлению участкового врача или врача «скорой». Медик запрашивает по телефону наличие свободных мест в ближайших ковидных стационарах и принимает решение, куда направить больного. Права выбора у пациента в данном случае нет.
Человека с подозрением на коронавирус или подтвержденной covid-инфекцией должны везти в больницу на машине Скорой или специальным медицинским транспортом (если направление дает участковый).
10. Что делать, если нарушаются перечисленные правила?
Можно звонить на единую «горячую линию» по коронавирусу: 8-800-2000-112; на «горячие линии», работающие в каждом регионе.
В то же время, как показывает практика, один из наиболее действенных способов – обращение к своему страховому представителю по ОМС. Напомним, страховые компании, выдающие нам полисы ОМС, занимаются бесплатным консультированием и защитой прав пациентов. Сейчас работа страховых представителей «заточена» на помощь больным, столкнувшимся с проблемами при заражении коронавирусом, рассказали «КП» во Всероссийском союзе страховщиков. Звонить в свою страховую медицинскую организацию можно в любое время суток, телефон найдете на полисе или через поиск в Интернете по названию компании.
ФЕНОМЕН НЕМОЙ ОДЫШКИ. ПУЛЬМОНОЛОГ СЕРГЕЙ АВДЕЕВ О ПОРАЖЕНИИ ЛЕГКИХ ПРИ COVID-19
Covid-19 становится все более коварным и опасным. Так, новый дельта-вариант коронавируса признан доминирующим во всем мире, а болезнь протекает намного тяжелее. При этом часто в первые дни заболевания люди чувствуют себя вполне хорошо. Разве что небольшая температура, едва заметный кашель и насморк. Но в это же время развивается гипоксемия. И пациент попадает в больницу с серьезным поражением легких.
− Сергей Николаевич, в ноябре 2021 года уровень заболеваемости и смертности от Covid-19 в России вновь подскочил вверх. Как вы считаете, с чем это связано?
− Здесь играют роль сразу несколько факторов. Во-первых, появился новый штамм – более агрессивный, более вирулентный штамм дельта. Во-вторых, в России всё еще наблюдается низкий уровень вакцинации нашего населения.
К сожалению, наша страна находится на одном из последних мест по мировому уровню вакцинации. Это факт. Россия не входит даже в первую сотню.
Выход только один – вакцинироваться. Это должен сделать каждый человек. Без этого справиться с Covid-19 не получится.
− Голос врачей звучал не раз. Но доверия у многих граждан к вакцинам все же нет.
− К сожалению, голос врачей теряется из-за голосов так называемых «антиваксеров». Удивляет и то, что в России беспрецедентно высокий уровень активности кампаний, направленных против вакцинации. И в данном рейтинге наша страна также занимает первые строчки. Подобной ситуации нет нигде в мире. Настоящее мракобесие. Иначе не скажешь. При этом логичных объяснений подобрать невозможно.
− С появлением нового штамма возникли новые отличительные особенности протекания болезни, которых ранее не наблюдалось?
− Да, конечно. Сегодня эта информация звучит отовсюду. Болезнь протекает в рамках более быстрого и опасного сценария. Помимо этого, сократился инкубационный период, а тяжелые формы заболевания стали чаще встречаться среди молодых и людей без сопутствующих заболеваний. В красных зонах всё чаще появляются дети. Поэтому, конечно, если сравнить с тем, что было год назад, то разница есть, и она серьезная.
− Как Covid-19 влияет на легкие человека?
− При протекании болезни мы наблюдаем серьезное поражение легких, которое определяется рядом анатомических терминов. Наблюдается повреждение, воспаление и образование тромбов. К сожалению, именно легкие – это наиболее уязвимая и тяжело поражаемая система при Covid-19.
Легкие − это «ворота» для инфекции. Коронавирусная инфекция представляет собой острое респираторное заболевание, которое передается воздушно-капельным путем. Соответственно, инфекция попадает в организм через дыхательные пути и эпителий, через клетки, называемые альвеолоциты.
− Почему при протекании болезни наша иммунная система обращается против нас?
− Мы до конца не понимаем, почему так происходит. Но и нашу иммунную систему нельзя считать идеальной. В какой-то момент иммунитет начинает настолько активно бороться с инфекцией, что поражает собственные ткани и органы.
− Известно, почему легкие никак не сигнализируют нам об опасности, а поражение выявляется либо на поздних стадиях уже с одышкой, или на рентгене?
− Это не совсем верно. Как правило, организм сигнализирует об этом в виде кашля. Но если говорить об одышке, то действительно при Covid-19 наблюдаются некоторые парадоксы, в том числе так называемый феномен немой гипоксемии. В данном случае у пациента может быть гипоксия или кислородное голодание, но самой одышки нет. К сожалению, симптомы не всегда развиваются параллельно.
Помимо этого, у некоторых пациентов развивается бессимптомная пневмония, при которой серьезное поражение легких выявляется при имидж-диагностике, но сам человек ничего не чувствует.
Надо помнить, что у каждого человека может быть индивидуальный ответ на заболевание. Скажем, у одного пациента легкие поражены на 5%, и он сразу ощущает недомогание. А другой не почувствует ничего, вплоть до серьезного поражения до 50%, которое уже как правило сигнализирует об изменениях, порой катастрофических. Почему так происходит? Точного ответа пока нет.
− Прежде всего важна диагностика. И здесь не обходится без простого пульсоксиметра. Пожалуй, не осталось людей, которые не знают, что это за прибор. Этот небольшой портативный инструмент чрезвычайно полезен. Он дает нам важную информацию о нескольких параметрах, но самый значимый из них – сатурация, то есть показатель насыщения крови кислородом. Этот биомаркер отражает развитие гипоксемии или дыхательной недостаточности. Но, конечно, мы не ограничиваемся единичным методом. Врачи используют целый спектр лабораторных, инструментальных методов, имидж-диагностику. Только так можно сложить «мозаику» из разных элементов, чтобы лучше понять, что происходит с пациентом.
− Какие подходы для восстановления пораженных легких существуют сегодня?
− Первое, с чего мы начинаем – это антивирусная терапия. При этом не всегда ее можно использовать для того или иного пациента. Так, если человек поступает после 5-6 дней от начала заражения, то антивирусную терапию применять нет смысла. Далее врачи борются с синдромами, вызванными заболеванием. Здесь используется противовоспалительная терапия, терапия, направленная на устранение коагуляционных нарушений и, наконец, терапия, направленная на коррекцию гипоксемии или дыхательной недостаточности. Конечно, у каждого пациента могут быть свои, уникальные особенности протекания болезни, поэтому терапия в каждом конкретном случае будет отличаться.
− Появились ли новые методы диагностики и подходы к терапии?
− Если говорить о диагностике, то та же пульсоксиметрия сегодня внедрена во все уровни современной медицины. Если раньше пульсоксиметр с собой носил только пульмонолог, то сегодня – каждый врач любой специальности. Даже люди самостоятельно приобретают этот прибор и пользуются в домашних условиях. Но есть те методы, которым толчок для развития дала именно ситуация с пандемией. Например, УЗИ легких. Эта методика была известна и раньше, использовалась активно, но именно сейчас она применяется крайне широко. И я надеюсь, что и после того, как Covid-19 будет побежден, данный метод останется в нашей практике. Однако есть и определенные разочарования. Как вы помните, первый список антивирусных препаратов был очень обширным. Мы использовали препараты, которые применяются в ревматологии, при лечении ВИЧ-инфекции и неврологических заболеваний. Но сегодня список противовирусных препаратов очень мал. При этом совсем скоро появятся новые препараты, которые войдут в список лекарств для лечения Covid-19, в том числе на основе моноклональных антител. Ситуация быстро меняется. Прошло уже два года, но мы не оставляем поиски и постоянно ищем новые препараты и более эффективные способы лечения.
− Как помочь пациентам восстановиться после заболевания?
− Единого сценария не существует. Всё сильно зависит от того, с какими проблемами сталкивается человек после заболевания. Известный постковидный синдром включает в себя целый ряд сопутствующих проблем. Этакий «клубок», сопровождающий человека, который, на первый взгляд, справился с болезнью. Например, распространены утомляемость, одышка, депрессия, бессонница, кашель и прочее.
Если говорить о серьезном поражении легких, то мы действуем примерно так же как при терапии легочного фиброза. Как правило, поражение сопровождается появлением рубцов, избавиться от которых практически невозможно. Из-за этих изменений появляется одышка, кашель, человеку недостаточно дыхания для физической работы.
Напротив, у некоторых пациентов могут возникать полостные образования в легких. По сути, области, где отсутствует легочная ткань. Подобные нарушения очень опасны и могут вызывать пневмоторакс, то есть скопление воздуха или газов в плевральной полости, кровотечения и инфекции.
− Какие вопросы остро стояли до Covid-19?
− На самом деле задач хватало и хватает по сей день. Астма, хроническая обструктивная болезнь легких (ХОБЛ), пневмония. Та же пневмония схожа с коронавирусной инфекцией. В обоих случаях наблюдается поражение легких, нарушения, приводящие к дыхательной недостаточности. При этом методы лечения абсолютно разные. Простая пневмония лечится с помощью антибиотиков, которые неэффективны при Covid-19.
− Если говорить об образовательной компоненте, насколько проявляется кадровый дефицит?
− Кадровый дефицит действительно есть. Пульмонологов в нашей стране не так много относительно других врачебных специальностей. Это объяснимо, ведь большинство пульмонологов сегодня работают в красной зоне. А это значит, что специалистов недостаточно для лечения других заболеваний – той же астмы, легочного фиброза и других.
− Сотрудничаете ли вы с коллегами из других стран?
− Да. Буквально с самого начала пандемии мы обмениваемся опытом с зарубежными коллегами. Без этого невозможно решать стоящие перед нами задачи. Когда мы только столкнулись с новой коронавирусной инфекцией, у нас не было опыта. Но мы учились у китайских коллег, затем у европейских. Обмен продолжается и сегодня. Мы встречаемся на конференциях и международных форумах, где обсуждаем главные вопросы и методы решения.
− Какова сейчас ситуация в красных зонах?
− Мы начали с того, что сегодня наблюдается очередной всплеск заболеваемости. А это значит, что нагрузка на врачей вновь увеличилась. При этом речь идет не только о тех, кто непосредственно работает в красных зонах. Но и врачах в поликлиниках, специалистах, работающих на станциях скорой помощи, медсестрах и санитарах. На всех, кто работает в системе здравоохранения.
− Единственный выход – вакцинация?
− Да. Нельзя просто надеяться на то, что все переболеют, и пандемия закончится. Ведь такой путь связан с многочисленными потерями, в том числе медицинского персонала.
Дыхательная гимнастика при коронавирусе: упражнения, советы врача
Дыхательная гимнастика во время коронавируса
Доктор Нейт Фавини, ведущий врач Центра передовых медицинских технологий, отмечает, что нет никаких доказательств того, что дыхательные упражнения полезны для больных коронавирусом и помогут защитить организм от болезни, если он уже поражен [1].
«Цель упражнений, которые можно выполнять в домашних условиях, — очистить легкие от слизи, восстановить дыхание и сохранить дыхательные пути открытыми», — говорит врач Майкл Нидерман из Высшей школы медицинских наук им. Вейля Корнелла в Нью-Йорке [2]. Он считает, что гимнастика должна строиться на глубоких вдохах и кратковременной задержке воздуха. Такие циклы упражнений часто заканчиваются сильным кашлем, что говорит об очищении легких. «Глубокое дыхание увеличивает количество кислорода, попадающего в легкие, и объем покидающего их углекислого газа», — объясняет Эма Свингвуд, председатель Ассоциации дипломированных физиотерапевтов по респираторной помощи [3].
При этом вдыхание большого количества воздуха через рот может вызвать раздражение слизистой. Особенно если выполнять упражнения в сухом, недостаточно проветренном помещении. На первых порах лучше вдыхать через нос, так как при этом воздух согревается и увлажняется. Дыхательные упражнения помогают быстрее восстановиться после болезни, но они не защищают от заражения COVID-19.
Дыхательная гимнастика после коронавируса
В июле Минздрав опубликовал временные методические рекомендации по медицинской реабилитации при новой коронавирусной инфекции [4]. Врачи советуют делать легкую гимнастику, начиная из положения лежа, и дополнять ее дыхательными упражнениями. Последние включают в себя чередование глубоких вдохов и выдохов, кратковременную задержку дыхания и выдохи с произношением разных звуков. В рекомендациях сделан упор на тренировку вспомогательной мускулатуры, задействованной при дыхании. Выполнять упражнения нужно в течение трех-четырех недель по два-три раза в день и только в случае, если температура тела не превышает 37,2 градуса.
Дыхательная гимнастика не исключает другие реабилитационные назначения врача: прогулки, восстановительную диету, лекарственную терапию и физиопроцедуры. Часто на фоне коронавируса обостряются хронические заболевания, поэтому восстановительный период будет проходить с учетом особенностей пациента.
Противопоказания для дыхательной гимнастики
Соблюдайте меры предосторожности, обращайтесь к врачу и не делайте дыхательные упражнения без его контроля, если [5]:
Дыхательную гимнастику стоит прекратить, когда в процессе вы заметили:
Если вышеперечисленные симптомы не исчезли после прекращения упражнений, сообщите о них лечащему врачу и следуйте его указаниям.
Как восстановить легкие после коронавируса: упражнения
Диафрагмальное дыхание
Глубокое дыхание восстанавливает функцию легких с помощью диафрагмы, помогает нервной системе расслабиться и восстановиться. Это упражнение по глубокому дыханию разбито на фазы. Постепенно увеличивайте количество повторений и переходите к следующей фазе только тогда, когда сможете выполнить упражнение, не запыхавшись.
Фаза 1: глубокое дыхание на спине
Лягте на спину и согните ноги в коленях так, чтобы ступни упирались в кровать. Положите руки на живот или обхватите ими боковые стороны живота. Закройте губы и прижмите язык к небу. Вдохните через нос и втяните воздух в живот. Попытайтесь на пятом вдохе развести пальцы в стороны. Медленно выдохните через нос. Повторяйте глубокие вдохи в течение одной минуты.
Фаза 2: глубокое дыхание на животе
Лягте на живот и положите голову на руки, чтобы дать возможность дышать. Закройте губы и прижмите язык к небу. Вдохните через нос и втяните воздух в живот. Постарайтесь сосредоточиться на том, чтобы живот упирался в матрас во время дыхания. Медленно выдохните через нос. Повторяйте глубокие вдохи в течение одной минуты.
Фаза 3: глубокое дыхание сидя
Сядьте прямо на край кровати или в устойчивый стул. Обхватите руками живот. Закройте губы и прижмите язык к небу. Вдохните через нос и втяните воздух в живот, где находятся руки. Попытайтесь на вдохе развести пальцы в стороны. Медленно выдохните через нос. Повторяйте глубокие вдохи в течение одной минуты.
Фаза 4: глубокое дыхание стоя
Встаньте прямо и обхватите руками живот. Закройте рот и прижмите язык к небу. Вдохните через нос и втяните воздух в живот. Попытайтесь на вдохе развести пальцы в стороны. Медленно выдохните через нос. Повторяйте глубокие вдохи в течение одной минуты.
Зевание с улыбкой
Это упражнение включает движение с глубоким дыханием, которое помогает улучшить координацию и укрепить руки и плечи.
Сядьте прямо на край кровати или на прочный стул. Вытяните руки над головой и широко зевните. Опустите руки вниз и улыбайтесь в течение трех секунд. Повторяйте одну минуту.
Дыхание со звуком
Подключение голосовых связок при выдохе способствует увеличению выработки оксида азота в организме. Он помогает пластичности, то есть построению и восстановлению нервной системы, расширяет кровеносные сосуды, позволяя доставлять больше кислорода по всему телу. Упражнение успокаивает и снимает стресс.
Сядьте прямо на край кровати или на стул. Обхватите руками живот. С закрытыми губами и языком на небе сделайте вдох через нос и втяните воздух в живот. Попытайтесь на вдохе развести пальцы в стороны. Когда легкие наполнятся, держите губы закрытыми и выдыхайте носом, напевая «х-м-м». Обратите внимание, как руки опускаются вниз. Повторяйте в течение одной минуты.
«Дрова»
Упражнение выполняется стоя. Встаньте на носки, поднимите руки вверх и сцепите пальцы. Прогнитесь назад и резко нагнитесь вперед и вниз, будто рубите дрова. Выдох должен быть сильным и громким. Вернитесь в исходное положение и повторите несколько раз.
«Лыжник»
Поставьте ноги на ширине плеч, поднимитесь на носки. Наклоните тело немного вперед, вытяните руки вперед. Представьте, что держите лыжные палки. На выдохе усильте наклон, переведите руки вниз и назад, попружинив ими в этом положении пару секунд. В условное положение нужно возвращаться, делая глубокий диафрагмальный вдох.
Асимметричное дыхание
Суть упражнения в том, чтобы делать короткие вдохи и максимально продолжительные, неспешные выдохи в пять раз длиннее. Упражнение можно выполнять лежа, сидя или стоя.
«Кошка и корова»
Встаньте на четвереньки. На вдохе прогнитесь в пояснице, подняв таз и голову вверх, на выдохе округлите спину, опустив таз и направив взгляд вниз. Упражнение помогает не только поработать с дыханием, но и укрепить мышцы спины, обеспечивая мягкую комфортную растяжку.
Дыхание по методу Бутейко
Упражнение можно выполнять только при отсутствии очевидного дискомфорта при дыхании. Суть метода — спровоцировать кратковременный недостаток кислорода. Сделайте вдох на счет два, затем выдох на счет четыре, после чего задержите дыхание на пять секунд.
«Дыхание льва»
Примите удобное положение сидя. Можно сесть на пятки или скрестить ноги. Прижмите ладони к коленям, широко разведя пальцы. Сделайте глубокий вдох через нос и широко откройте глаза и рот, высуньте язык, опуская его кончик к подбородку. Во время выдоха через рот сожмите мышцы передней части горла, издавая длинный звук «ха». Можно направить взгляд вверх или на кончик носа. Повторите несколько раз.
Расширение диафрагмы
Лягте на спину. Положите большую книгу или стопку книг на живот прямо над пупком. Направьте взгляд в их сторону. Сделайте вдох животом, чтобы книги поднялись и опустите их на выдохе. Спина может слегка отрываться от пола. Сделайте 10-15 повторений, передохните и повторите еще два раза.
Комплекс упражнений
Врачи из Ивановской областной клинической больницы составили комплекс упражнений для восстановления после легкой и среднетяжелой формы COVID-19. Он подходит пациентам всех возрастов и может быть использован для реабилитации после пневмонии, не вызванной коронавирусом. Гимнастику следует выполнять в спокойном темпе, лежа на полу.
Комментарий эксперта
Елизавета Конева, д.м.н., главный специалист по медицинской реабилитации АО ГК «Медси», руководитель Центра восстановительной медицины Клинической больницы №1 «Медси», профессор кафедры спортивной медицины и медицинской реабилитации Первого Московского государственного медицинского университета им. И.М. Сеченова
Дыхательная гимнастика не спасет от заражения, но она показана пациентам с коронавирусной инфекцией. В период болезни, при пневмонии, мы обязательно рекомендуем делать индивидуально подобранные упражнения. У пациента, как правило, снижена мобильность, есть риск гиподинамии, поэтому дыхательные упражнения идут на пользу восстановлению. Они подбираются с учетом локализации по показателям КТ: важно понять, какая часть легких поражена, и, исходя из этого, подобрать комплексы, направленные на индивидуальную работу.
Нельзя выбирать между прогулкой на свежем воздухе и дыхательными упражнениями. Это не взаимозаменяемые, а взаимодополняемые рекомендации, которым нужно следовать. Врачи назначают дыхательные упражнения при влажном кашле, для улучшения отхождения мокроты. При сухом кашле они неэффективны и могут даже ухудшить ситуацию.
Дыхательная гимнастика — это двигательная нагрузка, при которой происходит изменение сердечного ритма, направленная в том числе на включение дополнительных объемов вдыхаемого воздуха. При ковидной пневмонии меняется эластичность бронхолегочной системы, поэтому не стоит прибегать к дыхательной гимнастике самостоятельно, без консультации специалиста и комплексного лечения. В процессе выполнения упражнений важно контролировать давление и пульс. Работа направлена на улучшение дренажных функций и активизацию основной дыхательной мускулатуры.
При ОРВИ, если нет бронхолегочных осложнений, упражнения не нужны, как и при полном восстановлении после пневмонии. Если у пациента диагностирована сформированная фиброзная ткань в легких, то стоит продолжать выполнение упражнений и после болезни.
Что касается дыхательных комплексов, то нет универсальных программ, которые подойдут любому человеку. Здоровые люди могут попробовать освоить дыхательные техники, но лучше делать это после консультации со специалистом. Нужно подробно изучить анамнез пациента, определить симптоматику, хронические заболевания и индивидуальные особенности и только тогда подбирать упражнения и техники. Советую воздержаться от экспериментов со здоровьем и вовремя обращаться к врачам.