Осложнения после стентирования сосудов сердца и коронарных артерий
Операции с установкой стентов считаются наиболее предпочтительным способом интервенционного хирургического лечения патологического сужения сосудов во многих случаях. Этот метод позволяет эффективно бороться с ишемической болезнью сердца и её последствиями, не прибегая к аортокоронарному шунтированию. Но и при выборе стентирования осложнения всё же возможны.
Какие осложнения могут быть после стентирования коронарных артерий и сосудов сердца
Осложнения после стентирования могут возникать как сразу после операции, так и в отдалённом периоде. Непосредственно после имплантации эндопротеза возможно развитие аллергических реакций на лекарственные препараты, используемые во время вмешательства или в течение дальнейших нескольких дней. Некоторые стенты имеют специальные покрытия, включающие в свой состав вещества, действие которых направлено на предотвращение повторного сужения сосуда. У предрасположенных к аллергиям пациентов возможна реакция на их выделение в кровь.
При проведении стентирования сосудов сердца осложнениями могут являться и повторное сужение просвета сосудов, и образование тромбов. Это наиболее часто встречающиеся осложнения, на борьбу и предупреждение которых направлено в настоящее время внимание учёных-медиков. Не исключаются и такие осложнения после стентирования как возникновение перфорации стенок сосуда, развития кровотечения и образования гематом на месте введения катетера или других участках пути прохождения баллона со стентом.
Как избежать осложнений после стентирования сосудов сердца и коронарных артерий
Наиболее склонны к возникновению осложнений после стентирования коронарных артерий пациенты, имеющие различные серьёзные хронические заболевания – патологии почек, сахарный диабет, различные нарушения кроветворительной и свёртывающей функций. К факторам, повышающим риск, можно отнести и пожилой возраст, неудовлетворительное общее состояние организма пациента на момент операции.
Чтобы предупредить развитие при стентировании коронарных артерий осложнений, связанных с вышеперечисленными причинами, ещё на этапе подготовки к операции проводится тщательное обследование состояния здоровья кандидата на проведение ангиопластики. Сюда входит не только оценка состояния сосудов, но и комплексное обследование с внимательным отношением ко всем жалобам пациента, учёт всех принимаемых им лекарственных средств и их возможных реакций с медикаментами, вводимыми во время и после операции.
Как выявить осложнения после стентирования сосудов на ранней стадии и что делать в случае их появления
На возникновение осложнений после стентирования коронарных артерий может указывать ухудшение общего состояния больного или длительное отсутствие какого-либо эффекта после проведённого вмешательства. При плохой переносимости медикаментов появляются симптомы интоксикации – тошнота, рвота, слабость, повышение температуры – всё в зависимости от интенсивности реакции. Данное состояние может быть скорректировано изменением тактики ведения больного, назначением других доз или замены действующих препаратов.
При развитии тромбоза, рестенозе с повторным сужением сосуда в месте установки стента или на других участках артерий может потребоваться повторное хирургическое вмешательство. Срочность проведения операции будет зависеть от текущего состояния больного.
Каждый пациент, страдающий ишемической болезнью сердца, испытывающий приступы стенокардии, должен проходить регулярное медицинское обследование. После проведения операции ангиопластики со стентированием заболевание, приведшее к осложнениям, не исчезает, и нуждается в дальнейшем наблюдении и лечении.
Правила жизни пациентов после коронарного стентирования
Дорогие друзья. Этот текст мы написали специально для наших пациентов после ангиопластики и стентирования коронарных артерий. Надеемся, что Вы найдете здесь ответы на основные вопросы.
4 совета пациентам после стентирования
Стентами мы восстанавливаем кровоток по артериям. Но не вылечиваем ишемическую болезнь сердца. Все теперь зависит от правильного медикаментозного лечения и Вашего образа жизни. Что самое важное?
Не ограничен. Важный период- первые 12 месяцев, пока стент «врастает» в стенку артерии. Риск рестеноза в первый год в «покрытых» стентах, которые мы используем, не выше 1-2%. Дальше все зависит от правильного лечения, прежде всего от приема статинов. Сужения в стенте, которые возникают через 2 года и позже, почти всегда связаны с новыми холестериновыми бляшками.
Практически любую. Если мы не планируем дальнейшего стентирования, то считаем кровоснабжение миокарда достаточным. А значит и ограничений в физической нагрузке у Вас нет. Вы можете жить полноценной жизнью: бег, бассейн, силовые тренировки не противопоказаны начиная со следующего дня после выписки из стационара. Часто для того, чтобы убедиться в качестве выполненной операции, мы проводим нагрузочный тест- стресс-эхокардиографию. Почти всегда ее можно выполнять в первые дни после операции. Тест покажет не только есть ли признаки ишемии (нехватки крови сердцу), но и адекватность медикаментозной терапии.
Да. Через год мы, скорее всего, отменим часть антитромботиков, но основные препараты (статины, аспирин, гипотензивные препараты) нужно будет принимать всегда.
Да, без всяких ограничений. Коронарные стенты очень тонкие и не создадут никаких проблем в этих ситуациях.
Очень важно обратиться к врачу если Вы наблюдаете: 1. возобновление стенокардии, т.е. кратковременная тяжесть или дискомфорт в груди/шее/нижней челюсти, возникающий при физической нагрузке. 2. Любые непонятные боли в груди или внезапная одышка. 3. Кровотечение.
Позвонить в Клинику в любое время (телефон реанимации работает круглосуточно). Лечащий врач или заведующий отделением рентгенхирургии свяжутся с Вами.
Поставили на сердце стент
Стент поставили 8 сентября 2021г.Чувствую небольшую слабость.Есть незначительные боли в области сердца,дискомфорт в левой стороне в области лопаток,между лопаток есть небольшое как бы жжение покалывание,небольшая одышка.
Терапевт до операции назначал предуктал,пропанорм.Надо ли их принимать??сейчас принимаю.Плавикс,кардимогнил,нексимум, аторвастатин,бисопронон,эналаприл.Давление не стабильное.Бывает 130\70 пульс высокий 75,80. Затем после таблеток может упасть до 90/60 пульс 70.Помогите пожалуйста??Основной диагноз:Стенокардия напряжения 2фк.
Осложнение:Наджелудочковая э\ситолия.
Операция от 08.09.21:ЧТКА ОА с имплантацией стента Orsiro 3,5-18 мм.
ЭХО КГ от 09.09.2021:КДР: 42 мм; КСР:28мм; КДОт: 81мл; КСОт:мл; УОт: 52мл; ФВт: 64%; КДОс: 78мл; КСОс: 33мл; УОс:45 мл; ФВс:58%;(BI PLANE) Эффективный УО: 45 мл; Индекс эффективный УО: 34мл/м2; Дилатация левого предсердия.АоК:фиброзное кольцо 21 мм,регургитация 0 ст.
МК:фиброзное кольуо 27 мм,регургитация 1 ст. ТК:фиброзное кольцо 27 мм, регургитация 1 ст.
СДЛА 39 мм рт. ст. Брюшная аорта: кровоток магистральный неизмененный.
Анализ крови общий от 09.09.21
Общеклиническое исследования крови:
Лейкоциты(WBC) 10е3/mme3:результат(8,3) норма (4-9)
эритроциты(RBC) 10e6/mme3:результат(4,73) норма (3,9-4,7) представление(повышенный)
гемоглобин(HGB)g\dl:результат(132) норма(120-140)
гематокрит(HCT)%:результат(42,2) норма(36-42) представление(повышенный)
тромбоциты(PLT)10e3/mm3: результат(300) норма (180-320)
Хронические болезни: хронический гастрит
На сервисе СпросиВрача доступна консультация кардиолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Тромбоз коронарного стента
Тромбоз коронарного стента — это формирование тромба в пораженной венечной артерии после проведенного стентирования. Проявляется приступами загрудинной боли длительностью от нескольких минут до получаса и более, одышкой, слабостью вплоть до предобморочного состояния. Основными методами диагностики являются электрокардиография и анализ на кардиоспецифические ферменты. Для подтверждения тромбоза стента выполняется эхокардиография и коронарная ангиография. Лечение только хирургическое — в остром периоде рекомендована баллонная ангиопластика с последующей реимплантацией стента.
МКБ-10
Общие сведения
Тромбоз стента коронарной артерии — тяжелое осложнение кардиоваскулярного вмешательства, которое сопряжено с большим риском летального исхода. Встречается у 1,5-2,8% пациентов, частота зависит от использованных для реваскуляризации материалов. Вероятность повторного тромбоза коронарного стента намного выше — около 16%. Осложнение в основном развивается у мужчин старше 60 лет, которые имеют другие факторы риска сердечно-сосудистых заболеваний. У страдающих сахарным диабетом вероятность тромбоза после стентирования в 2-3 раза выше.
Причины
Развитие тромбоза во многом связано с типом имплантированного стента. Наиболее неблагоприятные результаты при использовании металлических конструкций, к которым очень быстро прикрепляются тромбоциты. При установке стентов с лекарственным покрытием вероятность осложнения намного ниже, но существует риск фатальных поздних тромбозов. Помимо материала стента, риск возникновения коронарного тромбоза зависит от:
Патогенез
Начало тромбообразования обусловлено сочетанием местных воспалительных реакций на участке стентирования и системных нарушений процессов свертывания крови. Под действием специфических факторов адгезии к поверхности коронарного стента «прилипают» тромбоциты, формирующие первичный нестабильный тромб. Тромбоциты начинают выделять собственные цитокины, запускающие каскад коагуляции с образованием прочного фибрина.
В результате образуется плотный тромб, нарушающий кровообращение в одной из коронарных артерий. Характер поражения сердечной мышцы определяется степенью окклюзии сосуда. При полном прекращении кровотока развивается крупноочаговый или мелкоочаговый некроз миокарда. Неполное перекрытие просвета сосуда обусловливает приступы обратимой ишемии миокарда, что клинически проявляется нестабильной стенокардией.
Классификация
По степени достоверности различают 3 типа тромбоза стента:
По времени начала выделяют 4 категории тромбоза:
Симптомы
Клиника тромбоза коронарного стента представлена эпизодами загрудинной боли по типу ангинозного приступа. При физической нагрузке или эмоциональном стрессе человек ощущает внезапную давящую или сжимающую боль в груди. Для объяснения локализации болевых ощущений пациенты прикладывают кулак к области сердца. Болевые ощущения зачастую иррадиируют в левую руку, лопатку, шею и нижнюю челюсть.
Загрудинная боль может длиться около 10-15 минут и исчезать самостоятельно после отдыха. Чаще для купирования приступа требуется прием нитроглицерина. В случае полного прекращения тока крови в венечной артерии болевые ощущения длятся 20-30 минут и более, не устраняются медикаментами. Иногда боли настолько сильные, что человек принимает вынужденное неподвижное положение либо теряет сознание.
Ангинозные приступы сопровождаются выраженной одышкой, которая сохраняется даже в покое и усиливается при активных движениях. Кожа становится бледной и прохладной на ощупь, на лице выступает холодный пот. У человека учащается сердцебиение, бывают эпизоды «замирания» сердца. Характерна резкая слабость, головокружение и потемнение в глазах. Иногда на фоне боли начинается рефлекторная рвота.
Осложнения
При успешном лечении острой фазы патологии сохраняется риск отдаленных осложнений тромбоза. У 50-60% пациентов наблюдается хроническая сердечная недостаточность, обусловленная постинфарктным кардиосклерозом. У 20% людей возникают тромбоэмболические осложнения, вызванные попаданием фрагментов тромба в сосуды легких, почек и селезенки, головного мозга. Редко выявляется аутоиммунный постинфарктный синдром Дресслера.
Диагностика
Предположить тромбоз коронарного стента можно уже при первом осмотре при наличии информации о ранее проведенном стентировании. Патогномоничные физикальные данные отсутствуют, поэтому для постановки диагноза определенного тромбоза требуется лабораторно-инструментальное обследование. Диагностика назначается врачом-кардиологом, проводится в кратчайшие сроки и включает следующие методы:
Лечение тромбоза коронарного стента
Хирургическое лечение
Методом выбора при тромбозе коронарного стента является чрескожная первичная ангиопластика, цель которой — быстрая реваскуляризация миокарда. Введение медикаментозных тромболитиков у таких больных не эффективно. В острой фазе тромбоза проводится баллонная ангиопластика с применением устройств для аспирации тромба, которая в 90% обеспечивает полное восстановление кровообращения в венечных артериях.
Примерно у 45% пациентов после стабилизации состояния есть потребность в повторной установке стента. Необходимость операции кардиохирурги объясняют наличием выраженной остаточной диссекции. Для улучшения отдаленного прогноза выполняется имплантация типа «стент в стент». Вмешательство производится по рентгенэндоваскулярной методике, которая отличается минимальной травматичностью и коротким восстановительным периодом.
Экспериментальное лечение
В современной кардиологии есть успешный опыт применения ингибиторов гликопротеиновых рецепторов IIb/IIIa у больных, страдающих генетической нечувствительностью к антиагрегантным препаратам. Препараты действуют в течение 2-3 часов с момента введения, нарушают конечный этап агрегации тромбоцитов, благодаря чему риск тромбоза снижается в несколько раз. Ингибиторы IIb/IIIa используются во время операции и после восстановления коронарного кровотока.
Прогноз и профилактика
При проведении двойной антиагрегантной терапии и устранении поведенческих факторов риска тромбоза коронарного стента прогноз благоприятный. Назначение моноклональных антител улучшает прогноз у пациентов, которые нечувствительны к стандартным антиагрегантам. Первичная профилактика заключается в тщательном отборе больных перед стентированием и обеспечении полного открытия стента после установки.
Что делать после стентирования
В сосудистой хирургии все чаще используют малотравматичные рентгеноэндоваскулярные методики. Благодаря таким методам удалось сократить восстановительный период для пациентов, но больные часто забывают, что любое хирургическое вмешательство меняет жизнь. Очень важно не отказываться от госпитализации и соблюдать все врачебные рекомендации в постреабилитационный период. Досрочная выписка и игнорирование схемы лечения после сердечно-сосудистых операций увеличивают риск инфаркта в два раза. Сегодня мы поговорим о том, что нельзя делать после стентирования сосудов сердца и какой образ жизни показан прооперированным.
Как проводят стентирование сосудов сердца
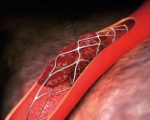
Стент — это крошечная ячеистая конструкция, состоящая из различных металлов и сплавов, совместимых с человеческим организмом. По этой причине трубка не отторгается иммунной системой и хорошо приживается, со временем образуя с сосудом единое целое. До операции стенты в сложенном виде располагаются в баллонах. Стентирование совмещается с ангиопластикой.
Во время ангиопластики введенный в сосуд баллон устраняет атеросклеротическую бляшку, после чего происходит стентирование – размещение в нужном месте сосуда сетчатой конструкции. Операция не требует разрезов: катетер с баллоном вводится через прокол артерии.
Стенты отличаются не только материалами изготовления, но и моделями, размерами, диаметром, а также покрытием. Некоторые модели покрыты фармакологическим препаратом, который высвобождается в течение некоторого времени, предотвращая риск роста внутренней оболочки сосуда, следовательно, и рецидива стеноза. Если вам провели стентирование, придерживайтесь рекомендаций врача — от действий пациента во многом зависит прогноз выздоровления. В 95 % случаев наблюдаются успешные результаты операции.
Что делать после стентирования
Для профилактики осложнений пациент остается несколько дней под наблюдением врачей, а затем выписывается. Стоит помнить: операция не дает гарантий, что сосуд снова не сузится. По этой причине больные обязательно должны наблюдаться у кардиолога.
Что делать после стентирования сосудов сердца:
Чаще всего после операции давление у больных повышается, но бывает и обратная ситуация. Что делать, если после стентирования низкое давление? В первую очередь, таким больным необходим покой, в том числе эмоциональный. Для нормализации АД можно выпить крепкий чай. Пропуск или отмена лекарств могут сказаться на динамике выздоровления, поэтому при гипотонии нужно записаться на прием к лечащему кардиологу и скорректировать терапию.
Что нельзя делать после стентирования:
МРТ делают после того, как конструкция приживется. Стент содержит металлы, а аппарат МРТ— это большой магнит. Из-за магнитного поля стент может смеситься. По прошествии полугода исследование не представляет опасности и даже показано для контроля состояния конструкции. Однако рентгенолога необходимо предупредить о наличии других металлических протезов в организме. Поскольку модели имеют отличия, в инструкции к каждой указано, по истечении какого срока можно проходить МРТ. Клиника, проводящая операцию, должна выдать пациенту документ с указанием, какой стент был установлен. Многих пациентов интересует, можно ли делать КТ после стентирования. Компьютерная томография, как и МРТ, разрешена через время после хирургического вмешательства.
Что нельзя делать после стентирования сосудов
Один из факторов риска после операции — сгущение крови. Поэтому нужно избегать ситуаций, провоцирующих такое состояние. Не стоит посещать баню, усиленно тренироваться и простужаться (высокая температура влияет на показатели крови).
Многие прооперированные первое время ощущают слабость и сонливость. Но это не повод отказываться от активности. Чтобы вернуться к привычному образу жизни, необходимо увеличить физические нагрузки до разумного предела: заниматься скандинавской ходьбой, плавать, ездить на велосипеде. Нагрузки тренируют сердечную мышцу, помогают стабилизировать АД и, в целом, положительно сказываются на общем самочувствии. Травмоопасных видов спорта лучше избегать, а умеренные нагрузки показаны до 5 раз в неделю.
Пациентам придется навсегда отказаться от курения, снизить количество соли в пище, избегать жирной и копченой еды, кофеина. Диета — одна из составляющих ЗОЖ и важна не меньше физических упражнений.
Установка стентов – не чудесное исцеление
Простота и безболезненность эндоваскулярной методики, быстрое восстановление и разительное улучшение самочувствия создают у пациентов иллюзию полнейшего выздоровления. Однако стентирование — это процедура, направления на устранение симптомов. Основную болезнь, вызвавшую закупорку сосудов, необходимо грамотно лечить и чаще всего пожизненно. Атеросклероз и ИБС без должной терапии продолжают прогрессировать и создавать новые риски, в том числе опасность рестеноза. Необходимо помнить, что объем лекарств после операции не уменьшится, дополнительно добавится антитромбоцитарная терапия.
Чтобы получить квалифицированную медицинскую помощь и рекомендации о том, что нельзя делать после стентирования сосудов сердца, обращайтесь в «Октябрьским сосудистый центр» республики Башкортостан. Здесь операции выполняют опытные сосудистые хирурги, а после хирургического вмешательства все пациенты получают план лекарственной терапии и консультации по правильному образу жизни во время и после реабилитации.