Одонтогенный гайморит
3.83 (Проголосовало: 6)
Что такое одонтогенный гайморит?
Почему может возникнуть одонтогенный гайморит
При проникновении инфекции в гайморовую пазуху возникает воспаление ее слизистой оболочки или гайморит.
Есть два пути проникновения инфекции:
Одонтогенный гайморит чаще всего развивается медленно на фоне хронической инфекции в области корня зуба. В результате хронического воспаления в области корня образуется киста, которая разрушает барьер между пазухой и зубом. Патогенные микробы постепенно проникают в слизистую оболочку пазухи, вызывая ее воспаление.
Также одонтогенный гайморит может возникнуть в результате действий стоматолога. Нередко после удаления верхнего зуба может нарушиться тонкий барьер между пазухой и полостью рта. В результате этого возникают ворота для проникновения зубной инфекции. В данном случае ключевое значение имеют анатомические особенности пациента с тонкой костной перегородкой между пазухой и корнем зуба или ее полным отсутствием.
Инфекция может проникать при чистке каналов и их пломбировании. В некоторых случаях, пломбировочный материал попадает внутрь пазухи, вызывая образование грибкового синусита, а содержащийся в пломбировочном материале цинк способствует росту плесневых грибов (Аспергилл, Мукора). Также одонтогенный гайморит может развиться после процедуры синус лифтинга и установки зубных имплантатов в верхнюю челюсть.
Симптомы
На начальной стадии одонтогенный гайморит может протекать практически бессимптомно, затем возникает заложенность носа, ощущение неприятного запаха в носу. В период обострения обычно появляются гнойные выделения из носа с неприятным запахом, появляются лицевые и головные боли, общая слабость, повышается температура тела.
Осложнения
При одонтогенном гайморите возникает хронический воспалительный процесс. В пазухе появляется зубная микрофлора, не типичная для верхних дыхательных путей, которая может разрушить костную ткань. В связи с тем, что околоносовые пазухи имеют контакт с глазницей и головным мозгом, одонтогенный гайморит может приводить к тяжелым осложнениям:
Поэтому при малейшем подозрении на данное заболевание необходимо обращение к врачу.
Диагностика
Основную роль в постановке диагноза играет компьютерная томография околоносовых пазух и верхней челюсти. На КТ снимках, в зависимости от процесса, может просматриваться разрушение костной ткани в области дна пазухи, разрежение костной ткани вокруг корня причинного зуба, разрастание слизистой оболочки пазухи. Визуализируются инородные тела (корень зуба, фрагмент зуба, пломбировочный материал, материал для синуслифтинга) в просвете пазухи.
Лечение
Для лечения одонтогенного гайморита требуется комплексный подход. Как правило, в лечении необходимо одновременное участие отоларинолога и стоматолога. Изолированная антибактериальная и консервативная терапия приводят только к временному облегчению состояния и снятию остроты процесса.
При инородных включениях в пазухе (пломбировочный материал, материал для синус лифтинга, грибковые тела) необходимо их полное удаление. Для этого используют эндоскопические методики. Они позволяют удалить данные образования через полость носа. При наличии сообщения пазухи с полостью рта (ороантральный свищ), необходимо его обязательное закрытие при помощи специальных биоинертных мембран на основе коллагена и лоскутов слизистой оболочки.
Профилактика
Для того чтобы избежать заболевания, нужно регулярно осматриваться у стоматолога и лора, своевременно лечить заболевания зубов и лор-органов.
Видео: 3 самых распространенных мифов про гайморит
Одонтогенные инфекции
Проблемы с зубами могут запускать целую цепочку губительных процессов: сильные головные боли, отеки шеи и лица, общее недомогание и другие проблемы со здоровьем. Все это вызывают одонтогенные инфекции. Давайте разберемся, как они возникают и что из себя представляют, как распознать проблему и лечить?
Виды инфекций
Стоматологи делят болезни по причине развития:
Целые группы микроорганизмов могут быть возбудителями инфекции: зеленящие стрептококки, спирохеты, неспорообразующие анаэробы.
Причины развития одонтогенных инфекций
Чаще заболевания распространяются и развиваются из-за невнимательного отношения пациентов к своему здоровью. Причинами служат:
Причину поможет выявить стоматолог. Также специалист даст рекомендации, как избежать проблем в будущем.
Признаки инфекции и пациенты в зоне риска
Также начинаются проблемы в области шеи: болит горло, отекает язык, становится тяжело дышать и речь искажается. Часто с такими жалобами идут к хирургу общей практики. Врач помогает устранить последствия инфекции, но очаг все равно остается, а болезнь продолжает распространяться по сосудам и поражать ткани.
Самыми уязвимыми к одонтогенным инфекциям признают людей со слабым иммунитетом: больных онкологией, гепатитом, ВИЧ, сахарным диабетом. По возрастным группам в зоне наибольшего риска находятся дети и пациенты старше 60 лет. Ослабляет организм также химиотерапия и лекарства, подавляющие иммунитет.
Как лечат одонтогенные инфекции?
Стоматолог начинает с санации ротовой полости, затем аккуратно вскрывает гнойник. Лечение зубных инфекций проводят разными методами в зависимости от степени сложности, расположения очага. Один из принципов – обеспечить приток воздуха, который убьет возбудителей.
Если гнойник находится слишком глубоко в тканях, процесс контролируют с помощью УЗИ. Пациентам обязательно вводят антибиотики. Далее их комбинируют с антимикробными препаратами. Также используют общеукрепляющую терапию.
Если вовремя не вылечить инфекцию, можно столкнуться с осложнениями:
Чтобы избежать одонтогенных инфекций, регулярно посещайте стоматолога, не откладывайте лечение и тщательно следите за здоровьем полости рта.
Одонтогенные инфекции.
Одонтогенные инфекции – это болезни, которые из-за неправильного или несвоевременного лечения кариеса, пульпита, периодонта, воспаления костной ткани верхней и нижней челюстей.
Сложно сказать, кто более виноват в возникновении таких заболеваний. В некоторых случаях их провоцируют сами пациенты: плохой уход за полостью рта, редкие визиты к стоматологу, самолечение.
Одонтогенные инфекции бывают истинно одонтогенными и главным причинным фактором в этом случае выступает пораженный зуб. Неодонтогенные инфекции – инфекции развивающиеся при поражении слизистой оболочки полости рта.
Пародонтальные инфекции – причинами которых выступают поражения десен, периодонта, надкостницы, мягких тканей шеи.
Основными возбудителями выступают зеленящий стрептококки, спирохеты, неспорообразующие анаэробы.
В большинстве случаев одонтогенные инфекции развиваются при недостаточном внимании пациента к собственному здоровью. Также инфекционный процесс может быть спровоцирован некачественным пломбированием каналов,удалением зуба с травматическими последствиями,неадекватным оперативным вмешательством, т.е. иметь атрогенный характер.
Одонтогенные инфекции могут распространяться по лимфатическим и кровеносным сосудам в расположенные рядом ткани. Важным фактором в распространении и тяжести характера одонтогенных инфекций выступает низкая сопротивляемость иммунной системы. При таких условиях осложненный воспалительный процесс может трансформироваться в окологлоточный абсцесс или флегмону шейной области. Необходимо отметить группы людей, наиболее подверженных воздействию инфекций. Это :
Симптомы патологии определить достаточно сложно,тем более, что нередко пациенты иногда не связывают боль в шее или области лица с пораженным зубом и обращаются к общему хирургу. В данном случае терапия будет неполной без санации основного источника заболевания.
Следует выделить некоторые симптомы одонтогенных инфекций:
Причинный зуб при любой локализации процесса дает симптомы болезненности при пальпации и перкусиии. Вокруг него десна гиперемирована и отечна.
Для выявления флегмон и абсцессов назначают УЗИ, а также компьютерную томографию. Последняя процедура особенно эффективна, т.к. помогает диагностировать очаг одонтогенной инфекции в районе грудной клетки, которая недоступна внешнему осмотру.
Одонтогенные инфекции имеют свойство быстро распространяться в челюстно-лицевой области, переходя в стадию гнойного процесса. Осложнения могут быть следующими:
Для того, чтобы обезопасить себя от одонтогенных инфекций требуетс тщательный уход за полостью рта и регулярное посещение стоматолога.
Одонтогенный гайморит
Комплексный мультидисциплинарный подход к лечению в ЛОР-отделении стоматологии!
Одонтогенный гайморит — воспаление гайморовых пазух, которое развивается от инфицированных зубов верхней челюсти. Проникновению инфекции также способствуют стоматологические манипуляции в области верхнечелюстных синусов — лечение и удаление зубов, имплантация и синус-лифтинг. Без выявления и устранения причины стандартное лечение у ЛОР врача в поликлинике не приносит результатов. Лечение одонтогенных инфекций должно быть комплексным!
ЦПС «Доктор Левин» более 20 лет специализируется на лечении пациентов с совмещенными ЛОР и стоматологическими патологиями. Комплексные программы реабилитации проводят челюстно-лицевые хирурги с отоларингологической подготовкой.
Причины возникновения одонтогенного гайморита
Гайморовы пазухи (верхнечелюстные синусы) отделяются от полости рта тонкой костной прослойкой, в которой расположены корни верхних жевательных зубов. Такое близкое соседство несет угрозу инфицирования пазух. В 15% случаев верхушки корней анатомически расположены под слизистой оболочкой синуса, не имея костного слоя, что еще больше повышает риски развития одонтогенного гайморита.
Условно причины можно разделить на 2 категории:
Несвоевременное лечение зубов
При пульпитах, периодонтитах инфекция из зубных каналов медленно, но уверенно распространяется на окружающие костные ткани. Без лечения очаги инфицирования разрастаются, расплавляют костную перегородку, открывая «ворота» для проникновения патогенной микрофлоры. В запущенных ситуациях на корнях зубов образуются кисты, при разрушении костного барьера прорастают в пазуху.
Врачебные ошибки
В результате ошибок стоматолога возможно механическое повреждение дна синуса (перфоративная форма заболевания). Как результат — образование сообщения с пазухой, проникновение инородных тел с ответной реакцией организма в виде одонтогенного гайморита.
Самые частые ошибки лечения, после которых пациенты обращаются в наш Центр:
Как избежать
Предупредить развитие одонтогенного гайморита можно только двумя способами:
В нашем Центре ни одна стоматологическая манипуляция, особенно на границе с верхнечелюстными синусами, не выполняется без тщательного рентгенологического обследования на компьютерном томографе.
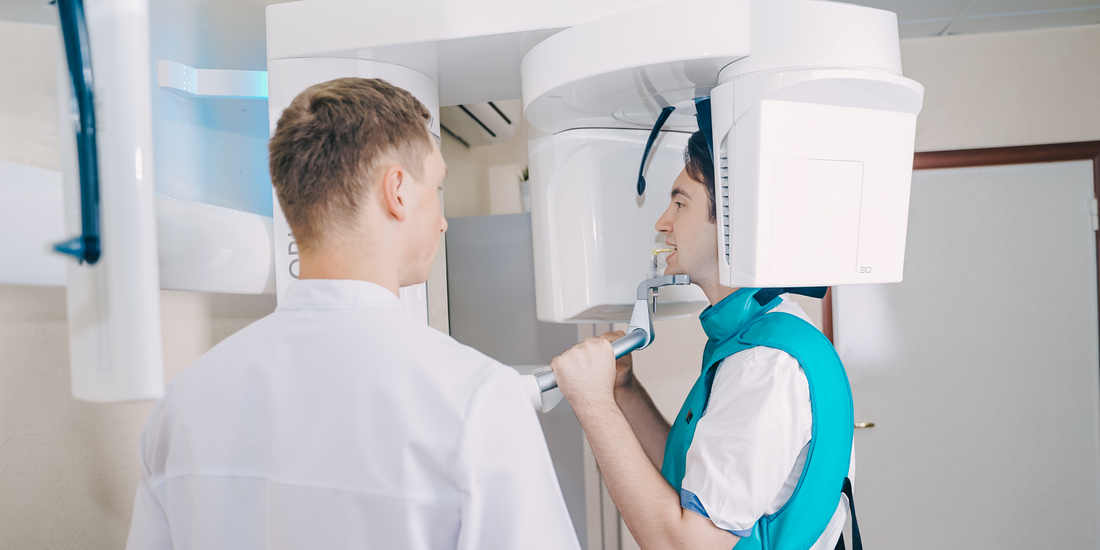
По результатам компьютерной томографии определяем расположение корней, размеры костной перегородки. Это дает возможность спланировать лечение так, чтобы избежать рисков.
Операции по удалению зубов и другие вмешательства в области гайморовых пазух в нашем Центре выполняют только челюстно-лицевые хирурги с ЛОР-подготовкой. Глубокие познания анатомии верхнечелюстной области позволяют избежать ошибок, которые может допустить обычный стоматолог. Но каждый случай индивидуален, и даже если что-то пойдет не так, наши врачи всегда готовы к любому повороту событий и исправлению ситуации.
Симптомы одонтогенного гайморита
Воспаление от инфицированных зубов развивается постепенно и на начальных стадиях чаще всего протекает бессимптомно. Если проводилось стоматологическое лечение, симптоматика также может проявиться не сразу — все зависит от иммунной системы организма, реакции на инородные тела. Бывают случаи, что гайморит не дает о себе знать в течение нескольких лет.
Но рано или поздно инфекция о себе заявит. Симптомы одонтогенного гайморита практически не отличаются от риногенного (когда инфекция проникает через нос в результате простуды, гриппа или ОРВИ):
Ничего не подозревающий пациент первом делом обращается к ЛОРу, а нужно к стоматологу. Однако есть моменты, которые указывают на одонтогенное происхождение воспаления пазухи:
Самый главный отличительный признак — беспокоит только одна пазуха, которая связана с больными зубами или стоматологическим лечением. В таком случае в первую очередь нужно решить проблемы стоматологического характера. Как правило, симптомы гайморита исчезают уже через две недели после устранения источника воспаления.
В чем опасность заболевания
Без должного лечения в пазухе развивается хронический воспалительный процесс с патогенной микрофлорой, разрушающей слизистую пазухи и окружающие костные ткани. Поскольку верхнечелюстные синусы близко расположены к анатомически важным структурам, могут возникнуть тяжелейшие осложнения:
Очаги инфекции, спровоцированные наличием инородного тела, могут вызывать предраковое состояние.
Почему стоит доверить лечение ЛОР-отделению стоматологии
ЛОР-стоматология — это симбиоз двух медицинских направлений, мультидисциплинарный подход при лечении воспалений верхнечелюстных синусов одонтогенного происхождения. Только опытный челюстно-лицевой хирург с ЛОР-подготовкой может поставить точный диагноз и составить обоснованный план реабилитации.
Как правило, одонтогенные причины развития гайморита попросту игнорируются в ходе рутинного обследования у отоларинголога. Лечение в условиях городской поликлиники без качественной диагностики или при ее отсутствии вовсе превращается в многосерийный сериал с ежемесячными посещениями ЛОР-врача, затягивается на долгие годы, доставляя неудобства и ухудшая качество жизни.
Назначается унифицированная медикаментозная терапия или травматичные проколы пазухи, которые если и приносят облегчение, то на непродолжительное время. Воспаление из острой стадии переходит в хроническую с периодическими обострениями. Человек безрезультатно бегает от одного врача к другому, но без выявления и устранения причины одонтогенный гайморит вылечить невозможно!
Диагностика
Одонтогенная форма гайморита часто остается невыявленной ЛОР-специалистами из-за отсутствия высокоточной диагностики и банального игнорирования «зубной» причины возникновения заболевания. Такие пробелы приводят к тому, что даже после проведенного медикаментозного и оперативного лечения человек продолжает страдать.
Крайне важна дифференциальная диагностика, которая позволяет определить форму гайморита и подобрать соответствующее лечение.
Только компьютерная томография обеспечивает получение информативных 3D-снимков для визуализации костной и прилегающих мягких тканей, состояния зубов, наличия инородных тел и новообразований в пазухе.
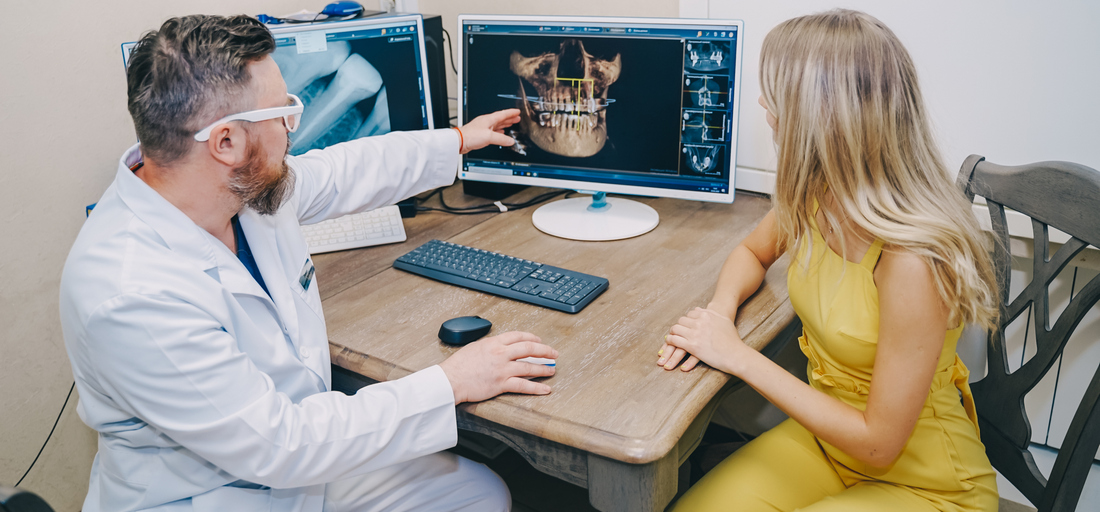
В некоторых случаях потребуется исследование микробного состава оболочки пазухи, чтобы исключить злокачественный процесс.
Как лечить
Тактика лечения отличается в зависимости от причины возникновения гайморита, но цель одна — устранить источник инфекции
Протокол доступа к гайморовой пазухе выбирается по клинической ситуации:
Одонтогенные инфекции головы и шеи
ОИ могут развиваться как в верхнем, так и в нижнем отделах головы и шеи. Верхний включает в себя пространства вблизи верхней зубной дуги, а именно, околоносовые пазухи, с вовлечением верхнечелюстных пазух в большинстве случаев [4]. Одонтогенный гайморит (ОГ) составляет около 10-30% случаев хронического антрального воспаления [2] и 8% случаев, влекущих эндоскопическую хирургию носа [5]. Нижний отдел характеризуются близостью нижней зубной дуги к фасциальным шейным пространствам: поверхностным, субментальным, подчелюстным, подъязычным, парафарингеальным, жевательным, сонным, ретрофарингеальным, превертебральным. А также к опасному пространству, которое простирается от основания черепа до заднего средостения [3, 6, 7]. Одонтогенная этиология лежит в основе 57% случаев цервикально-фасциальных инфекций [8].
Диагностика ОИ может быть сложной: признаки и симптомы часто неспецифичны или вводят в заблуждение (особенно для ОГ), а связь с явной стоматологической патологией часто не видна или недооценена. Стоматологические симптомы (локальная боль или гиперчувствительность), по сути, достоверно не коррелируют с одонтогенной этиологией [2, 9]. Это может привести к быстрому и эффективному лечению, появлению симптомов и тяжелых осложнений [10]. Клиническая картина различна между ОИ верхнего и нижнего отделов. Боль/давление, отек задней носовой стенки, обильные слизистые выделения из носа, заложенность носа, снижение/отсутствие обоняния и неприятный привкус во рту, характерны для верхнего отдела. В то время как боль в горле, боль при глотании, одышка, увеличение шейных лимфоузлов и более серьезная вовлеченность других органов и систем характеризуют нижний. Часто присутствует лихорадка [2 — 4, 7].
Точная и четкая диагностика позволяет не только выявить осложнение, но и конкретную причину инфекции, что позволяет правильно проводить терапию и снижает риск рецидива [10].
В настоящем исследовании мы проанализировали различные патогенезы, которые могут привести к ОИ, и подчеркнуть важность сотрудничества между стоматологами и отоларингологами для эффективного управления потенциально опасными осложнениями.
Материалы и методы
Исследование проводилось ретроспективно на выборке из 44 пациентов, обратившихся в больницу Сан-Раффаэле (Милан) в период с января 2008 по январь 2017 года с острой тяжелой синоназальной/глубокой цервикальной ОИ, требующей госпитализации в ЛОР-отделение. Исходная выборка включала 60 пациентов, но мы исключили пациентов, чья одонтогенная этиопатология не могла быть точно определена из истории болезни или тех, кто впоследствии был потерян для наблюдения (минимальное наблюдение: 6 месяцев). Записи были собраны из Объединенной стоматологической базы данных учреждения.
Все выполненные процедуры соответствовали этическим стандартам институционального и / или национального исследовательского комитета и принципам, изложенным в Хельсинкской декларации «Этические принципы медицинских исследований с участием человеческих субъектов», принятой 18-й Всемирной медицинской Ассамблеей (Хельсинки, Финляндия, июнь 1964 года), и с поправками, внесенными совсем недавно 64-й Всемирной медицинской Ассамблеей (Форталеза, Бразилия, октябрь 2013 года). Одобрение Комитета по этике не требовалось, из-за чисто ретроспективного характера исследования. Все пациенты были обследованы как стоматологами, так и ЛОР-врачами. В выборку вошли 21 мужчина (47,7%) и 23 женщины (52,3%) со средним возрастом 51,27 ± 18,72 года (диапазон: 10-85) на момент госпитализации (53,38 ± 18,70 года для ОИ верхнего отдела, 44,42 ± 17,85 года для нижнего).
Распространение заболевания и лежащие в его основе стоматологические патологии во всех случаях оценивались с помощью синусовой (для верхних ОИ) или шейной с контрастированием (для нижних ОИ) компьютерной томографии (КТ) и ортопантомографии (ОПГ). Глубокое вовлечение шеи также оценивали с помощью УЗИ шеи или магнитно-резонансной томографии (МРТ), если требовалось установить точную связь с шейным нервно-сосудистым пучком или верхней апертурой грудной клетки. Переоценка верхней ОИ проводилась с помощью конусно-лучевой КТ, когда это возможно.
Патологические образцы (т. е. образцы гноя), асептически отобранные из хирургического дренажа инфекционных очагов, анализировали на предмет микробиологии и гистологии. Эта последняя оценка была необходима для дифференциации грибкового синусита от бактериального.
Всякий раз, когда медикаментозная терапия была неэффективной из-за устойчивости симптомов, и возникала необходимость в оперативном лечении (остеомиелит, вывих имплантата, ороантральный свищ, подозрение на грибок, абсцессы шеи), пациентам проводилась функциональная эндоскопическая хирургия околоносовых пазух (ФЭХ), в сочетании с трансоральным или внешним (по Caldwell-Luc) доступом для ОГ, и шейным хирургическим дренажом для шейно-фасциальных одонтогенных инфекций. ФЭХ, как правило, выполнялся с минимально инвазивным подходом: нижняя частичная унцинэктомия, передняя этмоидэктомия, антростомия среднего носового хода, увеличенная кзади до вертикального отростка небной кости, промывание гайморовой пазухи, дренаж/удаление гноя и инфицированных трансплантационных материалов. Фронтальная синусотомия, задняя этмоидэктомия или сфеноидотомия не выполнялись. Пероральные подходы к верхнему отделу использовались для лечения критических зон (а именно альвеолярного углубления верхнечелюстной пазухи, которое эндоскопически трудно достичь), узких ороантральных коммуникаций (ОАК) с удалением пораженной слизистой оболочки и кости, и пластикой местным лоскутом без натяжения, удаления вывихнутых/несостоятельных имплантатов и лечения сопутствующей стоматологической патологии. Все оперативные вмешательства проводились под общим наркозом с интубацией.
Независимо от выбранного хирургического подхода все пациенты получали послеоперационную антибактериальную терапию в течение 8-10 дней. В некоторых случаях вводили стероиды (обычно внутривенно метилпреднизолон, от 40 до 80 мг/сут), особенно у пациентов с выраженной симптоматикой.
Среднее время пребывания в стационаре составило 4,76 ± 6,31 дня (3,64 ± 7,27 дня для верхних ОИ, 6,92 ± 3,06 дня для нижних). Случай парафарингеального абсцесса с последующим распространением на средостение был исключен из подсчета, так как требовал 93-дневного пребывания. Пациенты, как правило, наблюдались через 7, 20 и 60 дней после выписки; те, кто подвергался более интенсивной хирургии, первоначально требовали еженедельных обследований в течение более длительного периода. Средняя длительность наблюдения составила 10,7 ± 4,3 месяца (диапазон 6-15).
Результаты
В 29 случаях (90,7%) результатом ОИ был гайморит, в 2 — небный абсцесс (6,2%) и абсцесс клыковой ямки (3,1%). Шейно-фасциальные пространства были задействованы следующим образом: подподбородочное пространство в 2 случаях (16.7%), подчелюстное в 7 случаях (58.3%), грудино-ключично-сосцевидная область в 2 случаях (16.7%), и окологлоточное с нисходящим распространением в средостение одном (8.3%).
Микробиологические посевы хирургических образцов были отрицательными в 5 случаях (11,4%) или демонстрировали неспецифический рост смешанной орофарингеальной флоры (ОФ) в 12 случаях (27,2%). Таким образом, антибиотикотерапия применялась у большинства пациентов. Три (6,8%) чисто микотических инфекции (Aspergillus spp) наблюдались как мицетомы верхнечелюстной пазухи.
Шейное хирургическое дренирование с удалением некротических тканей в сочетании с стоматологическими процедурами, направленными на устранение сопутствующих стоматологических патологий, применялось во всех случаях обнаружения орофарингеальной флоры (12 случаев). Рецидивирующая инфекция развилась в одном случае после хирургического вмешательства (т. е. парафарингеальный абсцесс как следствие длительного, нелеченного кариеса), с ретрофарингеальным и последующим нисходящим медиастинальным распространением. Пациенту потребовалась дополнительная торакотомия и длительное пребывание в отделении интенсивной терапии.
И наоборот, при ОИ верхнего отдела (32 пациента) доступ создавался через функциональный эндоскопический трансназальный доступ в 11 случаях (34,4%) или с помощью комбинации ФЭХ и доступом по Колдуэлл-Люку (18 случаев — 56,2%). Три верхних ОИ (два абсцесса твердого неба и один абсцесс клыковой ямки — 9,4%) были устранены трансоральным хирургическим дренированием без ФЭХ.
Обсуждение
Полость рта — анатомическая область с высоким присутствием бактерий. Например, количество микроорганизмов в пародонтальном кармане может достигать 1,8 х 1011/г материала [12]. Поэтому все пероральные процедуры должны проводиться с минимизацией риска вторичных инфекций и возможного системного бактериального распространения.
ОИ часто встречаются в повседневной стоматологической практике, особенно у взрослых: одонтогенный патогенез выявляется в 10-30% случаев гайморита [2] и почти в 50% случаях цервикально-фасциальных инфекций [6]. Однако их распространенность остается в значительной степени недооцененной из-за неспецифической клинической картины по сравнению с их неодонтогенными аналогами и непредсказуемого течения [2, 6].
Как указывалось ранее, ОИ являются потенциально инвазивными осложнениями из-за близости оральной области к другим анатомическим пространствам головы и шеи, а именно к околоносовым пазухам (верхние ОИ) и глубоким шейно-фасциальным пространствам (нижние ОИ) 3. В нашей выборке основными причинами ОИ были имплантация (13/44, 29,6%) и кариес (12/44, 27,3%), затем аномалии прорезывания (8/44, 18,2%), удаление зубов (7/44, 15,9%), эндодонтические процедуры (2/44, 4,5%) и синуслифтинг (2/44, 4,5%). Однако, стратифицируя патогенез по вовлеченным участкам, имплантация становится преобладающим при определении ОГ (11/32, 34,4%), а кариес — при вовлечении шейно-фасциальных пространств (7/12, 58,3%). Этот вывод согласуется с литературными данными [6, 13].
Рис. 1 а. Верхний имплантат смещается в полость верхнечелюстной пазухи.
Рис. 1 б. Верхний имплантат смещается в полость верхнечелюстной пазухи.
Рис. 1 в. Моляры в полости гайморовой пазухи (белые стрелки), яркий пример аномалий прорезывания на верхней челюсти.
Рис. 1 г. Моляры в полости гайморовой пазухи (белые стрелки), яркий пример аномалий прорезывания на верхней челюсти.
Удаление зуба также может стать причиной ОИ [11, 12, 22]. Если оно выполнено не правильно, эта процедура может привести к альвеолиту, смещению корня зуба в верхнечелюстную пазуху (рис. 2) [11, 12, 22]. Факторами риска являются наличие расходящихся корней, кариес и большие пломбы, так как эти условия могут способствовать перелому зуба [22].
Рис. 2 а. Эндоскопический зонд, приближающийся к ороантральному свищу образовавшемуся в результате неправильного удаления зуба.
Рис. 2 б. Гнойные выделения из свища в результате введения зонда.
Другой причиной ОИ (особенно ОГ) является эндодонтия, материалы или инструменты которой могут выходить из верхушки корневого канала, достигая гайморовой пазухи. Это часто приводит к грибковой колонизации пазухи, причем грибковая гранулема является наиболее распространенным клиническим проявлением 23. В нашей серии мы наблюдали 3 мицетомы верхнечелюстной пазухи (рис. 3) в результате неудачных эндодонтических процедур (2/3) или установки имплантата (1/3).
Рис. 3 а. Мицетома верхнечелюстной пазухи, возникшая в результате неудачной эндодонтии.
Рис. 3 б. Удаление мицетомы с последующим дренированием пазухи.
Рис. 3 в. Характерная КТ при полной воспалительной облитерации синуса.
Рис. 3 г. Образец грибковой колонизации.
Рис. 4 а. Периапикальный периодонтит на нижней челюсти справа с сопутствующим абсцессом, распространяющимся из подчелюстного пространства в щечное.
Рис. 4 б. Периапикальный периодонтит на нижней челюсти справа с сопутствующим абсцессом, распространяющимся из подчелюстного пространства в щечное.
Этиологии наших ОИ согласуются с другими известными в литературе исследованиями [26, 27]: альфа-гемолитический стрептококк чаще всего обнаруживался в гнойном содержимом (9/44, 20.6%), далее следуют бета-гемолитический стрептококк (S. pyogenes и S. agalactiae; 6/44, 13.6%), грамотрицательные виды (K. pneumoniae, E. corrodens и Enterobacter spp; 6/44, 13.6%), золотистый стафилококк (4/44, 9.1%) и облигатные анаэробы (2/44, 4.5%). Патологические образцы не дали роста в 5 случаях (11,4%), неспецифическая смешанная орофарингеальная флора выделена в 12 случаях (27,2%); это обстоятельство не является необычным [26, 27], поскольку ОИ часто являются полимикробными [2]. Это делает выбор антибиотика особенно сложным и обуславливает необходимость комбинированной, внутривенной терапии антибиотиками широкого спектра.
Что касается ОИ шейно-фарингеальных пространств то в лечении почти всегда нужно отмечать несколько «тревожных сигналов»: быстрый прогрессирующий отек, ухудшение трисмуса, одышка/тахипноэ, дисфония, дисфагия, пирексия или ригидность шеи — все это недвусмысленные признаки сложного течения и должны быть оперативно устранены, чтобы избежать ухудшения и риска смерти [6, 7]. В нашей выборке был случай рецидива инфекции после успешного дренирования парафарингеального абсцесса с ретрофарингеальным и последующим нисходящим медиастинальным распространением. Потребовался комбинированный подход и длительное пребывание в отделении интенсивной терапии с агрессивной внутривенной терапией. Своевременное выявление ухудшения клинического течения было необходимо для спасения больного. Высокий индекс подозрительности должен всегда поддерживаться при лечении ОИ шейно-фарингеальных пространств, даже после явно успешного дренирования: жизненные показатели, температура, полный анализ крови, пальпация шеи и ларингоскопия должны регулярно повторяться в послеоперационном периоде [6, 7].
Одонтогенный гайморит часто требует создания нескольких хирургических доступов (трансназальный эндоскопический подход в сочетании с трансоральным) [11]. В нашей выборке это обстоятельство имело место в половине случаев (16/32, 50,0%). Подход по Колдуэлл-Люку в настоящее время практически отменен из-за большей травматичности, и проводится при наличии больших инородных тел в полости гайморовой пазухи [28, 29]. На самом деле, мы использовали эту процедуру в немногих случаях [2/32, 6,2%].
Выводы
Промедление в постановке диагноза и начале соответствующего лечения являются основными причинами прогрессирующего течения ОИ, приводящего к тяжелым, угрожающим жизни осложнениям [2, 6]. Это особенно опасно в эпоху повышения устойчивости к антибиотикам [6]. Высокий индекс подозрительности и эффективное сотрудничество между стоматологами и ЛОР-врачами являются необходимыми элементами для быстрой диагностики и лечения данных состояний [4, 11, 13-15, 17, 30, 31]. Такое сотрудничество имеет решающее значение для того, чтобы избежать неприятных и, возможно, драматических последствий, поскольку вовлечение околоносовых пазух или шейно-фасциальных пространств требует участия ЛОР-врача, в то время как роль стоматолога остается существенной в трансоральном удалении причины ОИ [11].
Маттео Тримарки, отделение ЛОР и хирургии головы и шеи, Госпиталь Сан-Раффаэле, Милан, Италия
M. Trimarchi, Otorhinolaryngology – Head and Neck Surgery Department, San Raffaele Hospital, Milan, Italy
Андреа Галли, отделение ЛОР и хирургии головы и шеи госпиталя Сан-Раффаэле, Милан, Италия
A. Galli, Otorhinolaryngology – Head and Neck Surgery Department, San Raffaele Hospital, Milan, Italy
Паоло Каппаре, отделение стоматологии госпиталя IRCCS Сан-Раффаэле, Милан, Италия
P. Capparè, Dentistry Department, IRCCS San Raffaele Hospital, Milan, Italy
Сьюзан Дабабу, отделение стоматологии госпиталя IRCCS Сан-Раффаэле, Милан, Италия
S. Dababou, Dentistry Department, IRCCS San Raffaele Hospital, Milan, Italy
Раффаэле Винчи, отделение стоматологии госпиталя IRCCS Сан-Раффаэле, Милан, Италия
R. Vinci, Dentistry Department, IRCCS San Raffaele Hospital, Milan, Italy
Марио Бусси, отделение ЛОР и хирургии головы и шеи, Госпиталь Сан-Раффаэле, Милан, Италия
M. Bussi, Otorhinolaryngology – Head and Neck Surgery Department, San Raffaele Hospital, Milan, Italy
Энрико Герлоне, отделение стоматологии госпиталя IRCCS Сан-Раффаэле, Милан, Италия
E. Gherlone, Dentistry Department, IRCCS San Raffaele Hospital, Milan, Italy
Odontogenic infections in the head and neck: a case series
Аннотация. Одонтогенные инфекции (OИ) являются потенциально тяжелыми осложнениями, возникающими в результате нелеченых стоматологических патологий или неправильных стоматологических манипуляций. Они могут включать околоносовые пазухи и шейно-фасциальные пространства. Клиническая картина может вводить в заблуждение и связь с стоматологической патологией не всегда очевидна, что делает сложной их диагностику.
Ретроспективно были собраны данные 44 пациентов, направленных в больницу Сан-Раффаэле (Милан) с острыми тяжелыми синоназальными или шейно-фасциальными ОИ в период с января 2008 по январь 2017. Во всех случаях было доказано явное одонтогенное происхождение. Индивидуально оценивались особенности пациента, этиопатогенез, хирургический подход и медикаментозная терапия.
Основными причинами ОИ были установка имплантатов (13/44, 29,6%) и кариес (12/44, 27,3%), затем аномалии прорезывания (8/44, 18,2%), удаление зубов (7/44, 15,9%), эндодонтические манипуляции (2/44, 4,5%) и синуслифтинг (2/44, 4,5%). Четкая этиология выявлена у 27 пациентов (61,4%). Одонтогенный верхнечелюстной синусит (32/44, 72.7%), как правило, требовали создания нескольких хирургических доступов. Шейно-фасциальные инфекции (12/44, 27,3%), всегда требовали хирургического дренажа, часто в срочных/неотложных условиях.
Высокий индекс подозрительности и эффективное сотрудничество между стоматологами и ЛОР-врачами необходимы для своевременной диагностики и лечения ОИ. Антибактериальная терапия и хирургическое лечение являются ключевыми элементами текущей терапевтической стратегии.
Annotation. Odontogenic infections (OIs) are potentially severe complications resulting from untreated dental pathologies or incorrect dentistry procedures. They may involve paranasal sinuses and cervico-fascial spaces. Clinical picture can be misleading and relation with dental pathology unapparent, making their diagnosis challenging.
Data of 44 patients referred to San Raffaele Hospital (Milan) for acute severe or recalcitrant sinonasal/deep cervical OIs between January 2008 and January 2017 were retrospectively collected. Clear odontogenic origin was proved in all cases. Patient characteristics, etiopathogenesis, surgical approach and medical therapy were individually assessed.
Main causes of OIs were implant placement (13/44, 29.6%) and caries (12/44, 27.3%), followed by dysodontiasis (8/44, 18.2%), tooth extraction (7/44, 15.9%), endodontic procedures (2/44, 4.5%) and sinus lift (2/44, 4.5%). A clear etiology was detectable in 27 patients (61.4%). Odontogenic maxillary sinusitis (32/44, 72.7%) was typically tackled by a multiportal approach, with transnasal endoscopic approaches combined with transoral ones. Cervico-fascial infections (12/44, 27.3%), instead, always required cervicotomic surgical drainage, frequently in urgent/emergent settings. A case of descending mediastinal spread was recorded.
High index of suspicion and effective collaboration between dental and ENT specialists are essential to promptly diagnose and treat OIs. Antibiogram-driven therapies and multiportal approaches are key elements of the current therapeutic strategy.
Ключевые слова: Кариес, инфекция глубокого пространства шеи, дентальный имплантат, гайморит, одонтогенная инфекция, одонтогенный синусит.
Keywords: Caries, Deep neck space infection, Dental implant, Maxillary sinusitis, Odontogenic infection, Odontogenic sinusitis.
Список литературы






