Одномыщелковое эндопротезирование коленного сустава
Общая информация
На поздних стадиях остеоартроза коленных суставов, в тех случаях, когда фармакологические средства и иные методы лечения уже оказываются неэффективными, боль и хромота прогрессируют, приходится прибегать к операции эндопротезирования — замене измененных суставных поверхностей коленного сустава на искусственные.
Преимущества одномыщелкового эндопротезирования коленного сустава.
Миниинвазивная техника операции одномыщелкового эндопротезирования коленного сустава сопровождается минимальной кровопотерей, минимальным повреждением мягких тканей. Сокращаются сроки послеоперационной реабилитации прооперированного пациента
Операция является органосберегающей, так как сохраняется запас костной ткани в случае возникновения необходимости тотального эндопротезирования коленного сустава.
Показания
Показанием для одномыщелкового эндопротезирования коленного сустава является изолированное поражение медиального (внутреннего) или латерального (наружного) отдела коленного сустава, при котором выраженный болевой синдром уже нарушает качество жизни пациента, вынуждает принимать обезболивающие препараты, но показаний для тотальной замены коленного сустава нет.
Ход операции
Вся операция по замене коленного сустава в стандартном варианте длится не более 1,5-2 часов. Для более точного установления имплантата сустава и контроля других важных параметров обычно используется компьютерная навигация. Все действия хирургов происходят поэтапно, в каждый из которых решаются следующие задачи:
Реабилитация:
Данное оперативное лечение проводит главный врач ГАУЗ «ГКБ № 4» г. Оренбурга Пупынин Дмитрий Юрьевич.
Запись на консультацию по телефону: 45-88-00.
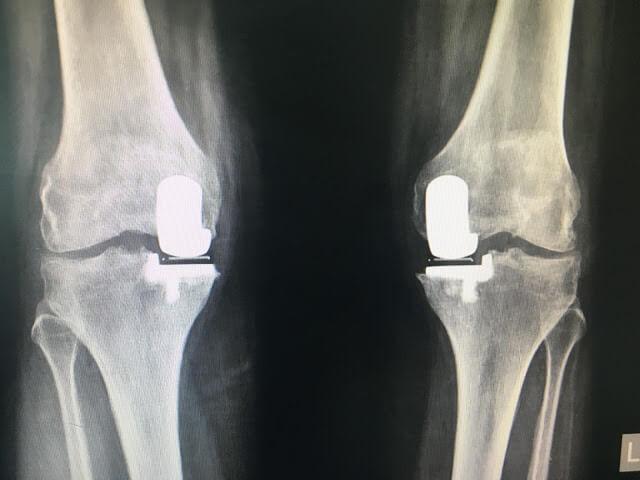
Одномыщелковое протезирование
В случае поражения только одного мыщелка колена (латерального или медиального) при сохранности связочного аппарата применяется одномыщелковое протезирование коленного сустава.
Такой вид протезирования показан в первую очередь пациентам преклонного возраста, которые имеют малую физическую активность (что подразумевает умеренную или слабую нагрузку на коленный сустав). Но при этом оно нежелательно для активных и молодых пациентов, так как протез может не выдерживать значительные нагрузки.
Малая травматичность эндопротезирования коленного сустава, небольшая кровопотеря, быстрая реабилитация — несомненные преимущества одномыщелковой методики.
Современные технологии протезирования позволяют выполнять хирургическое вмешательство с небольшим разрезом (10 см), при минимальном травмировании боковых связок и бедренно-надколенного сочленения, без вывиха надколенника.
После проведения одномыщелкового протезирования в течение нескольких месяцев восстанавливается подвижность сустава и нормальная походка, исчезает резкая боль. Успешно выполненным считается протезирование, после которого пациенту удается в течение 30–40 дней восстановить все формы двигательной активности:
После одномыщелкового эндопротезирования пациент не испытывает чувства дискомфорта или выраженной боли. Стабилизация в коленном суставе происходит за счет проведенной хирургами балансировки крестообразных и коллатеральных связок.
Пожалуй, единственным недостатком одномыщелковой хирургической методики можно назвать ограниченный срок службы протеза. У людей пожилого возраста, придерживающихся малоподвижного образа жизни, искусственный сустав может прослужить в течение 5–7 лет, а затем встает вопрос о вторичном хирургическом вмешательстве по замене изношенного протеза.
При одномыщелковом протезировании коленного сустава период реабилитация занимает значительно меньше времени, нагрузка на кость не претерпевает изменений и кость сохраняет нормальную структуру (остеопороз развивается намного реже).
Одномыщелковое эндопротезирование коленного сустава что это
а) Пациенты с изолированным клинически значимым остеоартритом медиального или латерального отдела коленного сустава
б) Остеонекроз медиального мыщелка бедра, при котором восстанавливающие хрящ вмешательства не показаны или невозможны
г) Близкий к идеальному индекс массы тела
д) Готовность пациента соблюдать все ограничения физической активности, необходимые для максимального продления срока службы протеза.
Противопоказания:
а) Пациенты с воспалительным артритом
б) Клиника поражения бедренно-надколенникового сустава
в) Инфекция коленного сустава в анамнезе
г) Дегенеративные изменения других отделов коленного сустава
д) Внесуставная деформация конечности
е) Недостаточность передней крестообразной связки (ПКС)
ж) Сгибательная контрактура коленного сустава более 10°
з) Объем движений в коленном суставе менее 90°
и) Варусная деформация более 10° или вальгусная деформация более 15°
Обследование и лучевая диагностика:
а) Пациенты с изолированным однокамерным дегенеративным поражением коленного сустава подлежат тщательному физикальному обследованию для исключения поражения других отделов коленного сустава и оценки стабильности связочного аппарата
б) Для исключения патологических изменений тазобедренного сустава также выполняется соответствующее обследование
в) Рентгенография:
• Рентгенография в прямой (переднезадней) проекции в положении стоя, в заднепередней проекции стоя в положении сгибания 45°, в боковой и аксиальной проекции, а также рентгенография конечности целиком на длинной кассете. Эти рентгенограммы необходимы для точного подбора компонентов протеза и исключения поражения других отделов коленного сустава.
• На рентгенограммах не должно быть выраженного тибиофеморального подвывиха, поскольку корригировать его интраоперационно очень сложно, и он может привести к малтрекингу бедренного компонента относительно большеберцового и, как следствие, ранней несостоятельности протеза вследствие износа полиэтиленового вкладыша
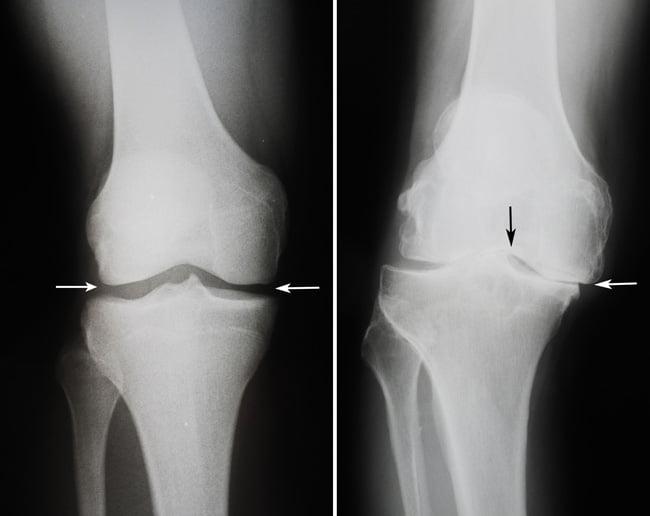
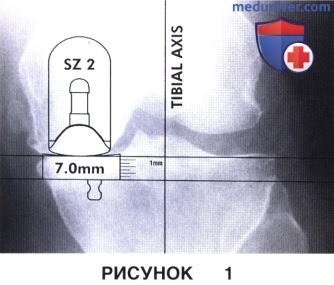
• Рентгенограмма в прямой проекции используется для выбора размера компонентов и оценки уровня резекции большеберцового плато (рис. 1):
— Резекция большеберцового плато должна быть минимальной (2-4 мм), чтоб обеспечивать возможность использования только самого тонкого большеберцового компонента
— Примерочный шаблон устанавливается таким образом, чтобы плоскость резекции плато в этой проекции располагалась под углом 90° относительно длинной оси большеберцовой кости
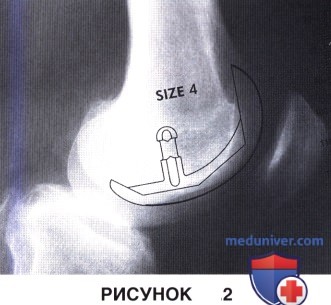
• Для выбора размера бедренного компонента и оценки угла наклона плато большеберцовой кости используется рентгенограмма, полученная в боковой проекции (рис. 2):
— Примерочный шаблон устанавливается таким образом, чтобы киль бедренного компонента располагался параллельно длинной оси бедра
— Шаблон компонента должен примерно на 2 мм перекрывать костные границы мыщелка бедра (примерно соответствует толщине суставного хряща)
— Угол наклона плато большеберцовой кости измеряется по рентгенограмме в боковой проекции. Установка большеберцового компонента с учетом этого угла позволит предотвратить излишнее напряжение в суставе при сгибании
Положение пациента:
а) Пациент укладывается в положение на спине на стандартный операционный стол
б) Если планируется интраоперационный рентгенологический контроль, можно использовать рентгенпрозрачный стол. При одномыщелковом эндопротезировании (UKA) медиального отдела коленного сустава окончательная ось коленного сустава должна быть нейтральной либо с легким варусным отклонением. Для контроля оси конечности возможно использование интраоперационной рентгенографии
в) Под ягодицу на стороне операции подкладывается валик для устранения наружной ротации бедра
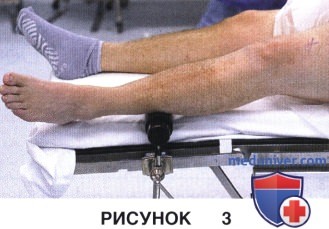
г) Существует множество различных фиксаторов стопы, которые позволяют сгибать и разгибать коленный сустав под необходимым углом. Вместо них можно воспользоваться упором для стопы, обеспечивающим сгибание коленного сустава до 90° (рис. 3)
д) В верхней трети бедра как можно выше накладывается турникет
е) Конечность обрабатывается и укрывается стерильным бельем стандартным образом, после чего обескровливается резиновым бинтом и затем турникетом.
Редактор: Искандер Милевски. Дата публикации: 3.4.2020
Одномыщелковое эндопротезирование коленного сустава
Центр Травматологии и Ортопедии Главного военного клинического госпиталя им. Н.Н. Бурденко на протяжении 300 лет хранит традиции героев военной медицины предыдущих поколений. Всё это позволяет центру сохранять статус крупнейшего многопрофильного медицинского учреждения в нашей стране с большим научным потенциалом и высоким уровнем профессионализма каждого из специалистов.
В Центре Травматологии и Ортопедии трудятся врачи высшей категории. Все они являются заслуженными деятелями здравоохранения России и членами международных медицинских обществ. Кроме того, здесь работают 2 доктора медицинских наук и 6 кандидатов. Каждый из экспертов имеет значительный опыт оказания специализированной медицинской помощи пострадавшим, раненым и больным в военно-полевых условиях, а также рядовым гражданам Российской Федерации.
В Центре созданы все условия для проведения своевременной и специализированной помощи пациентам с заболеваниями опорно-двигательного аппарата. Благодаря высокотехнологичному оснащению здесь проводится точная диагностика заболеваний, лечение и реабилитация.
Поскольку госпиталь – это один из головных учреждений Министерства обороны, в нем наблюдаются больные с самой сложной патологией, требующей выполнения операций по замене суставов. Специалисты Центра Травматологии и Ортопедии им. Н.Н. Бурденко имеют значительный опыт лечения пациентов с тяжелыми поражениями суставов, позволяющими поставить больных на ноги даже в самых безнадежных случаях, например, при гонартрозе.
Гонартроз – это тяжелое заболевание коленного сустава, при котором разрушается суставной хрящ, появляются боли и ограничения движений. Консервативное лечение, как правило, малоэффективно и позволяет лишь незначительно уменьшить боль, не влияя на сам патологический процесс.
В некоторых случаях возможен малотравматичный и малоинвазивный вариант лечения – одномыщелковое эндопротезирование коленного сустава. Он подразумевает замену не всего сустава на эндопротез, а его наиболее изношенной части.
Для одномыщелкового эндопротезирования применяются эндопротезы небольших размеров.

Одномыщелковое эндопротезирование показано при изолированных поражениях наружного или внутреннего отделов коленного сустава.
Преимуществами малоинвазивной операции является небольшая травматичность, а также более быстрое восстановление функции. Продолжительность операции по замене одного из мыщелков меньше, чем при тотальном эндопротезировании коленного сустава и составляет порядка 30-40 минут. Это позволяет быстрее реабилитироваться.

Операция одномыщелкового эндопротезирования проходит следующим образом:
Врач осуществляет хирургический доступ небольших размеров к коленному суставу. Удаляет изношенные суставные поверхности одного из мыщелков. При помощи специального костного цемента к бедренной и большеберцовой костям фиксирует компоненты эндопротеза. Ушивает рану.

Реабилитационный период после данной операции составляет 3-4 недели. А пациенты активизируются уже на следующий день: встают и ходят по палате при помощи костылей.
Практика показывает, что в целом восстановление после малоинвазивной операции одномыщелкового эндопротезирования протекает гораздо легче, чем после тотального эндопротезирования коленного сустава.
Данная процедура выполняется в Центре Травматологии и Ортопедии ГВКГ им. Н.Н. Бурденко в течение последних 5 лет. В своей работе врачи применяют качественные эндопротезы фирмы Zimmer Biomet. Широкий ассортимент имплантатов дает возможность подобрать эндопротез с учетом возраста пациента, его физической активности, а также характера и тяжести заболевания или травмы. Современное и высококачественное оборудование Zimmer Biomet позволяет получить отличные результаты операций и поставить на ноги даже самых тяжелых больных.
Для более получения более подробной информации Вы можете записаться на консультацию к специалистам Центра травматологии и ортопедии.
Сотрудничество врачей Центра Травматологии и Ортопедии «Новой Медицины» и «ТелеМед» открывает для пациентов с поражением опорно-двигательного аппарата новые возможности качественной реабилитации, с использованием профессионального высокотехнологичного реабилитационного оборудования.
Новая медицина – это современный подход с использованием инновационных технологий в области медицины. Компания предлагает уникальные услуги по реабилитации на дому, в том числе с использованием телемедицины, аренду высокотехнологического, «умного» реабилитационного оборудования и оказание профессионального ухода за тяжелобольными, маломобильными и пожилыми людьми. Компания объединила лучших специалистов и производителей медицинского оборудования.
Эндопротезирование коленного сустава – шанс восстановить функции конечности
Хронические суставные патологии практически не поддаются лечению, более того, они прогрессируют не оставляя человеку права на здоровое существование. Эндопротезирование коленного сустава – операций, суть которой состоит в его замене искусственным имплантом.
Сравнение здорового коленного сустава(слева) и полностью разрушенного(справа).
Хрящ, покрывающий концы суставных костей, невозможно восстановить, если он серьезно разрушен. Внутрисуставные уколы плазмы или гиалурона, бесполезная трата денег, нервов и времени.
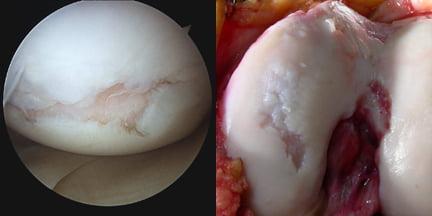
Это видит хирург во время операции, обратите внимание на неравномерность, а местами отсутствие хрящевой оболочки.
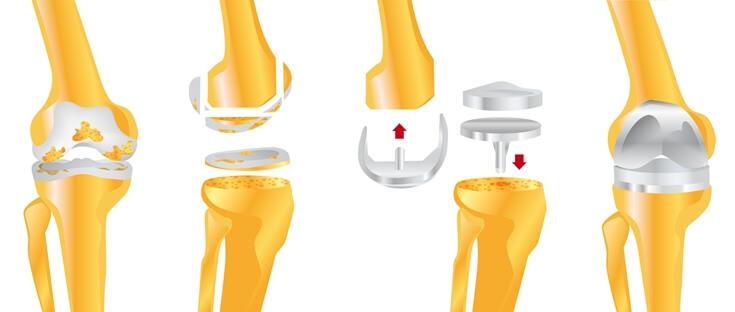
Упрощенная схема установки импланта.
Единственная тактика лечения, которая дает результаты – эндопротезирование. Индустрия выпускает модернизированные имплантаты под требования любого пациента. Искусственные конструкции создаются из биосовместимых материалов, представленных керамикой, инновационными сплавами металлов и высокомолекулярным полиэтиленом, которые не оказывают токсического, аллергического и канцерогенного воздействия на окружающие структуры.
Вступление
Пораженный сустав обследуют высокоинформативными средствами визуальной диагностики, больного направляют на прохождение лабораторных анализов, осмотр у врачей узкой специализации.Далее принимается решение о:
Чаще всего анестезия используется спинальная.
Метод протезирования колена успешно практикуют ведущие клиники эндопротезирования коленного сустава федеральные медцентры России, Украины и других государств постсоветского пространства.
Быстро пройти высокотехнологичную процедуру по квоте не всегда возможно, потребуется еще дождаться своей очереди, а на это может уйти 3-6 месяцев, иногда 12 месяцев.
В РФ и Украине можно воспользоваться платной услугой. Но если учитывать, что она обойдется в районе минимум 210 тыс. рублей (около 100 тыс. грн.) без реабилитации, при этом благоприятный прогноз остается еще под вопросом, многие предпочитают так не рисковать, а отправиться на лечение заграницу, в хорошую ортопедическую клинику мирового уровня. Одним из лидирующих направлений является Чехия, где очень высоко развиты ортопедия и травматология.
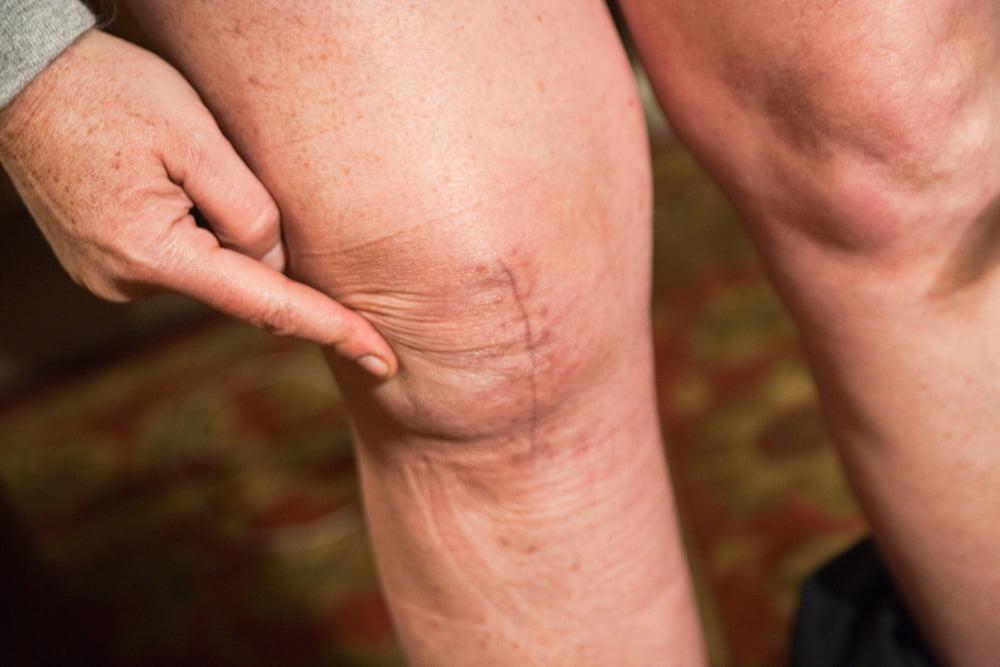
В послеоперационный период колено требует больше времени на восстановление в отличие от бедра. Связано это с тем, что операция в техническом плане сложнее. Послеоперационный шов находится как раз в месте сильного растяжения кожи, что так же осложняет процесс восстановления, ведь нужно активно работать на сгибание-разгибание конечности.
Показания к операции
Примерно каждому десятому пациенту, страдающему патологией колена, требуется эндопротезирование. Причиной критических нарушений выступают следующие заболевания:
Хирургическая процедура показана, если обнаружены следующие изменения патологического характера:
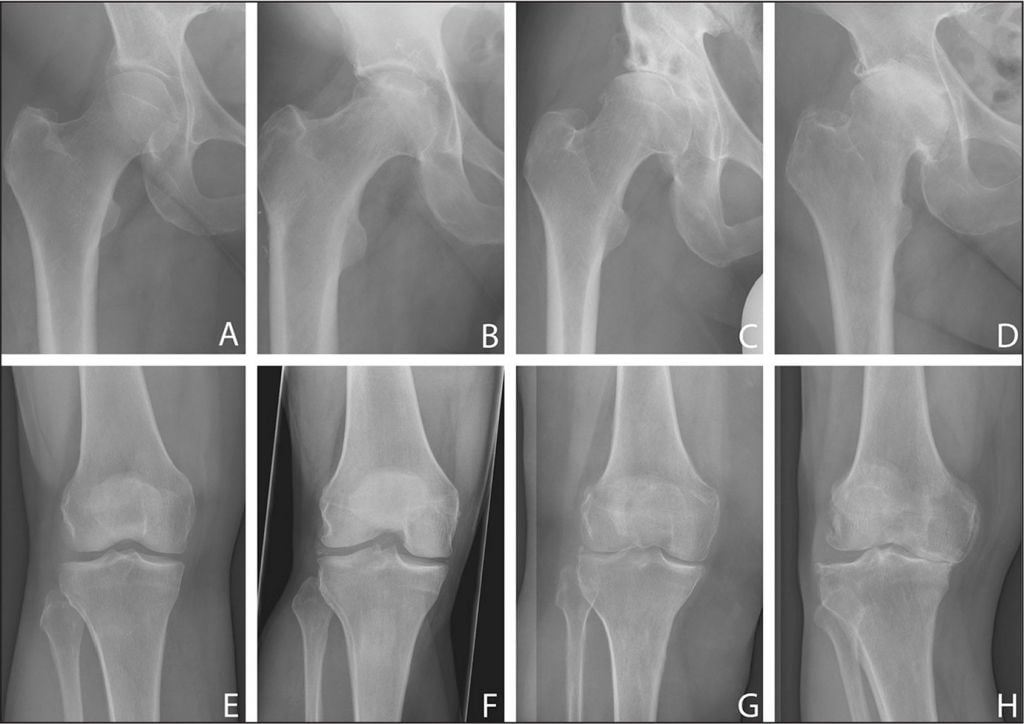
Динамика болезни на рентгене.
Откладывать хирургию при гонартрозах 3-4 степени чревато деформацией позвоночника. Это происходит из-за хромоты. Дегенеративные процессы артроза глубоко затронут кости, из-за чего они приобретут хрупкость, потеряют плотность и зафиксировать к ним компоненты импланта станет сложно.
Противопоказания
Разрешается проводить даже в преклонном возрасте. Но при наличии любых патологий в стадии декомпенсации, например, сахарного диабета или гипертонии, хирургия будет отменена. Любые инфекционные воспалительные очаги в организме до запланированной процедуры должны быть ликвидированы полностью. Общий список противопоказаний:
Иногда требуется провести коррекцию веса, если индекс массы тела слишком высок, это опасно травмами и смещением импланта. Инвалидность после лечения не предусмотрена.
Подготовка к операции
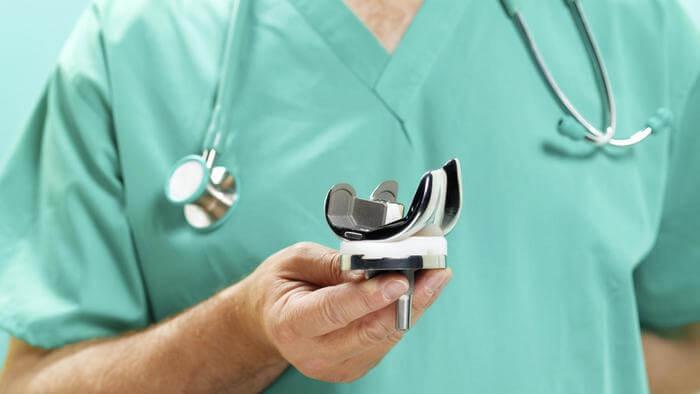
Самый распространенный тип импланта коленного сустава.
Диагностика не ограничивается осмотром только лишь больной конечности, обследованию подлежат обе ноги. В этих целях рекомендуется прохождение:
Платформа импланта прослужившая пациенту 16 лет. Хороший результат.
Осуществляется обход узкоспециализированных врачей (кардиолога, терапевта, иммунолога, анестезиолога, ЛОРа, стоматолога), сдача общеклинических анализов, исследование органов и систем организма. Стандартная диагностика включает:
Также будет произведен забор крови для переливания.
В клиниках эндопротезирования коленного сустава подготовка начинается примерно за 2 недели до предстоящего сеанса. Обязательно рекомендуется лечебная физкультура. Она поможет подготовить мышечный комплекс к реабилитации, посодействует его укреплению. Особенно при предполагаемой хирургии обоих коленных суставов.
Типы протезов и связанные с ними методики
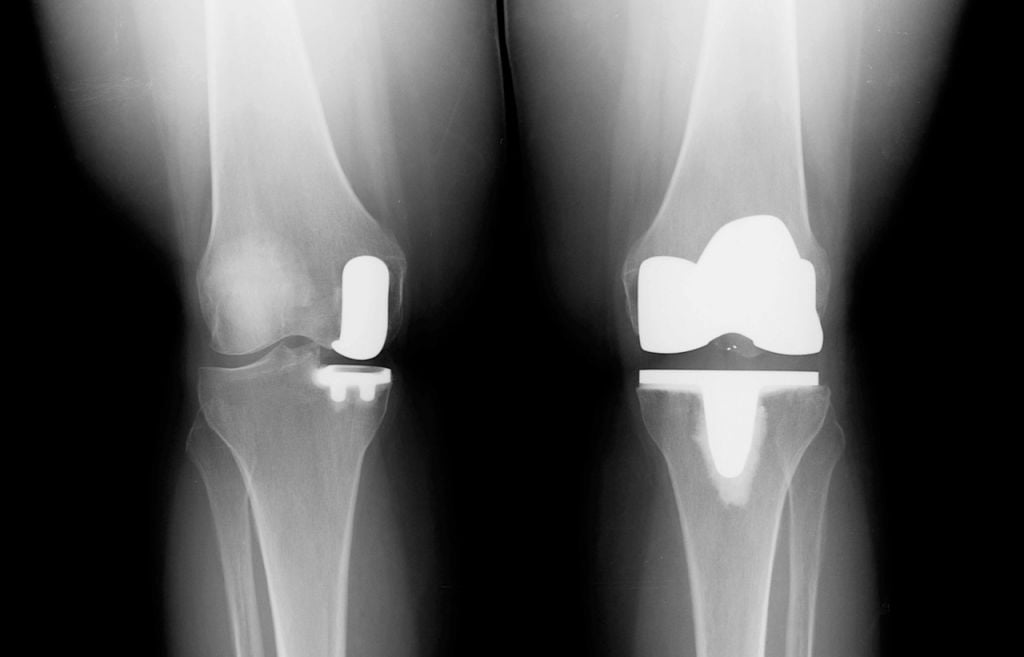
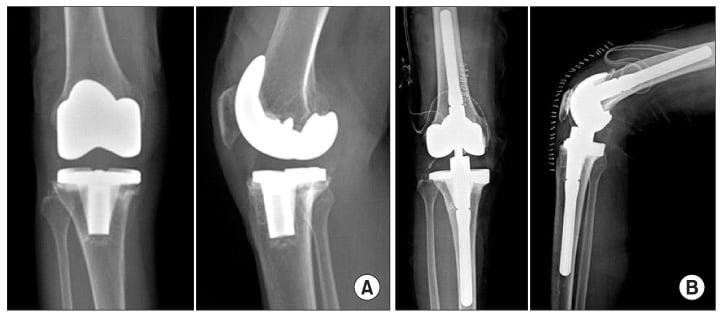
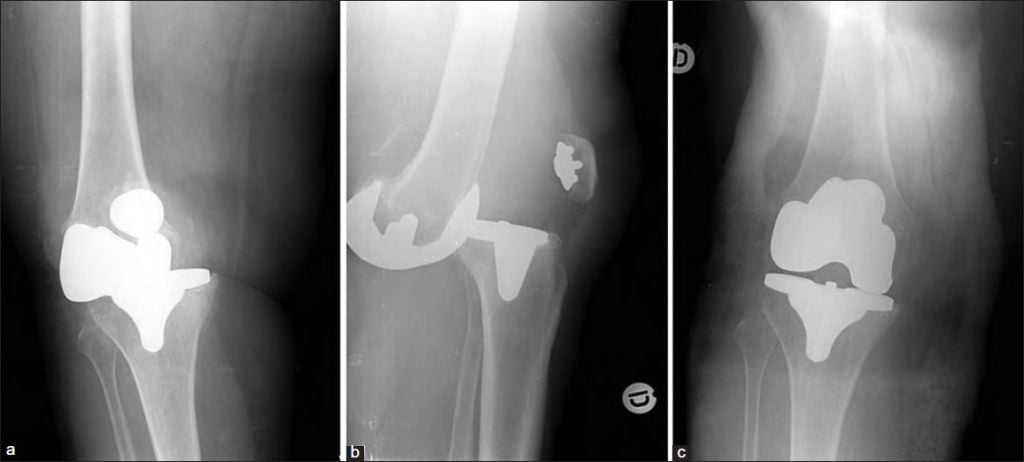
Вы уже знаете, что бывает полное и частичное эндопротезирование коленного сустава, где в первом случае лечение подразумевает полноценную замену суставных поверхностей, а во втором – имплантацию поврежденного участка одного из мыщелков. Соответственно, протезы классифицируются на тотальные, одномыщелковые и ревизионные для замены импланта.
Одномыщелковая замена сустава на рентгене.
Сравнение двух типов операций.
С каждой последующей операции статистика успешности ниже. Импланты при этом становятся все более громоздкими.
Одномыщелковое протезирование подразумевает срок службы небиологического устройства максимум 7 лет. Тотальное замещение предусматривает время службы вживленного механизма от 15 лет. Ревизионное переносится сложнее, а риск инфекции и других негативных явлений почти в 2 раза выше, чем после первичной операции.
Жидкое протезирование коленного сустава
Важно еще вкратце дать информацию о жидком протезировании коленных суставов. Это инъекционные препараты гиалуроната натрия, которые служат для восполнения синовиальной жидкости. Жидкое протезирование коленного сустава производится путем введения через шприц раствора гиалуроновой кислоты во внутрисуставное пространство. Подобная лечебная тактика не восстанавливает разрушенный гиалиновый хрящ, но способствуют временному снижению признаков остеоартроза (сокращает тугоподвижность и боль) за счет улучшения смазочных свойств натурального сочленения. Оно применимо в качестве симптоматической терапии при артрозе, но настоящему эндопротезированию не является альтернативой.
Никакие уколы артрозы не лечат!
Описание хирургического процесса
Вид анестезии определяется врачом-анестезиологом. Что значит общий наркоз, думаем, знают все. А по поводу второй разновидности, скорее, не каждый понимает суть и принцип действия обезболивания, внесем ясность.
Эпидуральный наркоз – это один видов регионарной анестезии, смысл которого в подаче в перидуральное пространство позвоночника (в области поясницы) через катетер специального состава, блокирующего передачу импульсов от нервных сплетений спинного мозга. Нижняя часть тела становится нечувствительной. Человек совершенно не ощущает никакой боли, но остается в сознании. Не исключено, что анестезиолог дополнительно подключит внутривенную систему, подающую эффективный седативный препарат, чтобы снять нервное напряжение или погрузить в глубокий медикаментозный сон.
Чем легче наркоз, тем проще всем, пациенту, травматологу и анестезиологу.
Когда анестетик «заработает», начинается тотальное протезирование коленного сустава.
Пациент лежит на операционном столе, нога забинтована, сейчас начнется операция.
После выписки из стационара следует оформиться в лечебно-реабилитационный центр. В таких медучреждениях оказывают высококомпетентную помощь после тотального цементного эндопротезирования коленных суставов или бесцементного, частичного протезирования и ревизионного вмешательства.
Неблагоприятные реакции
От работы реабилитологов зависит не меньше, чем от работы хирурга.
Больной обязан быть под пристальным наблюдением методистов-реабилитологов в послеоперационный период, исполнять все их требования, касающиеся физических упражнений и посещения физиотерапевтических процедур, а также в установленные сроки приходить на плановый осмотр к основному лечащему врачу. Только в таком случае к концу 3-го месяца можно рассчитывать на благополучный исход.
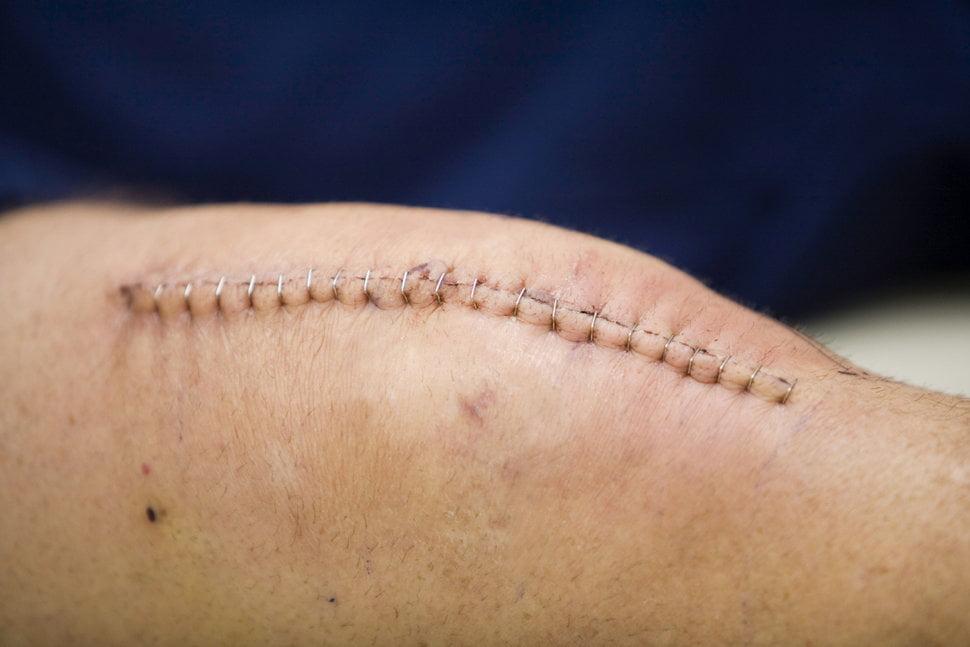
По состоянию шва можно судить о процессах заживления внутри сустава. Вы видите спокойный, хорошо заживающий шов
Через 6 месяцев он будет выглядеть как на фото
К возможным интраоперационным последствиям относят кровотечение, что происходит в единичных случаях. Значительные кровопотери оперативно восполняются донорским запасом крови, заготовленным еще до операции. Инфицирование и аллергический ответ на анестезию тоже маловероятны, если установка проходит с соблюдением всех норм. В течение первого месяца после состоявшейся артропластики встречаются следующие осложнения (вероятность невелика, но присутствует):
Патологические реакции, которые развиваются в отдаленный период (по прошествии 4 недель и позже):
Травмы опасны для людей перенесших такую операцию, поэтому берегите себя как минимум первое время, пока нога не окрепла достаточно.