Почему увеличен один яичник
Причины, по которым один яичник больше другого у женщин, различны. Определить, почему возникла патология, может только гинеколог. Скорее всего, для этого потребуется провести дополнительные исследования.
Из-за чего меняется объем яичника
Причины, в результате которых один яичник становится больше, могут быть следующими:
Диагностика увеличения придатка
Определить путем пальпации, что один яичник увеличен из-за небольшой кисты, довольно сложно. Для этой цели лучше всего использовать ультразвуковое исследование. Ранние стадии рака не диагностируются при прощупывании, однако хорошо выявляются тогда, когда новообразование проросло в клетчатку.
Пальпация позволяет лишь заподозрить патологию. Для более детальной диагностики необходимо обратиться к врачу и пройти ультразвуковое исследование, а также сдать мазок из влагалища, кровь на гормоны и обследоваться на ЗППП. Рекомендуется сделать УЗИ щитовидной железы. Это позволит оценить функционирование указанного органа.
В большинстве случаев лечение осуществляется в амбулаторном порядке. Госпитализация требуется, если значительно увеличены два яичника. Комплексное исследование позволяет отыскать причину, вследствие которой придатки стали больше, а также назначить адекватную терапию. Кроме лекарственных препаратов иногда используется физиотерапия, которая благотворно влияет на состояние всей репродуктивной системы. Однако она не может применяться при наличии у женщины рака.
Лечение увеличенного яичника
Если изменение размера придатка обусловлено овуляцией, то это не считается патологией, и в терапии не нуждается. Исходя из причины, вследствие которой один придаток увеличился в размерах, врачом определяется терапевтическая тактика. Так, если у пациентки имеется СКПЯ, то это означает, что ей показана нормализация гормонального фона, восстановление регулярного менструального цикла. При данной патологии чаще всего диагностируют ановуляцию. Нарушения в работы щитовидной железы также подлежат коррекции. При этом женщина регулярно проходит УЗИ, чтобы оценить изменения в динамике.
Хирургическое вмешательство проводится в одном из следующих случаев:
Эти правила применяются, в том числе, если один яичник увеличен у подростков. Обычно операция осуществляется лапароскопическим доступом, однако в некоторых случаях применяется лапаротомия. Затем следует восстановительный период, во время которого женщине запрещается вести половую жизнь, поднимать тяжести и т. д.
Если увеличен яичник (справа или слева) вследствие воспалительного процесса, то пациентке рекомендуется лечение, в которое обычно входят:
После этого у женщины, скорее всего, получится успешно зачать и выносить ребенка. Однако придаток может увеличиться в размерах в результате серьезной патологии, например двухстороннего хронического аднексита. В этом случае лечение обычно проводится в стационаре.
Что делать, если придаток увеличился на фоне СПКЯ
Причиной одностороннего увеличения яичника нередко является СПКЯ. Не так давно было установлено, что поликистоз является патологией, для лечения которой целесообразно применение Метформина – препарата, регулирующего уровень инсулина в крови и, таким образом, влияющего на обмен веществ и нормализующего работу придатков. Следует помнить, что у женщин с поликистозом яичников в 2 раза больше риск развития сахарного диабета 2 типа.
При СПКЯ, сопровождающимся повышением уровня мужских половых гормонов, целесообразно применение антиандрогенных лекарственных средств. Кроме того, гинекологи-эндокринологи часто назначают оральные контрацептивы, позволяющие нормализовать гормональный фон и менструальный цикл. Яичники после отмены ОК начинают работать активнее, что увеличивает шансы на благополучное зачатие. Конечно, такая терапия показана, если женщина не торопится с беременностью. В противном случае рекомендуется стимуляция овуляции и последующее применение прогестерона.
Для установления гормонального баланса обычно рекомендуется соблюдение низкокалорийной диеты. Довольно часто именно лишний вес усугубляет проблемы при СПКЯ, что в дальнейшем провоцирует образование кист и увеличение придатка в размерах. Режим питания необходимо менять постепенно, чтобы организм не испытывал стресс. При этом новый рацион должен быть сбалансированным. Дополнительно врачом могут назначаться препараты, направленные на нормализацию гормонального фона.
Можно ли забеременеть, если увеличен один яичник
Зачать ребенка при увеличенном придатке можно, но не всегда. При СПКЯ каждый цикл обычно ановуляторный, что приводит к бесплодию. Воспалительные процессы репродуктивной сферы также нередко препятствуют зачатию и нормальному вынашиванию ребенка.
Можно ли забеременеть, если яичник увеличился в размерах на фоне кисты и возможно ли выносить ребенка, если женщина уже беременна? Это зависит, прежде всего, от вида образования. Эндометриоидную кисту больших размеров обычно удаляют, после чего пациентке разрешается через некоторое время беременеть. Если зачатие уже произошло, то кисту не трогают, чтобы не навредить плоду.
Беременность на фоне параовариальной кисты, в принципе, возможна. Имея небольшие размеры, такое образование никак не сказывается на течении гестации. Большую опухоль, из-за которой увеличился яичник при беременности, лучше всего удалить тогда, когда наркоз уже не причинит существенного вреда плоду.
Фолликулярная киста чаще всего рассасывается самостоятельно. Если она образовалась на одном из придатков, то женщина сможет зачать ребенка, при условии, что овуляция произойдет во втором яичнике. Киста желтого тела никак не влияет ни на вынашивание ребенка, ни на возможность зачатия.
Зрелая тератома обычно не препятствует наступлению беременности. Если в течение полугода с момента начала активного планирования у пары не получается «сделать» ребенка и другие препятствия, кроме растущей опухоли, отсутствуют, то решается вопрос о ее хирургическом удалении.
Увеличившийся в размерах яичник редко препятствует зачатию и иногда обнаруживается уже на ранних сроках беременности. Однако это не значит, что надо откладывать визит к гинекологу. Лучше заранее пролечить все заболевания репродуктивной сферы, а потом планировать ребенка. Тогда беременность, скорее всего, будет протекать без осложнений.
Лечение пороков развития яичников
Заболевания женской половой системы многообразны, но отдельное место среди них занимают различные аномалии развития половых органов – яичников, матки, влагалища, маточных труб. Аномалии развития яичников – это нарушение роста, расположения и строения яичников, возникающее, как правило, еще во время внутриутробного развития. Чаще всего встречаются следующие виды пороков развития половых органов:
К счастью, пороки развития яичников встречаются в практике довольно редко, однако данные медицинской статистики подтверждают, что за последние несколько десятилетий частота таких патологий возросла до 2 %. Клиника Современной Медицины – один из лучших медицинских центров Москвы, специализирующийся на гинекологических заболеваниях, включая патологии развития яичников и других женских половых органов.
Передовая диагностическая база и уникальный опыт лечения патологий такого типа позволяют нам быстро выявить характер нарушения и провести эффективную терапию, подобранную с учетом формы заболевания, тяжести клинических проявлений, возраста пациентки и других факторов.
Причины аномалий развития яичников
В современной гинекологии выделяют три основные группы причин, провоцирующих пороки развития яичников:
Как правило, аномалии развития яичников обусловлены хромосомными нарушениями и зачастую сопровождаются патологическими изменениями всех репродуктивных органов, а нередко и других систем организма.
Аномальное развитие яичников возникает вследствие нарушения внутриутробного развития, на стадии закладки и дифференцирования тканей половых органов девочки. Главными причинами развития патологии являются:
Аномалии развития яичников сопряжены с врожденным дефектом развития половых желез или их полным отсутствием в генотипе (так называемая дисгенезия гонад в генотипе). Данные патологии проявляются в четырех вариантах: чистая, типичная (синдром Шерешевского-Тернера), смешанная и стертая. Размеры половых желез значительно отстают от возрастной нормы, а их морфологическая структура, генеративная и эндокринная функции неполноценны (яйцеклетки дегенерируют, фолликулы не достигают зрелости и т. д.).
Симптомы патологий развития яичников
Яичники (ovaria) – это парная половая железа, расположенная в малом тазу женщины. Именно в яичнике созревают яйцеклетки, принимающие участие в зачатии, и синтезируются женские половые гормоны, поступающие затем непосредственно в кровеносную систему.
В норме яичники взрослой здоровой женщины имеют овальную форму, толщину 1-1,5 см, длину 2,5-3,5 см, ширину 1,5-2,5 см и массу 5-8 г. При этом правый яичник имеет чуть большие размеры, чем левый. Первичные половые железы у зародыша закладываются уже на 3-й неделе внутриутробного развития и включительно до 6-7 недели не имеют никаких половых различий. Только с 7-8 недели беременности гонады начинают дифференцироваться в яичники (у зародышей с женским набором хромосом) и к 25 неделе формирование морфологических структур яичников заканчивается.
Симптомы аномалий развития яичников зависят от формы болезни. Как правило, для таких патологий характерно:
Для смешанной формы характерно увеличение клитора и присутствие рудиментарной матки.
Какие бывают пороки развития яичников
Аномалии развития яичников довольно разнообразны. Реже всего встречается полное отсутствие одного или обоих яичников. Более часто у женщин диагностируется наличие дополнительной половой железы, состоящей из островков яичниковой ткани, прилегающих или прикрепленных непосредственно к яичнику. Также нередко встречаются гипертрофированные яичники, значительно превышающие размерами норму. Такие изменения происходят из-за увеличения фолликулярного слоя и практически не оказывают влияния на нормальную функциональную деятельность половой железы.
Очень редкой патологией являются раздвоенные яичники разного или одинакового размера, расположенные один за другим. Возникает такая патология вследствие редупликации первичных гонад. Также к порокам развития яичников относится опущение яичника с образованием грыж, из-за которых орган смещается в тот или иной грыжевой мешок.
Аномалии развития яичников и пороки половых путей взаимно не обусловлены и могут не комбинироваться, поскольку половые протоки и половые железы формируются не синхронно и из разных эмбриональных зачатков. Аномальные яичники зачастую располагаются в несвойственных для них местах, к примеру, в паховом канале. Пороки развития яичников нуждаются в обязательном лечении и максимально пристальном внимании, поскольку в тканях таких половых желез довольно нередко образуются очаги бластоматозного роста, что угрожает не только здоровью, но и жизни женщины.
Диагностика
Диагностическое исследование пороков развития яичников включает:
Необходимы консультации генетика и онколога. После проведения дифференциальной диагностики ставится диагноз и определяется тип патологии. В Клинике Современной Медицины работают лучшие акушеры-гинекологи, эндокринологи, онкологи и генетики Москвы, имеющие уникальный опыт работы в диагностике и лечении пороков развития органов репродуктивной системы, что дает возможность быстро установить характер нарушения кариотипа, досконально исследовать яичники с минимумом дискомфорта.
Лечение аномалий развития яичников
Лечение пороков развития яичников может быть как консервативным, так и оперативным. Метод терапии врач подбирает индивидуально, на основании полученных при обследовании данных. Объем и способ лечения напрямую зависит от характера патологии, формы дисгенезии гонад, выраженности клинических проявлений и других факторов.
Полное излечение аномалий развития яичников невозможно. Симптоматическое лечение заключается в назначении заместительной гормонотерапии с целью предотвращения метаболических нарушений. Нередко патология требует оперативного лечения, которое заключается в удалении аномальной половой железы.
Клиника Современной Медицины обладает передовой лечебно-диагностической базой для определения типа дисгенезии гонад и оснащена прогрессивным оборудованием для выполнения сложных микрохирургических операций. Большой опыт работы в данной области позволяет нашим специалистам быстро определить характер патологии, провести тщательное, всестороннее обследование яичников с минимальным стрессом для пациентки и назначить грамотное и результативное лечение.
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам лечения гинекологических заболеваний. Мы готовы оказать вам услуги лечения сальпингита и лечения сальпингоофорита.
Синдром истощения яичников
МКБ-10: E28 — Дисфункция яичников.
Синдром истощения яичников — это патологическое состояние, которое характеризуется преждевременным прекращением деятельности органа у женщин среди полного здоровья. Согласно данным медицинской литературы, для менопаузы нормальным считается возраст от 45 до 55 лет.
Стаж работы 17 лет.
Более ранее прекращение месячных, или преждевременный климакс, говорит о проблемах с органами репродуктивной системы. Истощение яичников сопровождается прекращением детородной функции. При патологическом течении раннего климакса возможны нарушения со стороны желез внутренней секреции, вегетативной нервной системы. Первый симптом, который должен вызвать тревогу — сбои в менструальном цикле. Любые проявления нерегулярности месячных должны стать поводом для обращения к доктору. В то же время, правильное и своевременное лечение поможет преодолеть проблему и даже вернуть детородную функцию.
Причины истощения яичников
На сегодняшний день выделяют три теории развития синдрома истощенных яичников:
Под воздействием каждого из факторов формируются яичники с недостаточным количеством фолликулов, нарушается регуляция циклических процессов в гипоталамусе, гибнут зародышевые клетки. Почти у каждой второй больной синдромом отмечается нарушение менструального цикла у близких родственников. Прослеживается задержка полового развития, полное или частичное отсутствие менструаций, ранняя менопауза у матери.

Также часто синдром истощения яичников связан с аутоиммунным гипотиреозом и другими аутоиммунными заболеваниями, что позволяет предположить роль иммунной системы в развитии патологии. Кроме того, имеют значение гестоз, экстрагенитальная патология матери, применение некоторых лекарств во время беременности. Действуя в период внутриутробного развития плода, эти факторы повреждают фолликулярный аппарат. После рождения синдром истощения яичников может быть вызван возбудителем вирусных заболеваний — краснухи, гриппа, паротита, стрептококком, чрезмерными психоэмоциональными нагрузками, голоданием, дефицитом витаминов. Нередко заболевание развивается после оперативных вмешательств на яичниках, консервативного лечения миомы или операции по поводу внематочной беременности.
Таким образом, главную роль в развитии синдрома истощенных яичников играют такие моменты:

Симптомы истощения яичников
Синдром истощения яичников проявляется довольно характерно. Первая менструация у девочки начинается в подростковом возрасте. В дальнейшем на фоне полного здоровья месячные становятся менее обильными, увеличиваются промежутки между менструациями, развивается вторичная аменорея. Устойчивое прекращение менструальной функции проявляется симптомами со стороны вегетативной нервной системы. Женщины жалуются на приливы жара, потливость, слабость. Привычная работа вызывает быструю утомляемость. Стрессовые ситуации вызывают приступы гнева и агрессии, пациенткам трудно сдерживать эмоции. Появляются приступы головной боли, боли в области сердца. Нарушается сон.
Низкое количество эстрогенов сказывается на состоянии органов репродуктивной системы. Молочные железы уменьшаются в размерах. Атрофируются железы слизистой оболочки — развивается атрофический кольпит. Снижается плотность костной ткани — остеопороз, повышается вероятность переломов. Возникают проблемы с удержанием мочи.
Диагностика истощения яичников
Диагностика болезни базируется на данных анамнеза, а также внешних проявлениях. Как правило, первая менструация наступает в срок, и первые 10 – 20 лет женщина может самостоятельно забеременеть, выносить и родить ребенка. Затем уровень эстрогенов снижается, по результатам функциональных тестов овуляция отсутствует. Отсутствие овуляции подтверждается и при лабораторном обследовании. Повышается уровень гонадотропных гормонов — фолликулостимулирующего и лютеинизирующего, снижается концентрация пролактина. При гинекологическом осмотре матка и яичники уменьшены в размерах. Из инструментальных методов применяют УЗИ, лапароскопию и гистологическое исследование биоптата яичников.

При ультразвуковом осмотре выявляют:
В ходе лапароскопии обнаруживают изменения в яичниках. Орган становится маленьким, морщинистым, приобретает желтоватый оттенок. Желтое тело и доминантный фолликул отсутствует. Для более точной диагностики лапароскопию дополняют биопсией. Полученный материал отправляют в патоморфологическую лабораторию для дальнейшего изучения.
Основным лабораторным методом диагностики являются пробы с гормонами. Создание условного цикла с помощью эстрогенов и прогестерона приводит к улучшению самочувствия. Через 3 – 5 дней после завершения приема лекарств начинается менструальноподобное кровотечение. Аналогичная реакция на введение прогестерона отсутствует. Возможно, это объясняется необратимыми изменениями в слизистой оболочке матки.

Примечательно, что обратная связь между яичниками и гипоталамо-гипофизарной системой не нарушается. Это подтверждается снижением уровня гонадотропных гормонов в ответ на введение эстрогенов и еще большее повышение показателя в ответ на введение рилизинг-факторов. То есть, главными диагностическими критериями истощенных яичников являются:
Синдром истощения следует дифференцировать с другими патологиями, которые имеют подобную симптоматику (синдром резистентных яичников, гипогонадизм, опухоли гипофиза).
Лечение истощения яичников
Задача терапии при синдроме — устранение и предупреждение негативных последствий недостатка эстрогенов.
Основным методом лечения синдрома истощенных яичников является заместительная гормональная терапия, которая проводится до наступления возраста естественной менопаузы. Основная группа препаратов — естественные эстрогены и гестагены. Дозировки и регулярность приема корректируют таким образом, чтобы максимально точно повторить естественный менструальный цикл. Дополнительно могут быть назначены витаминотерапия и физиотерапевтические методы. Также с целью улучшения общего состояния пациентки проводится коррекция возможных патологических отклонений. Как правило, единственной возможностью родить ребенка женщине с СИЯ является ЭКО с донорской яйцеклеткой. Стимуляция суперовуляции при истощенном фолликулярном аппарате нецелесообразна. Более того, процедура может крайне негативно отразиться на здоровье женщины.
Возможные осложнения
К основным негативным последствиям болезни относятся:
Кроме того, следствием синдрома истощенных яичников может стать депрессивное расстройство. Женщины чувствуют себя неполноценными, некоторые ловят себя на суицидальных мыслях. Таким пациенткам нужна квалифицированная психиатрическая и психотерапевтическая помощь.
Прогноз и профилактика патологии
К сожалению, специфических профилактических мер по предупреждению синдрома не разработано.
Основными профилактическими мероприятиями являются:
Рацион женщины должен быть сбалансированным как по калориям, так и по питательным веществам. Настоятельно не рекомендуется применять строгие диеты с целью быстрого снижения веса. При необходимости диету должен разрабатывать врач.
Вирусные инфекции нужно лечить своевременно, тщательно придерживаясь рекомендаций врача. Это касается и приема лекарств, и режима. Контакт с вредными веществами на производстве следует свести к минимуму. Обязательно нужно использовать индивидуальные средства защиты. Для исключения чрезмерных физических нагрузок следует пересмотреть режим дня и род занятий. Если полностью исключить перегрузки невозможно, нужно правильно планировать режим труда и отдыха. Также советуют пересмотреть отношение к стрессовым ситуациям. Прием гормональных средств нужно начинать только по рекомендации врача. Перед началом терапии следует пройти полное лабораторное и инструментальное обследование.
Протокол экстракорпорального оплодотворения нужно подбирать только с учетом индивидуальных особенностей организма. Профилактические осмотры у гинеколога женщины должны проходить не реже раза в год, а пациентки из группы риска — раз в шесть месяцев. В клинике «Альтравита» успешно проводится лечение женщин, больных синдромом истощенных яичников. При желании забеременеть и родить ребенка применяются вспомогательные репродуктивные технологии с использованием донорских яйцеклеток.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Синдром поликистозных яичников или мультифолликулярные яичники
Врачи на УЗИ нередко видят достаточно типичную картину, которую называют мультифолликулярными яичниками. Для некоторых пациенток мультифолликулярные яичники — синоним поликистоза, при котором также много фолликулов. Между тем, это совершенно разные понятия.
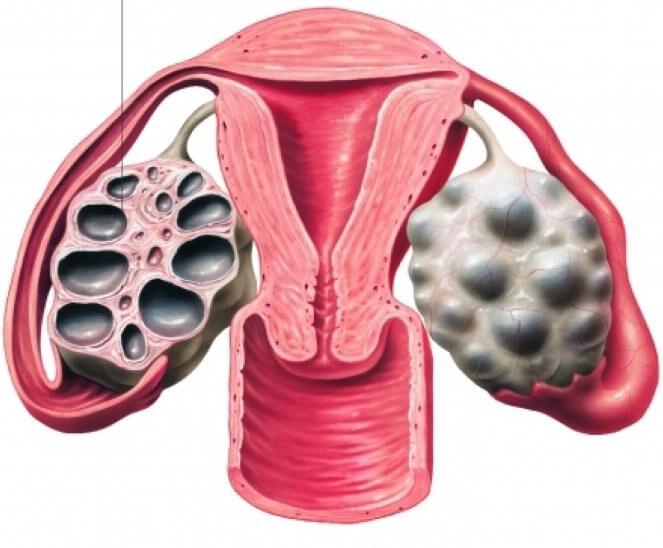
Для начала опишем УЗИ-картину яичников при поликистозе:
Однако описанная картина иногда бывает лишь ошибочно похожа на поликистозные яичники. Например, весьма похожая картина может быть в 1 фазе цикла (на 5-7 день) вследствие чисто физиологических изменений, которые естественно протекают в половой системе женщины. Кроме того, подобные изменения бывают у женщин на фоне длительного приема оральных контрацептивов, в рамках гипогонадотропной аменореи и, наконец, у девушек в периоде полового созревания.
Таким образом, мультифолликулярные яичники — лишь ультразвуковой симптом менструального цикла в рамках нормы. Однако, учитывая, что картина может быть нечеткой, что есть определенные варианты течения поликистоза яичников, при выявлении картины мультифолликулярных яичников необходимо провести дифференциальную диагностику. Для этого исследуют содержание в крови ЛГ и ФСГ, тестостерона, инсулина. При мультифолликулярных яичниках уровень этих гормонов находится в пределах нормы. А при поликистозе яичников соотношение ЛГ/ФСГ больше 2,5-3, увеличен уровень общего и свободного тестостерона, а также инсулина. Кроме того, о наличии поликистозных яичников свидетельствует также и клиническая картина заболевания.
То же относится и к девушкам периода полового созревания, у которых состояние называют также «формирующийся синдром поликистозных яичников». У них специфическую ультразвуковую картину сопровождают специфические гормональные и внешние изменения.
Таким образом, мультифолликулярные яичники — диагноз не заболевания, а определенного состояния, которое само по себе не является причиной бесплодия, нарушений менструального цикла и т.д. Но проводить дифференциальный диагноз с более тяжелыми состояниями все-таки необходимо.
Для дифференциальной диагностики мультифолликулярных и поликистозных яичников можно использовать следующие признаки:
Часто мультифолликулярные яичники принимают за поликистозные яичники, однако мультифолликулярные яичники следует рассматривать как вариант нормы, а поликистоз яичников — заболевание.
Женские половые органы – яичники, маточные трубы, матка, подвержены изменениям в зависимости от фазы менструального цикла. В начале менструального цикла в яичниках начинают созревать 5-7 фолликулов, но дозревает только один из них. При картине мультифолликулярных яичников одновременно дозревают более 7 фолликулов. Мультифолликулярные яичники часто встречаются в начале полового созревания, когда только устанавливается менструальная функция, у женщин длительно принимающих пероральные контрацептивы, а также на 5-7 день нормального менструального цикла. Иногда синдром мультифолликулярныхяичников может сопровождаться нарушениями менструального цикла, чаще всего это связано с недостаточностью лютеинизирующего гормона, что может быть вызвано резкой потерей веса, или наоборот его набором. При этом может наблюдаться аменорея или олигоменорея. Нарушения менструального цикла, сопровождающие мультифолликулярные яичники, может свидетельствовать о начальной стадии поликистоза яичников.
Часто, только лишь по данным УЗИ, бывает сложно отдифференцировать синдром мультифолликулярный яичников от синдрома поликистозных яичников. В таких случаях, необходимо динамическое наблюдение у гинеколога и определение гормонального фона. Однако, есть ряд УЗИ-признаков, отличающих мультифолликулярные яичники от поликистозных. Главным отличительным признаком является размер яичника, при синдроме мультифолликулярных яичников он нормальный, при поликистозных яичниках увеличен. Количество фолликулов при синдроме мультифолликулярных яичников 8-10, диаметр фолликулов 4-8 мм, приполикистозе более 10, диаметр фолликулов более 10 мм. Мультифолликулярные яичники не сопровождаются гормональными нарушениями, в отличии от поликистозных яичников.
Причины СПКЯ
СПКЯ – часто распространенное гормональное расстройство среди женщин репродуктивного возраста, приводящее к стойкому бесплодию. Несмотря на актуальнось проблемы, точные причины возникновения СПКЯ до сих пор неизвестны.
Помимо гормональных причин, к предрасполагающим факторам, ведущим к развитию СПКЯ, относят:
Симптомы СПКЯ
Молочные железы развиты правильно, у каждой третьей женщины имеет место фиброзно-кистозная мастопатия, развивающаяся на фоне хронической ановуляции и гиперэстрогении.
Практически все пациенки с СПКЯ имеют повышенную массу тела. При этом излишки жира откладываются, как правило,на животе (“центральный” тип ожирения). Поскольку уровень инсулина при СПКЯ повышен, довольно часто заболевание сочетается с сахарным диабетом 2 типа. СПКЯ способствует раннему развитию сосудистых заболеваний, таких какгипертоническая болезнь и атеросклероз.
Поскольку симптомов заболевания много, СПКЯ легко можно перепутать с любым дисгормональным нарушением. В молодом возрасте жирную кожу, угри и прыщи принимают за естественные возрастные особенности, а повышенная волосатость и проблемы с лишним весом зачастую воспринимаются как генетические особенности. Поэтому если менструальный цикл не нарушен и женщина еще не пробовала беременеть, то к гинекологу такие пациентки обращаются редко. Важно знать,что любые подобные проявления не являются нормой и при обнаружении у себя подобных симптомов следует очно проконсультироваться у гинеколога-эндокринолога.
Диагностика СПКЯ
Структурные изменения яичников при СПКЯ характеризуются:
Диагностика СПКЯ включает:
После пробы с дексаметазоном содержание андрогенов незначительно снижается, примерно на 25% (за счет надпочечниковой фракции).
Проба с АКТГ отрицательная, что исключает надпочечниковую гиперандрогению, характерную для адреногенитального синдрома. Отмечено также повышение уровня инсулина и снижение ПССГ в крови.
В клинической практике простым и доступным методом определения нарушения толерантности глюкозы к инсулину является сахарная кривая. Определяется сахар крови сначала натощак, затем — в течение 2 ч после приема 75 г глюкозы. Если через 2 ч уровень сахара крови не приходит к исходным цифрам, это свидетельствует о нарушенной толерантности к глюкозе, т. е. об инсулинрезистентности, что требует соответствующего лечения.
Критериями для постановки диагноза СПКЯ являются:
Лечение СПКЯ
Лечение СПКЯ определяется с учетом выраженности симптомов и желанием женщины забеременеть. Обычно начинают с консервативных методов лечения, при неэффективности показано хирургическое лечение.
Если у женщины имеется ожирение, то лечение следует начать с коррекции массы тела. В противном случае консервативное лечение у таких пациенток не всегда дает желаемый результат.
При наличии ожирения проводятся:
Консервативное лечение СПКЯ
При нарушенном углеводном обмене лечение бесплодия начинают с назначения гипогликемических препаратов из группы бигуанидов (Метформин). Препараты корректируют уровень глюкозы в крови, курс лечения составляет 3-6 месяцев, дозы подбирают индивидуально.
Для стимуляции овуляции применяют гормональный препарат-антиэстроген Кломифен-цитрат, который стимулирует выход яйцеклетки из яичника. Препарат применяют на 5-10 день менструального цикла. В среднем, после применения Кломифена овуляция восстанавливается у 60 % пациенток, беременность наступает у 35 %.
При отсутствии эффекта от Кломифена, для стимуляции овуляции применяют гонадотропные гормоны, такие как Пергонал, Хумегон. Стимуляция гормонами должна проводится под строгим контролем гинеколога. Эффективность лечения оценивают при помощи УЗИ и показателей базальной температуры тела. Если женщина не планирует беременность, для лечения СПКЯ назначают комбинированные оральные контрацеативы (КОК) с антиандрогенными свойствами для восстановления менструального цикла.Такими свойствами обладают КОКи Ярина, Диане-35, Жанин, Джес. При недостаточном антиандрогенном эффекте КОКов, возможно совместное применение препаратов с антиандрогенами (Андрокур) с 5 по 15-й день цикла. Лечение проводят с динамическим контролем показателей гормонов в крови. Курс лечения составляет в среднем от 6 месяцев до года.
Высоким антиандрогенным свойством обладает калийсберегающий диуретик Верошпирон, который также используют при поликистозе яичников. Препарат снижает синтез андрогенов и блокирует их действие на организм. Препарат назначают минимум на 6 месяцев.
Стимуляция овуляции при СПКЯ
Кломифен относится к нестероидным синтетическим эстрогенам. Механизм его действия основан на блокаде рецепторов эстрадиола. После отмены кломифена по механизму обратной связи происходит усиление секреции ГнРГ, что нормализует выброс ЛГ и ФСГ и, соответственно, рост и созревание фолликулов в яичнике. Таким образом, кломифен не стимулирует яичники непосредственно, а оказывает воздействие через гипоталамо-гипофизарную систему. Стимуляция овуляции кломифеном начинается с 5-го по 9-й день менструального цикла, по 50 мг в день. При таком режиме повышение уровня гонадртропинов, индуцированное кломифеном, происходит в то время, когда уже завершился выбор доминантного фолликула. Более раннее назначение кломифена может стимулировать развитие множества фолликулов и увеличивает риск многоплодной беременности. При отсутствии овуляции по данным УЗИ и базальной температуры дозу кломифена можно увеличивать в каждом последующем цикле на 50 мг, достигая 200 мг в день. Однако многие клиницисты полагают, что если нет эффекта при назначении 100-150 мг кломифена, то дальнейшее увеличение дозы нецелесообразно. При отсутствии овуляции при максимальной дозе в течение 3 месяцев пациентку можно считать резистентной к кломифену.
Критериями эффективности стимуляции овуляции служат:
При наличии этих показателей рекомендуется введение овуляторной дозы 7500-10000 МЕ человеческого хорионического гонадотропина — чХГ (профази, хорагон, прегнил), после чего овуляция отмечается через 36-48 ч. При лечении кломифеном следует учитывать, что он обладает антиэстрогенными свойствами, уменьшает количество цервикальной слизи («сухая шейка»), что препятствует пенетрации сперматозоидов и тормозит пролиферацию эндометрия и приводит к нарушению имплантации в случае оплодотворения яйцеклетки. С целью устранения этих нежелательных эффектов препарата рекомендуется после окончания приема кломифена принимать натуральные эстрогены в дозе 1-2 мг. или их синтетические аналоги (микрофоллин) с 10-го по 14-й день цикла для повышения проницаемости шеечной слизи и пролиферации эндометрия.
При недостаточности лютеиновой фазы рекомендуется назначить гестагены во вторую фазу цикла с 16-го по 25-й день. При этом предпочтительнее препараты прогестерона (дюфастон, утрожестан).
Частота индукции овуляции при лечении кломифеном составляет примерно 60-65%, наступление беременности — в 32-35% случаев, частота многоплодной беременности, в основном двойней, составляет 5-6%, риск внематочной беременности и самопроизвольных выкидышей не выше, чем в популяции. При отсутствии беременности на фоне овуляторных циклов требуется исключение перитонеальных факторов бесплодия при лапароскопии.
При резистентности к кломифену назначают гонадотропные препараты — прямые стимулятороы овуляции. Используется человеческий менопаузальный гонадотропин (чМГ), приготовленный из мочи женщин постменопаузального возраста. Препараты чМГ содержат ЛГ и ФСГ, по 75 МЕ (пергонал, меногон, менопур и др.). При назначении гонадотропинов пациентка должна быть информирована о риске многоплодной беременности, возможном развитии синдрома гиперстимуляции яичников, а также о высокой стоимости лечения. Лечение должно проводится только после исключения патологии матки и труб, а также мужского фактора бесплодия. В процессе лечения обязательным является трансвагинальный УЗ-мониторинг фолликулогенеза и состояния эндометрия. Овуляция инициируется путем однократного введения чХГ в дозе 7500-10000 МЕ, когда имеется хотя бы один фолликул диаметром 17 мм. При выявлении более 2 фолликулов диаметром более 16 мм. или 4 фолликулов диаметром более 14 мм. введение чХГ нежелательно из-за риска наступления многоплодной беременности.
При стимуляции овуляции гонадотропинами частота наступления беременности повышается до 60%, риск многоплодной беременности составляет 10-25%, внематочной — 2,5-6%, самопроизвольные выкидыши в циклах, закончившихся беременностью, достигают 12-30%, синдром гиперстимуляции яичников наблюдается в 5-6% случаев.
Хирургическое лечение СПКЯ
Несмотря на достаточно высокий эффект при стимуляции овуляции и наступлении беременности, большинство врачей отмечают рецидив клинической симптоматики СПКЯ примерно через 5 лет. Поэтому послебеременности и родов необходима профилактика рецидива СПКЯ, что важно, учитывая риск развития гиперпластических процессов эндометрия. С этой целью наиболее целесообразно назначение КОК, предпочтительнее монофазных (марвелон, фемоден, диане, мерсилон и др.). При плохой переносимости КОК, что бывает при избыточной массе тела, можно рекомендовать гестагены во вторую фазу цикла: дюфастон в дозе 20 мг. с 16-го по 25-й день цикла.
Женщинам, не планирующим беременность, после первого этапа стимуляции овуляции кломифеном, направленного на выявление резервных возможностей репродуктивной системы, также рекомендуется назначение КОК или гестагенов для регуляции цикла, уменьшения гирсутизма и профилактики гиперпластических процессов.
Физиотерапия и фитнесс для лечения СПКЯ
Физиотерапевтические процедуры также показаны при СПКЯ. Применяют гальванофорез лидазы для активации ферментативной системы яичников. Электроды устанавливают в надлобковой области. Курс лечения-15 дней ежедневно.
Лечение поликистоза яичников длительное, требующее тщательного наблюдения у гинеколога-эндокринолога. Всем женщинам с СПКЯ рекомендуется, по возможности, как можно раньше беременеть и рожать, поскольку симптомы заболевания, увы, с возрастом довольно часто прогрессируют.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.