Болит пятка
Заболевания
Операции и манипуляции
Истории пациентов
Болит пятка
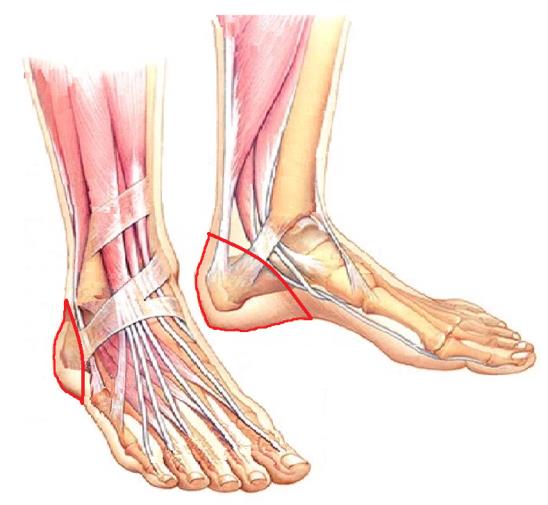
Боли в пяточной области одна из наиболее частых причин обращения к ортопеду, но заболеваний вызывающих боли данной локализации довольно много, давайте рассмотрим некоторые из них.
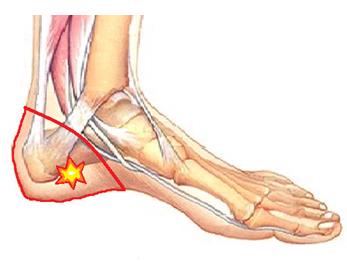
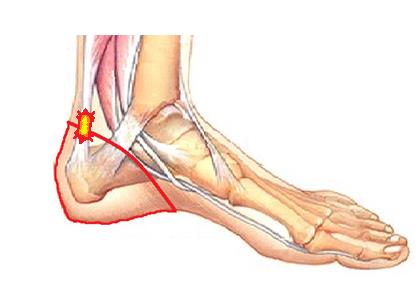
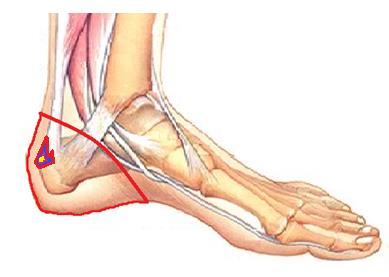
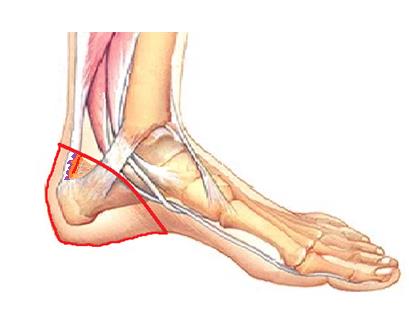
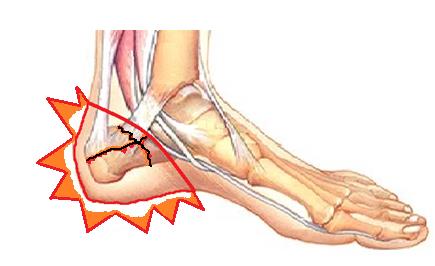
Для плантарного фасциита наиболее характерна максимальная интенсивность болей во время первых шагов утром после сна, затем боли уменьшаются, как говорят пациенты «расходился», но могут снова нарастать ближе к вечеру и при физической нагрузке. Заболевание связано с воспалением широкой связки расположенной между пяточной костью пальцами стопы, называемый плантарной фасцией или подошвенным апоневрозом. Воспаление возникает в месте её прикрепления к пяточной кости с внутренней стороны. Для диагностики достаточно осмотра опытного специалиста, хотя в ряде случаев и возникает необходимость в дополнительных методах исследования, таких как рентгенография, УЗИ и МРТ.
Лечение на ранних стадиях заболевания консервативное, основными мероприятиями становятся специальные упражнения по растяжке плантарной фасции, тейпирование, ночное ортезирование, массаж, холод местно, физиопроцедуры, ношение ортопедических стелек. При отсутствии эффекта можно выполнить инъекцию глюкокортикостероидного препарата однократно, курс ударно-волновой терапии из 3 процедур с интервалом в 1 месяц. Если все вышеперечисленные меры оказываются неэффективны на протяжении 6 месяцев и более показано оперативное лечение. Более подробно вы можете узнать о лечении плантарного фасциита из статьи «пяточная шпора».
Следующей частой причиной болей в пятке является патология ахиллова сухожилия и окружающих его тканей. Можно выделить такие заболевания данной анатомической области как: разрыв ахиллова сухожилия, тендинопатия ахиллова сухожилия, инсерционный тендинит ахиллова сухожилия, ретроахиллярный бурсит, болезнь Хаглунда. Боль в этой ситуации локализуется по задней поверхности пятки и позади голеностопного сустава.
Разрыв ахиллова сухожилия – частая травма среди «спортсменов выходного дня». Недостаточно разогретые и тренированные связки и мышцы оказываются неспособны противостоять высокой нагрузке. Появляется резкая боль по задней поверхности голеностопного сустава, пострадавшие говорят о том, что услышали или почувствовали треск или щелчок, любая нагрузка на повреждённую ногу сопровождается усилением боли.
Иногда разрывы происходят на фоне предшествующей тендинопатии, длительного воспалительного процесса. В этих случаях сам разрыв может не вызывать резкой боли, и происходит без значительной травмы. Непосредственно после разрыва как и при любой другой травме рекомендуется иммобилизировать конечность шиной, прикладывать к месту разрыва холод на 15-20 минут каждые 2-3 часа чтобы уменьшить боль и отёк. Молодым и активным пациентам рекомендуется хирургическое лечение, открытый шов ахиллова сухожилия. Пожилые пациенты с невысокими запросами могут лечиться консервативно. Более подробно вы можете ознакомиться с особенностями диагностики и лечения разрывов ахиллова сухожилия в этой статье.
Тендинит ахиллова сухожилия (воспаление ахиллова сухожилия) также является часто встречаемым заболеванием. Сопровождается появлением отёка, боли, иногда гиперемии в проекции ахиллова сухожилия. Боли усиливаются при физической нагрузке, при ношении обуви, которая давит на ахиллово сухожилие.
Походка при этом нарушается за счёт ослабления подошвенного толчка. Течение заболевания очень сильно различается у разных пациентов, в ряде случаев болезненность и отёк слабо выражены, беспокоят только при физической нагрузке и заболевание прекращается на фоне консервативного лечения в считанные недели. Иногда встречается крайне затяжное течение, из-за выраженных болей человек не может даже просто ходить, в крайних случаях может потребоваться гипсовая иммобилизация и даже хирургическое лечение. Более подробно вы можете узнать об этой болезни, перейдя по этой ссылке.
Инсерционный тендинит ахиллова сухожилия – в простонародье так же именуемый пяточной шпорой, сопровождается воспалением и последующим обызвествлением места прикрепления ахиллова сухожилия к пяточной кости. Боли при этом локализуются по задней поверхности пяточной кости, усиливаются при ношении маломерной обуви и обуви с жёстким задником, физической нагрузке.
Также как и в случае с тендинитом собственно ахиллова сухожилия, течение заболевания очень сильно варьирует. В ряде случаев достаточно короткого курса нестероидных противовоспалительных препаратов, криотерапии, местного лечения, физиопроцедур, ЛФК, и ношения обуви с мягким задником. Но иногда течение заболевания может потребовать более серьёзных мер, в том числе хирургического лечения. Более подробно вы можете узнать об этой болезни, перейдя по этой ссылке.
Болезнь Хаглунда – деформация заднего отдела пяточной кости, приводящая к травматизации ахиллова сухожилия и ретроахиллярной бурсы. Возникновение патологии связывают с врождённой предрасположенностью и ношением маломерной обуви с жёстким задником. Возникновение боли пациенты в подавляющим большинстве случаев связывают именно со сменой обуви.
Консервативное лечение сводится к ношению свободной обуви с мягким задником, физиопроцедурам, НПВС, если этих мер оказывается недостаточно, то показано хирургическое лечение – резекция выпирающего участка пяточной кости расположенного позади ахиллова сухожилия. Эта операция может быть выполнена как открытым способом так и артроскопически. Более подробно о болезни Хаглунда вы можете узнать перейдя по этой ссылке.
Перелом пяточной кости – ещё одна причина боли в области пятки. Частой причиной переломов пяточной кости является прыжок с высоты, причём высота может быть и небольшая, если приземлится на твёрдую поверхность на пятку. Также переломы пяточной кости часто встречаются в структуре политравмы при ДТП и других высокоэнергетических повреждениях.
Боль в области заднего отдела стопы при переломах пяточной кости интенсивная, сопровождается выраженным отёком мягких тканей, кровоподтёк может появиться через несколько часов и даже суток. Наступить на ногу больной может только через мысок, хотя и это тоже сопровождается болью. Переломы пяточной кости разнообразны, но в большинстве случаев переломов со смещением требуется оперативное лечение. Также как и в случае с любой другой скелетной травмой на этапе первой помощи показана иммобилизация стопы и местное применение холода, возвышенное положение конечности для предотвращения сильного отёка. Нюансы диагностики и лечения переломов пяточной кости вы можете узнать из этой статьи.
Отдельно стоит выделить стрессовые переломы пяточной кости, которые часто встречаются у бегунов на длинные дистанции. Из-за постоянной микротравматизации при беге, особенно если неправильно поставлена техника бега, или используется некачественная беговая обувь, пяточная кость постепенно меняет свою структуру не успевая за возрастающей нагрузкой. В итоге может произойти перелом, который может быть вообще без смещения и не виден на обычных рентгенограммах. Для его диагностики требуется выполнение МРТ, на которой виден отёк костного мозга и линия перелома которая не выходит на кортикальный слой. Лечение в большинстве случаев консервативное. О стрессовых переломах вы можете почитать в этой статье.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Лечение заболеваний подошвенного апоневроза в Израиле
На ранних этапах развития болезни ступней зачастую остаются без должного внимания. Боли и дискомфорт в области подошвы часто объясняются неудобной обувью или усталостью, многие люди даже не задумываются о возможности развития тех или иных заболеваний подошвенного апоневроза — так называют подошвенную фасцию, соединяющую головки плюсневых костей и пяточный бугор (эта фасция обеспечивает поддержку продольного свода стопы).
Ниже мы рассмотрим патологии подошвенного апоневроза и методы их лечения.
Подошвенный фасциит
Воспалительно-дегенеративные изменения подошвенного апоневроза, приводящие к развитию костного нароста (пяточной шпоры) и сильным болям, называют подошвенным (плантарным) фасциитом.
Подошвенный апоневроз ежедневно испытывает большие нагрузки, особенно в месте прикрепления фасции к пяточному бугру. В некоторых случаях (например, ношение обуви на высоком каблуке) нагрузки настолько значительны, что приводят к появлению микронадрывов фасции и хроническому воспалительному процессу. Иногда компенсаторная реакция организма способствует развитию костных разрастаний, которые называются пяточными шпорами.
Причинами воспаления и болей в области подошвы могут являться:
Нередко плантарным фасциитом страдают женщины среднего возраста, которые носят туфли на высоком каблуке, занимаются танцами, подолгу находятся на ногах в силу своей профессии (продавец, парикмахер, учитель и т. д.). Мужчины болеют воспалением подошвенного апоневроза гораздо реже, в группе риска находятся спортсмены (прежде всего бегуны).
Опытный ортопед способен определить плантарный фасциит по жалобам пациента. Человеку, страдающему этим заболеванием, тяжело ходить из-за сильной боли в области подошвы, однако боль стихает после непродолжительного отдыха. Чтобы подтвердить диагноз, проводится рентгенографическое исследование (позволяет зафиксировать костные разрастания).
Лечение подошвенного фасциита длительное, комплексное. Если пациент обратился к врачу на ранних стадиях развития заболевания, можно снять воспаление и предотвратить развитие пяточной шпоры. В дальнейшем пациент регулярно проходит профилактическое лечение.
Методы лечения плантарного фасциита
Назовем основные методики лечения патологии:
В тех случаях, когда больной обратился к врачу с запущенным подошвенным фасциитом или когда консервативное лечение оказалось неэффективным, проводится операция по удалению костных разрастаний.
Болезнь Леддерхозе
Дегенеративные изменения тканей подошвенного апоневроза называют болезнью Леддерхозе. Патология обычно локализуется области продольного свода стопы. Рубцовое перерождение фасции приводит к появлению уплотнений, которые можно легко обнаружить при пальпации. Такие уплотнения имеют различные размеры, малоподвижны, безболезненны, но запущенная патология может привести к ограничению функциональности стопы.
Перерождение подошвенного апоневроза становится причиной уплощения свода стопы и увеличению нагрузки на ее суставы, что приводит к болям при ходьбе. При тяжелых формах патологии отмечается сгибательная контрактура пальцев пораженной конечности.
Исследования показали, что болезнь Леддерхозе носит системный характер и связана с недостаточным кровоснабжением тканей стопы.
Когда заболевание выявляется на начальной стадии, пациенту назначается профилактическое лечение. Основой лечения болезни Леддерхозе является медикаментозная терапия, а также местное лечение (ультразвук, тепловые процедуры, сульфидные или радоновые ванны). Также показана лечебная физкультура. Если болезнь Леддерхозе быстро прогрессирует, а консервативная терапия не дает выраженных положительных результатов, рекомендовано хирургическое лечение.
Отметим, что при переломах стопы или голени может развиваться характерный симптомокомплекс разрыва подошвенной фасции, который называют синдромом Леддерхозе II. Признаками этого синдрома являются боль в средней части стопы, которая усиливается под нагрузкой, а также болезненное выпячивание под кожей в области первой плюсневой кости. В случае развития синдрома Леддерхозе II проводят лечение основной патологии (перелома).
Если Вы заинтересованы в лечении заболеваний подошвенного апоневроза, обращайтесь за дополнительной информацией к специалистам израильского медицинского центра «Рамат-Авив».
Обызвествление подошвенного апоневроза что это


Подошвенный фасциит
Характеристика заболевания
Подошвенный фасциит это воспалительный процесс в области прикрепления подошвенного апоневроза и всех окружающих перифасциальных структур к надкостнице бугра пяточной кости. Воспаление развивается в результате повышенной растяжимости фасции, что приводит к хронической микротравме с разрывами апоневроза и последующим развитием дегенеративного процесса. Синонимами названия фасциит являются пяточная шпора, подпяточная боль, синдром болезненной пятки, кальканеодиния.
Анатомия и функция апоневроза
Подошвенный апоневроз идет от медиального бугра пяточной кости к проксимальным фалангам пальцев стопы. В норме толщина подошвенного апоневроза по данным УЗИ колеблется от 3 до 8 мм. Подошвенная фасция стабилизирует стопу благодаря «эффекту лебедки», который заключается в том, что при отталкивании от опоры пятка оказывается растянутой в двух направлениях. Кверху ее тянет ахиллово сухожилие, а вперед ее тянет подошвенный апоневроз, который при опоре на пальцы, заворачивается вокруг головок плюсневых костей наподобие ворота лебедки. Апоневроз является пассивным стабилизатором свода стопы. Он поддерживает свод стопы, участвует в сгибании пальцев и уменьшает нагрузку на латеральный край стопы.
Причины фасциита
1. Избыточная пронация стопы при перекате. При вальгусе заднего отдела стопы, а также при плоском своде происходит уменьшение супинации в начале переката и увеличение пронации в середине и конце переката. Пронация вызывает перераспределение нагрузки по стопе, уменьшение нагрузки на латеральный край стопы и возрастание нагрузки на медиальный край и апоневроз. Во время избыточной пронации увеличивается натяжение апоневроза, что приводит к его растяжению в месте прикрепления к бугру пяточной кости. Постоянная пронация является причиной хронической микротравме апоневроза. По мере прогрессирования недостаточности подошвенной фасции возрастает нагрузка на головки плюсневых костей с увеличением давления под ними, что приводит к образованию омозолелости кожи в переднем отделе стопы.
2. Полая стопа. При полой стопе ее деформация носит относительно жесткий характер. У человека с полой стопой имеется увеличение угла наклона плюсневых костей за счет увеличения натяжения подошвенного апоневроза и утолщение подошвенного апоневроза. При полой стопе имеется отсутствие опоры на латеральный край стопы, уменьшение площади опоры стопы, что приводит к снижению возможности распределять нагрузку во время отталкивания от опоры. Нагрузка на средний отдел оказывается уменьшенной, а нагрузка на передний отдел и задний отдел оказывается увеличенной. В результате снижения возможности распределять давления по поверхности стопы развивается вторичное утолщение подошвенной фасции. Малая площадь опоры стопы является причиной высокого среднего давления под стопой, что способствует неприятным ощущениям в стопе.
Факторы, способствующие прогрессированию фасциита:
1. Большой вес тела, ожирение.
2. Ночной сон со сгибанием в голеностопном суставе под действием веса переднего отдела стопы и гипертонуса икроножной мышцы, что приводит к сокращению подошвенного апоневроза и постепенному развитию его контрактуры. Утром после пробуждения растяжение апоневроза на протяжении первых шагов оказывается болезненным. Ситуация усугубляется у пациентов с гипермобильностью суставов.
3. При фасциите клиническая симптоматика может быть обусловлена комплексом изменений, к которым относятся: воспаление, неврит первой ветви латерального подошвенного нерва, периневральный фиброз нерва, который иннервирует мышцу, отводящую 5 палец, шпора пяточной кости, травма пяточной области, периостит, травматический разрыв апоневроза, серонегативный артрит.
Симптоматика фасциита
Проявлениями фасциита являются боль в своде стопы, боль в латеральном отделе стопы, отек проксимального отдела стопы, слабость мышц стопы, хромота. При фасциите болевой синдром имеет свои особенности. Неприятные ощущения возникают утром после пробуждения при первых шагах пациента. Боль локализована по внутренней поверхности пятки и усиливается при разгибании пальцев. Если неприятные ощущения появились утром, то за день они полностью проходят. Кроме утренней боли, ощущение дискомфорта в стопе может возникнуть при переходе к движению после длительного сидения. Выраженность боли уменьшается при согревании ног.
Диагностика
При фасциите в результате длительного раздражения в области фиксации связки к пяточному бугру возникает воспалительная реакция, которая сопровождается болью на подошвенной поверхности стопы. На УЗИ отмечается утолщение толщины подошвенной фасции. Разница в толщине фасции на больной и здоровой стопах достигает 4 мм. Фасциит дифференцируют с невропатией пяточного нерва. Пациенты с невропатией предъявляют жалобы на боль в задней поверхности пятки на 4-5 см впереди от ее заднего края в области перехода боковой поверхности на подошвенную от медиальной лодыжки до края пятки. ЭМГ пяточного нерва оказывается без изменений.
Лечение
Основной метод лечения фасциита — консервативный. Консервативное лечение эффективно у 89% больных. Наиболее успешным является комплексное лечение, включающее в себя несколько методов. Каждый по отдельности метод дает меньший эффект от лечения, чем их комплексное применение.
Табл. 1
Частота применения и эффективность методов лечения фасциита
| Метод лечения | Частота применения (%) |
| Покой | 70 |
| НПВП | 69 |
| Ортезы | 63 |
| Модифицированная обувь | 48 |
| Подпяточный косок | 45 |
| Кортикостероиды | 41 |
| Тепловые процедуры | 29 |
| Холодовые процедуры | 27 |
| Ударно-волновая терапия | 24 |
1. Покой
Под покоем понимают пребывание в помещении и ходьба в пределах жилища по гигиеническим надобностям. К покою прибегают при остром приступе заболевания, в основном, у неработающих лиц, на протяжении суток, в сочетании с физическими упражнениями и физиотерапевтическими процедурами для подготовки к другим видам лечения.
2. Холодовые процедуры
Осуществляют в домашних условиях. К подошвенной поверхности стопы прикладывают пакет со льдом.
3. Физкультура с упражнениями на растяжение стопы
Делают растяжение трехглавой мышцы путем пассивного разгибания в голеностопном суставе при разогнутом колене. Выполняют растяжение камбаловидной мышцы путем пассивного разгибания голеностопного сустава при согнутом колене.
4. Подпяточный косок
Уменьшает степень натяжения ахиллова сухожилия и подошвенного апоневроза, облегчает ходьбу. Косок вставляют в обувь, или подбивают под каблук.
5. Конструкция ортеза
Требованиями к ортезу является ограничение пронации стопы для нормализации распределения нагрузки по стопе.
6. Амортизация нагрузок в ортезе
По степени амортизации в порядке убывания материал для ортезов распределяется следующим образом: силикон, резина, фетр, пластик. Ортез показан у людей, труд которых связан с ходьбой или длительным стоянием на протяжении более 8 часов. Наилучшими свойствами обладает сложный ортез из нескольких материалов, который уменьшает ударную нагрузку и ограничивает избыточную пронацию стопы.
7. Специальная обувь
Для постоянного растяжения апоневроза применяют рокерную обувь или обувь на подошве-качалке. В обуви толщина подошвы в переднем отделе меньше, чем в заднем. Благодаря разнице в высоте стопа во время переката перекатывается с пятки на носок относительно легче, что избавляет плюсне-фаланговые суставы от избыточного разгибания. Обычную обувь модифицируют для того, чтобы придать ей функцию ортопедической. Для этого в подошву помещают стальную шину с загнутым носочным концом. Она корригирует стопу и осуществляет необходимую разгрузку пальцев.
8. Шина голеностопного сустава
Шину на голеностопный сустав и стопу надевают на ночь. В шине достигается 5º сгибания стопы в голеностопном суставе по отношению к голени и 30º разгибания пальцев в плюснефаланговых суставах по отношению к плюсне. Шина устраняет контрактуру подошвенного апоневроза и ахиллова сухожилия, обеспечивает безболезненные первые шаги после сна. Эффект от лечения достигают в течение 1 месяца.
9. НПВП
Табл. 2.
Применение НПВП при болях в стопе
| Препарат | Доза | Действие | Противопоказания |
| Ибупрофен | 600-800 мг | Подавляют синтез простагландинов, снижают активность циклооксигеназы, снимают воспалительную реакцию и боль | Язвенная болезнь желудка и кишечника, почечная и печеночная недостаточность, пониженная свертываемость крови, повышенная чувствительность к препарату, гипертония, беременность |
| Кетопрофен | 25-50 мг | ||
| Напроксен | 500 мг |
10. Стероидные препараты
В поликлинической практике инъекции стероидов в область пяточного бугра делают приблизительно у половины пациентов с подошвенным фасциитом. В качестве стероидного препарата применяют инъекцию дипроспана (бетаметазона) в дозе 6 мг на 1 мл лидокаина. Инъекцию делают в пяточный бугор с внутренней стороны стопы. Однократная инъекция дает лечебный эффект у 41% пациентов на срок от 6 до 8 недель. При лечении курсом инъекций гидрокортизона обезболивающий эффект отмечают у 68% пациентов на срок более одного года. При применении стероидов возможны осложнения, приблизительно, в 1 случаев. Встречаются такие осложнения, как атрофия жировой ткани на подошвенной поверхности стопы или разрыв подошвенного апоневроза. При разрыве апоневроза происходит уменьшение боли в пятке и усиление боли по наружному краю стопы, которое носит непродолжительный период. После разрыва фасции наступает ослабление пассивной стабилизации стопы, ее дестабилизация, перераспределение нагрузки по стопе, растяжение структур по внутреннему краю стопы, сжатие структур по ее наружному краю, увеличение нагрузки на связки среднего отдела стопы и сухожилие задней большеберцовой мышцы. Развивается замыкание пяточно-кубовидного сустава с возникновением боли по наружному краю стопы. Недостаточность подошвенного апоневроза компенсируется другими структурами. При жестких связках компенсация наступает относительно быстрее, а при эластичных связках относительно медленнее. При повышенной растяжимости связок и гипермобильности дефект стабилизатора компенсируется хуже и разрыв фасции сопровождается длительной болью в стопе.
Комбинированное консервативное лечение
Оптимальным методом лечения подошвенного фасциита является сочетание нескольких методов воздействия на патологический процесс. Днем это ношение стелечного ортеза, или рокерной обуви, выполнение растягивающих упражнений, а ночью — это сон в шине.
Хирургическое лечение
Операции делают менее, чем у 10% больных подошвенным фасциитом. Показанием является сильная боль в пятке, инвалидизирующая больного.
Для лечения фасциита применяют следующие операции: удаление пяточной шпоры, фасциоэктомия, фасциотомия, невролиз, нейрэктомия, остеотомия пяточной кости, тунелизация пяточной кости, артроскопическая подошвенная фасциотомия.
Фасциотомия
Релиз подошвенной фасции осуществляют с помощью эндоскопической техники. Доступ к фасции делают на подошвенной поверхности стопы на 1 см дистальней медиального края пяточного бугра. Оптику направляют изнутри наружу. Вводят лезвие, которым рассекают фасцию в направлении от медиального к латеральному краю. Для достижения обезболивающего эффекта достаточно пересечь медиальную и центральную части фасции на протяжении 4/5, оставив приблизительно 1/5 поперечника фасции.
Невролиз
Разрез по внутренней поверхности пятки длиной 3 см, либо косой разрез в 2 см от края медиальной лодыжки. Выделяют ветви медиального пяточного нерва и мышцу, отводящую 1 палец. Отделяют поверхностную и глубокую фасцию, делают ее релиз. Под глубокой фасцией выделяют нерв, идущий к мышце, отводящий 5 палец. Нерв может быть прижат между фасцией и верхним краем мышцы. Фасцию вырезают по медиальному краю в месте ее прикрепления к пяточному бугорку на 1 см в ширину и глубину. Если нерв, идущий к мышце, отводящей 5 палец, травмируется пяточной шпорой, то производят декомпрессию нерва путем резекции шпоры. Декомпрессия нерва, идущего к мышце, которая отводит 5 палец и частичная резекция подошвенного апоневроза дает обезболивающий эффект в 75% случаев.
Мицкевич Виктор Александрович
Врач ортопед-травматолог, доктор медицинских наук