Нпвс гастропатия это что значит
Как защитить желудок от НПВП — советы эксперта
Что вы делаете, когда болит голова, поднялась высокая температура или беспокоит боль в суставах? 90% опрошенных ответят: «Пью таблетку».
«Волшебные» пилюли
Существует группа препаратов, под общим названием нестероидные противовоспалительные (НПВП), которые мы все хотя бы раз в жизни, а многие регулярно, принимали. Это препараты, обладающие обезболивающим противовоспалительным и / или жаропонижающим действием. В качестве примера можно назвать Аспирин, Нурофен, Найс, Кетанов, Кетопрофен и прочие. Учитывая «волшебные эффекты» от их действия — снятие воспаления, боли и жара, — их назначают практически все, всем и всегда. Назначают травматологи, ревматологи, терапевты, лоры, стоматологи. Плюс, их можно совершенно свободно приобрести в любой аптеке. Но, наряду с «волшебными свойствами» эти лекарства обладают рядом побочных действий, которые можно разделить на 2 группы: кардиориски и гастро риски. Собственно о гастрорисках и пойдёт речь в данной статье.
НПВП-гастропатия
В научной литературе эта проблема называется «НПВП-гастропатия». Впервые термин был предложен в 1986 году для разграничения специфического поражения слизистой оболочки желудка, возникающего при длительном употреблении НПВП, от классической язвенной болезни.
Отличие НПВП-гастропатии от язвенной болезни можно проследить и по зоне поражения. Чаще всего язвы можно увидеть в желудке, а не в кишке. Плюс, изменения встречаются чаще у пожилых, а не у молодых людей.
Немного цифр
Немного статистики. В Великобритании назначается около 24 млн. НПВС в год. 70% лиц старше 70 лет принимают НПВС 1 раз в неделю, а 34% ежедневно. В США продается НПВС на сумму до 6 млрд. в год. Как следствие, риск развития желудочно-кишечных кровотечений (ЖКК) возрастает прободения — в 6 раз, риск смерти от осложнений до 8 раз. До всех случаев острых ЖКК связаны с НПВС.
Проблема эта актуальна и в нашей стране, к примеру по данным Научного Центра сердечно-сосудистой хирургии им. А.Н. Бакулева из 240 больных, ежедневно принимающих аспирин даже в малых дозах, на гастроскопии поражения желудка и 12 п.к выявлены у 30% (из них язвы — у 23,6%, эрозии — у 76,4%). Аналогичная картина у коллег из ВНИИ ревматологии РАМН — у 2126 пациентов, принимающих НПВС без «прикрытия» (защиты) желудка, эрозии и язвы гастродуоденальной зоны найдены в 33,8% случаев. Это очень впечатляющие и драматические цифры осложнений от приема НПВС, учитывая количество употребляющих эти препараты людей в развитых странах.
Как это работает?
Как же действуют эти препараты в наших желудках? Всё очень просто, негативное воздействие реализуется за счёт дисбаланса защитных и агрессивных сил. У нас в желудке существует ряд защитных механизмов, позволяющих противостоять натиску агрессоров. Среди последних:
Защищается желудок за счет мощного слоя слизи и бикарбонатов, которые нейтрализуют кислоту, адекватного кровоснабжения, способности очень быстро регенерировать. Когда мы используем НПВС препараты, баланс сил изменяется в сторону агрессивных механизмов и происходит поражение слизистого и подслизистого слоя желудка и кишки.
Диагностика
Для диагностики подобных изменений используется гастроскопия, являющаяся «золотым стандартом». Интересный факт, дело в том, что порядка 40% больных с эрозивно-язвенными изменениями, принимающих эти препараты длительно (более 6 недель) не ощущают никакого дискомфорта или неприятных, болезненных ощущений. Проблемы с желудком диагностируются лишь при походе к другим врачам, а не к гастроэнтерологу. И, наоборот, у 40% пациентов, на фоне жалоб, которые они предъявляют, ничего не находят.
Что же делать в таком случае?!
Алгоритм действий для пациентов, не имеющих проблем с желудком, и тех, у кого в анамнезе была язвенная болезнь или эрозивные изменения, различен. Для первой группы, при назначении нестероидных противовоспалительных препаратов более, чем на 5 дней, обязательно назначение препаратов из группы ингибиторов протонной помпы (ИПП). Таких как, омепразол, пантопразол, рабепразол и т. д. (на весь курс приема). Для второй группы, любые назначения из группы НПВС, независимо от срока приёма, требуют параллельного назначения ингибиторов протонной помпы. Так же обязателен прием ИПП пациентам, принимающих длительно аспирин.
Мифы, с которыми мы сталкиваемся в ежедневной практике
Миф 1. Использование НПВС препаратов в виде свечей является менее агрессивным для желудка, нежели приём таблеток
Это 100% миф. Патогенное, разрушительное действие лекарства реализуется через кровь, доставляющую его по сосудам в желудок.
Миф 2. В качестве «гастропротекторов» можно использовать лекарства из группы антацидов — Ренни, Маалокс, Фосфалюгель и H2-блокаторы (Ранитидин и Фамотидин)
В данном случае они не эффективны.
Миф 3. Принимать ингибиторы протонной помпы можно нерегулярно
Дело в том, что если пожилому человеку назначили на всю жизнь противовоспалительный препарат, абсолютно бессмысленно назначать гастропротекцию на месяц. В подобных случаях лекарства должны приниматься строго параллельно.
Миф 4. В качестве «гастропротекторов» могут выступать пищевые продукты (кисели и пр.)
Этот миф, как абсолютно фантастический, мы оставим без комментариев.
Как выбрать лекарство
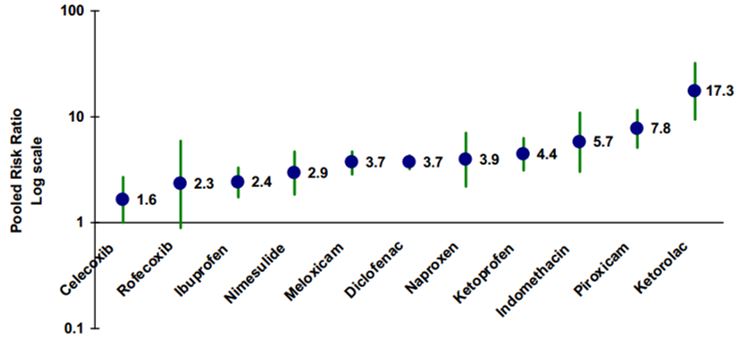
На самом деле, самым важным моментом является то, какие именно лекарства мы принимаем. На рисунке можно увидеть шкалу агрессивности различных препаратов из группы НПВС по отношению к желудку.
Самыми агрессивными препаратами являются Аспирин, Кеторолак, Пироксикам, Индометацин. По возможности рекомендуется использовать селективные препараты, которые обладают минимальными гастро-рисками. Их применение всегда более желательно, к ним относится Целекоксиб и Рофекоксиб. Но несмотря на их относительную безопасность, назначать их должен строго по показаниям лечащий доктор, не забывайте об этом.
Про Helicobacter pylori
Еще одним очень важным компонентом профилактики осложнений, является диагностика инфекции Helicobacter pylori у пациента планирующего длительно принимать НПВС (особенно аcпирин). Наличие бактерии увеличивает риски эрозивно-язвенных поражений ЖКТ и кровотечения в При её выявлении должна в обязательном порядке проводится эрадикация (уничтожение этой бактерии).
Резюме
Итак делаем выводы:
НПВП-гастропатия
НПВП-гастропатия – патологическое изменение слизистой оболочки желудка, вызванное приемом нестероидных противовоспалительных препаратов. Заболевание проявляется «голодной» или ночной болью в эпигастрии, тошнотой, изжогой, метеоризмом. В половине случаев симптомы болезни отсутствуют или слабо выражены. Диагностика гастропатии основывается на выявлении связи патологической симптоматики с началом приема НПВП, данных ЭГДС и гастрографии. Во время лечения по возможности отменяют НПВП, назначают Н2-блокаторы, ингибиторы протонной помпы, аналоги простагландина Е1. При развитии осложнений проводят хирургическое вмешательство, предполагающее остановку кровотечения, ушивание дефекта или резекцию желудка.
Общие сведения
Причины НПВП-гастропатии
Заболевание возникает при непрерывном лечении нестероидными препаратами в течение 4-х и более недель. Существует ряд дополнительных факторов, наличие которых увеличивает риск формирования гастропатии. К ним относятся:
В современной гастроэнтерологии вероятность возникновения болезни оценивается, исходя из количества факторов риска у пациента, принимающего НПВС. Градация определяет вероятность формирования НПВП-гастропатии и ассоциированных с ней осложнений. Выделяют 3 степени риска:
Патогенез
Токсический эффект НПВП связан с неселективным подавлением ПГ. Если снижение выработки ЦОГ-2 вызывает уменьшение воспаления, то ингибирование ЦОГ-1 приводит к ухудшению микроциркуляции и питания слизистой, уменьшению защитной функции преимущественно в антральной части желудка. Нарушение трофики ведет к формированию изъявлений и эрозий. Системное действие НПВП не зависит от способа употребления медикаментов (пероральный, парентеральный, ректальный). В первые дни приема препаратов развивается местное токсическое действие на слизистую желудка. При пероральном использовании НПВП трансформируются в кислой среде желудка и проникают в эпителиоциты, вызывая их разрушение. На месте повреждения клеток образуются микроэрозии.
Симптомы НПВП-гастропатии
Клинические проявления заболевания различны. В 40-50% случаев патология протекает бессимптомно, а диагностировать болезнь удается на этапе развития осложнений. В остальных случаях отмечается тошнота, чувство тяжести и болезненные ощущения в области эпигастрия, метеоризм, снижение аппетита. Боль возникает на голодный желудок, чаще в ночное время суток. Обращает внимание несоответствие результатов эндоскопического исследования клинической картине болезни. У ряда пациентов при отсутствии боли и диспепсических явлений отмечаются множественные изъязвления слизистой желудка и, наоборот, у пациентов с выраженной симптоматикой отсутствуют эндоскопические изменения слизистой оболочки.
Осложнения
Наиболее частым осложнением болезни является кровотечение из язвенных дефектов. При отсутствии экстренных гемостатических мер данное состояние может привести к развитию геморрагического шока и летальному исходу. Перфорация язвы способствует проникновению желудочного содержимого в брюшную полость, что влечет за собой развитие перитонита. При попадании токсинов в кровоток формируется выраженная интоксикация. Продолжительное течение перитонита с признаками нагноения может привести к проникновению патогенных микроорганизмов в кровь и возникновению сепсиса.
Диагностика
Ввиду вариабельности симптомов, расхождений в клинической и эндоскопической картине болезни диагностика НПВП-гастропатии вызывает значительные трудности. При постановке диагноза целесообразно провести следующие исследования:
Дифференциальная диагностика патологии проводится с язвенной болезнью желудка. Нестероидная гастропатия чаще поражает верхний отдел ЖКТ и, в отличие от классической ЯБЖ, возникает у пожилых людей. Болезнь дифференцируют со злокачественными новообразованиями желудка, синдромом Золлингера-Эллисона. Для исключения сопутствующей патологии со стороны печени, поджелудочной железы, желчного пузыря выполняют УЗИ брюшной полости.
Лечение НПВП-гастропатии
Лечение заболевания направлено на эпителизацию эрозивно-язвенного дефекта, коррекцию НПВП-терапии, предупреждение осложнений болезни. В первую очередь необходимо решить вопрос об отмене нестероидного противовоспалительного препарата. Если такая возможность существует, пациенту показано применение блокаторов Н2-рецепторов второго и третьего поколений. Если отменить НПВП не представляется возможным, больному назначаются ингибиторы протонной помпы (ИПП). Терапия проводится непрерывно в течение 1-2 месяцев. Для профилактики и лечения используются аналоги простагландинов Е1, которые обладают цитопротекторным действием, увеличивая образование слизи в желудке, подавляя ночную и стимулированную (пищей, гистамином) секрецию. При выявлении хеликобактер пилори проводят эрадикационную терапию антибактериальными препаратами.
При возникновении осложнений (кровотечение, перфорация) выполняют хирургическое вмешательство. Для прекращения кровотечения проводят эндоскопические гемостатические мероприятия с одновременным парентеральным введением коагулянтов. При массивном кровотечении, больших язвенных дефектах, прободении язвы выполняют иссечение и ушивание дефекта, резекцию желудка, гастроэнтеростомию.
Прогноз и профилактика
При грамотном применении НПВП, своевременном выявлении факторов риска и проведении медикаментозной профилактики гастропатии прогноз заболевания благоприятный. Бесконтрольный прием нестероидных препаратов, длительное течение болезни с развитием осложнений может вызывать серьезные жизнеугрожающие последствия (перитонит, сепсис). Профилактика нестероидной гастропатии включает выявление и уменьшение количества факторов риска, прием НПВП только по назначению врача. При использовании НПВП предпочтение следует отдавать селективным препаратам, блокирующим преимущественно ЦОГ-2. Пациентам с эрозивно-измененной слизистой необходимо раз в полгода проходить эндоскопическое исследование ЖКТ.
НЕСТЕРОИДНАЯ ГАСТРОПАТИЯ
В настоящее время в практике лечения пациентов, страдающих различными заболеваниями (костно-мышечной системы и соединительной ткани, так называемыми «ревматическими» заболеваниями, остеохондрозом, остеоартритом, анкилозирующим спондилитом, подагрой и др.
В настоящее время в практике лечения пациентов, страдающих различными заболеваниями (костно-мышечной системы и соединительной ткани, так называемыми «ревматическими» заболеваниями, остеохондрозом, остеоартритом, анкилозирующим спондилитом, подагрой и др.), широко применяются нестероидные противовоспалительные препараты (НПВП).
Один из этих препаратов — ацетилсалициловая кислота (АСК), использующаяся для снижения температуры и улучшения общего состояния больных при многих заболеваниях (с профилактическими целями препарат часто назначают при ишемической болезни сердца). Известны другие положительные качества АСК, обусловливающие ее применение в терапии тех или иных заболеваний. В частности, известно, что даже нерегулярный прием АСК [9] снижает на 90% частоту развития рака пищевода, ассоциируемого с воздействием различных химических веществ. Систематический прием АСК в дозировках, обычно рекомендуемых для профилактики сердечно-сосудистых заболеваний, уменьшает риск развития рака толстой и прямой кишки [5]. Однако этот положительный эффект АСК проявляется лишь спустя 10 и более лет после начала приема этого препарата. Известны наблюдения некоторых исследователей [6], свидетельствующие о том, что применение НПВП в течение более 5 лет уменьшает риск развития колоректальных аденом [7], что подтверждает гипотезу об определенном протективном действии НПВП.
Среди существенных причин широкого применения НПВП в лечении больных можно назвать большую распространенность многих заболеваний (неврита, невралгий различного генеза, болезни Бехтерева, артроза, ревматоидного артрита, остеохондроза и др.) и высокую эффективность применения НПВП в терапии этих недугов (в качестве симптоматических средств, без которых нередко невозможно успешное лечение больных). Многие люди часто принимают НПВП [15] без какого-либо медицинского контроля. Некоторые исследователи [4] полагают, что без рецепта НПВП применяются в 7 раз чаще, чем по назначению врача; особой популярностью пользуется у больных АСК. Это в первую очередь относится к людям пожилого и старческого возраста (более 40–45%).
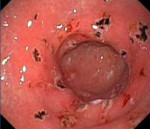
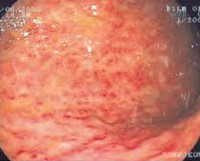
НПВП-гастропатия (нестероидная гастропатия). Специфический синдром, обычно ассоциируемый с лечением больных НПВП, — НПВП-гастропатия, преимущественно проявляющаяся поражением желудка (чаще его антрального отдела), несколько реже — двенадцатиперстной кишки с появлением эритемы, эрозий и/или язв [1], в последние годы все больше привлекает внимание исследователей.
Основные факторы риска появления НПВП-гастропатии — пожилой возраст, язвенная болезнь в анамнезе, мужской пол. Определенное значение в возникновении НПВП-гастропатии отводится и таким факторам, как продолжительность приема больными НПВП, одновременное лечение больных несколькими НПВП, увеличение их дозировок. Прослеживается наличие значительной «зависимости» [5] между приемом НПВП и последующей экстренной госпитализацией больных по поводу заболеваний верхнего отдела желудочно-кишечного тракта. При этом чаще всего в стационары поступают женщины; и их доля по сравнению с мужчинами с возрастом повышается.
Патогенетические аспекты НПВП-гастропатии. В настоящее время известно, что НПВП ингибируют фермент циклооксигеназу (ЦОГ), следствием этого является блокада синтеза простагландинов слизистой оболочки желудочно-кишечного тракта. Этот фермент имеет два изомера — ЦОГ-1 и ЦОГ-2. Считается, что ЦОГ-1 — фермент, регулирующий синтез простагландинов, участвующих в цитопротекции, регуляции сосудистого тонуса и других процессах; этот фермент способствует также образованию простациклина, который и обеспечивает цитопротективные свойства слизистой оболочки желудка. ЦОГ-2 — фермент, более связанный с синтезом простагландинов в зоне воспаления, — влияет на активацию воспалительного процесса. Противовоспалительное действие НПВП зависит от ингибирования ЦОГ-2, появление побочных эффектов — от ингибирования ЦОГ-1.
В настоящее время известно более 35 наименований различных НПВП. Некоторые различия в химической структуре НПВП не влияют на основной механизм их действия. Для всех НПВП характерна способность ингибировать синтез простагландинов, основными физиологическими эффектами которых являются: стимуляция секреции защитных гидрокарбонатов и слизи, активация пролиферации клеток в процессах нормальной регенерации и усиление местного кровотока в слизистой оболочке. НПВП способны оказывать патологическое действие (различное по глубине поражения) на состояние слизистой оболочки желудка и двенадцатиперстной кишки. В частности, по данным некоторых исследователей [11], среди НПВП, согласно результатам систематического обзора эпидемиологических исследований: ибупрофен (бруфен) ассоциируется с более низким риском по сравнению с диклофенаком (ортофеном, вольтареном); азапропазон, толметин, кетопрофен и пироксикам имеют более высокий риск появления желудочно-кишечных осложнений, в то время как индометацин (метиндол), напроксен занимают промежуточное положение. Однако повышение дозировки одного из этих препаратов (в частности, ибупрофена) приводит к более частым осложнениям.
Влияние различных НПВП на образование язв и эрозий в желудке и двенадцатиперстной кишке зависит от степени их ингибирующего действия на тот или другой изомер. В появлении язв и эрозий играют роль и другие факторы, способствующие их образованию (нарушение равновесия между факторами агрессии и защиты, включая уменьшение выработки слизи и бикарбонатов, снижение интенсивности кровотока и т. д.). К основным факторам агрессии чаще всего относят воздействие соляной кислоты, пепсина, фосфолипидов, ряда лекарственных веществ (в том числе и НПВП), алкоголя, табака и др.; к факторам защиты — выделение слизистой оболочкой желудка слизи и бикарбонатов, кровоснабжение и др.
Эрозии желудка и двенадцатиперстной кишки, связанные с приемом НПВП, часто не проявляются какой-либо клинической симптоматикой либо у больных отмечаются лишь незначительно выраженные, временами возникающие боли в эпигастральной области и/или диспепсические расстройства, которым пациенты нередко не придают значения, и поэтому не обращаются за медицинской помощью.
В ряде случаев больные настолько привыкают к своим незначительным по интенсивности болям в животе и дискомфорту, что при обращении в поликлинику по поводу своего основного заболевания даже не сообщают о них лечащему врачу (основное заболевание беспокоит больных значительно больше). Очевидно, поэтому у больных, обращающихся в амбулаторно-поликлинические учреждения для обследования и лечения по поводу основного заболевания, часто не удается выявить клинические симптомы, считающиеся характерными для заболеваний верхних отделов желудочно-кишечного тракта. По-видимому, это объясняется также тем, что НПВП уменьшают интенсивность симптомов желудочно-кишечных поражений благодаря их местному и общему обезболивающему действию.
Между наличием и выраженностью очаговых патологических поражений желудка и двенадцатиперстной кишки (эрозии и язвы), ассоциированных с лечением НПВП, и симптомами этих заболеваний не установлено точной корреляции. У 45–55% больных с эрозивно-язвенными поражениями желудка и двенадцатиперстной кишки отсутствуют какие-либо симптомы, свидетельствующие о поражении этих органов. У значительной части пациентов, принимающих НПВП, возможны боли в эпигастральной и/или пилородуоденальной области и/или диспепсические расстройства при отсутствии каких-либо очаговых патологических изменений в желудке и двенадцатиперстной кишке.
Обследование пациентов, принимающих НПВП и поступающих в стационар для дальнейшего лечения, показало, что у больных, предъявляющих жалобы на боли в животе и/или диспепсические расстройства, боли в эпигастральной области отмечаются в 75% случаев; наиболее распространенные диспепсические симптомы — изжога (44,2%), тошнота (37,2%) и отрыжка (35,7%), реже — рвота (5,7%) [2].
Наиболее часто встречающиеся и опасные проявления НПВП-гастропатии — образование язв желудка и двенадцатиперстной кишки (последние развиваются в 2 раза реже); их появление, наряду с прогрессированием болезни, может привести к кровотечениям, пенетрации и перфорации язв, стенозированию двенадцатиперстной кишки и желудка, которые возможны в 1–2% случаев [14]. Сравнительно часто первыми клиническими симптомами наличия у больного эрозивно-язвенных поражений желудка и двенадцатиперстной кишки являются появление незначительных или обильных кровотечений, слабость, потливость, бледность кожных покровов, рвота и мелена. В значительной степени, по-видимому, это обусловлено обезболивающим эффектом самих НПВП. Значительно реже у пациентов с эрозивно-язвенными поражениями желудка и двенадцатиперстной кишки, ассоциированными с НПВП, отмечаются интенсивные боли в эпигастральной области и диспепсические расстройства. Чаще всего они развиваются у больных с глубокими язвами.
По некоторым наблюдениям [3], желудочно-кишечные кровотечения развиваются более чем у половины больных, принимающих НПВП. По мнению других исследователей [16], применение НПВП в лечении больных напрямую связано с частотой возникновения кровотечений из верхних отделов желудочно-кишечного тракта.
Есть также сведения [17], что длительная терапия АСК связана с существенным увеличением частоты желудочно-кишечных кровотечений. Очевидных доказательств того, что сокращение дозы АСК или применение модифицированных лекарственных форм может уменьшить частоту появления желудочно-кишечных кровотечений, не существует. Неоднократно предпринимались попытки создать НПВП, которые не оказывали бы столь выраженного повреждающего воздействия на слизистую оболочку желудочно-кишечного тракта. Так, большие надежды были связаны с созданием, в частности, АСК с энтеросолюбильным покрытием и в буферной форме. Однако оказалось [12], что прием даже малых доз такой формы АСК повышает риск возникновения массивных желудочно-кишечных кровотечений. Предположение, что эти формы менее опасны по сравнению с обычной АСК, является, по-видимому, ошибочным.
Прием НПВП и пожилой возраст, по наблюдениям других исследователей [18], являются факторами риска появления кровотечений из язв желудка, в отличие от «изолированной» инфекции Helicobacter pylori (НР). При использовании НПВП в пожилом возрасте существует повышенный риск возникновения кровотечений из язв желудка, ассоциированных с инфекцией НР, что свидетельствует о возможной взаимосвязи этих факторов. Однако в пожилом и старческом возрасте вероятность появления кровотечений и перфораций возрастает. Развитию кровотечения у таких больных могут способствовать сопутствующие заболевания сердечно-сосудистой системы и печени, одновременно проводящееся лечение кортикостероидными препаратами и антикоагулянтами.
По нашим наблюдениям, появление кровотечений у больных, в лечении которых используются НПВП, возможно в различные сроки от начала систематического приема нестероидных противовоспалительных препаратов по поводу основного заболевания, нередко даже и при небольших дозах этих препаратов независимо от состояния кислотообразующей функции желудка и обсемененности НP слизистой оболочки желудка. Наибольший риск возникновения кровотечений отмечается в первый месяц лечения больных НПВП, несколько меньший — позднее (в течение первого года). Затем организм больных как-то «приспосабливается» и вероятность появления кровотечений уменьшается (почему так происходит, до сих пор остается неясно). По-видимому, слизистая оболочка желудка и двенадцатиперстной кишки у части больных может приобретать некоторую устойчивость к повреждающему действию НПВП.
О большей устойчивости слизистой оболочки желудка и двенадцатиперстной кишки к повреждающему действию НПВП, по мере увеличения сроков их приема больными, в определенной степени свидетельствуют следующие факты [2].
Терапия язв желудка и двенадцатиперстной кишки, ассоциированных с НПВП
Наблюдения показывают, что в последние годы для проведения лечения больных с НПВП-гастропатией в гастроэнтерологические стационары поступают в основном больные с язвами желудка и реже — с язвами двенадцатиперстной кишки, ассоциируемыми с НПВП.
Перед назначением НПВП (особенно первичным) по поводу основного заболевания необходимо выяснить наличие или отсутствие в анамнезе язвенной болезни. Это заболевание является относительным противопоказанием к назначению НПВП. В сомнительных случаях показано эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки (ЭГДС) (Pentax, EXERA, Olimpus). Выявление язвы или рубцово-язвенной деформации желудка и двенадцатиперстной кишки (с учетом данных анамнеза заболевания) по результатам проведения ЭГДС и/или рентгенологического исследования (до лечения больных НПВП) свидетельствует о наличии у пациента язвенной болезни.
НПВП целесообразно назначать после приема пищи, по возможности исключая их совместное применение с другими препаратами, оказывающими патологическое воздействие на слизистую оболочку пищеварительного тракта. Показания к эндоскопическому исследованию верхних отделов желудочно-кишечного тракта, включая пищевод:
При выявлении очаговых поражений пищевода, желудка и двенадцатиперстной кишки, включая и рефлюкс-эзофагит, до начала лечения проводится контрольное эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки (Pentax, EXERA, Olimpus). Контрольные эндоскопические исследования у больных, которых начали систематически лечить НПВП, целесообразно проводить в следующие сроки: через месяц от начала приема НПВП, в последующем 1 раз в год. Выявление при эндоскопическом исследовании эрозий и язв желудка и двенадцатиперстной кишки на фоне лечения больных НПВП требует уточнения тактики лечения больных (с учетом наличия и основного заболевания).
Опыт показывает, что в лечении больных с НПВП-гастропатией положительные результаты при лечении основного заболевания, а также частота появления возможных побочных эффектов и осложнений в значительной степени зависят от дозировки этих препаратов, сроков их применения и индивидуальной переносимости больными. Использование в лечении больных НПВП в меньших дозировках уменьшает вероятность появления побочных эффектов и осложнений.
Обычно при лечении больных с эрозивно-язвенными поражениями желудка и двенадцатиперстной кишки, ассоциированными с НПВП, когда больные вынуждены продолжать принимать НПВП, исходят из двух принципов:
Пациентам с язвой желудка или двенадцатиперстной кишки или имевшим в анамнезе язвенную болезнь, а также больным пожилого и старческого возраста НПВП показаны лишь в тех случаях, когда другие варианты терапии оказываются неэффективны. При возникновении у больных, получающих НПВП, эрозий и язв желудка и двенадцатиперстной кишки, если это возможно, целесообразно отменить эти препараты и назначить «противоязвенное» лечение. В тех случаях, когда нельзя отменить НПВП, целесообразно, если позволяет состояние больных, уменьшить дозировку этих средств или перевести больных на менее «ульцерогенные» препараты. В последнее время с этой целью нередко предлагается использовать парацетамол (далерон, калпол, санидол, эффералган).
Для устранения клинических проявлений, считающихся характерными для поражений желудка и двенадцатиперстной кишки, и заживления эрозий, а также профилактики их появления в настоящее время предлагаются различные препараты: наиболее часто — мизопростол (сайтотек), антагонисты Н2-гистаминовых рецепторов (ранитидин, фамотидин) и ингибиторы протонного насоса (омепразол, рабепразол, эзомепразол), антацидные препараты (алмагель нео, фосфалюгель, тальцид, маалокс, ренни, магалфил и др.).
О целесообразности применения мизопростола, антагонистов Н2-гистаминовых рецепторов и ингибиторов протонного насоса в терапии эрозивно-язвенных поражений желудка и двенадцатиперстной кишки свидетельствуют следующие факты. Мизопростол подавляет выделение кислоты и пепсина желудком, увеличивает количество слизи и плотность слизистого геля, повышает выделение бикарбонатов и улучшает кровоснабжение в слизистой оболочке желудка, способствует восстановлению клеток слизистой оболочки желудка и снижает обратную диффузию ионов водорода, что является одним из цитозащитных свойств мизопростола. Ингибиторы протонного насоса и антагонисты Н2-гистаминовых рецепторов ингибируют кислотообразование в желудке и обладают некоторым цитопротективным действием.
Не рекомендуется прием мизопростола, как и других медикаментозных препаратов, одновременно с антацидными препаратами (последние значительно снижают концентрацию мизопростола в плазме).
Обычно эти препараты назначаются в виде монотерапии и в обычных терапевтических дозировках: мизопростол по 200 мкг 4 раза в день, ранитидин (ацидекс, ацилок, гистак, зантак, зоран, ранитин) по 150 мг 2 раза в день или фамотидин (гастросидин, квамател, ульфамид, ульцеран, фамонит, фамоцид) по 20 мг 2 раза в день (или соответственно 1 раз в сутки по 300 мг или 40 мг), омепразол (лосек, омизак и др.), рабепразол (париет) или эзомепразол (нексиум) также соответственно по 20 мг 2 раза в день. В период заживления язв желудка и двенадцатиперстной кишки эффективность ингибиторов протонного насоса в этих дозировках несколько выше.
Преимущество антагонистов Н2-гистаминовых рецепторов и ингибиторов протонного насоса перед мизопростолом (сайтотеком), по нашим наблюдениям, заключается в более быстром устранении болей в эпигастральной и/или в пилородуоденальной области и изжоги, а также в лучшей переносимости этих препаратов больными. При приеме мизопростола часть больных отмечают чувство кратковременного жжения за грудиной (по ходу пищевода) и в подложечной области.
Как показали наши наблюдения, в лечении больных с язвами желудка и двенадцатиперстной кишки, ассоциированными с НПВП, положительный эффект оказывают и дженерики омепразола (лосек, омизак, гастрозол, омез, омитокс, ультоп).
Приводимые в литературе сведения об эффективности того или иного препарата в лечении больных с эрозиями и язвами желудка и двенадцатиперстной кишки, ассоциированными с НПВП, обычно основаны на результатах терапии больных указанными выше «стандартными» дозировками этих препаратов. Увеличение дозировки фамотидина до 40 мг 2 раза в сутки, как показали наши наблюдения, позволяет повысить эффективность лечения таких больных. У большей части пациентов такая дозировка фамотидина не только способствует заживлению, но и помогает предотвратить возникновение язв и эрозий, ассоциированных с НПВП.
Наличие интенсивных болей в эпигастральной области, диспепсических расстройств и/или больших по размерам язв желудка и двенадцатиперстной кишки, по нашим наблюдениям, служит показанием к комплексному медикаментозному лечению больных — сочетанному применению мизопростола с антагонистами Н2-гистаминовых рецепторов, антацидами или с ингибиторами протонного насоса (в терапевтических дозировках). Наши наблюдения [1] позволили установить, что мизопростол (сайтотек) по 400 мкг 4 раза в сутки в сочетании с ранитидином по 300 мг или фамотидином (квамателом) по 40 мг 1 раз в сутки более эффективен в терапии язв желудка и двенадцатиперстной кишки, ассоциированных с НПВП, по сравнению с мизопростолом в той же дозировке в сочетании с ранитидином, назначаемым по 150 мг 1 раз в сутки. При отсутствии выраженных болей в эпигастральной области (и при небольших по размерам язвах желудка и двенадцатиперстной кишки) можно ограничиться применением антагонистов Н2-гистаминовых рецепторов, ингибиторов протонного насоса, мизопростола в терапевтических дозировках, антацидных препаратов.
Антацидные препараты (алмагель нео, фосфалюгель, тальцид, маалокс, ренни, магалфил и др.) достаточно давно применяются в лечении пациентов, страдающих различными гастроэнтерологическими заболеваниями. Некоторые из антацидных препаратов (в частности, содержащих гидроокись алюминия, например алмагель нео) обладают и цитопротективным действием, которое заключается в усилении секреции слизи и синтеза простагландинов.
Несомненное достоинство антацидных препаратов — быстрое устранение (снижение интенсивности) изжоги (жжения) за грудиной и/или в эпигастральной области и других желудочно-кишечных симптомов, вызванных собственно заболеванием, по поводу которого проводится лечение, приемом лекарственных препаратов и интоксикацией. Чаще всего антацидные препараты назначаются в следующих случаях: при так называемой терапии «по требованию» для быстрого устранения (снижения интенсивности) симптомов диспепсии, прежде всего изжоги и боли (в любое время суток); при курсовом лечении за 30 — 40 мин до или через 30 — 60 мин после приема пищи (при необходимости и перед сном) в виде монотерапии или в комплексном лечении, в сочетании прежде всего с прокинетиками и/или с Н2-блокаторами гистаминовых рецепторов (частота и продолжительность приема антацидных препаратов определяются общим состоянием больного).
Известно, что антацидные препараты обладают адсорбирующей способностью, благодаря этому возможно снижение активности и биодоступности некоторых медикаментозных препаратов, принимаемых пациентом (например, Н2-блокаторов гистаминовых рецепторов, нестероидных противовоспалительных препаратов, антибиотиков и т. д.). Поэтому при назначении антацидных препаратов в сочетании с другими средствами целесообразно рекомендовать больным соблюдать временной интервал между приемом антацидных препаратов и приемом других средств (около 2–2,5 ч), т. е. указывать время приема больными конкретных препаратов в течение суток.
НПВП и Helicobacter pylori. Периодически обсуждается вопрос о целесообразности/нецелесообразности проведения эрадикационной терапии НР. Существуют противоречивые мнения о целесообразности проведения антихеликобактерной терапии при лечении больных с язвами желудка и двенадцатиперстной кишки, ассоциированными с НПВП. Возможно, наличие нейтрофилов в слизистой оболочке желудка [19] повышает частоту возникновения язв у больных, длительно принимающих НПВП (наличие корреляции между нейтрофилами и НР). С учетом этого факта можно полагать, что у части больных эрадикация НР может предупреждать возникновение язв, вызванных приемом НПВП.
Появление на фоне лечения НПВП симптомов диспепсии, считающихся характерными для поражений верхних отделов желудочно-кишечного тракта, иногда связывают с условиями и образом жизни, с наличием у пациента НР, полагая, что у таких больных прием нестероидных противовоспалительных препаратов сопряжен с высоким риском появления различных осложнений. Согласно другим сведениям, эрадикация НР не дает преимуществ в лечении больных, длительно принимающих НПВП, даже наоборот — удлиняет период заживления язв. В частности, по некоторым данным [10], эрадикация НР больным, имеющим (или имевшим прежде) пептические язвы и/или диспепсические расстройства и продолжающим принимать в течение длительного времени НПВП, затрудняет заживление язв желудка и не влияет на частоту возникновения пептических язв или диспепсических расстройств, возникающих к исходу 6 мес. По-видимому, это обусловлено тем, что НР и НПВП являются независимыми факторами риска возникновения язв желудка и двенадцатиперстной кишки.
Возможно, такое расхождение во мнениях связано с тем, что исследователи не делают различий между больными, принимающими НПВП. По нашему мнению, язвы у больных, принимающих НПВП, можно условно разделить на две категории:
Само по себе возникновение эрозий и язв лишь стереотипный ответ организма на различные воздействия; по существу, способность организма человека в процессе эволюции вырабатывать минимум ответов на разные воздействия помогла ему выжить (впрочем, как и всему животному и растительному миру).
Наши наблюдения за больными, принимавшими (принимающими) НПВП, у которых выявлены язвы желудка или двенадцатиперстной кишки, показали следующее. Проведение 7–10-дневной эрадикационной терапии (с последующим лечением базисным препаратом в течение 2,5–3 нед) в терапии пациентов, у которых выявлены язвы желудка или двенадцатиперстной кишки, оправдано в тех случаях, когда у больных в анамнезе имеется язвенная болезнь, а последнее обследование с использованием не менее 2–3 методов показало, кроме того, обсемененность НР слизистой оболочки желудка.
В настоящее время нередко выдвигается гипотеза, что эрадикация НР уменьшает частоту появления язв желудка и двенадцатиперстной кишки, ассоциированных с НПВП, если она была проведена до начала лечения больных НПВП.
Профилактика поражений желудка и двенадцатиперстной кишки, ассоциированных с НПВП
Вопросы надежной профилактики поражений желудка и двенадцатиперстной кишки, возникающих при лечении больных НПВП, остаются предметом дискуссий. Общепринятой точки зрения на то, какие лекарственные препараты, назначаемые одновременно с НПВП (антагонисты Н2-гистаминовых рецепторов, ингибиторы протонного насоса или мизопростол) с учетом их эффективности и экономичности, длительности курсов лечения, дозировок НПВП, конкретных заболеваний, целесообразно применять у больных, к сожалению, нет. Поэтому предпринимаются попытки разработать наиболее оптимальные варианты профилактического лечения больных. Установлено [13], что мизопростол у большей части больных более эффективно предотвращает развитие язв желудка, вызванных приемом НПВП; мизопростол и антагонисты Н2-гистаминовых рецепторов с успехом используются для профилактики возникновения язв двенадцатиперстной кишки у большинства больных.
Ингибиторы протонного насоса, по нашим наблюдениям, несколько более эффективно предотвращают появление язв желудка и двенадцатиперстной кишки, ассоциированных с НПВП. Одно из существенных преимуществ антагонистов Н2-гистаминовых рецепторов не только перед мизопростолом, но и перед ингибиторами протонного насоса — это меньшая стоимость.
К сожалению, уже через 6 мес [8] рецидивы язв возникают в 3,5% случаев. Поэтому после заживления язв желудка и двенадцатиперстной кишки, ассоциированных с НПВП, больным, которые вынуждены принимать по поводу основного заболевания НПВП, целесообразно (по возможности) назначать менее «ульцерогенные» НПВП; следует также дополнительно рекомендовать проводить профилактические курсы лечения антагонистами Н2-рецепторов гистамина, мизопростолом или ингибиторами протонного насоса (омепразол, рабепразол и эзомепразол) пациентам с язвами желудка и двенадцатиперстной кишки, независимо от наличия или отсутствия у них в анамнезе данных заболеваний. Нецелесообразно снижать терапевтические дозировки этих медикаментозных препаратов. Так, уменьшение дозировки омепразола даже до 20 мг/сут (при проведении профилактического лечения больных) снижает эффективность препарата.
Не менее важно при выборе того или иного варианта лечения больных в стационарных или амбулаторно-поликлинических условиях, а также при проведении профилактических мероприятий учитывать наличие в аптечной сети выбранных врачом препаратов, финансовые возможности стационара или конкретного больного.
Сроки повторного проведения профилактических курсов лечения пациентов, принимающих НПВП, определяются общим состоянием больных, наличием или отсутствием симптомов, которые считаются характерными для заболеваний органов желудочно-кишечного тракта, результатами динамических эндоскопических исследований желудка и двенадцатиперстной кишки.
По вопросам литературы обращайтесь в редакцию.
Ю. В. Васильев, доктор медицинских наук, профессор
ЦНИИГ, Москва