Ножное предлежание что это
Ягодичное предлежание плода
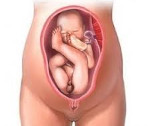
Ягодичное предлежание плода — это наиболее распространенный вариант тазового предлежания, при котором ребенок входит в малый таз ягодицами либо ягодицами и ступнями. Специфические симптомы отсутствуют, патология выявляется при выполнении наружного акушерского и вагинального исследований, планового УЗИ. До родов предпринимаются попытки повернуть плод головкой вниз. Способ родоразрешения выбирают с учетом данных о возрасте пациентки, повторности родов, размерах плода, обнаруженной акушерской, генитальной и экстрагенитальной патологии. Большинство беременностей завершают кесаревым сечением. При естественных родах зачастую применяют акушерские пособия и операции.
МКБ-10
Общие сведения
Ягодичный вариант предлежания, согласно результатам исследований, выявляется в 2,6-4,9% случаях беременности. У многократно рожавших женщин такая акушерская патология диагностируется вдвое чаще, чем в первых родах. Поскольку при этом предлежании по родовым путям сначала проходят ягодицы либо ягодицы со ступнями ребенка, роды зачастую сопровождаются различными видами осложнений (повреждением мягких тканей, травматизацией ребенка, угрозой кислородного голодания). При этом существенно возрастает риск перинатальной смертности, предпочтительным способом разрешения беременности становится операция кесарева сечения. Ведение беременных и рожениц при разных ягодичных предлежаниях требует высокого профессионализма медицинского персонала.
Причины
Обычно факторы, из-за которых плод не занимает естественное головное предлежание, остаются неизвестными. Однако специалисты в сфере акушерства и гинекологии выделяют ряд предпосылок, повышающих вероятность ягодичного предлежания. Такую акушерскую патологию могут спровоцировать:
Ягодичное предлежание может стать проявлением «привычного тазового предлежания». По результатам некоторых наблюдений, в 10-22% случаев подобная акушерская патология развивается именно по указанной причине.
Патогенез
Ягодичное предлежание возникает на фоне несоответствия объема полости матки и величины плода. В нормальных условиях до 28-30 недели гестационного срока положение плода неоднократно меняется. Приблизительно к 36 неделе ребенок переворачивается головой вниз и именно так входит в роды. Однако при возникновении условий для повышенной подвижности (многоводие, недоношенность, ослабление брюшной и маточной мускулатуры) или, наоборот, ограничении пространства для движений (многоплодие, суженный таз, пороки развития, объемные процессы и т. п.) естественный поворот плода и его фиксация в физиологическом положении осложняются либо становятся невозможными.
Классификация
При определении варианта ягодичного предлежания учитывают то, как по отношению к внутреннему маточному зеву размещены ступни и ягодицы плода. Различают следующие виды предлежания:
После начала родовой деятельности один вид предлежания может смениться другим. В каждом третьем случае происходит переход ягодичного предлежания в ножное, что значительно ухудшает прогноз родов.
Симптомы ягодичного предлежания плода
Какой-либо субъективной симптоматики, свидетельствующей о таком предлежании, не существует. Обычно патологическое расположение плода выявляется во время наружного акушерского исследования, планового или внепланового УЗИ при беременности. То, что ребенок находится в положении ягодицами вниз, женщина может заподозрить, если у нее высоко стоит дно матки, а в верхней части органа прощупывается плотное округлое образование (головка плода). Некоторые беременные сообщают, что чувствуют более интенсивное шевеление и сильные толчки ребенка в нижней части живота.
Осложнения
Роды с ягодичным предлежанием плода представляют опасность как для ребенка, так и для роженицы. В 28-32% они наступают преждевременно при гестационном сроке до 34 недель. Показатели перинатальной смертности при этом в 4-5 раз больше, чем при головном предлежании. В этих родах вдвое чаще преждевременно изливаются околоплодные воды, плод страдает от интранатальной гипоксии, выпадает пуповина, отмечается слабость родовых сил, возникают послеродовые септические заболевания. Из-за меньших размеров предлежащей ягодичной части плод начинает изгоняться при не полностью открытом маточном зеве, что повышает вероятность травмы шейки матки или спастического сокращения ее мышц, осложняющего дальнейшее рождение головки.
В родах с разными вариантами ягодичного предлежания ребенок часто запрокидывает ручки, что требует выполнения дополнительных манипуляций. Поскольку рождающаяся головка прижимает пуповину к тазовым костям, возрастает риск гибели плода вследствие асфиксии. Наибольшую опасность для ребенка представляет чрезмерное разгибание головки, приводящее к возникновению субдуральных гематом, инсультов в мозжечок и разрывов его намета, спинальных травм в шейном отделе. Повышенной травматичностью также отличается большинство классических акушерских пособий при ягодичных предлежаниях.
Диагностика
Для подтверждения ягодичного предлежания применяют как физикальные, так и инструментальные методики исследований. При подобной патологии наиболее информативны:
По показаниям на этапе дородовой подготовки выполняют компьютерную и магнитно-резонансную пельвиометрию, амниоскопию. Для динамического мониторинга состояния плода дополнительно назначают кардиотокографию. Дифференциальная диагностика проводится с другими видами положений и предлежаний. При необходимости пациентку консультирует анестезиолог-реаниматолог и неонатолог.
Тактика при ягодичном предлежании плода
Консервативные методы
Для коррекции патологического положения плода на 32-37 неделе гестационного периода применяют специальные комплексы физических упражнений. Если отсутствуют противопоказания, на 37-38 неделе возможен наружный поворот на головку по Архангельскому, выполняемый под ультразвуковым контролем. Однако повышенный риск возникновения осложнений (отслойки плаценты, разрыва матки, преждевременных родов) ограничивает назначение такой манипуляции. В акушерский стационар беременную женщину обычно госпитализируют на 38-39 неделе. Выбор акушерской тактики зависит от вероятности осложненного течения родов. Метод родоразрешения определяется с учетом принадлежности пациентки к одной из трех групп риска:
Оперативное родоразрешение
При диагностировании ягодичного предлежания у первородящих ориентируются на ряд абсолютных показаний для планового хирургического родоразрешения. Оперативное вмешательство проводят при возрасте от 30 лет, перенашивании беременности, экстракорпоральном оплодотворении, суженном тазе, пороках репродуктивной системы, наличии рубца на матке, выявлении экстрагенитальных заболеваний, при которых важно выключить потужную активность, значительных нарушениях липидного обмена, ожидаемом весе плода до 2,0 кг и от 3,6 кг. Согласно статистике, роды при выявленном ягодичном предлежании завершаются кесаревым сечением не менее чем в 80% случаев.
Естественные роды
В естественных родах важно обеспечить качественный мониторинг их течения и акушерскую защиту промежности. Для снижения нагрузки на мягкие ткани возможно выполнение эпизиотомии. При смешанном и чистом ягодичном предлежании роды зачастую завершают классическим ручным пособием или пособием по Цовьянову. При возникновении состояний, угрожающих жизни ребенка и роженицы (гипоксия, затяжные роды и т. д.), производят форсированное родоразрешение с экстракцией плода за тазовый конец. По завершении родов с учетом высокой вероятности разрывов важно качественно выполнить осмотр мягких тканей родовых путей.
Прогноз и профилактика
При выборе правильной тактики ведения и подходящего способа родоразрешения прогноз родов у женщин с диагностированным ягодичным предлежанием плода благоприятный. В условиях регулярного наблюдения у акушера-гинеколога риск для роженицы и ребенка возрастает только в том случае, если роды начинаются преждевременно. Профилактические мероприятия предполагают раннюю постановку на учет в женской консультации, своевременное прохождение плановых УЗИ, выполнение по показаниям специальных упражнений, которые способствуют повороту ребенка на головной конец. Вторичная профилактика направлена на предупреждение возможных осложнений в родах.
Ведение беременности и родов при тазовом предлежании плода
Общая информация
Краткое описание
I. Вводная часть
Название протокола: «Ведение беременности и родов при тазовом предлежании плода»
Код протокола:
Код(ы) МКБ-10: О32.1 «Ягодичное предлежание, требующее предоставление медицинской помощи»
Дата разработки протокола: апрель 2013 года
Категория пациентов: беременные и роженицы с тазовым предлежанием плода
Пользователи протокола: врачи акушеры-гинекологи ПМСП и стационаров
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация:
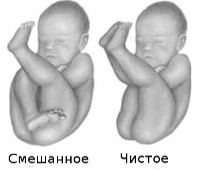
1. Чисто ягодичное предлежание. Предлежат ягодицы, ножки плода согнуты в тазобедренных суставах, разогнуты в коленных суставах и вытянуты вдоль туловища.
2. Смешанное. Ножки полностью согнуты в коленных суставах и прижаты к животу плода.
Диагностика
Методы, подходы и процедуры диагностики и лечения
Перечень основных и дополнительных диагностических мероприятий
Основные: наружное и внутреннее акушерское исследование.
Дополнительные: УЗИ
Минимальный перечень обследования при плановой госпитализации – для беременных, состоящих под наблюдением врача женской консультации, дополнительного обследования для операции кесарева сечения нет.
Диагностические критерии
Жалобы и анамнез: нет
Физикальное обследование:
2. Влагалищное исследование. При влагалищном исследовании над входом в малый таз определяется мягковатая предлежащая часть, не баллотирует. При наличии раскрытия шейки матки можно пальпировать борозду между ягодицами, крестец, половые органы плода. При чисто ягодичном предлежании можно найти паховый сгиб. При смешанном ягодичном предлежании рядом с ягодицами прощупывают стопу. С помощью пальпации крестца уточняют позицию и вид.
Лабораторные исследования: нет
Лечение
Цели лечения: предотвращение осложнений для матери и плода.
Тактика лечения
Немедикаментозное лечение
— При поступлении беременной в стационар акушером-гинекологом принимается решение о тактике ведения родов исходя из данных акушерского анамнеза, технической и лекарственной оснащенности медицинской организации, собственного клинического опыта и стандартов оказания медицинской помощи.
— При отсутствии противопоказаний для родов через естественные родовые пути, беременная должна получить информацию о рисках и преимуществах родов и о возможном, но необязательном кесаревом сечении. От неё должно быть получено информированное согласие. (III-A)
— Обсуждение способа родов, на который дает согласие женщина, а также предполагаемая тактика ведения должны быть подкреплены соответствующей медицинской документацией. (III-B)
— Клиники, осуществляющие влагалищное родоразрешение при ягодичном предлежании плода должны соответствовать следующим требованиям: наличие квалифицированных специалистов, клинических протоколов, а также проведение информирования женщины о возможных осложнениях. (III-B)
— Беременным с противопоказанием к родам через естественные родовые пути показано кесарево сечение. В случае отказа от кесарева сечения беременные должны быть проинформированы обо всех возможных осложнениях и последствиях данного отказа. (III- А)
Управление родами. Основные принципы ведения вагинальных родов:
— Роды ведутся по партограмме.
— Клиническое обследование таза проводится для исключения патологического сужения таза (Ш-В).
— Рентгенологическая пельвиометрия не является необходимой для безопасных родов; положительный прогресс родов является наилучшим показателем адекватных пропорций «плод-таз» (III-B).
— Длительный электронный мониторинг сердца плода предпочтителен в первом периоде родов и является обязательным во втором периоде родов.(I-A)
— При разрыве плодных оболочек рекомендуется незамедлительное влагалищное исследование (исключить выпадение пуповины).(III-B)
— При отсутствии адекватного прогресса в родах в течение 2-х часов, рекомендуется кесарево сечение (II-IA), решать в индивидуальном порядке.
— При ягодичном предлежании плода возбуждение родовой деятельности не рекомендуется.(II-3B).
— Уменьшение частоты и силы маточных сокращений (маточная дистоция) вследствие эпидуральной анестезии может лечиться при помощи введения окситоцина.
— Пассивный второй период без активных потуг может длиться до 90 минут, давая возможность плоду с ягодичным предлежанием опуститься в таз.
— Роды должны происходить при доступной операционной, во время родов необходимо присутствие неонатолога, владеющего навыками оказания реанимационной помощи в полном объеме (III-A)
— Если с началом активных потуг роды не происходят в течение 60 минут, рекомендуется кесарево сечение (I-A).
Методы (приемы и пособия) используемые при родах с ягодичным предлежанием
При родах в ягодичном предлежании очень важно активное участие матери, поэтому следует избегать воздействия седативными препаратами и эпидуральной анестезией, чтобы максимально использовать потуги.
— Врач и акушерка, ведущие роды при ягодичном предлежании плода, должны иметь необходимые навыки и опыт (II-1A).
— Опытный акушер-гинеколог, уверенно принимающий роды через естественные родовые пути при ягодичном предлежании плода, должен присутствовать при родах, чтобы наблюдать за действиями других специалистов. (I-A)
— На всех родах должен присутствовать врач-неонатолог, владеющий навыками оказания реанимационной помощи в полном объеме;
— Рекомендуемое положение – литотомическое.
— В случае возникновения необходимости проведения кесарева сечения требуется наличие квалифицированных врачей, готовой операционной, операция должна быть выполнена в пределах 30-минут от момента принятия решения об оперативных родах. (III-A)
— Акушер-гинеколог должен четко представлять план предполагаемых действий (алгоритм) и быть готовым к тому, чтобы предпринять срочные меры при развитии осложнений (например: запрокидывание головки плода). (III-B)
— Для безопасности родов большое значение имеет подготовленность роженицы к процессу рождению ребенка. (II-1A)
— При рождении головки, акушерка, либо ассистент врача должны быть готовы к применению надлобкового давления, которое поможет сгибанию и вставлению головки плода (II-3B)
— При ягодичном предлежании плода приемлемы как самостоятельные роды, так и роды с оказанием акушерских пособий. Следует избегать принудительного извлечения плода, причём воздействие на плод допустимо только при самостоятельных родах, когда плод родился до уровня пупка. (III-A)
— При запрокидывании ручек следует оказывать классическое ручное пособие. (III-B).
— Появление головки плода может происходить самостоятельно, либо с помощью надлобкового давления или с использованием метода Морисо-Смелли (Mauriceau- Smellie-Veit). (III-B). Приём Морисо-Левре (Морисо-Смелли) применяется для освобождения головки, если её рождение задерживается.
Медикаментозное лечение: нет
Другие виды лечения: нет
Хирургическое вмешательство: плановое и экстренное кесарево сечение
Показания к плановому кесареву сечению:
— Предлежание пуповины (II-3A)
— Задержка развития плода или макросомия (при массе 4000,0 г и более) (I-A)
— Ножное предлежание плода
— Полное ягодичное предлежание плода с разогнутым или нейтральным положением головки (III-B)
— Клинически узкий или деформированный таз матери (III-B)
— Аномалии плода, несовместимые с родами через естественные родовые пути (III-В)
Показания к экстренному кесареву сечению:
— Отсутствие адекватного прогресса в родах в течение 2-х часов, решать в индивидуальном порядке (II-IA)
— Отсутствие родов в течение 60 минут от начала активных потуг (I-A)
Профилактические мероприятия
Не существуют доказательной базы по наружному акушерскому повороту и по применению упражнения Кегеля.
Теоретическое и практическое обучающее моделирования ведения родов при ягодичном предлежании плода должно быть частью обучающих программ по акушерству и гинекологии. В задачи данного вида обучения входит подготовка специалистов, способных оказать своевременную и квалифицированную медицинскую помощь при ягодичном предлежании плода (III-B).
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
— процент новорожденных, родившихся в тазовом предлежании, переведенных в ПИТ;
— частота родовых травм у новорожденных, родившихся в тазовом предлежании;
— мертворождаемость среди детей, родившихся в тазовом предлежании.
Госпитализация
Показания для госпитализации с указанием типа госпитализации
Плановая госпитализация при доношенной беременности, когда имеются показания к кесаревому сечению.
Экстренная с началом родовой деятельности.
Информация
Источники и литература
Информация
Организационные аспекты внедрения протокола
Список разработчиков протокола с указанием квалификационных данных: Мурзабекова Гульнар Саркытказиновна, д.м.н. профессор, главный научный сотрудник отдела науки и менеджмента научных исследований АО «ННЦМД».
Указание на отсутствие конфликта интересов: конфликт интересов отсутствует
Рецензенты:
Кудайбергенов Т.К. – главный внештатный акушер-гинеколог МЗ РК, директор РГП «Национальный центр акушерства, гинекологии и перинатологии».
Дощанова А.М.- д.м.н., профессор,врач высшей категории, заведующая кафедрой акушерства и гтнекологии по интернатуре АО «МУА»
Указание условий пересмотра протокола: пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных, связанных с применением данного протокола.
Ведение родов при тазовом предлежании
Нормальное течение родов и появление на свет здорового малыша зависит от целого ряда факторов, и один из них – положение ребёнка в матке. Именно поэтому и будущей маме, и врачам, наблюдающим за беременностью, важно знать о предлежании плода. Оно определяется предлежащей частью, то есть той частью плода, которая первой проходит через родовые пути.
Вообще в утробе младенец может располагаться в трёх положениях: головном, поперечном и тазовом. Первое является нормой, а вот два других рассматриваются как пограничные состояния между нормой и патологией. Почти 5% беременных женщин, услышав во время очередного УЗИ тревожное заключение – «тазовое предлежание», начинают серьёзно волноваться. Действительно, природой предусмотрено положение малыша в утробе матери головкой вниз – так ему легче передвигаться по родовым путям и появляться на свет. Но что делать, если плод расположен иначе? Чем чревато такое предлежание и можно ли свести к минимуму риски осложнений? Главное в этом случае не паниковать и довериться профессионалам.
Виды тазового предлежания плода
На протяжении беременности ребёнок в утробе матери располагается в амниотической жидкости, поэтому может менять положение. Примерно к 24 неделе он поворачивается головкой вниз, хотя вплоть до 35 недели предлежание считается неустойчивым и может несколько раз поменяться.
Тазовым предлежанием называют продольное расположение плода в матке, при котором ко входу в малый таз обращена не головка, а ножки и ягодицы малыша. При этом головка находится у дна матки, а сам малыш в буквальном смысле сидит. Различают несколько видов тазового предлежания:
В большинстве случаев встречается истинное предлежание, хотя тип самого тазового предлежания во время родов может меняться (например, из ножного полного переходить в неполное).
Причины тазового предлежания
Тазовому предлежанию способствуют самые различные факторы:
Для акушеров каждый случай тазового предлежания – настоящая проверка на профессионализм. Ведение беременности и помощь в родах при таком положении плода требует особого внимания, так как процесс сопряжён с повышенным риском осложнений.
Диагностика тазового предлежания
До третьего планового УЗИ положение плода не имеет большого диагностического значения. До 32-34 недели у малыша ещё достаточно места внутри матки, и он может поменять своё положение. В описании к ультразвуковому исследованию предлежание указывается лишь как факт, но не как диагноз. Но после 34 недели шансы на то, что плод перевернётся, становятся минимальными. Соответственно, тазовое предлежание на этом сроке – это уже диагноз, определяющий тактику наблюдения за беременной.
Изначально тазовое предлежание определяет акушер-гинеколог по расположению головки ребёнка и путём прослушивания сердцебиения малыша. Для подтверждения диагноза проводится ультразвуковое исследование. УЗИ позволяет не только точно определить положение плода и его предполагаемую массу тела, но и выявить патологии развития, установить зрелость плаценты. Особое внимание во время исследования уделяется положению головки малыша и возможному обвитию пуповиной. Если головка разогнута и направлена вверх, назначается кесарево сечение, так как во время естественных родов ребёнок может получить травмы позвоночника. УЗИ с допплером позволяет оценить состояние плода при гипоксии.
Ведение родов при тазовом предлежании
Родоразрешение при тазовом предлежании возможно как естественным путём, так и посредством кесарева сечения. Показаниями к проведению кесарева сечения являются:
При удовлетворительном состоянии плода и роженицы роды осуществляются под постоянным врачебным наблюдением. Во время схваток женщине показан строгий постельный режим, при этом осуществляется профилактика преждевременного вскрытия плодного пузыря и постоянный контроль за плодом и сокращениями матки. Так как нахождение роженицы в положении лёжа приводит к слабой родовой деятельности, ей оказывается акушерская помощь для скорейшего родоразрешения, а также вводятся препараты, усиливающие схватки.
Преимущества услуги в клинике
Сеть многопрофильных клиник «Мать и дитя» специализируется на ведении беременности и родов. Мы готовы оказать будущим мамам квалифицированную медицинскую помощь. Наши врачи сделают всё возможное, чтобы появление на свет долгожданного малыша прошло без каких-либо проблем.
Тазовое предлежание плода
Диагноз «тазовое предлежание плода» (далее по тексту ТПП) относится к часто встречающимся. Как правило, он ставится на 20-22 недели беременности и в 90% случаев относится к ситуации, когда эмбрион расположен вниз головой и спиной повернут влево. Данное положение (головное предлежание) считается нормальным и безопасным. Однако в последующем плод может занять абсолютно другое положение, которое спряжено с осложнением проведения родов.
Особенности течения беременности
Для будущих матерей важно понимать, что данная патология не является чрезмерно опасной. Причем в ряде случаев диагностирование ТПП не несет в себе рисков для нормальных родов и здоровья малыша и роженицы. Однако статистика говорит о том, что аномалия все-таки сопряжена с повышенными рисками осложнений. Именно поэтому в ряде случаев показано хирургическое воздействие при ведении родов.
Возможные осложнения:
Для нивелирования осложнений важно своевременно диагностировать аномалию.
Классификация
Ножное предлежание. Наблюдается в 11-13% всех ТПП.
Подразделяется на следующие варианты:
Ягодичное. Диагностируется наиболее часто.
Подразделяется на два варианта:
В зависимости от конкретного вида ТПП биологический механизм родов имеет индивидуальные особенности.
Так, самостоятельные роды, с минимальными рисками осложнений возможны при наличии неполного ягодичного ТПП, если эмбрион отличается малыми размерами, а таз матери нормальный.
И, наоборот, вероятность асфиксии и выпадения конечностей плода или пуповины высокая, когда диагностировано ножное или смешанное ягодичное ТПП. В этих случаях рекомендуется кесарево сечение.
Причины возникновения ТПП
К наиболее распространенным причинам возникновения ТПП относятся следующие:
Возможные осложнения:
Ведение беременности
Беременные женщины, которые относятся к группе риска, подлежат медицинскому сопровождению, включающему с себя следующие мероприятия:
Для этого в перечень рекомендаций включено правильное питание и полноценный отдых (ночной и дневной). Это в первую очередь направлено на исключение гипертрофии эмбриона.
Кроме того, профилактическая работа направлена на формирование здоровой психологической картины у беременной женщины (стабилизация нервного состояния, приемы мышечной релаксации, корректирующая гимнастика). В отдельных случаях показаны спазмолитические лекарственные средства, которые употребляются специальными прерывистыми курсами.
Планирование тактики проведения родов начинается на 38-39 недели гестации, когда пациентка помещается в стационар. При удовлетворительном состоянии беременной женщины и эмбриона (ягодичное предлежание неполное, соответствующие размеры таза и плода, физиологическая готовность матери) может быть принято решение о принятии родов естественным способом. В этом случае проводятся профилактические мероприятия для исключения вскрытия плодной оболочки, мониторинг состояния плода и матки, предупреждение гипоксии плода и аномалий родовой деятельности. Кроме того, в перечень мероприятий входит эпидуральная анестезия в процессе родов и акушерская поддержка, ориентированная на быстрейший вывод головки ребенка.
Кесарево сечение показано в следующих случаях:
Способы проведения родов
На выбор способа родов (естественным путем или при помощи кесарева сечения) влияют следующие факторы:
Так, для естественных родов могут быть приемлемыми такие условия, как срок беременности до 37 недель, масса плода не более 2 500 гр., пол плода – девочка, ягодичное или смешанное ТПП. Все другие варианты сводятся к проведению кесарева сечения.
Кроме того, решение на проведение экстренного кесарева сечения может быть принято во время проведения родов естественным путем.
Это может быть сопряжено со следующими причинами:
Будущим матерям важно понимать, что ТПП никоим образом не влияет на ход самой беременности, а беспокоиться о родах при диагностировании предлежания следует не раньше 32-ой недели беременности, так как до этого срока плод с большой вероятностью сможет поменять свое внутриутробное положение. И только после указанного срока будущая мать может приступить к специальным гимнастическим упражнениям. Однако это нужно делать только после консультации с медицинским специалистом. А все упражнения проводить после разминки.