Фокальная нодулярная гиперплазия
Фокальная нодулярная гиперплазия (ФНГ) является второй по частоте (после гемангиомы) доброкачественной опухолью печени. Частота ФНГ достигает 25% среди доброкачественных и 8% среди всех первичных новообразований печени. Опухоль встречается в любом возрасте, но чаще всего у женщин 30—40 лет (80—95%).
Причины возникновения
Однозначного мнения о причинах возникновения ФНГ не существует. Преобладание женщин, а также большая доля женщин (до 85%), употреблявших гормональные контрацептивы, долгое время поддерживали гипотезу о том, что данные препараты являются причиной заболевания. Однако обследование 216 женщин во Франции показало, что гормональные контрацептивы не оказывают влияния на частоту возникновения и размеры опухоли. В настоящее время считают, что ФНГ является реакцией гепатоцитов на локальные сосудистые мальформации (врожденные или приобретенные). Местные изменения кровотока ведут к появлению участков паренхимы с повышенным артериальным кровоснабжением и гиперплазии клеток печени. В пользу сосудистого генеза свидетельствует частое сочетание ФНГ с гемангиомами печени (до 23%) и различными сосудистыми аномалиями. Также отмечено появление ФНГ после травмы живота и химиотерапии, что связывают с повреждением внутрипеченочных сосудов.
ФНГ не трансформируется в злокачественную опухоль. Осложнения возникают крайне редко. В связи с доброкачественным характером и благоприятным прогнозом новообразования активного лечения не требуется. Необходимость в операции может возникнуть при увеличении размера, появлении симптомов или осложнений, а также при трудностях дифференциальной диагностики ФНГ и злокачественных опухолей печени.
Классификация
В гастроэнтерологии выделяют два типа нодулярной гиперплазии печени: классический (диагностируется в 80% случаев) и неклассический. Классический тип характеризуется наличием трех признаков: аномальной структуры дольки, извилистых толстостенных сосудов и гиперплазии желчных протоков; в 60% наблюдений обнаруживается центральный рубец с измененными сосудами разного калибра. При неклассическом типе всегда есть гиперплазия протоков, а один из оставшихся признаков (измененные сосуды или аномальная узловая архитектура) может отсутствовать. Неклассический тип подразделяют на три подтипа: аденоматозный гиперпластический, телеангиэктатический и нодулярную гиперплазию печени с клеточной атипией.
Некоторые аспекты диагностики фокальной нодулярной гиперплазии печени (фибронодулярной гиперплазии)
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Еще сравнительно недавно фокальная нодулярная гиперплазия печени (ФНГ) относилась к редким (3%) объемным образованиям печени. Однако, учитывая применение современных методов визуализации, в настоящее время ФНГ занимает 3-е место среди доброкачественных образований печени после гемангиомы и аденомы [8, 10, 14].
Согласно морфологической классификации опухолей печени, ФНГ относится к опухолеподобным процессам и характеризуется гиперплазией печеночной паренхимы, разделенной на узлы фиброзными прослойками в виде звездчатого рубца [14]. Гиперпластические узлы без четких границ переходят в окружающую ткань, не сдавливая ее. Опухоль состоит из гепатоцитов, элементов желчных протоков, купферовских клеток и фиброзной ткани.
ФНГ развивается в любом возрасте, одинаково часто у лиц разного пола. В то же время имеются данные о том, что подобные новообразования чаще диагностируются у женщин (в 82,2% случаев) [10, 17].
Макроскопически очаговая узловая гиперплазия представляет собой мягкоэластичный, четко ограниченный, иногда инкапсулированный узел серовато-коричневого цвета размером от 0,5 до 6 см. Узлы могут быть как одиночными, так и множественными и располагаться в периферических отделах правой (чаще) и левой доли. Иногда узлы заметно выбухают на поверхности печени, в редких случаях они имеют ножку. Узлы имеют дольчатую структуру с наличием фиброзных прослоек, отходящих, как правило, от центрально расположенного рубца.
При микроскопическом исследовании узлов определяют нормальные гепатоциты, содержащие гликоген и формирующие трабекулярные структуры. Местами наблюдается полиморфизм величины и формы зрелых гепатоцитов, они образуют синцитий. В центре печеночной доли, как правило, располагается центральная вена, имеются синусоиды, выстланные купферовскими клетками (звездчатые ретикулоэндотелиоциты). Портальные прослойки сформированы правильно, достаточно деликатны. В зоне звездчатого рубца и по ходу стромы располагаются сосуды. Сосу дис тый компонент весьма разнообразен как по содержанию (венозные, толстостенные артериальные сосуды с миксоматозной дегенерацией среднего слоя), так и по форме (гемангиоматоз). По ходу портальных септ определяются пролиферирующие желчные протоки, единичные мелкие узлы регенерации и лимфоплазмоцитарные инфильтраты. Эти признаки служат основными дифференциально-диагностическими критериями, позволяющими отличить ФНГ от печеночно-клеточной аденомы [17].
Выделяют 2 типа ФНГ: классическая и неклассическая. При классическом типе выделяют все 3 признака: аномальная нодулярная структура, извилистые толстостенные сосуды, гиперплазия желчных протоков. Центральный рубец присутствует в 65% наблюдений. Он всегда содержит измененные сосуды разного калибра: большие извилистые артерии с гипертрофией интимы и медии, крупные и мелкие вены, капилляры. При неклассическом типе отсутствует один из двух признаков (нодулярная структура или измененные сосуды), но гиперплазия протоков есть всегда. Централь ный рубец отсутствует. В свою очередь неклассический тип делится на 3 подтипа: телеангиэктатический (склонный к кровотечениям), аденоматозный и ФНГ с клеточной атипией.
Опухоль в большинстве случаев (66,7-80,8% пациентов) не проявляет себя клинически и может быть случайно обнаружена при проведении ультразвукового исследования (УЗИ) по иному поводу [18]. Специфичные лабораторные симптомы отсутствуют. ФНГ не озлокачествляется и край не редко вызывает осложнения в виде внутрибрюшного кровотечения.
Ультразвуковая картина ФНГ
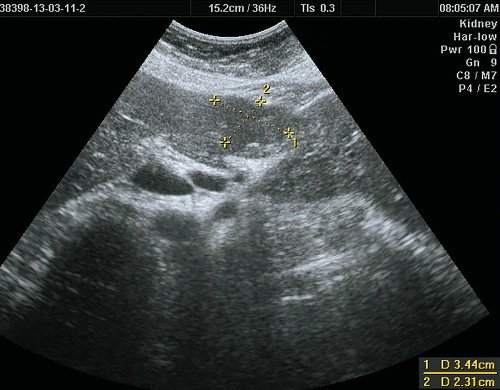
Так, при УЗИ в В-режиме вид ФНГ неспецифичен и вариабелен. Чаще всего ФНГ печени выглядит как единичное очаговое образование с нечеткими или четкими, ровными или неровными контурами, несколько неоднородное по своей внутренней структуре, без капсулы. В 80% случаев (рис. 1) очаг изоэхогенный или гипоэхогенный [3, 8, 9, 11-14].
а) В-режим. В IV сегменте печени, выходя на контур печени, деформируя его, визуализируется тканевой плотности гипоэхогенное, несколько неоднородное по эхоструктуре образование размерами 50 х 40 мм, неправильной формы, с четкими ровными контурами.
Нодулярная гиперплазия печени
Нодулярная гиперплазия печени – очаговое образование в паренхиме печени, морфологически представляющее собой разрастание нормальных гепатоцитов вокруг сосудистой мальформации. Причины развития данной патологии неизвестны, определенная роль отводится сосудистым аномалиям, приему гормональных препаратов. В течение длительного времени заболевание может никак не проявляться; при достижении опухолью определенных размеров беспокоит болевой синдром, диспепсические явления. Диагностика включает проведение УЗИ печени, КТ, МРТ, обязательна биопсия. Лечение при малых размерах гиперплазии не требуется, при крупном образовании с тенденцией к росту проводится энуклеация опухоли или сегментарная резекция печени.
Общие сведения
Нодулярная гиперплазия печени (очаговый цирроз, паренхиматозная гамартома) является второй по частоте доброкачественной опухолью печени после гемангиомы. Согласно данным аутопсий, распространенность нодулярной гиперплазии составляет около 2%. Диагностироваться данная патология может в любом возрасте, но в 95% случаев выявляется у женщин 30-40 лет. Чаще всего это одиночное образование, не имеющее капсулы и не превышающее в диаметре 5 см; крайне редко встречается множественное поражение.
В гастроэнтерологии выделяют два типа нодулярной гиперплазии печени: классический (диагностируется в 80% случаев) и неклассический. Классический тип характеризуется наличием трех признаков: аномальной структуры дольки, извилистых толстостенных сосудов и гиперплазии желчных протоков; в 60% наблюдений обнаруживается центральный рубец с измененными сосудами разного калибра. При неклассическом типе всегда есть гиперплазия протоков, а один из оставшихся признаков (измененные сосуды или аномальная узловая архитектура) может отсутствовать. Неклассический тип подразделяют на три подтипа: аденоматозный гиперпластический, телеангиэктатический и нодулярную гиперплазию печени с клеточной атипией.
Причины нодулярной гиперплазии печени
Этиология нодулярной гиперплазии печени окончательно не изучена. Предполагают, что гиперплазия печеночной паренхимы связана с наличием сосудистых мальформаций, нарушающих локальный кровоток, применением глюкокортикостероидов, высокодозированных комбинированных оральных контрацептивов, эндогенной гиперэстрогенией. Довольно часто нодулярная гиперплазия печени сочетается с гемангиомами; зарегистрированы случаи ее развития на фоне кавернозной трансформации или врожденного отсутствия воротной вены, воспалительных заболеваний печени, тромбоза печеночных вен, артериовенозного внутриорганного шунтирования, наследственных геморрагических телеангиэктазий и цереброваскулярных заболеваний.
Нодулярная гиперплазия печени макроскопически представляет собой плотный узел серо-коричневого цвета, четко отграниченный от окружающих тканей. Его размеры могут быть различными: от 1 до 25 сантиметров в диаметре. На разрезе определяется центральный рубец – фиброзная ткань, которая распространяется к периферии и разделяет образование на дольки. Микроскопическими признаками нодулярной гиперплазии печени являются дезорганизация печеночных долек: имеют место воспалительные клеточные инфильтраты, пролиферированные протоки, утолщенные сосуды и фиброзная ткань.
Симптомы нодулярной гиперплазии печени
В большинстве случаев данная патология протекает бессимптомно и выявляется при проведении обследования по поводу других заболеваний. Клинические признаки имеют место менее чем у половины пациентов, при этом они неспецифичны. Наиболее частый симптом – боль в животе, локализованная в правом подреберье. Чаще боль постоянная, ноющего характера, возможно чувство тяжести. Болевой синдром при нодулярной гиперплазии является следствием растяжения капсулы печени или сдавления соседних органов.
При нодулярной гиперплазии печени пациента также могут беспокоить диспепсические явления: тошнота, снижение аппетита. В случае больших размеров образования возможна его пальпация через переднюю брюшную стенку. Не установлена связь между размером опухоли и наличием симптомов, поскольку более важна локализация образования относительно окружающих органов. Крайне редко развиваются такие осложнения нодулярной гиперплазии печени, как механическая желтуха, кровотечение из опухоли и малигнизация.
Диагностика нодулярной гиперплазии печени
Консультация гастроэнтеролога обычно выявляет неспецифические признаки заболевания: диспепсические явления, болевой синдром малой интенсивности. При объективном обследовании пациента опухоль большого размера может быть обнаружена пальпаторно, в случае нарушения оттока желчи определяется желтушность кожи и склер. Лабораторные методы исследования не выявляют никаких специфических для нодулярной гиперплазии печени признаков. Редко обнаруживается некоторое повышение уровня аланинаминотрансферазы, билирубина. С целью дифференциальной диагностики со злокачественными новообразованиями печени обязательно проводится определение онкомаркеров: альфа-фетопротеина, СА 19-9, СЕА.
Диагностика нодулярной гиперплазии печени основана на инструментальных методиках. Характерным признаком данной патологии является «звездчатый шрам» в центре образования, но он выявляется не у всех пациентов, кроме того, может быть обнаружен при фиброламеллярной карциноме, внутрипеченочной холангиокарциноме и других заболеваниях. Это диагностическое ограничение относится ко всем методикам визуализации: УЗИ печени, КТ и МРТ печени. При проведении УЗИ органов брюшной полости единственным признаком нодулярной гиперплазии печени может быть смещение сосудов, иногда определяется гипоэхогенный ободок опухоли (сдавленные образованием сосуды и паренхима). Более информативно исследование в режиме допплеровского сканирования, при котором визуализируется гипертрофированная центральная артерия.
При проведении компьютерной томографии выявляется хорошо отграниченное образование, накопление контрастного вещества в области гиперплазии. МРТ дает аналогичные результаты: гиперинтенсивность контрастирования в артериальную фазу и гипоинтенсивность – в венозную. Неинвазивные методики обладают специфичностью только при классическом типе нодулярной гиперплазии печени. Высокой информативностью при проведении дифференциальной диагностики с другими гиперваскулярными образованиями обладает сцинтиграфия печени. В затруднительных случаях может быть выполнена ангиография, но данный метод также неспецифичен.
При невозможности установить диагноз в ходе неинвазивных исследований проводится биопсия, при этом большими критериями диагностики является наличие толстостенных сосудов, фиброзной прослойки, пролиферирующих протоков, узловой вид опухоли; малыми критериями – перисинусоидальный фиброз и синусоидальная дилатация. Диагноз достоверен при наличии трех больших критериев, вероятный – при определении двух больших и 1-2 малых.
Дифференциальная диагностика нодулярной гиперплазии проводится с другими доброкачественными и злокачественными образованиями печени, крупноузловым циррозом, а также с регенеративной гиперплазией при системных заболеваниях соединительной ткани.
Лечение и прогноз нодулярной гиперплазии печени
В большинстве случаев лечение нодулярной гиперплазии печени не требуется. Если опухоль не достигла больших размеров, не сдавливает соседние органы, не имеет тенденции к увеличению, основной целью является устранение этиологического фактора (если он известен). Отмены гормонального контрацептива, снижения дозировки системных глюкокортикостероидов может быть достаточно для уменьшения размеров образования и его полной регрессии. Однако пациент должен регулярно проходить обследование с целью контроля размеров опухоли и своевременного выявления показаний к хирургическому лечению.
Если нодулярная гиперплазия печени крупная, нарушает отток желчи, препятствует кровообращению или сдавливает соседние органы, проводится энуклеация опухоли или сегментарная резекция печени. Оперативное лечение также требуется в случаях, когда диагноз окончательно не установлен, и опухоль имеет тенденцию к увеличению (в такой ситуации удаление образования проводится даже при нормальных результатах биопсии).
Прогноз при нодулярной гиперплазии печени благоприятный. Заболевание в течение длительного времени может никак не беспокоить пациента, а осложнения развиваются крайне редко. Специфической профилактики не существует. Необходимо обоснованное назначение гормональных препаратов, а при установленном диагнозе обязательно регулярное проведение УЗИ печени для контроля над течением заболевания.
Нодулярная гиперплазия печени что это
Российский научный центр хирургии им. Б.В. Петровского РАМН, Москва
Отделение хирургии печени, желчных путей и поджелудочной железы Российского научного центра хирургии им. акад. Б.В. Петровского РАМН, Москва
Российский научный центр хирургии им. Б.В. Петровского РАМН
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
ФГБНУ «РНЦХ им. акад. Б.В. Петровского», Москва, Россия
РНЦХ им. акад. Б.В. Петровского РАМН, Москва
РНЦХ им. акад. Б.В. Петровского РАМН, Москва
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
Фокальная нодулярная гиперплазия печени
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2012;(6): 74-83
Скипенко О. Г., Чардаров Н. К., Шатверян Г. А., Багмет Н. Н., Беджанян А. Л., Фёдоров Д. Н., Ховрин В. В., Фисенко Е. П. Фокальная нодулярная гиперплазия печени. Хирургия. Журнал им. Н.И. Пирогова. 2012;(6):74-83.
Skipenko O G, Chardarov N K, Shatverian G A, Bagmet N N, Bedzhanyan A L, Fedorov D N, Khovrin V V, Fisenko E P. The focal nodular hyperplasia of the liver. Khirurgiya. 2012;(6):74-83.
Российский научный центр хирургии им. Б.В. Петровского РАМН, Москва
Российский научный центр хирургии им. Б.В. Петровского РАМН, Москва
Отделение хирургии печени, желчных путей и поджелудочной железы Российского научного центра хирургии им. акад. Б.В. Петровского РАМН, Москва
Российский научный центр хирургии им. Б.В. Петровского РАМН
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
ФГБНУ «РНЦХ им. акад. Б.В. Петровского», Москва, Россия
РНЦХ им. акад. Б.В. Петровского РАМН, Москва
РНЦХ им. акад. Б.В. Петровского РАМН, Москва
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
Введение
Фокальная нодулярная гиперплазия (ФНГ) является второй по частоте (после гемангиомы) доброкачественной опухолью печени. Частота ФНГ достигает 25% среди доброкачественных и 8% среди всех первичных новообразований печени [22]. Распространенность в популяции, по данным аутопсий, составляет 0,9-3% [39, 85]. Опухоль встречается в любом возрасте, но чаще всего у женщин 30-40 лет (80-95%) [18, 66]. Соотношение женщин и мужчин составляет 8-12:1 [51, 62]. Однозначного мнения о причинах возникновения ФНГ не существует. Преобладание женщин, а также большая доля женщин (до 85%), употреблявших гормональные контрацептивы, долгое время поддерживали гипотезу о том, что данные препараты являются причиной заболевания [66]. Однако обследование 216 женщин во Франции показало, что гормональные контрацептивы не оказывают влияния на частоту возникновения и размеры опухоли [55]. В настоящее время считают, что ФНГ является реакцией гепатоцитов на локальные сосудистые мальформации (врожденные или приобретенные) [46, 87]. Местные изменения кровотока ведут к появлению участков паренхимы с повышенным артериальным кровоснабжением и гиперплазии клеток печени. В пользу сосудистого генеза свидетельствует частое сочетание ФНГ с гемангиомами печени (до 23%) [57] и различными сосудистыми аномалиями [34, 86]. Также отмечено появление ФНГ после травмы живота [72] и химиотерапии [8], что связывают с повреждением внутрипеченочных сосудов. ФНГ чаще представлена одиночным образованием (76-93%), у 7-24% пациентов образования множественные. Обычно размеры опухоли не превышают 5 см [62, 77].
Чаще всего ФНГ выявляют случайно при обследовании или оперативном вмешательстве по поводу другого заболевания. Симптомы отсутствуют у 50-80% пациентов [5, 50]. Лишь иногда заболевание проявляется болью или чувством дискомфорта, пальпируемым образованием (2-4%) в верхних отделах живота, гепатомегалией и лихорадкой (
При физикальном обследовании живот был безболезненным, гепатомегалия отсутствовала. Незначительно болезненные образования пальпировали в 2 наблюдениях (№3 и 6) в правом подреберье и эпигастральной области соответственно. Изменения в биохимическом анализе крови отмечены в виде повышения уровня билирубина у 4, щелочной фосфатазы у 5 и гамма-глутамилтранспептидазы (ГГТ) у 11 пациентов. Значения билирубина и щелочной фосфатазы не превышали норму более чем в 3 раза. Отклонения уровня ГГТ были наиболее выражены (табл. 2). 
При магнитно-резонансной томографии (МРТ), которую использовали у 4 пациентов, выявлено 4 образования диаметром 55 мм (от 45 до 74 мм). Изоинтенсивность относительно окружающей паренхимы (3), четкость (3) и ровность (3) контуров были наиболее частыми признаками. После внутривенного контрастирования отмечали раннее усиление контрастности образований в артериальную фазу (2) и более позднее контрастирование центральной части (2). Диагноз ФНГ был установлен в 50% (2 из 4) исследований. У 2 пациентов предполагали гемангиому и гепатоцеллюлярный рак. На рис. 2, д-ж приведены данные МРТ (наблюдение №13). Отсутствие центрального рубца и наличие выраженной псевдокапсулы явились причиной ошибочного предварительного диагноза: гепатоцеллюлярный рак или аденома.
Биопсия выполнена в 2 наблюдениях (№1 и 6) во время диагностической лапаротомии в других лечебных учреждениях. В первом наблюдении был установлен диагноз ФНГ, во втором исследование было неинформативным: в гистологическом заключении отмечен только факт отсутствия злокачественного роста.
В послеоперационном периоде летальных исходов не было. Осложнения развились у 14,3% (2 из 14) пациентов: жидкостное скопление в области резекции, которое было ликвидировано путем чрескожной пункции под ультразвуковым контролем (наблюдение №10), и печеночная недостаточность (наблюдение №14). Медиана послеоперационного койко-дня составила 9 сут (от 7 до 27 сут). Все пациенты были выписаны в удовлетворительном состоянии без ранее имевшихся жалоб.
Отдаленные результаты удалось проследить у 78,6% (11 из 14) пациентов. Сроки наблюдения составили в среднем 44 мес (от 5 до 141 мес). Все пациенты оценивали свое состояние как удовлетворительное. Жалоб не отмечено. При УЗИ новых образований в печени не выявлено.
ФНГ впервые была описана H. Edmondson в 1958 г. [28]. По частоте она является вторым доброкачественным новообразованием печени. Среди 7500 пациентов (Институт рака печени, Шанхай, Китай), которым была выполнена резекция печени, ФНГ диагностирована в 1,1% (86 из 7500) наблюдений, что составило 7,8% (86 из 1105) всех доброкачественных опухолей [77]. Опыт РНЦХ включает 410 резекций печени (с января 1997 г. по октябрь 2011 г.). ФНГ выявлена у 3,4% (14 из 410) пациентов. В структуре доброкачественных новообразований ФНГ заняла третье место (16%; 14 из 90) после гемангиом (32%; 29 из 90) и альвеококкоза (23%; 21 из 90).
ФНГ встречается в любом возрасте, но чаще ее наблюдают у женщин 30-40 лет. Соотношение женщин и мужчин составляет от 8:1 до 12:1 [51, 60, 62]. При сравнении 216 женщин и 118 мужчин с ФНГ было показано, что мужчины на момент диагностики новообразования старше (41,6±10 и 36,2±8,7 года; p
Другие уточненные болезни печени (K76.8)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Простые кисты печени (ПКП, истинные непаразитарные кисты печени, солитарные кисты печени) представляют собой часто одиночные, доброкачественные полости, заполненные жидкостью и обычно выстланные тонким слоем цилиндрического эпителия. Часто они случайно обнаруживаются при ультразвуковом сканировании печени или при компьютерной томографии.
Простые кисты печени не сопровождаются кистозным поражением других органов и не относятся к заболеваниям, передающимся генетически.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Острая узловая гиперплазия печени (ОУГ)
Подразделяется на 2 типа:
1. Классический (80% случаев).
2. Неклассический (20% случаев), который в свою очередь делится на 3 подтипа:
— телеангиоэктатический;
— очаговая узловая гиперплазия с цитологической атипией;
— смешанный тип (признаки гиперпластической и аденоматозной ОУГ).
При классическом типе ОУГ присутствуют все 3 характерных признака: аномальная узловая архитектура, деформированные сосуды и разрастание протоков. При неклассической ОУГ присутствуют только 2 из 3-х признаков, но разрастание желчных протоков присутствует всегда.
Телеангиоэктатическая форма имеет признаки родства, определяемые при помощи молекулярного анализа, с телеангиоэктазиями при гепатоцеллюлярной аденоме. Таким образом, не исключено, что по мере накопления данных классификация будет пересмотрена.
Простые кисты печени
По размерам кисты условно подразделяются на:
— мелкие (менее 5 см);
— средние (5-10 см);
— крупные (более 10 см).
Простые кисты печени делятся также на истинные и ложные. Этиология истинных кист неизвестна. Ложные кисты являются следствием травм или воспаления с некрозом или ишемией. Ложные кисты содержат желчь, содержимое истинных кист по составу не отличается от депротеинизированной сыворотки крови и примеси желчи не содержит..
Этиология и патогенез
Очаговая узловая гиперплазия печени
Этиология и патогенез неизвестны. Предположительно возникновение заболевания связано с сосудистыми мальформациями, приемом контрацептивов, стероидов. В 80% случаев представляет солитарное поражение преимущественно в правой доле печени. В 20% носит распространенный характер.
Макроскопически обычно имеет вид плотного четко отграниченного узла, иногда инкапсулированного, серовато-коричневого цвета размерами 0,5-20 см. На разрезе в центре узла, как правило, видны соединительнотканные рубцы, разделяющие его на дольки.
Простые кисты печени
Преобладающей в современной медицине является теория, объясняющая возникновение кист печени из аберрантных внутри- и междольковых желчных ходов, которые в процессе эмбрионального развития не включаются в систему желчных путей. Секреция эпителия этих замкнутых полостей приводит к накоплению жидкости и их превращению в кисту печени. Эта гипотеза подтверждается тем фактом, что секрет кисты не содержит желчи, а полость образования не сообщается с функционирующими желчными ходами.
Как правило, жидкость внутри кисты имеет сходный с плазмой электролитный состав. Билиарные клетки, белые кровяные клетки и амилаза в содержимом кисты отсутствуют. Содержимое кисты постоянно продуцируется ее эпителиальной выстилкой.
Эпидемиология
Возраст: преимущественно взрослый
Соотношение полов(м/ж): 0.5
Гепатопульмональный синдром (ГПС). Эпидемиология изучена слабо. По данным различных авторов, гепатопульмональный синдром может быть диагностирован у 4-30% больных циррозом печени, независимо от его этиологии, и у 30% кандидатов на трансплантацию печени.
Развитие синдрома не зависит от пола и возраста больного.
Отдельные авторы указывают на значительно более высокую распространенность ГПС (до 47% при заболеваниях печени). Такое расхождение в оценке распространенности можно отнести к различным подходам в определении артериальной гипоксемии в первичных исследованиях.
Обсуждается также роль этиологии цирроза печени в развитии ГПС (алкогольный цирроз и связанный с ним ГПС, по мнению ряда авторов, выявляются чаще и протекают тяжелее). Тем не менее, общепринятым считается мнение, что ГПС может возникнуть вне зависимости от тяжести поражения печени и плохо коррелирует с клиникой и лабораторными показателями активности процесса.
Гепатоптоз. Чаще выявляется у женщин. Описаны редкие случаи выявления у детей, в основном страдают пациенты взрослого возраста.
Факторы и группы риска
Простые кисты печени. Факторы риска не определены. Вероятно имеется связь с приемом контрацептивов, но окончательные данные отсутствуют.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Физикальные исследования: край печени не изменен, остается тонким и мягким, но плохо прощупывается, так как печень при гепатоптозе поворачивается вокруг своей горизонтальной оси и нижний край ее обращен не прямо вниз, а вниз и назад.
Острая узловая гиперплазия печени
Жалоб, как правило, нет. Выявляется в качестве случайной находки при обследованиях, проводимых по другому поводу (УЗИ, КТ и МРТ). Крайне редко опухоль может стать достаточно большой, чтобы оказывать давление на печень и окружающие органы, приводя к возникновению болей в животе.
Простые кисты печени
Являются случайной находкой при инструментальной диагностике (методы визуализации), выполняемой по другому поводу. Небольшие одиночные кисты печени, как правило, не имеют клинических проявлений. Симптоматика чаще развивается при достижении кистой размера 7-8 см.
Диагностика
Гепатопульмональный синдром (ГПС)
«Золотым стандартом» выявления внутрилегочной вазодилатации признана двухмерная трансторакальная контрастная ЭхоКГ. В качестве контрастного препарата используется раствор, образующий микропузырьки размером более 15 мкм.
После внутривенного введения препарата микропузырьки визуализируются с помощью ЭхоКГ в правых камерах сердца. Поскольку диаметр микропузырьков больше диаметра внутрилегочных капилляров, они в норме не достигают левых отделов сердца. В эти отделы контрастное вещество попадает в случае присутствия внутрисердечных шунтов, при расширении внутрилегочных капилляров или при наличии артериовенозного шунтирования.
Визуализация контрастного вещества в левых камерах сердца в течение 3-х сердечных сокращений от момента внутривенного введения препарата свидетельствует о внутрисердечном шунтировании (дефекты межжелудочковой или межпредсердной перегородки).
Появление микропузырьков на 4-6-м сокращении сердца указывает на внутрилегочное шунтирование крови в рамках ГПС.
Более чувствительна трансэзофагеальная контрастная ЭхоКГ – микропузырьки становятся видны уже в верхних легочных венах, однако данный метод имеет значительные ограничения при наличии варикозно-расширенных вен пищевода у больных циррозом.
100%) метод диагностики ГПС. Частицы альбумина, меченные 99mTc, достигают размера от 10 до 90 мкм, поэтому после внутривенного введения, 95% частиц в норме не проходят через легкие. При внутрилегочной вазодилатации до 60% меченных изотопом частиц шунтируются через легкие и накапливаются в головном мозге, почках, селезенке, щитовидной железе. Данный метод позволяет также количественно оценить степень внутрилегочного шунтирования.
Обязательными исследованиями для установления диагноза поражения печени и дифференциальной диагностики ГПС являются также УЗИ печени, ЭКГ, обзорная рентгенография и прочие.
Гепатоптоз
«Золотым стандартом» диагностики является УЗИ, выполняемое в 2-х положениях стоя и лежа.
Дополнительно возможно проведение рентгеноконтрастного исследования больного в вертикальном положении, при котором выявляют опущение нижнего края печени, желчного пузыря и толстой кишки.
В редких случаях, в основном для дифференциальной диагностики, применяется компьютерная томография.
УЗИ. В основном ОУГ обнаруживают и диагностируют на УЗИ. Применение УЗДГ существенно повышает точность диагностики и, как правило, применения других методов не требуется. УЗИ в сочетании с УЗДГ обладают достаточной скрининговой чувствительностью, но низкой специфичностью.
МРТ имеет чувствительность 70% и специфичность 98%.
Биопсия. Используется исключительно открытая биопсия. Метод не обладает 100% специфичностью.
Простые кисты печени (ПКП)
Как правило, выполнения УЗИ и компьютерной томографии (в редких случаях) бывает достаточно для диагностики ПКП.
Простая киста печени при УЗ-сканировании определяется как гипоэхогенное образование с ровными контурами, окруженное паренхимой и не имеющее заметной стенки. Отсутствие одной из этих характеристик позволяет заподозрить развитие осложнений (например, инфицирования кисты) или наличие у пациента другой патологии (например, гидатидной кисты). При наличии в полости кисты крови или гноя становятся различимы внутрипросветные эхосигналы.
На КТ простая киста печени выявляется как тонкостенное образование, не контрастирующееся при внутривенном введении йодсодержащих рентгеноконтрастных препаратов. Плотность образования приблизительно соответствует таковой у воды.
На МРТ простая киста печени представляет собой гомогенное образование очень низкой интенсивности на Т1-взвешенных томограммах и дискретное высокоинтенсивное образование на Т2-взвешенных томограммах. При наличии признаков многокамерности, перемычек, неровной внутренней стенки, обызвествления стенки, а также при обнаружении более 3-х кист, необходимо задуматься о другой природе этих образований.
Лабораторная диагностика
Гепатопульмональный синдром (ГПС)
Дифференциальный диагноз
Гепатопульмональный синдром (ГПС) дифференцируют с указанными ниже заболеваниями.
1. Первичный билиарный цирроз (ПБЦ). Вовлечение легких в патологический процесс легких может предшествовать печеночным симптомам ПБЦ, что проявляется в виде следующих заболеваний:
Рибавирин может вызывать кашель и одышку, но тяжелые легочные осложнения при монотерапии этим препаратом маловероятны.
Саркоидоз осложняет около 5% случаев инфекции, вызванной вирусом гепатита С (HCV) и леченой рекомбинантным IFNα. Обычно саркоидоз проявляется в первые 6 месяцев терапии симптомами поражения легких, кожи или хрящей.
3. Саркоидоз. Поражения печени описаны при саркоидозе, не связанном с противовирусной терапией HCV.
7. Муковисцидоз. Независимо от точных механизмов развития заболевание манифестирует обструкцией экзокринных желез вязким секретом. Это приводит к хроническому воспалению дыхательных путей, формированию бронхоэктазов (обычно колонизируемых Pseudomonas aeruginosa) и прогрессирующему снижению легочной функции.
Поражение легких, являющееся практически неотвратимым при муковисцидозе, составляет 85% в структуре причин смертельных исходов, связанных с этим заболеванием.
Поражение печени при муковисцидозе встречается относительно часто, однако при этом не вносит существенного вклада в заболеваемость и смертность больных. Клинически наиболее значимым является фокальный билиарный цирроз, развивающийся вследствие обструкции желчных протоков, повреждения гепатоцитов и высвобождения провоспалительных цитокинов и факторов роста.
Гепатаптоз необходимо дифференцировать со следующими заболеваниями:
— желчекаменная болезнь;
— дисфункция сфинктера Одди;
— хронический холецистит;
— гастроптоз;
— внутренние грыжи;
— гепатит;
— кишечная колика.
Простые кисты печени
Существует много других кист печени, с которыми необходимо проводить дифференциальную диагностику. Удобнее всего представить их в виде классификации.
2. Поликистоз (поликистозная болезнь):
Также киста печени подразделяется на такие подвиды:
1. Истинные или солитарные новообразования:
— простые;
— цистаденома многокамерная;
— дермоиды;
— ретенционные.
2. Ложные новообразования:
— травматические;
— воспалительные.
3. Околопеченочные новообразования.
4. Новообразования связок печени.
Следует иметь в виду абсцессы печени и опухоли печени с центральным некрозом, которые визуализируются как кисты.
Осложнения
Острая узловая гиперплазия печени: основным осложнение являются кровотечение и кровоизлияние в ткань печени, которые редко бывает значительными.
Простые кисты печени:
— инфицирование кисты;
— перекрут кисты на ножке;
— разрыв кисты;
— кровотечение в полость кисты.
Лечение
Гепатопульмональный синдром (ГПС)
Консервативная терапия
Патогенетических методов лечения не существует. Симптоматическая терапия в большинстве случаев также не приводит к желаемым результатам.
Терапия направлена на лечение основного заболевания, механическую окклюзию расширенных сосудов и назначение антагонистов вазодилататоров.
Хирургия
В литературе встречаются сообщения о том, что наложение трансъюгулярного портосистемного шунта (TIPS) при ГПС 1-го типа приводит к уменьшению его клинических проявлений. Улучшение состояния больных наблюдается в результате снижения давления в воротной вене вследствие перераспределения кровотока. Наложение TIPS в подобных случаях улучшает состояние пациентов перед трансплантацией печени.
Кроме того, ряд авторов рассматривает ГПС как самостоятельное показание к трансплантации печени. У 85% больных с ГПС показатели оксигенации крови нормализуются в течение 1-го года после операции.
Альтернативный подход включает в себя лапароскопические техники или (реже) открытые хирургические вмешательства, которые дают меньше рецидивов, но больше осложнений.
Зарубежные авторы при нагноении рекомендуют чрескожное дренирование кисты с последующей плановой операцией.
Все оперативные вмешательства при кистах печени делятся на радикальные, условно-радикальные, паллиативные.
1. Условно-радикальные операции при кистах печени:
3. Относительные:
— кисты больших размеров (от 3 до 10 см в диаметре);
— изолированная киста III-IV сегментов;
— рецидивные кисты печени в случае неэффективности пункционных методов лечения.
Примечание. В таблице ниже указаны средства, применяемые для общей и местной анестезии, а также для послеоперационной терапии.
Прогноз
Госпитализация
Профилактика
Острая узловая гиперплазия печени. Регулярное УЗИ печени пациенткам, длительно получающим контрацептивы или перед началом их применения.
Гепатопульмональный синдром, гепатоптоз, простые кисты печени. Профилактика не разработана.