Инфекционные осложнения, лейкопения и нейтропения
Инфекционные осложнения, лейкопения и нейтропения
Инфекции вызываются ростом различных микроорганизмов, например, бактерий, вирусов или грибов, внутри человеческого организма. Инфекции могут начинаться в любом органе, но наиболее часто они возникают в тех частях организма, которые тесно соприкасаются с внешней средой, например в коже, слизистых оболочках пищеварительного тракта (полость рта, пищевод, кишечник), дыхательных путей (гортань, трахея, бронхи, легкие) и органах мочеполовой системы. В норме организм защищен от большинства возбудителей инфекционных заболеваний иммунной системой, которая способна эффективно уничтожать микроорганизмы.
Однако в период проведения противоопухолевой терапии возможно нарушение функционирования иммунной системы – такие методы лечения, как лучевая терапия, химиотерапия, а также некоторые «таргетные» препараты способны повреждать костный мозг, в котором образуются клетки, необходимые для функционирования иммунной системы – лейкоциты. Выделяют множество форм лейкоцитов, к наиболее важным из них относятся нейтрофилы – клетки, играющие главную роль в сопротивляемости организма при «столкновении» с возбудителями бактериальных инфекций. Плохое питание, недостаток сна и стресс также ослабляют иммунную систему.
Степень выраженности угнетения функции иммунной системы отражает количество нейтрофилов в крови. В норме их количество превышает 2,0*10^9 клеток на 1 литр крови (также можно встретить обозначение 2000 клеток на 1 мкл) Снижение их количества обозначают термином «нейтропения». В зависимости от выраженности нейтропении выделяют следующие степени её тяжести:
К характерным симптомам инфекции относятся: лихорадка (повышение температуры до 38 oC и выше), появление кашля или боли в горле, диарея, боль в ушах или в области пазух носа, кожная сыпь, появление боли при мочеиспускании или изменение цвета мочи, выделения из половых путей и т.д. Обязательно проконсультируйтесь со своим лечащим врачом в случае возникновения вышеперечисленных симптомов.
Стоит учитывать, что прием некоторых лекарственных препаратов, например нестероидных противовоспалительных средств, таких, как парацетамол, аспирин, ибупрофен, а также глюкокортикостероидов (дексаметазон, метилпреднизолон, преднизолон и т.д.) может снижать температуру тела и маскировать другие симптомы инфекции. Это может привести к тяжелым последствиям, обязательно сообщите вашему лечащему врачу, если вы принимали или принимаете постоянно эти или другие препараты с аналогичным механизмом действия.
Для диагностики нейтропении используется общий (клинический) анализ крови, кровь для анализа забирается из пальца или из вены. В случае, если подозревается развитие инфекции, в зависимости от её клинической картины проводятся дополнительные методы обследования, например, анализ мочи, кала, рентгенография легких, УЗИ брюшной полости и т.д.
Инфекционные осложнения и «фебрильная» нейтропения у онкологических пациентов являются опасными и потенциально жизнеугрожающими осложнениями. Пациентам, получающим противоопухолевое лечение, рекомендуется регулярно (например, 1 раз в неделю) контролировать показатели общего анализа крови, рекомендуется всегда иметь при себе антибактериальные препараты. Обратитесь к врачу за получением дополнительной информации.
Что я могу сделать для того, чтобы предотвратить развитие инфекции?
Ваш лечащий врач даст вам рекомендации по необходимым мерам предосторожности в процессе лечения, например следующие:
Лечение и профилактика нейтропении
В случае, если нейтропения в процессе лечения развивается снова и снова, или в процессе проведения терапии отмечалось развитие инфекционных осложнений Ваш врач может принять решение о снижении (редукции) доз противоопухолевых препаратов. Уменьшение дозы противоопухолевых препаратов снижает их негативное влияние на процессы кроветворения и во многих случаях позволяет предотвратить развитие нейтропении.
В клиническую практику внедрены также т.н. «гранулоцитарные колониестимулирующие факторы (Г-КСФ)», например филграстим, пэг-филграстим и т.д. Г-КСФ способствует процессам образования клеток иммунной системы в костном мозге.
Как правило, Г-КСФ вводятся через 24-72 часа после химиотерапии подкожно или внутривенно. Их применение позволяет эффективно поддерживать количество нейтрофилов и лейкоцитов в крови и проводить более агрессивную химиотерапию. Большинство пациентов делают себе эти уколы самостоятельно, наиболее удобным является введение под кожу живота. В сети Интернет опубликовано множество обучающих материалов по технике их выполнения (например). Обсудите со своим лечащим врачом целесообразность применения Г-КСФ в вашем индивидуальном случае.
ВНИМАНИЕ! Инфекционные осложнения, возникающие в ходе проведения противоопухолевого лечения, могут представлять собой непосредственную угрозу для жизни. Не занимайтесь самолечением, обратитесь к врачу.
Лейкоцитоз, Лейкопения, Лимфогранулематоз
Нейтрофилез
Состояние, при котором абсолютное количество нейтрофилов превышает 10 000/мкл.
Этиология:
Лейкемоидная реакция
Состояние, характеризующееся резким увеличением числа лейкоцитов (выше 50 000/мкл) с повышением уровня зрелых и (или) незрелых нейтрофилов.
Этиология:
Может быть отдифференцирована от хронического миелоидного лейкоза (ХМЛ) при определении активности щелочной фосфатазы лейкоцитов; она повышена при лейкемоидной реакции и снижена при ХМЛ.
Лейкоэритробластная реакция
Сходна с лейкемоидной реакцией, отличаясь от нее наличием в мазках крови ядерных эритроидных клеток.
Этиология:
Лимфоцитоз
Состояние, при котором абсолютное количество лимфоцитов превышает 5 000/мкл.
Этиология:
Моноцитоз
Состояние, характеризующееся абсолютным количеством моноцитов более 800/мкл.
Этиология:
Эозинофилия
Состояние, при котором абсолютное количество эозинофилов превышает 500/мкл.
Этиология:
Базофилия
Состояние, при котором абсолютное количество базофилов превышает 100/мкл.
Этиология:
Нейтропения
Состояние, характеризующееся снижением числа нейтрофилов менее 2 500/мкл (при числе лейкоцитов менее 1 000/мкл повышен риск бактериальной инфекции).
Этиология:
Ведение лихорадящего больного с нейтропенией. Обычно проводят эмпирическое лечение антибиотиками широкого спектра действия при инфекциях, связанных со скрытыми очагами (околоносовые пазухи, полость рта, аноректальная область). Направленное лечение возможно после получения результатов посевов крови и других культуральных исследований. Продолжительная нейтропения (14 дней) повышает риск диссеминации грибковых инфекций, что может потребовать антимикотической химиотерапии (амфотерицин В). Применяют трансфузии гранулоцитов (эффект сомнителен). Продолжительность нейтропении, вызванной химиотерапией, может быть укорочена при лечении цитокинами GMCSF или GCSF.
Лимфопения
Состояние, при котором абсолютное количество лимфоцитов менее 1 000/мкл.
Этиология:
Моноцитопения
Состояние, при котором абсолютное количество моноцитов меньше 100/мкл.
Этиология:
Эозинопения
Состояние, при котором абсолютное количество эозинофилов менее 50/мкл.
Этиология:
Лимфогранулематоз
Опухоль лимфатических узлов с наличием клеток Березовского-Штернберга.
Этиология неизвестна.
Клиническая картина разнообразна. В одних случаях болезнь начинается с появлений интоксикации (лихорадка, слабость, потливость, увеличение лимфатических узлов, повышение СОЭ). Иногда начало болезни характеризуется лишь увеличением какой-либо одной группы (или одного) лимфатических узлов. Узлы плотноватые, эластичные, чаще не спаяны между собой. Иногда в них возникают некрозы, появляются свищи (посев из них нередко стерилен). Частый симптом интоксикации — кожный зуд. При первичной локализации опухоли в лимфатических узлах брюшной полости возможна тяжелая интоксикация с гипертермией, проливным потом, лейкопенией с палочкоядерным сдвигом и повышением СОЭ. Изредка отмечается первичная локализация лимфогранулематоза в желудке, легком, селезенке. Картина крови в типичных случаях характеризуется выраженной лимфопенией, нейтрофипезом с умеренным палочкоядерным сдвигом, увеличением СОЭ. При тяжелой интоксикации возможна эозинофилия. При отсутствии интоксикации кровь может долгое время не изменяться, в отдельных случаях наблюдается небольшой лимфоцитоз.
Диагноз устанавливают на основании гистологического исследования биопсированного лимфатического узла (или органа при экстранодальной локализации опухоли); обнаруживают нарушение структуры узла, стертость его рисунка и наличие клеток Березовского-Штернберга (обязательный диагностический признак). Клиническая или только цитологическая по пунктату диагностика лимфогранулематоза не должна иметь место. В начале процесса, особенно если пораженный лимфатический узел вовлечен в банальный воспалительный процесс (при этом он может быть болезненным, быстро увеличивается на высоте инфекции и уменьшается на фоне антибактериальной терапии — лимфаденит опухолевого лимфатического узла), гистологическая трактовка биоптата может оказаться невозможной (поэтому на высоте инфекции биопсия лимфатического узла нежелательна). В этих случаях приходится прибегать к повторной биопсии увеличенных плотных лимфатических узлов (ни в коем случав не следует биопсировать мягкие неувеличенные лимфатические узлы в расчете на «системность» процесса: эта опухоль не первичномножественная, а метастазирует, как и другие опухоли лимфатических узлов).
Лечение проводят по определенным схемам, что при отсутствии органных поражений позволяет добиться выздоровления у большинства больных. Основные программы лечения заключаются в назначении 2–4 курсов полихимиотерапии, затем в поэтапном облучении всех основных групп лимфатических узлов (как пораженных, так и неизмененных) по обе стороны диафрагмы, облучении селезенки или ее ложа (если нет признаков распространения опухоли за пределы лимфатических узлов, селезенку обычно удаляют) и последующем назначении полихимиотерапии. Суммарно до и после облучения проводят обычно б курсов полихимиотерапии. Для облучения используют источники высоких энергий, позволяющие достичь поглощенной дозы на очаг около 4 000 рад без тяжелого повреждения кожи. Область первоначального поражения желательно облучать в более высокой дозе. Полихимиотерапия по эффективности почти не уступает лучевому лечению. Назначают циклофосфан, винкристин, прокарбазин (натулан) и преднизолон в течение 2 нед с последующим 2-недельным перерывом. Препараты назначают в следующем порядке: циклофосфан — 600 мг/м 2 в/в или мустарген — 6 мг/м 2 (все дозы для взрослых) в 1-й и 8-й день цикла, винкристин — 2 мг/м 2 в/в в 1-и и 8-й день цикла, прокарбазин (натулан) — 100 мт/м 2 в день внутрь ежедневно с 1-го по 14-й день цикла, преднизолон — 40 мг/мг в день, внутрь с 1-го по 14-й день цикла с отменой его в один день полностью. Преднизолон назначают только в 1-м, 4-м, 8-м и 12-м циклах. В остальных циклах лечение проводят без преднизолона. Желательно чередовать курсы химиотерапии, при которых мустарген сменяет циклофосфан, или проводить курсы садреабластином, блеомицином, CCNV. При наличии соответствующих условий полихимиотерапию и облучение можно проводить в основном амбулаторно. Иногда (при выраженной тошноте и рвоте) приходится госпитализировать больных для в/в введения цитостатиков. При полиневрите, вызванном введением винкристина (чаще у стариков или при тяжелом поражении печени), препарат заменяют винбластином. Существуют и другие схемы полихимиотерапии. Применение монохимиотерапии для начала лечения противопоказано.
Прогноз трудовой и прогноз в целом определяются не формальной распространенностью процесса, а результатами лечения. Сейчас выздоравливают до 60–80% больных при программном лечении.
Профилактика болезни не разработана. Профилактика рецидивов — выполнение программы лечения и соблюдение необходимого режима. Возникновению рецидивов способствуют инсоляция, беременность, роды. Беременность допустима не ранее чем через 2 года от начала ремиссии.
Лейкопения
Лейкопения – это снижение уровня лейкоцитов в периферической крови ниже 4000 в 1 мкл. Причиной данного состояния могут быть инфекционные, воспалительные аутоиммунные заболевания, генетические дефекты иммунной системы и пр. Клинически лейкопения проявляется повышенной восприимчивостью организма к различным инфекциям, однако может протекать абсолютно бессимптомно. Уровень лейкоцитов измеряется при заборе венозной либо капиллярной крови утром натощак. Для коррекции данного лабораторного отклонения проводится лечение основного заболевания.
Классификация
Низкий уровень белых кровяных телец может встречаться у абсолютно здоровых лиц – конституциональная безвредная лейкопения отмечается примерно у 2-5% людей. По происхождению патологические лейкопении разделяют на:
По патогенезу (механизму развития) различают лейкопении, возникшие вследствие:
В зависимости от типа клеток лейкоцитарного ряда выделяют следующие разновидности лейкопении:
Причины лейкопении
Инфекции
Одна из наиболее распространенных причин лейкопении – вирусные и генерализованные бактериальные инфекции. Патогенез снижения уровня лейкоцитов может быть различным – непосредственное повреждение клеток лимфотропными вирусами (ВИЧ, Варицелла-Зостер, корь), подавление образования в костном мозге, усиленная их потеря с экссудацией.
Прием лекарственных препаратов
К развитию лейкопении способен привести широкий спектр лекарственных средств. Известно два основных механизма лекарственно-индуцированной лейкопении: токсическое повреждение костного мозга, ведущее за собой нарушение кроветворения, и образование иммунных комплексов, в результате чего вырабатываются антитела, атакующие собственные лейкоциты макроорганизма.
Лейкопения возникает в среднем на 15 сутки от начала приема лекарства. Степень тяжести может быть самой различной – от незначительного снижения количества белых кровяных клеток до агранулоцитоза. В связи с поражением всех 3-х ростков гемопоэза часто встречается сочетание с анемией и тромбоцитопенией (панцитопения). В большинстве случаев достаточно отмены лекарственного препарата. При развитии агранулоцитоза может потребоваться применение колониестимулирующих факторов. Медикаменты, наиболее часто вызывающие лейкопению:
Аутоиммунные воспалительные заболевания
Причиной лейкопении могут быть аутоиммунные заболевания. В этих случаях преимущественно снижаются лимфоциты и нейтрофилы. Существует два основных патогенетических механизма аутоиммунной лейкопении – образование антилейкоцитарных антител и снижение экспрессии на мембранах иммунных клеток специальных белков (CD55, CD59), которые защищают клетки от цитолиза. Лейкопения обычно умеренная, регрессирует во время ремиссии или под влиянием патогенетического лечения. Лейкопенический синдром характерен для следующих патологий:
Болезни крови
Механизмов лейкопении при гематологических патологиях несколько – замещение кроветворной ткани злокачественными клетками, фиброзной или жировой тканью, синтез антилейкоцитарных антител, дефицит некоторых химических элементов для гранулоцитопоэза (железа, цианкобаламина, фолиевой кислоты):
Лучевая болезнь
Действие ионизирующей радиации неблагоприятно сказывается на всем организме человека. В первую очередь и сильнее всего страдают органы с высокой скоростью клеточного обновления, к которым относится костный мозг. Под влиянием гамма-лучей, имеющих высокую проникающую способность, гемопоэтические стволовые клетки утрачивают митотическую активность.
Это неизбежно приводит к падению в крови уровня лейкоцитов, а также тромбоцитов и эритроцитов. При острой лучевой болезни лейкопения наступает быстро, через 48-96 суток после облучения, при хронической – постепенно, в течение 1 года. Тяжесть лейкопении напрямую зависит от полученной дозы облучения. Восстановление числа кровяных клеток происходит медленно либо вовсе не наступает.
Наследственные формы лейкопений
К первичным лейкопениям относятся генетические заболевания, обусловленные мутациями генов, регулирующих созревание или дифференцировку лейкоцитов. Некоторые мутации приводят к изменению структуры лейкоцитарных антигенов, из-за чего они подвергаются аутоиммунному разрушению. В подавляющем большинстве случаев встречаются первичные нейтропении.
Дебют наступает с первых лет жизни. Часть из этих болезней имеет доброкачественную природу (циклическая нейтропения, первичная иммунная нейтропения, синдром «ленивых лейкоцитов», синдром Генслена), снижение количества нейтрофилов при них незначительное, присоединяющиеся инфекции протекают в легкой форме, лейкопения регрессирует самостоятельно.
Другие наследственные лейкопении часто сопровождаются инфекционными осложнениями, которые зачастую становятся фатальными уже в детском возрасте: болезнь Костмана (генетически детерминированный агранулоцитоз), первичные иммунодефициты (синдром Ди Джорджи, Вискотта-Олдрича), синдром Чедиака-Хегаси. При этих болезнях для восстановления нормальных значений лейкоцитов требуется специфическое лечение.
Другие причины
Диагностика
Лейкопения выявляется при клиническом исследовании крови. Ввиду многообразия этиологических факторов данного отклонения при его обнаружении следует обратиться к врачу-терапевту для тщательного сбора анамнеза, физикального осмотра, назначения дополнительного обследования:
Коррекция
Конституциональная лейкопения не требует никакого вмешательства. Если причиной развития данного отклонения стал лекарственный препарат, необходима срочная его отмена. При выраженном снижении лейкоцитов или агранулоцитозе прибегают к введению гранулоцитарного колониестимулирующего фактора (Г-КСФ) или инфузии донорских гранулоцитов. Главное условие успешности терапии – лечение основной патологии:
Прогноз
Некоторые формы первичных лейкопений характеризуются высоким уровнем смертности (50-90%) среди детей от инфекционных осложнений. При вторичных лейкопениях прогноз в большей степени зависит от основного заболевания. Поэтому при любом уровне снижения лейкоцитов в крови показано тщательное обследование, направленное на выяснение причины и своевременное начало лечения.
Клинический анализ крови: лейкопения и нейтропения после химиотерапии
Чем опасна лейкопения?
Побочные действия свойственны всем видам противоопухолевого лечения, даже если оно проводится по современным стандартам. Большая часть осложнений, в том числе и связанных с подавлением кроветворения, таких как лейко- и нейтропения, развивается отсрочено, когда пациент уже не находится в условиях стационара, а выписан под амбулаторное наблюдение.
Лейкопенией называется такое состояние, которое характеризуется снижением уровня лейкоцитов в крови.
Лейкоциты – это белые кровяные тельца. Одна из разновидностей форменных элементов крови наряду с эритроцитами и тромбоцитами.
Главная функция лейкоцитов — это защита организма от инфекций, чужеродных белков и инородных тел, способных нанести ему вред и нарушить баланс биохимических реакций.
Содержание лейкоцитов в крови не является постоянным, оно динамически изменяется в течение дня в зависимости от времени суток и функционального состояния организма. Например, уровень лейкоцитов повышается не только во время наличия какого-либо воспаления в организме, но и обычно несколько повышается к вечеру, после приёма пищи, а также после физического и эмоционального напряжения.
Но мы говорим о тех случаях, когда количество лейкоцитов снижается.
Этому всегда имеется какая-то причина, в том числе это закономерное осложнение противоопухолевого лечения.
Почему это состояние имеет для нас значение?
Лейкоциты отвечают за иммунитет и сопротивление различным неблагоприятным факторам, поэтому при снижении их уровня в крови в первую очередь страдает «оборона» организма.
В этом случае человек становится более уязвим для любой инфекции: бактериальной, вирусной или грибковой.
В большинстве случаев при развитии инфекционных осложнений специализированное противоопухолевое лечение должно быть отложено. Следовательно, помимо главной опасности для человека, которая заключается именно в инфекционном процессе, мы еще сталкиваемся и с тем, что приходится откладывать лечение онкологического заболевания на неопределенный срок до тех пор, пока мы не разберемся с инфекцией.
Почему важно знать о лейкоцитарной формуле?
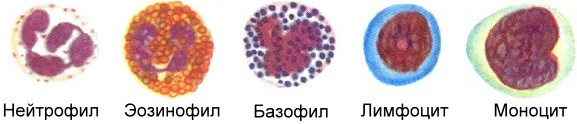
Существует так называемая лейкоцитарная формула, которая формируется из подвидов лейкоцитов: моноцитов, эозинофилов, базофилов, лимфоцитов и нейтрофилов.
Каждый из видов выполняет собственную специфическую для него функцию, хотя в основе лежат именно иммунные процессы.
Когда мы получаем результаты клинического анализа крови, уровень лейкоцитов в нем может быть нормальным, но какую часть от этого общего показателя составляет тот или иной подвид, сказать навскидку невозможно. При этом для планирования системного лечения это очень важно. Именно поэтому онкологи требуют, чтобы в анализах крови было указано абсолютное число всех подвидов лейкоцитов. Обращать на это внимание должен и пациент, когда получает результаты анализов.
Наибольший интерес для химиотерапевтов представляют нейтрофилы. Этот подвид лейкоцитов играет очень важную роль в защите организма от бактериальных и грибковых инфекций и сравнительно меньшую — в защите от вирусных инфекций. В противоопухолевой или антигельминтной защите нейтрофилы практически не играют роли, в этих процессах участвуют другие клетки.
При проведении химиотерапии уровень нейтрофилов критично важный показатель. Если количество нейтрофилов падает ниже 0,5х10*9/л, то нормальная микрофлора, которая присутствует, например, во рту или кишечнике, может вызывать инфекции. Если количество снижается до Можно ли поднять уровень лейкоцитов и нейтрофилов?
Химиопрепараты – это токсичные вещества. К их применению существуют показания и противопоказания, потому что они могут как помочь пациенту, так и очень сильно навредить, если использовать их бездумно. Единственным подходящим и разумным методом повышения уровня лейкоцитов и нейтрофилов является ожидание.
Да, это действительно так.
Во-первых, потому что каждый организм имеет свои особенности и не всегда способен восстановиться к тому времени, которое предусмотрено рекомендациями.
Интервалы между циклами являются оптимальными, но при этом отклонение от сроков на 1-2 недели (иногда и больше, если потребуется) является допустимым, если имеются противопоказания к проведению химиотерапии.
Во-вторых, любые препараты, которые стимулируют повышение уровня лейкоцитов и нейтрофилов опасны тем, что после нескольких таких стимуляций резерв костного мозга может быть истощен, и после этого восстановление будет проходить намного дольше и будет сопряжено с возможными осложнениями.
Если лейко- и нейтропения постоянная, и организм не восстанавливается должным образом даже при увеличении интервалов между циклами, то назначаются специализированные препараты, которые должны применяться только под наблюдением врача в строго показанных ситуациях.
Любые так называемые иммуномодуляторы, стимуляторы иммунитета никакой пользы не принесут, эффекта от них не будет, потому что лейкоциты все равно будут снижаться на фоне химиотерапии, так и должно быть, но при этом такие препараты могут спровоцировать развитие нежелательных реакций.
Фебрильная нейтропения
Сочетание повышения температуры тела со снижением количества нейтрофилов носит термин фебрильной нейтропении. Это угрожающее жизни пациента состояние, внезапно и остро развивающееся у больных на фоне снижения числа циркулирующих в крови нейтрофилов ниже 0,5х10*9/л.
Основная проблема состоит в том, что врачам-онкологам очень трудно контролировать это осложнение и своевременно принимать необходимые меры, поскольку у большинства пациентов фебрильная нейтропения развивается в период, когда они уже не находятся в условиях стационара.
Поэтому пациент также должен быть внимателен к своему состоянию и своевременно принимать меры: связаться с врачом, как можно скорее сдать кровь и неукоснительно следовать тому, что рекомендует лечащий врач.
При повышении температуры тела выше 38.0 0 С необходимо как можно скорее сдать клинический анализ крови. Это важно! Без его результата невозможно сказать наверняка есть ли фебрильная нейтропения у пациента, нужны ли какие-либо срочные мероприятия.
Помните, что это осложнение может обернуться большой бедой, если его не распознать и не начать вовремя лечить.
В отсутствие своевременного лечения в течение 48 часов после развития фебрильной нейтропении летальный исход имеет место в 50% случаев! Даже при проведении антибактериальной терапии риск смертельного исхода сохраняется в 10% случаев.
Это говорит о том, что это очень опасное осложнение, нельзя относиться к нему легкомысленно.
Около 80 % фебрильных эпизодов на фоне сниженного уровня нейтрофилов в крови связаны с развитием инфекции, которая протекает с отсутствием классических симптомов (боль, гиперемия, отёк, жар), а основным критерием инфекционного процесса является высокая температура тела.
До последнего времени лихорадка, возникающая у больного с нейтропенией, являлась основанием для обязательной госпитализации и проведения лечения в стационаре. Однако в результате проведения клинических исследований была создана система оценки осложнений у больных с фебрильной нейтропенией. Врач согласно этой шкале считает баллы и может оценить существуют ли риски при проведении лечения амбулаторно.
Что рекомендуется делать пациентам, у которых развилось данное осложнение
1) При повышении температуры тела срочно сдать анализ крови. Сообщить лечащему врачу о результатах анализа.
При наличии критично низкого уровня лейкоцитов и нейтрофилов очередное введение химиопрепаратов будет отложено до момента полного восстановления.
2) Старайтесь придерживаться полноценного рациона, исключите сырые продукты (то есть мясо, рыбу, яйца, фрукты и овощи) – все продукты без исключения должны быть термически обработаны.
3) Соблюдайте режим работы и отдыха, не нагружайте себя, дайте возможность организму восполнить силы и энергию для скорейшего восстановления.
4) Тщательно соблюдайте личную гигиену, потому как любая инфекция может стать причиной ухудшения состояния.
5) Не посещайте места большого скопления людей без необходимости. Соблюдайте самоизоляцию. Это актуально не только во время нынешней пандемии, ведь риски присоединения инфекций во время фебрильной нейтропении колоссальные – даже ваши домочадцы могут представлять опасность, что уж говорить о большом количестве незнакомцев, например, в магазинах.
6) Если вы вынуждены посетить место с большим количеством людей, например, чтобы сдать анализ крови, то обязательно носите защитную маску. Старайтесь соблюдать дистанцию с окружающими.
К основным препаратам, которые используют при лечении фебрильной нетропении, относятся антибиотики, также используются специализированные препараты для стимуляции повышения уровня лейкоцитов и нейтрофилов – это колониестимулирующие факторы (Г-КСФ).
Эти препараты применяются для ускорения образования, созревания и выброса нейтрофилов из костного мозга в периферическую кровь, где они начинают выполнять свои функции и защищать организм.
Что следует знать пациентам о применении колониестимулирующих факторов
1) Применение Г-КСФ сразу после ХТ (в первые сутки) или на фоне ХТ строго запрещено, это может привести к развитию тяжелой лейко- и нейтропении. К сожалению, иногда такое происходит, поэтому пациенты тоже должны быть осведомлены, что так делать нельзя.
2) Применение этих препаратов должно быть прекращено как минимум за 48 часов до начала цикла химиотерапии.
3) Г-КСФ не применяются для лечения афебрильной нейтропении (то есть если уровень нейтрофилов низкий, но повышения температуры тела нет).
4) Не применяют их также при осложнениях и инфекциях, которые не связаны с нейтропенией (например, если развилась пневмония, но при этом уровень лейкоцитов и нейтрофилов в норме или повышен).
5) В некоторых случаях разрешается введение колониестимулирующих факторов с целью профилактики развития фебрильной нейтропении, если у пациента имеются факторы высокого риска развития этого осложнения. Наличие этих факторов должен перед каждым циклом химиотерапии оценивать лечащий врач.
Участие самого пациента в процессе лечения – это неоценимая помощь врачу в борьбе с онкологическим заболеванием. Когда пациент внимателен к себе, интересуется происходящим и стремится к командной работе с врачом, выполняя его рекомендации, то лечение проходит легче. И с осложнениями, которые, к сожалению, нередки, справляться тоже становится проще.
Источники литературы: