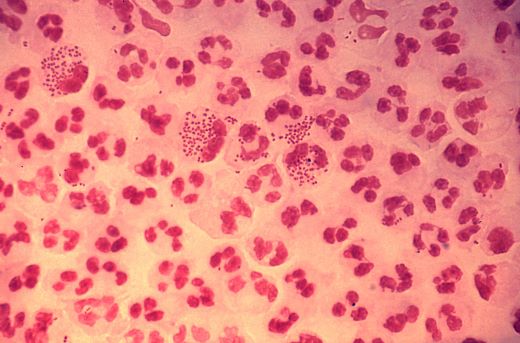
Нейссерия субфлава в горле что это может быть
Нейссерии: возбудители гонореи и менингита
Также у человека выделяют непатогенные виды нейссерий, обитающих на слизистых оболочках: Neisseria sicca, Neisseria mucosa, Neisseria perflava.
Гонококковая инфекция (гонорея)
Гонорея относится к инфекциям, передаваемым половым путем (ИППП).
Возбудитель гонореи, как и возбудитель урогенитального хламидиоза (Chlamydia trachomatis), имеет высокую тропность к цилиндрическому эпителию, поэтому поражает цервикальный канал, эндометрий, маточные трубы, уретру.
Неосложненная гонорея у мужчин протекает чаще всего в форме острого гнойного или гнойно-слизистого уретрита. Признаками гонореи у женщин является цервицит с гнойно-слизистыми выделениями. При аногенитальных и орогенитальных контактах возможно развитие проктита или фарингита.
Симптомы и проявления гонококковой инфекции, за небольшим исключением, неспецифичны, для постановки диагноза необходимы лабораторные исследования для выявления возбудителя гонореи.
У мужчин до 15% случаев гонококковой инфекции может протекать без клинической симптоматики, а у 5-10% не сопровождается и лабораторными признаками уретрита. У женщин доля бессимптомных форм гонореи может достигать 45-55%.
Своевременно проведенное лабораторное исследование позволяет вовремя поставить диагноз и предотвратить развитие осложнений.
Менингококковая инфекция (менингит)
Возбудителем менингококковой инфекции (менингита) является Neisseria meningitidis (менингококк).
Менингококковая инфекция – острое инфекционное заболевание, протекающее в виде острого назофарингита, гнойного менингита и менингококкцемии.
Штаммы менингококка в зависимости от химического строения капсулы делятся на группы: А, В, С, X, Y, Z, W-135, 29-E, H, I, K, L. Более чем 90% случаев генерализованных форм менингококковой инфекции обусловлены штаммами групп А, В и С, значительно реже – штаммами групп X, Y и W-135, остальные группы не представляют эпидемиологического интереса.
Менингококковая инфекция поражает лиц всех возрастов, но чаще (70%) болеют дети. Показатель летальности при менингите составляет в среднем 10%, что определяет высокую социальную значимость заболевания.
Колонизируя заднюю стенку носоглотки человека, менингококк может долгое время не вызывать заболевание. В этом случае, при отсутствии симптомов, его обнаружение возможно только в результате лабораторного обследования. Часто назофарингит предшествует развитию менингита.
Менингит – воспаление оболочки головного и/или спинного мозга. Говоря «менингит» обычно подразумевают воспаление именно мягкой мозговой оболочки, так как эта патология встречается чаще других. К симптомам менингита относят:
При менингите, обусловленном именно Neisseria meningitidis, показательным симптомом является сыпь. Она носит геморрагических характер и «звёздчатую» форму. Начинается с бедер и ягодиц, распространяется по телу. Появление сыпи на лице – неблагоприятный признак.
Лабораторная диагностика генерализованной формы менингококковой инфекции (менингита) включает микроскопию биологического материала, посев биоматериала с дальнейшей культуральной и биохимической идентификацией возбудителя, определением чувствительности к антибиотикам; обнаружение специфических антител методом РПГА.
Менингококковая инфекция
Возбудителем менингококковой инфекции является Neisseria meningitidis (менингококк). Менингококк колонизирует заднюю стенку носоглотки человека и в зависимости от вирулентности штамма и резистентности зараженного лица вызывает инфекционный процесс с широким спектром клинических проявлений: бессимптомное носительство, назофарингит и генерализованную форму – менингококцемию и/ или менингит. Менингококковая инфекция поражает лиц всех возрастов, но чаще (70%) болеют дети. Показатель летальности составляет в среднем 10%, что определяет высокую социальную значимость заболевания. Капсульные штаммы менингококка в зависимости от химического строения капсульного полисахарида делятся на ряд серологических групп: А, В, С, X, Y, Z, W-135, 29-E, H, I, K, L. Более чем 90% случаев генерализованных форм менингококковой инфекции обусловлены штаммами серогрупп А, В и С, значительно реже – штаммами серогрупп X, Y и W-135, остальные серогруппы не представляют эпидемиологического интереса. Определение серогруппы – важнейшая процедура для выбора адекватного вакцинного препарата. Все менингококки экспрессируют на своей поверхности один из аллельных вариантов белков наружной мембраны 2 или 3 класса (PorB). Большинство менингококков экспрессируют белки 1 класса (PorA). Антигенная структура белка PorB определяет серотип штамма, белка PorA – серосубтип. На основании химической структуры капсульного липополисахарида определяют иммунотип. Антигенная характеристика может включать и некоторые другие АГ: Ора и Орс (белки наружной мембраны 5 класса), пили, поверхностный белок FetA.
Показания к обследованию
Материал для исследования
Лабораторная диагностика генерализованной формы менингококковой инфекции включает микроскопию биологического материала, посев биологического материала с дальнейшей культуральной и биохимической идентификацией возбудителя, определением антибиотикочувствительности; обнаружение специфических генетических фрагментов менингококка и его АГ, обнаружение специфических АТ.
Сравнительная характеристика методов лабораторных исследований и особенности интерпретации их результатов. При микроскопии нативного ликвора или препарата крови «толстая капля» (окраска водно-спиртовым раствором метиленовой сини) на голубом фоне обнаруживают морфологически четкие окрашенные в темно-синий цвет кокки, диплококки, напоминающие кофейные зерна или семена бобов, прилегающие друг к другу вогнутыми сторонами, иногда выявляется капсула. Микробные клетки могут располагаться как вне- так и внутрилейкоцитарно. Интенсивность обсеменения СМЖ микробными клетками колеблется в значительных пределах и зависит от стадии развития инфекционного процесса в момент взятия материала. Если осуществлялось лечение антибиотиками, типичная морфология микробных клеток теряется. Исследование рекомендуется проводить в активной фазе заболевания (первые два дня после поступления в стационар).
Посев СМЖ и крови на питательные среды при дальнейшей инкубации в течение 24 ч при 37 оС в атмосфере с 5–10% СО2 и повышенной влажностью позволяет выявить характерные тинкториальные свойства патогена. Исследование рекомендуется проводить в активной фазе заболевания (первые два дня после поступления в стационар) до начала интенсивной антибактериальной терапии.
При определении сахаролитической активности проводят учет результатов посева чистой культуры на плотные питательные среды с углеводами. Метод дает возможность дифференцировать различные виды нейссерий и некоторые другие виды микроорганизмов (таблица 16). Иногда наблюдается вариабельность сахаролитической активности у различных штаммов одного и того же вида.
Уточнение биохимических свойств менингококков проводят с использованием наборов реагентов для расширенного изучения ферментативной и метаболической их активности, что в течение 2-х часов позволяет определить видовую принадлежность возбудителя.
Определение серогруппы менингококков проводят в реакции агглютинации на стекле с набором агглютинирующих серогрупповых антисывороток (серогруппы А,В,С,X,Y,Z,W-135,29E). Реакцию проводят только с чистой культурой менингококков, прошедшей все этапы идентификации. Менингококки серогрупп А, В и С наиболее часто являются причиной возникновения генерализованных форм менингококковой инфекции, реакцию агглютинации проводят в первую очередь с антисыворотками к менингококкам этих серогрупп. Отсутствие реакции с одной из основных серогрупповых АТ, указывает на необходимость продолжения проведения аналогичных исследований с другими специфическими антисыворотками (X, Y, Z, W-135, 29E). Только в том случае, если подтвержденный всеми тестами штамм менингококка не показал положительного результата в реакции агглютинации с полным набором агглютинирующих антисывороток, его следует отнести к категории неаггютинирующегося штамма (НА).
Для обнаружения АГ в СМЖ и/или сыворотке крови используют реакцию латекс- агглютинации. Исследование нативного ликвора (экспресс-метод) проводится при наличии в нем признаков гнойного воспаления и/или при микроскопическом обнаружении возбудителей. Использование реакции позволяет в кратчайшие сроки (15–20 мин) выявить специфические АГ менингококков самых распространенных серогрупп (А, В, С, У, W-135). Рекомендуется проводить исследование в активной фазе заболевания (первые два дня после поступления в стационар).
Для выявления ДНК патогена используется СМЖ и/или свежая чистая культура Neisseria meningitidis, выросших на чашки Петри. Обнаружение специфических генетических фрагментов микроорганизма выполняют с использованием ПЦР. Метод обладает высокой диагностической чувствительностью и специфичностью, позволяет выявлять в клиническом образце микроорганизмы, содержащиеся в единичных количествах или в нежизнеспособном состоянии, характеризуется высокой воспроизводимостью и сжатыми сроками выполнения исследования (в течение нескольких часов).
Показаниями к проведению исследований для выявления ДНК при диагностике бактериальных менингитов являются:
Детекция специфических АТ в сыворотке крови при диагностике менингококковой инфекции проводят с использованием РНГА. Рекомендуется проводить исследование дважды: в активной фазе заболевания (первые два дня после поступления в стационар) и на 12–14 день заболевания. Диагноз считается подтвержденным при нарастании титров АТ в четыре и более раза в пределах указанного периода.
Применение РНГА для исследования в «парных сыворотках» выявляет динамику нарастания титров специфических АТ к менингококку в крови и позволяет определить принадлежность возбудителя к наиболее распространенным серогруппам менингококков (А и С). Выявление АТ дает возможность провести ретроспективную лабораторную диагностику генерализованных форм менингококковой инфекции, так как окончательный ответ получают только через 12–14 дней после начала заболевания. Преимущественными возможностями исследования является лабораторное подтверждение менингококкцемии, при которой использование других методов лабораторной диагностики, как правило, мало эффективно.
Нейссерии
Автор: врач – клинический фармаколог Трубачева Е.С.
Автор: врач – клинический фармаколог Трубачева Е.С.
В роду нейссерий присутствуют всего два вида патогенных микроорганизмов — N. meningitidis, он же менингококк, и N. gonorrhoeae, он же гонококк. Все остальные нейссерии являются представителями нормальной микрофлоры человека, обитающей на слизистых оболочках верхних дыхательных путей и урогенитального тракта. Кроме того, носительство этих микроорганизмов распространено и среди теплокровных животных.
Микробиологические аспекты
Основными представителями рода нейссерий являются:
Все нейссерии являются типичными аэробными грамотрицательными кокками, неподвижными, образующими пары или тетрады. Не обладают свойством спорообразования, но менингококк, например, умеет образовывать капсулу. Малоустойчивы во внешней среде, быстро гибнут при высыхании, убиваются практически любым дезинфектантом, и хотя бы с этими микробами у нас почти отсутствует проблема внутрибольничного инфицирования. Правда, ключевое слово «все-таки», «почти», ибо люди остаются людьми, и пациенты не исключение. Но все это, конечно, не касается менингококка, который, в прямом смысле, умеет летать от человека к человеку, передаваясь воздушно-капельным путем, а также через общую вентиляцию, и еще пару лет назад был одним из очень немногих микроорганизмов, которые заставляли надевать СИЗ и сидеть в карантине. О менингококке мы будем говорить отдельно, а сейчас продолжим об общих свойствах всего рода нейссерий.
Практически все представители рода обладают природной чувствительностью к:
бета-лактамам (пенициллинам и цефалоспоринам)
И проявляют природную устойчивость к:
Клинические аспекты:
Зачем вообще стоит знать о непатогенных нейссериях?
Во-первых, мы не знаем, что еще принесет доставший всех до печенок ковид и схемы антибактериальной терапии, которые используются в его лечении, в том числе при отсутствии вторичных бактериальных осложнений (автор в очередной раз изобразил двойной фейспалм, но понимает, почему все это происходит — начиная с пресловутых «временных клинических рекомендаций», которые все-таки стали требовать подтверждения присоединения бактериальной инфекции, и заканчивая внутрибольничными инфекциями, которые никуда не делись, потому что к их распространению есть вполне объективные причины, первой и главной из которых автор видит банальную вымотанность до степени проф. выгорания, и тут хоть обвизжись на тему чистоты рук — без нормально выстроенного режима, в том числе отдыха, эпиднадзор в больничных отделениях просто физически недостижим).
Во-вторых, для нейссерий характерна колонизация слизистых, особенно в детском возрасте, когда в зеве ребенка может определяться до двух видов одномоментно, а при детских тонзиллитах нейссерия вырастет практически в 100% случаев, естественно, в ассоциации с другими патогенами, например, со стрептококком. С возрастом носительство снижается, и к совершеннолетию эти микробы будут выделяться не чаще чем в 2% случаев.
В-третьих, у иммунокомпрометированных пациентов (ВИЧ, онкогематология, ковид, точнее, последствия его лечения и т. п.) нейссерии могут вызывать сепсис, пневмонии, менингиты и т. д., и сбрасывать их со счетов сразу, как возможный контаминат, у такой категории пациентов все-таки не стоит.
Теперь приступим к подробному рассмотрению патогенных представителей нейссерий и начнем с гонококка, он же
Neisseria gonorrhoeae
Гонококк является одним из наиболее проблемных микробов в мире и в плане распространенности, и в плане антибиотикорезистентности. Тому есть очень много причин, в том числе и связанных с медицинской помощью, когда однодневные схемы применения антибиотиков, порочные по своей сути, но используемые в странах, имеющих большие проблемы с доступностью медицинской помощи, потащили их туда, где этих проблем нет. Странно, что те же люди, кто прославлял однодневное применение цефтриаксона, практикуемое в странах экваториальной Африки, отказываются пить профильтрованную через салфетку воду из лужи, что практикуется там же.
Микробиологические аспекты
Гонококк относится к грамотрицательным диплококкам, требовательным к своему культивированию, а именно к таким факторам, как температура и pH среды, и лучше всего растущим на кровяных и шоколадных агарах, так как на обычных средах расти не способен. Умеет образовывать капсулоподобные структуры. Является абсолютным паразитом, так как использует для своей жизнедеятельности вещества из организма человека. При этом неустойчив во внешней среде и, например, при кипячении погибает мгновенно. Любой дезинфектант убивает его также очень быстро.
Клинические аспекты
Гонококки могут инфицировать конъюнктиву, ротоглотку, уретру, цервикальный канал, сначала прикрепляясь к эпителиальным клеткам, а затем проникая внутрь. В месте внедрения образуется острый воспалительный процесс в классическом случае (которого вы можете и не увидеть, так как пациент успел наесться «таблеток из Интернета»), сопровождающийся большим количеством гнойного отделяемого. Далее процесс распространяется как в глубину, так и по поверхности пораженных слизистых оболочек, и без адекватного лечения переходит в хроническую форму. Кроме того, часть гонококков умеет поражать и выживать внутри фагоцитирующих клеток и, таким образом мигрируя внутри организма, забирается в самые отдаленные его отделы, то есть диссеминирует и маскируется вообще подо что угодно.
Что поражается чаще всего:
Уретра, вызывая уретриты
Цервикальный канал, вызывая цервициты
Эндометрий, вызывая эндометриты
Глиссонову капсулу печени
Диссеминированные формы — поражение кожи, суставов, септические артриты, миокардиты, менингиты и т. д.
Существуют бессимптомная и манифестирующая формы гонококковой инфекции, расшифровка коих особого смыла не имеет, так как все понятно по названию.
У мужчин обычно появляется симптоматика уретрита, но до четверти случаев течет совершенно бессимптомно, а эпидидимит является наиболее частым осложнением гонорейной инфекции. Более редкими осложнениями являются стриктуры уретры и простатит.
У женщин в половине случаев гонорейная инфекция носит бессимптомный характер, особенно при инфицировании ротоглотки и прямой кишки. При клинически выраженной (манифестированной) форме она проявляется уретритами, цервицитами, проктитами, вульвовагинитами, циститами, фарингитами и конъюнктивитами, протекающими с обильным гноетечением.
Инкубационный период у мужчин может составлять 3–7 дней, у женщин — до 10.
Терапевтические аспекты
Прежде чем начинать лечить, надо выяснить, насколько дикий и симпатичный гонококк достался вашему пациенту, но в современных условиях на это можно сразу не рассчитывать и считать, что очень сильно повезло, если чувствительность утеряна только к пенициллинам. Для качественной диагностики необходимы количественные, то есть с определением MIC, методики микробиологической диагностики, а не качественный диско-диффузионный метод.
В случае неосложненного цервицита, уретрита или поражения прямой кишки необходимо назначать два препарата с активностью как против гонококка, так и против хламидии в виду высокой их ассоциации. При этом фторхинолоны из-за высокой резистентности к ним у N. gonorrhoeae не могут быть препаратами выбора. Поэтому смотрим в сторону комбинации цефалоспоринов с макролидами при условии ОБЯЗАТЕЛЬНОЙ чувствительности к оным. И никаких одноразовых дозировок — только курсовое применение, иначе хронизация процесса будет обеспечена. О том, как работаю дозо- и времязависимые антибактериальные препараты, автор сотрясала воздух тут. И никаких субклинических дозировок! Не смешите гонококк, у него все равно нет чувства юмора.
Во всех остальных случаях мы ориентируемся в лечении только и исключительно на антибиотикограмму. К чему будет зверье чувствительно, то и назначаем в нормальных, то есть бактерицидных дозах. А пациенту убедительно объясняем, почему терапия носит комбинированный характер и почему речи быть не может «об одном единственном уколе». Да не убьется гонококк, учитывая, как он зарывается в эпителий, а далее под него, и уж тем более плавая в фагоцитах по всему организму. Не нужны нам «африканские» схемы, мы же все-таки в более развитом обществе живем и нормальное, надеюсь, медицинское образование получаем, а потому способны объяснить, что раз пневмония или ангина за день не лечатся, то и с гонококком ровно та же история. Автор умышленно не будет писать никаких терапевтических схем, так как в базовых ситуациях они являются справочным материалом, а во всех остальных, коих большинство, персонифицированной медициной, опирающейся на результаты бактериологических исследований.
В заключение хотелось бы сказать, что хотя на улице и ковид, и иной раз даже у врачей создается впечатление, что ничем другим люди уже не болеют, но мы же понимаем, что это не так. И маски не носят, и точно так же барьерными методами защиты при половых актах не пользуются. Бессмертных Маклаудов оказалось намного больше, чем, например, автор еще совсем недавно подозревала, а потому гонококковые инфекции отнюдь не только проблема дерматовенерологов, с ней и к кардиологу, и к травматологу, да даже к клиническому фармакологу могут придти в любой момент, и основным и главным становится посыл пациента в правильном направлении, то есть в бак. лабораторию и к профильному специалисту. А в следующей статье будем вспоминать менингококк.
Топическая терапия при острых тонзиллофарингитах

Рассмотрены роль различных возбудителей в развитии воспалительных заболевания глотки и небных миндалин, а также подходы к лечению воспалительных заболеваний ротоглотки с использованием антисептиков местного действия.
Meaning of different agents in development of inflammatory diseases of pharynx and palatine tonsils was considered, as well as approaches to treatment of fauces inflammatory diseases using antiseptics with local effect.
Микробиота слизистых оболочек, которая представлена сообществами микроорганизмов в виде биопленок, гомеостатична и играет положительную роль в обменных процессах на слизистой оболочке и защите от внешних патогенов. В организме человека специфическое преимущество такой организации микроорганизмов заключается в обеспечении гомеостаза органов, функциональность которых зависит от населяющих их микробов. Здоровый вид кожи, нормальное пищеварение и, конечно, устойчивость к внешней инфекции (состояние иммунитета) человека во многом определяется стабильностью, можно сказать, «здоровьем», его микрофлоры [2].
Макроорганизм и его микрофлора в нормальных условиях находятся в состоянии эубиоза, сложившегося в процессе эволюции. При изменении баланса участия микроорганизмов в физиологических процессах на слизистых оболочках или коже организма-хозяина нарушается гомеостаз метаболических процессов, стабильность иммунной системы. Если возмущение превосходит компенсаторные ресурсы организма, происходит неконтролируемый каскад различных физиологических, биохимических и иммунных процессов с клиническими проявлениями в виде симптомокомплексов. Кишечные, кожные, кардиоваскулярные, мочеполовые и другие заболевания причинно-следственно связаны с изменением микрофлоры местной локализации и кишечной, как депо микроорганизмов в теле человека [22].
_250.gif)
Эти современные знания о биопленках важны и для понимания роли микрофлоры верхних дыхательных путей в здоровье организма, и принципах лечения острых респираторных вирусных заболеваний. Микрофлора глотки многочисленна и вариабельна и в норме сходна с микрофлорой пищеварительного и респираторного трактов. В ее составе у здоровых людей постоянно обнаруживают β-гемолитические и негемолитические стрептококки, микрококки, эпидермальный стафилококк, нейссерии, дифтероиды, псевдодифтерийные бактерии, вейлонеллы, бактероиды, актиномицеты, сапрофитические трепонемы, микоплазмы. Факультативными для глотки являются: золотистый стафилококк, β-гемолитический стрептококк, клебсиелла, пневмонии и др. энтеробактерии, кандиды, нокардии, а также гемофильная палочка [13].
Постоянные микроорганизмы относятся к комменсалам, и их спектр сформировался благодаря эволюционно сложившимся отношениям симбиоза и антагонизма между самими микроорганизмами и их взаимоотношениями с макроорганизмом. В разнообразии видов здесь доминируют бактерии. Простейшие и вирусы представлены значительно меньшим числом видов. В норме от микроорганизмов свободны кровь, ликвор, синовиальная жидкость, костный мозг, брюшная полость, плевральная полость, матка [22].
В полости рта находится больше различных видов бактерий, чем в остальных отделах желудочно-кишечного тракта, и это количество, по данным разных авторов, составляет от 160 до 300 видов. Бактерии попадают в полость рта с воздухом, водой, пищей — так называемые транзитные микроорганизмы, время пребывания которых ограничено. А постоянная (резидентная) микрофлора, образующая сложную и стабильную экосистему полости рта и глотки, — это 30 видов микроорганизмов, которые выполняют ряд функций: с одной стороны, они участвуют в переваривании пищи, оказывают большое позитивное влияние на иммунную систему, являясь мощными антагонистами патогенной флоры; с другой стороны, они служат возбудителями и главными виновниками основных стоматологических и оториноларингологических заболеваний [5].
В развитии воспалительных заболевания глотки и небных миндалин ведущую роль занимают микроорганизмы, вегетирующие на слизистых ротовой полости и глотки. Следует отметить их разнообразие, среди которого аэробные, а также факультативные и облигатные анаэробные микроорганизмы, представленные грамотрицательными и грамположительными микроорганизмами. Значение микроорганизмов в возникновении воспалительных заболеваний тонзилло-фарингеальной зоны очень велико. Ключевыми факторами в развитии гнойного воспаления являются нарушение симбиоза между макро- и микроорганизмами, приобретение патогенных свойств микроорганизмами. Увеличение критического числа микробных тел, возрастание их инвазивности, выработка экзо- и эндоферментов, продуктов метаболизма способствуют формированию патологического очага и его распространению [1, 6].
Важно то, что это разнообразие микроорганизмов представляет собой оптимальные возможности для передачи детерминант резистентности, а в качестве резервуара будет в этом случае выступать нормальная микрофлора человека. Использование как системных, так и топических антибиотиков в случаях, когда они не показаны, вносит значительный вклад в этот процесс и способствует распространению в популяции микроорганизмов, устойчивых к антибиотикам [6, 9].
Инфекционные заболевания глотки — тонзиллиты и тонзиллофарингиты — большая группа заболеваний, различных по этиологиям, клиническим проявлениям, а также морфологическим и патоморфологическим признакам. Объединяющим фактором здесь служат микроорганизмы [2, 10].
Имеется прямая взаимосвязь между состоянием иммунной системы и активацией непатогенной флоры и/или оппортунистической микрофлоры полости рта (орроrtonus — удобный). Оппортунистические микроорганизмы активируются в условиях, удобных для них, — это иммунодефицитные состояния. Когда местные или системные механизмы нарушены, развивается оральный кандидоз, обусловленный дрожжеподобными грибами, присутствующими во рту у здоровых людей.
Самую большую группу постоянно обитающих в полости рта бактерий представляют кокки — 85–90% от всех видов. Они обладают значительной биохимической активностью, разлагают углеводы, расщепляют белки с образованием сероводорода.
Стрептококки являются основными обитателями полости рта: S. mutans, S. mitis, S. sanguis. Большинство из них — факультативные анаэробы, но встречаются и облигатные анаэробы (пептококки). Кислоты, продуцируемые стрептококками, подавляют рост некоторых гнилостных микроорганизмов, попадающих в полость рта из внешней среды. В зубном налете и на деснах здоровых людей присутствуют также стафилококки — St. epidermidis, иногда St. aureus [2].
Верхние отделы дыхательных путей несут особенно высокую микробную нагрузку, так как они анатомически приспособлены для осаждения бактерий из вдыхаемого воздуха. Помимо обычных негемолитических и зеленящих стрептококков, непатогенных нейссерий, стафилококков и энтеробактерий, в носоглотке можно обнаружить менингококки, пиогенные стрептококки, пневмококки и бордетеллы. Следует отметить, что указанные отделы у новорожденных обычно стерильны и колонизируются в течение 2–3 сут. По мере совершенствования защитных механизмов вероятность носительства патогенных бактерий снижается, и их сравнительно редко выделяют уже у подростков.
На состав микробных сообществ различных полостей организма влияют самые разнообразные факторы: чистота вдыхаемого воздуха, наличие пыли, химических и бактериальных загрязнений. Однако наибольшее воздействие оказывают заболевания, патогенез которых включает изменения физико-химических свойств эпителиальных поверхностей и прием антимикробных препаратов.
Стрептококки группы A (Str. pyogenes) — обычно вызывают фарингит, инфекцию кожи и мягких тканей, реже пневмонию и послеродовой сепсис, постинфекционные осложнения ревматизма и острый гломерулонефрит (ОГН). Они имеют много вирулентных факторов, включая антифагоцитарный М-протеин и тонкую капсулу из гиалуроновой кислоты, а также группу внеклеточных токсинов и ферментов, в том числе пирогенный токсин, стрептолизин, стрептокиназу и ДНКазы.
Тонзиллофарингит — рутинная инфекция среди взрослых и детей старше 3 лет, она дает 20–40% всех случаев острых фарингитов, передается от человека к человеку респираторным путем, а в ряде случаев и с пищей. Инкубационный период составляет в среднем 14 сут, после чего появляются боль в горле, лихорадка, озноб, плохое самочувствие, иногда тошнота, рвота и боль в животе. Симптомы весьма разнообразны, варьируя от минимальных до ярко выраженных с увеличением миндалин, гнойный налет отмечается на миндалинах и задней стенке глотки, шейные лимфатические узлы увеличены и болезненны. Обычно неосложненный стафилококковый фарингит длится 3–5 дней. Гнойные осложнения, нечастые из-за широкого применения антибиотиков, включают острый средний отит, синусит, перитонзиллярный или заглоточный абсцесс, менингит, воспаление легких, бактериемию, эндокардит [1, 2, 10].
В этиологии острого тонзиллофарингита участвуют как вирусы (риновирусы, ротавирусы, вирусы парагриппа, вирусы Коксаки), так и бактерии (стрептококки групп А, C, G, стафилококки, нейссерии, коринебактерии, спирохеты, листерии). Среди возбудителей бактериальной природы наибольшее значение принадлежит β-гемолитическому стрептококку группы А (БГСА, Streptococcus pyogenes), встречающемуся в 5–30% случаев острого тонзиллофарингита и обострения хронического тонзиллофарингита [12, 13].
Наиболее значимым бактериальным возбудителем острого тонзиллита является БГСА. Реже острый тонзиллит вызывают вирусы, стрептококки групп C и G, Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheria (дифтерия), анаэробы и спирохеты (ангина Симановского–Плаута–Венсана), крайне редко — микоплазмы и хламидии [32]. В соответствии с Международной классификацией болезней 10-го пересмотра выделяют стрептококковый фарингит (J02.0), стрептококковый тонзиллит (J03.0). В зарубежной литературе широко используются взаимозаменяемые термины «тонзиллофарингит» и «фарингит». В России используется термин «стрептококковый тонзиллит», под которым понимается тонзиллит (ангина) или фарингит, вызванный БГСА.
БГСА передается воздушно-капельным путем. Источниками инфекции являются больные и, реже, бессимптомные носители. Инкубационный период при остром БГСА-тонзиллите составляет от нескольких часов до 2–4 дней. Хотя острый тонзиллит считается инфекционным заболеванием, стрептококковую ангину можно рассматривать как обострение хронического тонзиллита.
Золотым стандартом определения БГСА в полости рта, а значит, для назначения антибактериальной терапии, является Стрептатест. Чувствительность данного теста составляет по данным многоцентровых клинических исследования [19] 97,3%, а специфичность 95,3%. Современные тестовые системы позволяют получать результат через 15–20 минут с высокой специфичностью (95–100%), но меньшей, чем при культуральном исследовании, чувствительностью (60–95%). Экспресс-методы дополняют, но не заменяют культуральный метод. Кроме того, только при выделении возбудителя можно определить его чувствительность к антибиотикам [2, 19].
В России проблема нерационального использования антибиотиков при инфекциях верхних дыхательных путей осложняется и возможностью их безрецептурного приобретения пациентами и использования для самолечения. Польза от применения антибиотиков при фарингите весьма незначительна. Согласно результатам метаанализа, у 90% больных симптомы исчезают в течение недели независимо от приема антибиотиков. Антибиотики могут сокращать продолжительность симптомов менее чем на сутки. Более того, вероятность повторного обращения в медицинское учреждение по поводу фарингита у лиц, получавших антибиотики, выше, чем у пациентов, не принимавших их. При этом следует помнить, что антибактериальные препараты являются потенциально токсичной фармакологической группой и обусловливают до 25–30% всех побочных эффектов лекарственных средств [4, 7, 9, 11].
Согласно данным исследователей, системная антибактериальная терапия показана только при подтвержденной бактериальной этиологии фарингита. Согласно международным рекомендациям (Mac Isaac, 1994) [20], клинические критерии бактериальной этиологии фарингита следующие: воспаление миндалин, увеличение шейных лимфатических узлов, лихорадка и отсутствие кашля. Если у пациента присутствуют все 4 критерия, то антибактериальная терапия может назначаться эмпирически. Наличие двух или трех из перечисленных критериев + положительный тест на стрептококк группы А являются показанием к назначению антибиотиков. Пациентам, у которых отмечен один из указанных критериев или не было ни одного, не требуются постановка теста на стрептококковый антиген и проведение антибактериальной терапии.
Известно, что примерно 70% фарингитов вызываются вирусами, среди которых отмечают риновирусы, коронавирусы, среди бактериальных возбудителей острого фарингита ведущая роль принадлежит БГСА: 15–30% случаев заболевания у детей и 5–17% случаев у взрослых, относительно редко (
ФГБУ НКЦО ФМБА России, Москва