Нет плодного пузыря что значит
Пролабирование плодного пузыря — что это, как исправить
Плодный пузырь напоминает своеобразный мешок, заполненный амниотической жидкостью, именно здесь происходит развитие ребенка, и именно пузырь обеспечивает ему защиту от инфекционных патологий и микробов, способных проникнуть в маточную полость через влагалищное отверстие. Дополнительная функция пузыря — помощь, оказываемая шейке матки в процессе родов, когда из-за сокращений увеличивается внутреннее давление. В итоге околоплодная жидкость в нижнем отделе пузыря давит на маточную шейку, ускоряя ее раскрытие.
Потому пролабирование плодного пузыря — диагноз очень тяжелый, поскольку существует высокий риск прерывания беременности, особенно если адекватное лечение отсутствует.
Особенности патологии
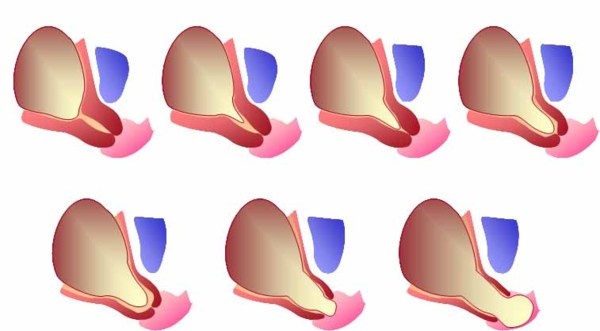
Прежде чем дать определение рассматриваемому явлению, поговорим о роли маточной шейки в процессе вынашивания ребенка. Именно этот орган удерживает плод в полости матки. Однако в ряде случаев шейка перестает правильно функционировать, укорачиваясь и начиная раскрываться. Результатом становится диагноз ИЦН с пролабированием плодного пузыря, при котором происходит выпирание оболочки и ее содержимого в маточную шейку. В случае влагалищной инфекции может произойти воспаление плодной оболочки, при этом прогноз при пролабировании плодного пузыря мало утешителен: велика вероятность разрыва его поверхности с прерыванием беременности.
В результате истмико-цервикальной недостаточности может развиться:
При расширении цервикального канала либо открытии маточного зева с последующим пролабированием пузыря в область влагалища необходима немедленная госпитализация. Длиться она может неограниченно, поскольку основная задача — предупреждение преждевременной родовой деятельности.
Как показывает практика, женщина ощущает не сам патологический процесс, а только его последствия. Впрочем, имеется ряд симптомов, указывающих на пролабирование плодного пузыря. Основной же вопрос, волнующий будущих мам, — это лечение, и можно ли снять пролабирование плодного пузыря.
Причины и симптомы патологии
Существует ряд причин, под воздействием которых происходит пролабирование плодного пузыря в шейку или влагалище:
Проблему удается обнаружить только во 2-м триместре — с 14 по 26 неделю ребенок усиленно растет, соответственно и давление на маточную шейку заметно увеличивается, так что она отнюдь не всегда способна надежно удержать ребенка в теле матери. Чаще всего пролабирование плодного пузыря диагностируют на 20 неделе, при этом основная опасность — в отсутствии предвестников, потому и выпирание обычно становится полной неожиданностью.
На пролабирование плодного пузыря в шейку матки указывают следующие симптомы:
При диагностировании ИЦН осмотр проводят при помощи зеркал, при пальпации влагалища. На начальной стадии развития патологии отмечается размягчение шейки и ее укорочение, в более поздние периоды происходит ее незначительное раскрытие, составляющее порядка 2 см, пролабирование пузыря.
Лечение патологии
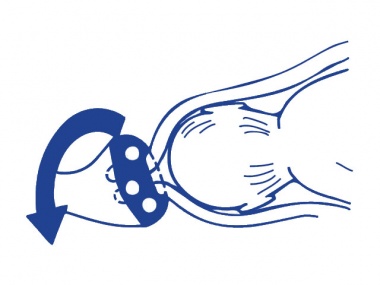
При раннем обнаружении ИЦН с угрозой пролабирования плодного пузыря во влагалище, спровоцированной сбоем в гормональном уровне, назначают применение лекарственных средств, которые позволяют скорректировать эндокринные нарушения. В случае успешной стабилизации шейки нет необходимости в проведении дальнейшей терапии. В противном случае используют акушерский пессарий при пролабировании плодного пузыря. Он выглядит как прочное кольцо, которое специалист фиксирует на маточной шейке, предупреждая тем самым ее раскрытие и последующий выкидыш. Современные производители изготавливают пластиковые и силиконовые пессарии, особой популярностью пользуются устройства «Симург».
Также благодаря приспособлению происходит перераспределение нагрузки, организовывается поддержание мышц промежности и препятствование опущению пузыря. Однако в случаях, когда пролабирование произошло, кольцо не устанавливают.
При невозможности применения пессариев и неэффективности лекарственного лечения может назначаться наложение швов, которой проводят в срок 13-26 недель. Снимают швы после 38 недели, что способствует самостоятельному раскрытию матки и открытию родовых путей. Ушивание маточной шейки — вариант оптимальный, позволяющий снизить риск самопроизвольного аборта при пролабировании. Метод отличается простотой и безопасностью, однако вмешательство производится только в стационарных условиях. После наложения швов пациентке потребуется еженедельное посещение специалиста. При пролабировании плодного пузыря в цервикальный канал необходима дополнительная коррекция.

Особенности использования пессария при беременности двойней, предотвращение преждевременных родов.
Роды и профилактика
Роды после пролабирования плодного пузыря не доставят женщине проблем при своевременно принятых мерах и выполнении всех врачебных распоряжений. Чаще всего постельный режим требуется до начала родов, необходим скрупулезный прием прописанных препаратов. К сожалению, полное предупреждение пролабирования невозможно, но уменьшить риск формирования ИЦН можно, если вовремя проводить терапию гормональных дисфункций и при вынашивании отказаться от изнурительной физической работы, не заниматься подъемом тяжестей.
Своевременное диагностирование ИЦН обеспечит предотвращение выпадения плодного пузыря и его разрывов, современные терапевтические методики позволяют увеличить шансы на хороший исход вдвое или втрое.
Обратный звонок:
Если у вас остались вопросы, наши менеджеры оперативно ответят на них
К сожалению произошла ошибка отправки формы. Попробуйте, пожалуйста, позже.
Как отходят воды у беременных?
Содержание:
Все знают: если у женщины отошли воды, значит, девятимесячный марафон беременности вышел на финишную прямую и совсем скоро новоиспеченная мама сможет в первый раз прижать малыша к своей груди. Однако этот процесс вызывает немало вопросов даже у повторнородящих, а у первородящих — в особенности. Давайте во всем разберемся.
Какие воды отходят?
На этот вопрос можно ответить коротко: околоплодные. Если же рассказывать подробнее, то уже со второй недели внутриутробного развития вокруг эмбриона формируется плодный пузырь, который со временем занимает весь объем матки. Он заполнен амниотической жидкостью, которую еще часто называют околоплодными водами. Таким образом, почти с самого зачатия малыш плавает в герметичном пузыре, служащим непреодолимым барьером для большинства вредных веществ и микроорганизмов, попавших в кровь мамы.
Когда подходит время родов, плодные оболочки разрываются, освобождая малышу путь в большой мир. Вот что значит фраза «отошли воды»: у беременных лопается плодный пузырь, и амниотическая жидкость вытекает из него. Никаких особых ощущений при этом женщина не испытывает.
Почему отходят воды у беременных?
Потому что плодные оболочки и амниотическая жидкость больше не нужны. Они защищали малыша всю беременность, но теперь их работа завершена. Плодный пузырь подвержен естественному старению, и его «срок службы» настроен так, чтобы его ткани истончились и разошлись как раз перед родами.
В каком количестве отходят воды?
К моменту плановых родов малыш занимает почти все пространство матки, и для амниотической жидкости места остается немного. Общий объем околоплодных вод на поздних сроках одинаков для первородящих и повторнородящих и обычно составляет от пол-литра до литра. Это максимум, но, скорее всего, количество отошедших вод у вас будет меньше. Родовая деятельность уже началась, а это значит, что вскоре шейку матки перекроет пробка — в нее упрется головка ребенка. Полностью амниотическая жидкость сможет вытечь только тогда, когда врачи извлекут кроху на свет.
Бывает и так, что плодный пузырь разрушается не полностью или не разрывается вовсе. В первом случае малыш рождается с частью пузыря (и амниотической жидкости в нем), надетой на голову и, иногда, захватывающей плечи, верхнюю часть тела. Во втором — врачи принимают у мамы ребенка в «аквариуме», внутри которого плещутся все околоплодные воды до последней капли.
Эта удивительная ситуация описывается в книгах по акушерству под латинским названием Caputgaleatum (в переводе на русский — «голова в шлеме») и встречается в одних родах на 80 тысяч, причем рождение в «полном доспехе» чаще отмечается при преждевременных родах. В средневековье это считалось хорошим знаком, признаком того, что ребенку всю жизнь будет сопутствовать удача, и следы этих примет до сих пор сохранились во многих языках. Например, для обозначения везучего человека у поляков есть идиома «родился в чепчике», а у итальянцев и русских — «родился в рубашке». И эти крылатые выражения появились не на пустом месте.
Какого цвета отходят воды у беременных?
Амниотическая жидкость синтезируется из плазмы материнской крови и состоит из воды с небольшим количеством растворенных электролитов, белков, углеводов, жиров. Как и в любом месте для купания, в ней также есть немного детской кожи, волос и мочи. Впрочем, амниотическая жидкость все равно довольно чистая — она обновляется каждые три часа.
Вот и ответ на вопрос, как выглядят отошедшие воды у беременных: это прозрачная жидкость «без особых примет» — в норме у нее нет аромата и цвета, разве что совсем легкий желтоватый оттенок. Если воды подкрашены красным, коричневым или зеленым, если вы чувствуете от них явный неприятный запах, обязательно сообщите об этом врачу!
Сколько отходят воды у беременных?
В кино плодные оболочки лопаются со скоростью шарика с водой, спрятанного в одежде актрисы, играющей беременную женщину. В результате в художественных фильмах амниотическая жидкость изливается обильно и почти моментально. В жизни такое тоже случается, но бывает и по-другому.
Иногда воды отходят медленно, совсем небольшой струйкой или даже каплями, и процесс может протекать (во всех смыслах этого слова) довольно долго и без каких-либо ощущений. Как узнать, что в этом случае уже отошли воды у беременной? Сколько нужно ждать, пока они вытекут полностью? Даже не задавайтесь такими вопросами. Если вы наблюдаете, что начала течь прозрачная жидкость, и это не прекращается, срочно звоните врачу, затем хватайте «мамин чемоданчик» и отправляйтесь в роддом.
Когда отходят воды — до схваток или после их начала?
Оба варианта возможны. И у первородящих, и у повторнородящих признаком начала родовой деятельности считается любое из этих событий, а иногда они происходят и вовсе одновременно. Как только отходят околоплодные воды у беременной, нужно срочно отправляться в роддом, даже если схваток еще нет. И наоборот: если начались схватки, не стоит дожидаться отхождения вод!
Что, значит, если отошли воды, а у беременной нет схваток, — это нормально?
В большинстве случаев да. Это просто особенность беременности, которая встречается и у первородящих, и повторнородящих, а схватки не заставят себя ждать. Однако примерно в 8% родов в срок и в 30% родов до 37-й недели происходит преждевременное разрушение плодных оболочек, после которого схватки не начинаются даже через несколько часов. Это довольно рискованная для малыша ситуация, и ее нельзя игнорировать. Начиная с 34-й недели, врачи обычно принимают решение о стимулировании родовой деятельности — теперь ребенку опаснее оставаться в животе у мамы, чем оказаться снаружи. На более ранних сроках рекомендуется наблюдение беременной в стационаре и некоторые процедуры, снижающие риск осложнений для плода.
Преждевременное излитие может быть обильным или медленным, а нередко почти незаметным, когда амниотическая жидкость чуть-чуть подтекает из крошечной дырочки в плодном пузыре, но даже в последнем случае оно остается опасным. Как понять, что отходят воды у беременных в такой ситуации? При подозрении на разрыв плодных оболочек, если женщина отмечает подтекание жидкости из влагалища, врачи проводят диагностику, в частности с применением нитразина. Это вещество является pH-индикатором с особым диапазоном чувствительности: оно не реагирует на обычные кислые выделения влагалища, но окрашивается в синий цвет при реакции с нейтральной амниотической жидкостью.
Вы можете провести такой тест и самостоятельно — в аптеках продаются нитразиновые тест-полоски, а также пропитанные нитразином прокладки и тампоны. Если вы увидели положительный результат, немедленно звоните врачу!
Околоплодные воды – от а до я
Все в организме беременной женщины устроено для того, чтобы благополучно выносить и родить ребенка. Вот, например, околоплодные воды – удивительная среда, в которой малыш живет все девять месяцев беременности и которая помогает ему мягко и комфортно появиться на свет.
Круговорот воды в природе
Откуда берутся околоплодные воды? Начнем с того, что ребенок плавает в матке не просто так: вокруг него, как и вокруг космонавта, есть своеобразный скафандр – особые оболочки, их так и называют: плодные оболочки. Вместе с плацентой они образуют плодный пузырь, который и заполнен околоплодной жидкостью. В самом начале беременности именно клетки плодного пузыря и продуцируют околоплодные воды. На поздних сроках околоплодную жидкость дополнительно производят почки ребенка. Малыш сначала заглатывает воды, в желудочно-кишечном тракте они всасываются, а потом выходят из организма вместе с мочой обратно в плодный пузырь. Приблизительно каждые три часа жидкость в плодном пузыре полностью обновляется. То есть «отработанные» воды выходят, а их место занимают новые – совершенно обновленные. И этот круговорот вод продолжается все 40 недель.

А как же дыхание, младенец не захлебнется в воде? Конечно. ребенок в животе у мамы дышит, но пока не легкими – кислород поступает к нему через плаценту. И только после рождения и первого крика легкие расправятся и кроха сделает ими первый настоящий вдох. А пока он просто периодически заглатывает околоплодную жидкость, но в легкие она попасть никак не может.
Кстати, даже в родах без вод не обойтись – во время схваток голова ребенка давит на шейку матки и помогает ей раскрыться. Но воды, расположенные в плодном пузыре впереди головы малыша, смягчают это давление и шейка раскрывается более плавно.
Так что в организме беременной женщины все продумано, и вода прекрасно подходит для жизни будущего малыша.
Количество и качество
При каждом УЗИ малыша врач оценивает и околоплодные воды: их количество, прозрачность, наличие посторонней взвеси.
Количество. Если вод меньше или больше, чем положено в определенный срок, то, возможно, в организме женщины что-то не так. Но к счастью, это бывает редко, а вот заключение «умеренное маловодие» после УЗ-исследования встречается сплошь и рядом. Будущую маму этот диагноз всегда волнует, но обычно он означает, что количество околоплодной жидкости уменьшилось незначительно. Если дополнительные обследования (КТГ, доплерография) покажут, что с малышом все в порядке, то ничего страшного в умеренном маловодии нет, возможно, это такая особенность протекания беременности.
Качество. В норме околоплодные воды прозрачные, как вода. К концу беременности они иногда немного мутнеют из-за того, что в них попадают клетки эпидермиса с кожи малыша, частицы первородной смазки – они-то и дают небольшую взвесь в водах, которую видно на УЗИ. Это тоже вариант нормы.
Про то, что в какой-то момент родов или прямо перед ними околоплодные воды изливаются, слышали все будущие мамы. И естественно, что вопросы у беременных женщин одни и те же: как и когда это происходит? что я почувствую? что делать после отхождения вод? Здесь все просто.
Когда отходят воды. В идеале, воды изливаются во время первого периода родов, когда шейка матки полностью или почти полностью открыта. Плодный пузырь истончается и во время схватки разрывается. Сразу после этого схватки значительно усиливаются, и появление ребенка на свет уже не за горами. Но воды могут отойти и до начала схваток, так сказать, «на ровном месте». Этот момент называют преждевременным излитием вод. Если же схватки есть, но шейка матки еще не готова, то такие излитие вод называют ранним.
Как отходят воды. Изливаются околоплодные воды по-разному. Могут как в художественных фильмах – вдруг в общественном месте у будущей мамы по ногам начинает течь вода. Да, такое бывает, но все-таки драматизм ситуации в кино несколько преувеличен. Околоплодная жидкость не всегда льется сильным потоком, очень часто выходят не все воды, а только так называемые передние, то есть те, которые расположены впереди головки малыша, а их обычно 100–200 мл. Оставшаяся часть околоплодной жидкости – задние воды – изливаются после рождения ребенка.
Так что обычно будущая мама чувствует, что ее белье вдруг стало очень мокрым. или ей кажется, что у нее произошло непроизвольное мочеиспускание. Но может быть и такой вариант: плодный пузырь разорвался не полностью, а только где-то надорвался и воды отходят маленькими порциями. Тогда женщина всего лишь почувствует, что выделения стали обильнее и водянистее, чем раньше. Это называется подтеканием околоплодных вод.
Что делать после того, как воды отойдут. Не важно, есть схватки или нет, отошло много вод или всего чуть-чуть – все это повод для того, чтобы сразу же поехать в роддом. Бояться здесь нечего: сегодня считается, что безопасный безводный промежуток уже не 6 часов как раньше, а гораздо больше. Но, тем не менее, если воды излились, маме надо быть под постоянным контролем врачей.
Будущие мамы часто волнуются, а различные ужастики из Интернета и рассказы добрых подруг тревожность только усиливают. Что же обычно беспокоит женщину, если речь заходит об околоплодных водах?
Плодный пузырь разорвется (надорвется) раньше времени, а я этого не замечу. Обычно этот страх появляется в конце беременности, когда под действием гормонов увеличивается количество выделений из влагалища. Часто их так много и они так обильны, что женщине кажется, что у нее подтекают воды. На самом деле воды и выделения отличить можно: выделения слизистые, более плотные или густые, на белье оставляют характерный белый цвет или засохшее пятно. Околоплодная жидкость – это все-таки вода, она не вязкая, не тянется, как выделения, и высыхает на белье без характерного следа. Но если сомнения остаются, воды это или просто жидкие выделения из влагалища, не стоит сидеть дома и бояться. Лучше отправиться к врачу на консультацию – он-то уж точно увидит, что это такое. Если ситуация повторится, то можно купить в аптеке специальный тест, который показывает, есть подтекание вод или нет (он может быть в виде обычной полоски, похожей на тест для определения беременности или даже в виде специальной прокладки).
В родах всем женщинам прокалывают плодный пузырь, а вдруг и мне это сделают? Вскрытие плодного пузыря очень активно обсуждается и осуждается в Интернете, и это понятно: многие женщины не понимают, зачем им это сделали. Да, эту манипуляцию и правда проводят часто, но вот слухи о том, что плодный пузырь вскрывают в роддомах всем подряд, несколько преувеличены. Так зачем его все-таки вскрывают? В идеале, только лишь для того чтобы помочь маме и ребенку.
— Например, если схватки ослабли, то вскрытие плодного пузыря может их усилить и тогда не придется назначать стимуляцию с помощью окситоцина.
— Иногда у плодного пузыря нет передних вод, такой пузырь называется плоским. В результате его оболочки натягиваются на голову ребенка, и пузырь не только не помогает нормальной родовой деятельности, но и задерживает ее.
После рождения водная среда ребенку уже не нужна. Теперь у него другой тип дыхания, кровообращения, пищеварения. И начинается новая, удивительная и интересная, жизнь на суше.
1. Воды могут отойти как во время схваток, так и без них («на ровном месте»).
2. Околоплодная жидкость изливается по-разному: может хлынуть фонтаном, а может и незаметно подтекать.
3. Не важно, есть схватки или нет, отошло много вод или всего чуть-чуть, – ехать в роддом надо в любом случае.
4. Боитесь, что подтекают воды, – сходите к врачу, он точно увидит, что это такое. Можно купить специальный тест на подтекание вод.
Истмико-цервикальная недостаточность
ГЛАВНЫЙ ВРАЧ ЦЕНТРА МЕДИЦИНЫ ПЛОДА В МОСКВЕ, СПЕЦИАЛИСТ ПО ПРЕНАТАЛЬНОЙ ДИАГНОСТИКЕ (МЕДИЦИНЕ ПЛОДА), ВРАЧ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ, КАНДИДАТ МЕДИЦИНСКИХ НАУК.
Содержание
Невынашивание беременности является серьезной проблемой в современном акушерстве. Около 10-20 % беременностей заканчиваются самопроизвольными выкидышами или преждевременными родами. Возможных причин невынашивания беременности множество. Это и гормональные расстройства, и заболевания матери, и генетические нарушения, и воздействие факторов внешней среды. Одной из серьезных проблем, приводящих к невынашиванию беременности, является так называемая истмико-цервикальная недостаточность.
Матка по форме напоминает грушу. В ее строении выделяют тело и шейку. Во время беременности плод находится внутри тела матки, а благодаря наличию мышечных клеток, тело матки значительно увеличивается в течение беременности. Шейка матки имеет форму цилиндра. Со стороны тела матки она ограничена внутренним зевом, в области которого кроме мышечных клеток находится большое количество соединительной ткани, и формируется кольцо, способствующее удержанию плода в матке (сфинктер). Участок перехода тела матки в шейку называется перешейком (истмус). Во влагалище шейка матки открывается наружным зевом. Во время родов происходит сглаживание шейки матки, расслабление мышечных клеток и открытие шейки матки, которая формирует родовой канал.
При нарушении целостности или функции сфинктера и внутреннего зева шейки матки, недостаточной замыкательной функции истмуса, развивается так называемая истмико-цервикальная недостаточность.
При истмико-цервикальной недостаточности во время беременности происходит самопроизвольное сглаживание и раскрытие шейки матки, не связанное с сократительной активностью матки. Плодное яйцо при этом лишается необходимой опоры в нижнем маточном сегменте. При увеличении давления внутри матки плодные оболочки начинают выпячиваться в расширенный канал шейки матки, что приводит к преждевременным родам. Обычно роды начинаются с преждевременного излития околоплодных вод. Это происходит потому, что выбухающие в канал шейки матки плодные оболочки могут инфицироваться бактериями, находящимися в составе микрофлоры влагалища. Вследствие этого оболочки теряют эластичность, происходит их самопроизвольный разрыв, излитие околоплодных вод и инфицирование малыша внутриутробно бактериями, находящимися во влагалище беременной женщины.
Причины истмико-цервикальной недостаточности
Предшествующие травмы
Прежде всего, это предшествующие травмы. Они приводят к так называемой травматической или органической ИЦН. Чаще всего это травматичные роды, при которых происходит разрыв шейки матки, предшествующие аборты или диагностические выскабливания полости матки, во время которых производится инструментальное расширение шейки матки. При этом возможно нарушение целостности истмического кольца шейки и формирование в месте травмы грубой рубцовой ткани.
Гормональные нарушения
Функциональная истмико-цервикальная недостаточность формируется в результате гормональных нарушений в организме беременной женщины. Это могут быть выраженное недоразвитие внутренних половых органов, дефицит половых гормонов, снижение нормальной функции яичников, иногда ИЦН формируется при повышенном уровне мужских половых гормонов в крови. Все перечисленные причины приводят к нарушению соотношения мышечной и соединительной ткани в перешейке и шейке матки, изменяется реакция мышечных клеток шейки матки на нервные импульсы.
Врожденная истмико-цервикальная недостаточность
В редких случаях, при пороках развития матки может встречаться врожденная истмико-цервикальная недостаточность.
Симптомы и диагностика ИЦН
Специфических симптомов истмико-цервикальной недостаточности нет. Беременную женщину могут беспокоить тяжесть внизу живота или в поясничной области, могут участиться позывы к мочеиспусканию за счет давления плода на мочевой пузырь. Однако чаще всего будущую маму ничего не беспокоит.
Постановка диагноза истмико-цервикальной недостаточности производится преимущественно во время беременности, поскольку только во время беременности имеются объективные условия оценки функции шейки матки и ее истмического отдела. Вне беременности врачи предпринимают ряд специальных проб для выявления ИЦН. Проводится рентгенологическое исследование матки на 18-20 день цикла, производится оценка степени расширения канала шейки матки во вторую фазу менструального цикла с помощью специальных инструментов.
Во время беременности в качестве мониторинга состояния шейки матки используется трансвагинальное ультразвуковое исследование. При этом измеряется длина шейки матки. Длина шейки матки менее 3 см при сроке беременности менее 20 недель требует отнесения женщины в группу высокого риска по ИЦН и тщательного наблюдения за такой пациенткой.
У женщин, вынашивающих двойню или тройню до 28 недель беременности нормальной считается длина шейки матки более 37 мм у первобеременных и более 45 мм у повторнобеременных пацеинток. У многорожавших женщин длина шейки матки в сроке 17-20 недель беременности должна быть более 29 мм.
Абсолютным признаком наличия истмико-цервикальной недостаточности является укорочение шейки матки до 2 см и менее. На измерение длины шейки матки влияют различные факторы – к примеру, тонус матки и высота расположения плаценты. Кроме того, важно каким способом врач ультразвуковой диагностики оценивает длину шейки матки. Наиболее правильные результаты получаются при трансвагинальном (то есть осмотре датчиком, введенным во влагалище пациентки) доступе. Этот способ осмотра шейки матки абсолютно безопасен для дальнейшего течения беременности и не может вызывать угрозу прерывания или другие осложнения.
При осмотре шейки матки через брюшную стенку, то есть трансабдоминально, измерения длины шейки примерно на полсантиметра превышают таковые при трансвагинальном осмотре, кроме того, на изменение ее длины влияет степень наполнения мочевого пузыря. Кроме длины шейки матки, при проведении ультразвукового исследования оценивается состояние внутреннего зева, имеется ли открытие зева и выбухание в канал шейки матки плодного пузыря.
Однако ставить диагноз истмико-цервикальной недостаточности только по результатам ультразвукового исследования не правильно. Более точную информацию дает осмотр шейки матки врачом-гинекологом. Осмотр производится в гинекологическом кресле. При этом врач оценивает длину влагалищной части шейки матки, ее плотность, степень открытия канала шейки матки.
Способы лечения ИЦН
С целью профилактики преждевременных родов при истмико-цервикальной недостаточности с 20 по 34 недели беременности назначаются препараты прогестерона (ДЮФАСТОН, УТРОЖЕСТАН) – гормона, вырабатывающегося в плаценте и поддерживающего беременность.
Существуют два способа лечения истмико-цервикальной недостаточности. Это нехирургические методы и хирургические.
Нехирургические методы
К нехирургическим методам относят введение во влагалище специальных акушерских пессариев – колец, которые надеваются на шейку матки и препятствуют ее дальнейшему раскрытию, поддерживая предлежащую часть плода. Нехирургические методы имеют ряд преимуществ – они не требую госпитализации в стационар, введения наркоза и просты в использовании. Применяют пессарии обычно после 28 недель беременности. Перед введением кольца обязательно берут мазок на флору для выявления и лечения возможного воспалительного процесса. После введения акушерского пессария необходимо каждые 2-3 недели проводить обработку влагалища и кольца антисептическими растворами для профилактики развития инфекции. Однако не всегда этот метод может быть применим.
Хирургические методы
При выраженной истмико-цервикальной недостаточности применение колец неэффективно. Не используют их также при выбухании плодного пузыря в канал шейки матки. В этих случаях лечение осуществляется путем зашивания шейки матки.
Показания к хирургической коррекции ИЦН:
Противопоказания к хирургическому лечению:
Наложение швов на шейку матки обычно проводится с 13 до 27 недели беременности. Сроки проведения операции определяются индивидуально лечащим врачом. Наиболее благоприятны для оперативного лечения срок с 15 по 19 неделю беременности, когда открытие шейки матки не очень выражено и плодный пузырь не выбухает в канал.
Наложение швов на шейку матки производят под общим наркозом. В ряде случаев, например при выбухании нижнего полюса плодного яйца в канал шейки матки, после операции, в целях профилактики возможного инфицирования плодных оболочек, назначаются курс антибиотиков. При неосложненном течении послеоперационного периода беременная выписывается домой через 5-7 дней после операции. Однако каждые 2 недели врач женской консультации должен осматривать шейку матки и брать мазки на флору.
Самым частым осложнением после хирургической коррекции истмико-цервикальной недостаточности является прорезывание тканей шейки матки нитью. Это может наступить, если шейка поражена воспалительным процессом или если начинаются сокращения матки, то есть родовая деятельность. Чтобы избежать сокращений матки после наложения швов многим пациенткам назначаются токолитики – препараты снимающие тонус матки.
Швы с шейки матки снимают в 37 – 38 недель беременности. Это производят при осмотре шейки матки в гинекологическом кресле. Процедура снятия швов обычно совершенно безболезненна.
Прогноз лечения ИЦН
Своевременная диагностика истмико-цервикальной недостаточности и своевременная хирургическая или нехирургическая коррекция данного состояния способствуют пролонгированию беременности и прогноз для вынашивания плода благоприятный.
Профилактика истмико-цервикальной недостаточности
Профилактика ИЦН включает ведение здорового образа жизни, отказ от абортов, профилактику воспалительных заболеваний влагалища и шейки матки.