Заболевания вилочковой железы
11.05.2011 Вилочковая железа или тимус является важным органом иммунной системы, который в детском возрасте отвечает за формирование первичного иммунитета. Он расположен сразу за грудиной в переднем отделе средостения (средостение — пространство в грудной полости, ограниченное легкими с двух сторон) и частично распространяется на шею. У взрослых в 20-25 лет функционирование вилочковой железы прекращается, и она постепенно превращается в жировую клетчатку.
В тимусе могут появляться опухоли, кисты, метастазы рака других органов, лимфомы. Тимомы — наиболее часто встречающиеся опухоли вилочковой железы. Они могут прорастать в окружающие ткани или нет. По гистологическому строению тимомы относят к опухолям с неопределенным поведением.
Часто пациенты не предъявляют никаких жалоб, и тимомы оказываются случайной находкой при КТ исследовании грудной клетки. У некоторых пациентов появляются ряд симптомов (см. новообразования средостения).
Однако особым свойством заболеваний вилочковой железы, выделяющих их среди других новообразований, являются так называемые «паратимические синдромы». К ним относятся гипогаммаглобулинемия, гипоплазия красного костного мозга, дерматомиозит, системная красная волчанка, апластическая анемия, ревматоидный артрит и другие аутоиммунные заболевания. Однако наиболее распространенным из них является неврологическое заболевание – аутоиммунная миастения, которая встречается более чем у 40% больных тимомами.
Миастения — заболевание, которое характеризуется аутоиммунным поражением нервно-мышечного соединения, приводящим к затруднению или к полной блокаде передачи сигнала от нерва к мышечному волокну. Оно проявляется слабостью и патологической утомляемостью различных групп скелетной мускулатуры. Вилочковая железа у больного миастенией вырабатывает аутоантитела, блокирующие ацетилхолиновые рецепторы и, тем самым, передачу сигнала о движении от нерва к мышце.
Миастенический криз (развивается у 10-15% больных) — крайняя степень миастении, характеризующаяся быстрым усугублением двигательных расстройств, приводящих к нарушению дыхания и глотания. Если в это время не оказать больному экстренную помощь, возникает реальная угроза для жизни.
Некоторые лекарственные препараты могут провоцировать обострение миастении. К ним относятся некоторые антибиотики, β-адреноблокаторы, ботулотоксин, антагонисты кальция, курареподобные миорелаксанты, соли магния, лидокаин, прокаинамид, хинин, хинидин, рентгеноконтрастные средства, D-пеницилламин, дифенин, гормоны щитовидной железы, а также глюкокортикоиды.
При подозрении на миастению необходима консультация невропатолога и госпитализация в специализированную клинику, владеющую всем комплексом диагностических (в том числе КТ и МРТ) и лечебных возможностей, включая хирургическое лечение — удаление вилочковой железы (тимэктомия).
Для лечения тимом используют хирургический метод. Часто операцию можно выполнить торакоскопически, однако при больших размерах новообразования (более 8 см) используют стернотомию. При прорастании опухоли в соседние ткани и органы лечение следует продолжить лучевой терапией.
Тимома
Тимома – гетерогенная группа новообразований, различных по гистогенезу и степени зрелости, берущих начало из эпителиальной ткани вилочковой железы. Варианты клинического течения тимомы могут быть различны: от бессимптомного до выраженного (компрессионный, болевой, миастенический, интоксикационный синдром). Топографо-анатомический и этиологический диагноз устанавливается с помощью лучевых методов (рентгенография, КТ средостения), трансторакальной пункции, медиастиноскопии, исследования биоптата. Лечение хирургическое: удаление тимомы вместе с вилочковой железой и жировой клетчаткой переднего средостения, дополненное по показаниям химиолучевой терапией.
Общие сведения
Тимома – органоспецифическая опухоль средостения, происходящая из клеточных элементов мозгового и коркового вещества тимуса. Термин «тимома» был введен в употребление в 1900 году исследователями Grandhomme и Scminke для обозначения различных опухолей вилочковой железы. Тимомы составляют 10-20% всех новообразований медиастинального пространства. В 65-70% случаев тимомы имеют доброкачественное течение; инвазивный рост с прорастанием плевры и перикарда отмечается у 30% пациентов, отдаленное метастазирование – у 5%. Несколько чаще тимомы развиваются у женщин, болеют преимущественно лица 40-60 лет. На детский возраст приходится менее 8% опухолей тимуса.
Причины формирования опухолей вилочковой железы неизвестны. Предполагается, что тимомы могут иметь эмбриональное происхождение, быть связаны с нарушением синтеза тимопоэтина или иммунного гомеостаза. Факторами, провоцирующими рост и развитие опухоли, могут служить инфекционные заболевания, радиационное воздействие, травмы средостения. Замечено, что тимомы часто сочетаются с различными эндокринными и аутоиммунными синдромами (миастенией, дерматомиозитом, СКВ, диффузным токсическим зобом, синдромом Иценко-Кушинга и др.).
Строение и функции вилочковой железы
Вилочковая железа, или тимус располагается в нижней части шеи и переднем отделе верхнего средостения. Орган образован двумя асимметричными долями – правой и левой. В свою очередь, каждая доля представлена множеством долек, состоящих из коркового и мозгового вещества и заключенных в соединительнотканную строму. В вилочковой железе различают два типа ткани – эпителиальную и лимфоидную. Эпителиальные клетки секретируют тимические гормоны (тимулин, a-, b-тимозины, тимопоэтины и пр.), лимфоидная ткань состоит из Т-лимфоцитов различной степени зрелости и функциональной активности.
Таким образом, вилочковая железа одновременно является железой внутренней секреции и органом иммунитета, обеспечивающим взаимодействие эндокринной и иммунной систем. После 20 лет тимус подвергается возрастной инволюции; после 50 лет паренхима тимуса на 90% замещается жировой и соединительной тканью, сохраняясь в виде отдельных островков, лежащих в клетчатке средостения.
Классификация тимом
В онкологии различают три типа тимом: доброкачественную, злокачественную тимому 1-го типа (с признаками атипии, но относительно доброкачественным течением) и злокачественную тимому 2-го типа (с инвазивным ростом).
В зависимости от удельного веса лимфоидного компонента в тимоме дифференцируют лимфоидные (более 2/3 всех клеток опухоли представлено Т-лимфоцитами), лимфоэпителиальные (Т-лимфоциты составляют от 2/3 до 1/3 клеток) и эпителиальные тимомы (Т-лимфоцитами представлено менее 1/3 всех клеток).
Основываясь на степени инвазивного роста, выделяют 4 стадии тимомы:
Симптомы тимомы
Клинические проявления и течение тимомы зависит от ее типа, гормональной активности, размеров. Более чем в половине случаев опухоль развивается латентно и обнаруживается во время профилактического рентгенологического исследования.
Инвазивные тимомы вызывают компрессионный медиастинальный синдром, который сопровождается болями за грудиной, сухим кашлем, одышкой. Сдавление трахеи и крупных бронхов проявляется стридором, цианозом, дыхательной недостаточностью. При синдроме компрессии верхней полой вены возникает одутловатость лица, синюшность верхней половины туловища, набухание шейных вен. Давление растущей опухоли на нервные узлы обусловливает развитие синдрома Горнера, осиплость голоса, элевацию купола диафрагмы. Сдавливание пищевода сопровождается расстройством глотания – дисфагией.
По различным данным, от 10 до 40% тимом сочетаются с миастеническим синдромом. Больные отмечают снижение мышечной силы, быструю утомляемость, слабость мимических мышц, двоение в глазах, поперхивание, нарушения голоса. В тяжелых случаях может развиться миастенический криз, требующий перехода к ИВЛ и зондовому питанию.
В поздних стадиях злокачественной тимомы появляются признаки раковой интоксикации: лихорадка, анорексия, снижение массы тела. Нередко тимоме сопутствуют различные гематологические и иммунодефицитные синдромы: апластическая анемия, тромбоцитопеническая пурпура, гипогаммаглобулинемия.
Диагностика
Диагностика тимомы проводится торакальными хирургами с привлечением онкологов, рентгенологов, эндокринологов, неврологов. При клиническом осмотре может выявляться расширение вен грудной клетки, выбухание грудины в проекции опухоли; увеличение шейных, надключичных, подключичных лимфоузлов; признаки компрессионного синдрома и миастении. Физикальное исследование обнаруживает расширение границ средостения, тахикардию, свистящие хрипы.
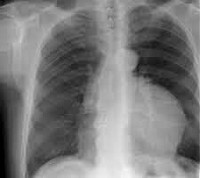
На рентгенограмме грудной клетки тимома имеет вид объемного образования неправильной формы, расположенного в переднем средостении. КТ грудной клетки значительно расширяет объем информации, полученный при первичной рентгендиагностике и в ряде случаев позволяет поставить морфологический диагноз. Уточнение локализации и взаимоотношения новообразования с соседними органами при КТ средостения позволяет в дальнейшем выполнить трансторакальную пункцию опухоли средостения, что чрезвычайно важно для гистологического подтверждения диагноза и верификации гистологического типа тимомы.
Для визуального исследования средостения и выполнения прямой биопсии проводится диагностическая медиастиноскопия, парастернальная торакотомия или торакоскопия. Диагноз миастении уточняется с помощью электромиографии с введением антихолинэстеразных препаратов. Дифференциально-диагностические мероприятия позволяют исключить другие объемные процессы в средостении: загрудинный зоб, дермоидные кисты и тератомы средостения.
Лечение тимом
Лечение опухолей вилочковой железы проводится в отделениях торакальной хирургии и онкологии. Хирургический метод является основным в лечении тимомы, поскольку только тимэктомия обеспечивает удовлетворительные отдаленные результаты. При доброкачественных тимомах оперативное вмешательство заключается в удалении опухоли вместе с вилочковой железой (тимомтимэктомия), жировой клетчаткой и лимфатическими узлами средостения. Такой объем резекции диктуется высоким риском рецидива опухоли и миастении. Операция выполняется из срединного стернотомического доступа.
При злокачественных новообразованиях тимуса операция может дополняться резекцией легкого, перикарда, магистральных сосудов, диафрагмального нерва. Послеоперационная лучевая терапия показана при II и III стадиях тимомы. Кроме этого, облучение является ведущим методом лечения неоперабельных злокачественных тимом IV стадии. В настоящее время большее значение в лечении инвазивных тимом получает трехэтапное лечение, включающее неоадъювантную химиотерапию, резекцию опухоли и лучевую терапию.
В послеоперационном периоде у больных, перенесших тимэктомию, может случиться миастенический криз, который требует проведения интенсивной терапии, трахеостомии, ИВЛ, длительного назначения антихолинэстеразных препаратов.
Отдаленные результаты лечения доброкачественных тимом хорошие. После удаления опухоли исчезают или значительно уменьшаются симптомы миастении. У больных злокачественной тимомой, прооперированных на ранних стадиях, 5-летняя выживаемость достигает 90%, на III стадии – 60-70%. Неоперабельные формы онкологического заболевания имеют плохой прогноз с летальностью 90% в течение ближайших 5 лет.
ЗАБОЛЕВАНИЯ ВИЛОЧКОВОЙ ЖЕЛЕЗЫ И ИХ ЛЕЧЕНИЕ
В. Л. Маневич, В. Д. Стоногин, Т. Н. Ширшова, И. В. Шуплов, С. В. Момотюк
Публикация посвящается памяти Василия Дмитриевича Стоногина (1933-2005)
Заболевания вилочковой железы изучаются врачами различных специальностей: невропатологами, эндокринологами, иммунологами, гемато¬логами, хирургами, патогистологами и др. Проблема миастении является относительно изученной; в последние годы установлено участие вилочковой железы в таком жизненно важном процессе, как выработка (регулировка) иммунитета.
Опухоли и кисты вилочковой железы, миастения и некоторые аутоиммунные заболевания требуют хирургического лечения. Значительный вклад в этот сложный раздел внесли отечественные и зарубежные хирурги (А. Н. Бакулев и Р. С. Колесникова; В. Р. Брайцев; Б. К. Осипов; Б. В. Петровский; М. И. Кузин и соавт.; С. А. Гаджиев и В. Васильев; Viets, и др.).
Из 66 больных 65 были оперированы: 62 произведена радикальная и 3 эксплоративная операция.
Клиника миастении хорошо известна, однако правильный диагноз больному с миастенией нередко ставят после продолжительного наблюдения. У 32 из 44 наших больных правильный диагноз был поставлен только через 6-8 месяцев после появления первых признаков заболевания. Это объяс¬няется малой выраженностью клинической картины миастении в начальной стадии и плохой осведомленностью практических врачей, к которым впервые обращаются за помощью больные миастенией (невропатологи, окулисты, отоларингологи, терапевты).
При выраженной генерализованной форме миастении диагноз не труден. В начальной стадии и в случаях, когда миастения носит локализован¬ный характер (бульбарная, глазная, скелетно-мышечная, глоточно-лицевая), у наших больных предполагались самые разнообразные диагнозы, вплоть до подозрения на симуляцию. Считаем необходимым подчеркнуть особую важность прозериновой пробы, имеющей дифференциально-диагностическое значение. У больных миастенией внутримышечная инъекция 1-2 мл 0,05% раствора прозерина устраняет мышечную слабость и быструю утомляемость, в то время как при миопатиях и мышечной слабости, вызванных другими причинами, инъекция прозерина не дает эффекта. Имеют значение динамометрия, эргометрия и электромиография.
Общепризнано, что лечение миастении должно проводиться комплексно с участием 3-4 специалистов: невропатолога, терапевта-эндокринолога, анестезиолога-реаниматолога и хирурга. На основании большого клинического материала (сотни оперированных и наблюдаемых в отдаленном периоде) авторы подчеркивают преимущество оперативного лечения миастении перед консервативным (М. И. Кузин; А. С. Гаджиев и соавт., и др.). Результаты оперативного лечения лучше, если операцию производят впервые 2-2,5 года от начала заболевания. В более поздние сроки операция оказывается менее эффективной. Отсюда вытекает особая важность ранней диагностики миастении.
Наличие у больного выраженной клинической картины прогрессирующей миастении является показанием к операции, так как все консервативные методы лечения, включая и рентгенотерапию, дают лишь временное улучшение.
Вопрос о необходимости предоперационной рентгенотерапии нельзя считать окончательно решенным. Только 5 из наших больных перед операцией получали рентгеновское облучение, причем каких-либо улучшений в течении послеоперационного периода мы у них не отметили. У больных, оперированных по поводу злокачественной тимомы с явлениями миастении, предоперационное облучение играет важную роль в ближайшем исходе операции и в какой-то степени влияет на сроки наступления рецидива заболевания (М. И. Кузин и соавт.).
Большинство операций по поводу миастении нами выполнено из переднего доступа путем полной срединной продольной стернотомии. Наиболее ответственным моментом операции является отделение железы от левой плечеголовной вены. Ранение этого сосуда опасно из-за массивного кровотечения и возможной воздушной эмболии. В одном случае произошло ранение этой вены, закончившееся благополучно (был наложен боковой сосудистый шов). При операции следует избегать наложения зажимов на железистую ткань, раздавливания её.
У 3 наших больных было сочетание миастении и загрудинного зоба. Произведены тимэктомия и субтотальная струмэктомия.
У 26 больных во время операции была повреждена медиастинальная плевра, в том числе у 8 больных с обеих сторон. Осложнений, связанных с операционным пневмотораксом, не было. Если во время операции плевра не повреждена, переднее средостение дренируется одной резиновой трубкой, конец которой выводят в нижний угол раны или через отдельный прокол ниже мечевидного отростка и соединяют с отсосом. Вслед за тимэктомией трахеостома (превентивно) была наложена 5 больным.
Если сама операция тимэктомии по сравнению с другими торакальными операциями не представляет особой сложности, то течение послеоперационного периода у ряда больных сопровождается осложнениями, на 1-м месте среди которых стоит миастенический криз. Поэтому операции по поводу миастении возможны только в тех учреждениях, где можно обеспечить круглосуточное наблюдение анестезиолога-реаниматолога, а также многодневную аппаратную вентиляцию лёгких.
Вопрос о назначении антихолинэстеразных препаратов в послеоперационном периоде окончательно не решен. С целью уменьшения гиперсекреции бронхов лучше назначать прозерин с небольшими дозами атропина.
Тяжелый миастенический криз с расстройством дыхания, сердечной деятельности, глотания и т. д. наблюдали в первые дни после операции у 26 больных. Вывести из криза консервативными мероприятиями удалось 7 больных; 19 больным была наложена трахеостома с переводом их на аппаратное дыхание, длительность которого составляла от 3 до 40 суток. Через трахеостому систематически круглосуточно аспирируют слизь из трахеобронхиального дерева. Питание больных, находящихся на аппаратном дыхании, осуществляется через зонд. Помимо медикаментозного лече¬ния, применения кислорода, использования дыхательной гимнастики, в последние годы всем больным миастенией в послеоперационном периоде проводится лечебный массаж всего тела, повторяемый несколько раз в день.
Трахеостомическую трубку удаляют после того, как у больного стойко восстанавливается самостоятельное дыхание.
Среди наших больных мы наблюдали 3 (2 мужчин и 1 женщину, все старше 40 лет) с липотимомой. У них опухоль была небольших размеров, с ровными четкими границами; опухоль была расценена нами как доброкачественная. Заболевание сопровождалось умеренно выраженными явлениями миастении. Один из этих больных поступил с жалобами на слабость и быструю утомляемость; при дальнейшем обследовании у него была выявлена тяжелая гипопластическая анемия. Больной оперирован; в ближайшем послеоперационном периоде отмечены благоприятные результаты.
Из 15 наших больных с доброкачественными тимомами у 9 (4 мужчин и 5 женщин) были явления миастении, у остальных опухоль ничем себя не проявляла и была выявлена случайно.
Больной М., 19 лет, поступил 17.III.1966 года. Жалоб нет. После окончания средней школы при прохождении медицинского обследования для поступления в учебное заведение у него рентгенологически было выявлено опухолевое образование в переднем средостении. Признаков миастении нет. Пневмомедиастинография: в переднем средостении со всех сторон окутанное газом образование продолговатой формы размером 15*5 см, с участками просветления в центре; заключение: опухоль вилочковой железы, возможно, с участками распада. Произведена тимэктомия. Гистологически: злокачественная тимома ретинулоклеточного типа. Проведена послеоперационная рентгенотерапия. Осмотрен через 4 года после операции:, жалоб нет, состояние хорошее, признаков рецидива нет.
Дифференциальный диагноз доброкачественных и злокачественных тимом нередко бывает трудным. Злокачественная тимома по рентгенологическим признакам напоминает лимфогранулематоз и лимфосаркому. В отличие от этих образований тимома располагается непосредственно за грудиной, обычно бывает овально-сплющенной или конусовидной формы. Всякая тимома, протекает она с явлениями миастении или без них, подлежит удалению, В литературе имеются указания, что каждую тимому следует рассматривать как потенциально злокачественную опухоль (Б. В. Петровский; Seybold и соавт., и др.).
Вопрос о возможности изолированного поражения вилочковой железы лимфогранулематозом представляется спорным. Мы наблюдали 2 больных, у которых до операции был установлен диагноз “опухоль вилочковой железы”. После операции, при гистологическом исследовании препаратов, диагноз был изменен: изолированное поражение лимфогранулематозом вилочковой железы. Принимая во внимание указания о возможности изолированного поражения вилочковой железы на ранних стадиях заболевания (С. А. Гаджиев и В. В. Васильев), оба эти наблюдения мы отнесли к патологии вилочковой железы. После операции за больными ведётся наблюдение в течение 5 лет. Признаков рецидива и генерализации процесса нет.
Заболевание, заключающееся в сочетании патологии вилочковой желе¬зы и гипопластической анемии, которая возникает вследствие избирательного поражения костного мозга без изменения продукции лейкоцитов и тромбоцитов, впервые описано Кацнельсоном в 1922 году. Позже было предположено, что вилочковая железа влияет на гемопоэтическую функцию костного мозга, регуляцию состава белковых фракций, состояние лимфоидной системы и т. д. (Soutter и соавт.). С тех пор опубликованы данные некоторых авторов об отдельных операциях на вилочковой железе при различных болезнях крови (А. Н. Бакулев, 1958; Chaemers и Boheimer, и др.). К настоящему времени нами произведены 4 операции тимэктомии у больных гипопластической анемией. О результатах этих операций говорить пока рано, так как после них прошел небольшой срок. Ближайшие результаты удовлетворительные у 3 больных.
1) Бакулев А. Н., Колесникова Р. С. Хирургическое лечение опухолей и кист средостения. М., 1967.
2) Брайцев В. Р. Врожденные дизонтогенетические образования средостения и легких. М., 1960.
3) Гаджиев С. А., Догель Л. В., Ваневский В. Л. Диагностика и хирургическое лечение миастении. Л., 1971.
4) Гаджиев С. А., Васильев В. Мед газета, 1973, №15.
5) Кузин М. И. Клин мед, 1969, № 11, с. 6.
6) Кузин М. И., Успенский Л. В., Волков Б. П. Вести, хир., 1972, №7, с.48.
7) Осипов Б. К. Хирургические заболевания легких и средостения. М., 1961.
8) Петровский Б. В. Хирургия средостения. М., 1960.
9) Andгus W., Fооt N., J. thorac. Surg., 1937, v. 6. p. 648.
10) Chaemers G., Boheimer K., Brit. med. J., 1954, v.2, p.1514.
11) Pope R., О s g о о d R., Am. J. Path., 1953, v. 20, p. 85.
12) S е у b о 1 d W., D о n a 1 d М. С., J. thorac. Surg. Clagett C. et al., 1950, v. 20, p.195.
13) Soutter G., Sommers Sh. R e 1 m о n Ch. et al. Ann. Surg., 1957, v. 146, p. 426.
14) Viets H., Brit. med. J., 1950, v. 1, p.139.
| 1) Виктор Львович Маневич – профессор, доктор медицинских наук, 2-я кафедра клинической хирургии ЦОЛИУв. |  |
| 2) Василий Дмитриевич Стоногин – доцент 2-й кафедры хирургии ЦОЛИУв, заведующий учебной частью кафедры, кандидат медицинских наук. E-mail: svas70@mail.ru |  |
Любое копирование материала запрещено без письменного разрешения авторов и редактора.
Работа защищена Федеральным законом о защите авторских прав РФ.
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
Запишитесь на МРТ по телефону (812) 493-39-22 или заполните форму
Расписание приема МРТ:
ЦМРТ «Нарвский»
(812) 493-39-22
в четверг прием с 8-00 до 23-00
и воскресенье прием с 8-00 до 23-00
ул. Ивана Черных,29
МРТ аппарат 1,5 Тл
суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 23-00
ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ
Лучевая диагностика поражений вилочковой железы
ЛУЧЕВАЯ ДИАГНОСТИКА ПОРАЖЕНИЙ ВИЛОЧКОВОЙ ЖЕЛЕЗЫ ПРИ МИАСТЕНИИ
По материалам главы из монографии «Миастения» под ред.проф.С.В.Лобзина
Лучевая диагностика и лечение миастении при опухолевом и неопухолевом поражении вилочковой железы (ВЖ) до настоящего времени представляют серьезную проблему. Учитывая прямую связь миастении с патологическими изменениями ВЖ, выявление миастенических расстройств должно служить косвенным признаком наличия изменений тимуса и являться показаниями к тщательному обследованию органов средостения.
Несмотря на широкое применение различных специальных методов диагностики, ошибки в выявлении новообразований ВЖ превышают 10-20%, что в свою очередь снижает возможности своевременного хирургического лечения. Вопросы диагностики характера поражения вилочковой железы весьма актуальны. Если при опухолевом поражении тимуса показания к операции приближаются практически к абсолютным и выполняются по онкологическим показаниям, то при неопухолевом поражении определенной группе пациентов операция не показана или целесообразна консервативная терапия.
Поражения вилочковой железы разнообразны по своему составу. У больных с миастенией наиболее часто встречается лимфоидная гиперплазия тимуса или тимома.
Тимомы относятся к наиболее частым новообразованиям средостения. Они одинаково часто встречаются у мужчин и женщин, составляют
3–7 % онкологических заболеваний и 10–25 % первичных новообразований средостения. Возраст заболевших в основном от 40 до 60 лет. В 65–70 % наблюдений тимома инкапсулирована, у 30–35 % больных отмечается инвазивный рост, причем наиболее характерно прорастание опухоли в прилежащую плевру или перикард. Отдаленные метастазы встречаются менее чем в 5 % наблюдений.
Разделение тимом на доброкачественные и злокачественные в определенной степени условно, а гистологическая характеристика для этого нередко является недостаточной. Ряд авторов считают, что отличия между доброкачественными и злокачественными тимомами не столько
морфологические, сколько клинические, и предлагают тимомы называть не злокачественными, а «инвазивными» или «метастазирующими».
Основным признаком злокачественной тимомы, кроме метастазирования, является наличие инвазии в органы и ткани грудной полости, т.е. выход за пределы капсулы опухоли. При отсутствии инфильтративного роста тимому следует считать доброкачественной, что, однако, не исключает возможности рецидивов опухоли. Опухоли с выраженной атипией эпителиальных клеток и инвазивным ростом расцениваются как рак вилочковой железы.
К настоящему времени принята классификация тимом, предложенная экспертами ВОЗ, под редакцией J. Rosai в 1999 г. и модифицированная
в 2004 г. В ней выделяют следующие типы тимом:
Тип А – веретеноклеточная; медуллярная;
Тип В1 – богатая лимфоцитами; лимфоцитарная; преимущественно кортикальная; органоидная;
Тип В2 – кортикальная;
Тип В3 – эпителиальная; атипичная; сквамоидная; высокодифференцированный рак тимуса;
Тимомы типа А (медуллярноклеточные, темноклеточные или веретеноклеточные) составляют не более 5 % всех тимом, расцениваются как
доброкачественные и, за редким исключением гормонально-неактивные.
Тимомы типа АВ (смешанные, медуллярно- или темноклеточные с умеренным количеством лимфоцитов) составляют около 10 % тимом,
чаще доброкачественные и гормональнонеактивные. По клиническим проявлениям они неотличимы от тимом типа А.
Тимомы типа В (В1, В2, В3) составляют до 70–80 % тимом и представляют наиболее неоднородную группу, особенно в плане прогноза. Мультицентричный рост наблюдается у 20–30 %, а инвазивный – у 50 % больных. Для них характерны сдавление и прорастание органов средостения, паранеопластические аутоиммунные заболевания.
Рак тимуса – редкая опухоль (менее 5 % новообразований тимуса), отличается быстрым инвазивным характером роста и ранним проявлением имплантационных (по плевре и перикарду), лимфо- и гематогенных (в легких, печени, костях, реже в надпочечниках, головном мозгу) метастазов.
Для уточнения показаний к тимэктомии исключительно важное значение имеет лучевые методы исследования, позволяющие установить характер эволюции вилочковой железы (инволюция, гиперплазия, опухоль).
Первое обстоятельное описание рентгенологической картины новообразований вилочковой железы принадлежит Lenk (1929). Изучение основывалось на данных рентгеноскопии и рентгенографии органов грудной клетки. Отсутствие современных методов исследования было основной причиной того, что картина представленная этим известным ученым затем приведенная во многих отечественных и зарубежных руководствах, оказалась неточной. Количество ошибок при диагностике новообразований вилочковой железы в 50-е годы достигало 40%, в 60-е – 30%, в 70-е – 25%.
В дальнейшем предпринимались многочисленные попытки улучшить рентгенологическую диагностику заболеваний вилочковой железы. Большой вклад в улучшение визуализации вилочковой железы внесли методики пневмомедиастинографии, пневмомедиастинотомографии, ангиографические исследования сосудов средостения, в том числе, селективная флебография тимуса. Однако, уверенная диагностика структурных изменений вилочковой железы, стала возможна только с появлением цифровых компьютерных технологий. Из рентгенологических методов к ним относится мультиспиральная компьютерная томография.
Компьютерная томография
Изучение отечественных и зарубежных работ, посвященных методам диагностики генерализованной миастении, позволяют заключить, что установление диагноза “миастения” требует безотлагательного исследования состояния ВЖ особенно у больных в возрасте старше 30 лет. Следует уделять особое внимание тщательному радиологическому обследованию переднего средостения у пациентов с началом генерализованной миастении (ГМ) после 40–45 лет, поскольку именно у таких больных сочетание миастении и тимомы отмечается наиболее часто (40–70%).
Патологические изменения в ВЖ, согласно данным литературы, при миастении наблюдают у 90–100% больных.Анализ литературы не оставляет сомнений, что МСКТ является необходимым и часто достаточным
методом для исследования области ВЖ. А с учетом преимущественно бессимптомного течения тимом, лучевые методы играют ведущую роль в их обнаружении. При этом, по мнению ряда авторов, тимомы являются наиболее частыми образованиями средостения, диагностированными на начальной стадии при помощи МСКТ.
Высказывается мнение, что присоединение ГМ у больных с тимомами в некоторой степени благоприятствует успешному и своевременному лечению опухолевого процесса благодаря более раннему радиологическому исследованию переднего средостения. Более того, в ряде работ показано, что наличие ГМ является независимым прогностическим фактором, обусловливающим более благоприятный исход у пациентов с тимомой.
Известно, что с периода полового созревания до, приблизительно, 25-летнего возраста, ВЖ выглядит как четко очерченная треугольная или двудольчатая структура, окруженная медиастинальной жировой клетчаткой.
В типичных случаях ее границы плоские или слегка вогнутые по бокам. Границы также могут быть выпуклыми, что более характерно для
детского возраста. После 25 лет ВЖ при КТ средостения визуализируется в виде мягкотканных островков на фоне наличия выраженной жировой клетчатки. Скорость и степень инволюции железы варьируют у разных людей, поэтому тимус может определяться как отдельная структура до 40 лет. Информативность метода КТ в определении объемных образований ВЖ может снижаться за счет существенных изменений, которые развиваются в ткани тимуса с возрастом и значительных вариаций в размерах и весе ВЖ, в частности, у людей в возрасте 25–40 лет, когда железа может быть выражена и затрудняет диагностику тимом. В то же время у больных старше 50 лет обнаружить тимому легче, поскольку железа замещена жировой тканью. Однако ошибки при интерпретации данных КТ случаются во всех возрастных категориях. Гиперплазия ВЖ часто присутствует у пациентов моложе 25 лет, но из за высокой плотности паренхимы может быть скрытой. Изучение вариантов строения вилочковой железы на компьютерно-томографических изображениях позволяет уверенно диагностировать патологические процессы в ней.
Нормальная КТ-анатомия вилочковой железы
Тимус расположен в верхней части грудной клетки, непосредственно за грудиной (верхний отдел переднего средостения). Спереди к нему прилежит рукоятка и тело грудины до уровня IV реберного хряща; сзади — верхняя часть перикарда, покрывающего начальные отделы аорты и легочного ствола, дуга аорты, левая плечеголовная вена; с боков — медиастинальная плевра.
Считается, что наиболее часто тимус на аксиальных срезах ри компьютерной томографии имеет треугольную или двудольчатую форму.
Наиболее важным размером является толщина доли. У пациентов до 20 лет она не должна превышать 1,8-2,0см, старше 20 лет – толщина доли не более 13мм.
При визуализации тимуса на компьютерных томограммах анализируют структуру ткани железы с помощью денситометрических измерений.
При проведении компьютерной томографии оценивают наличие вилочковой железы и положение в средостении: уровень и отношение к срединной линии, ее форму, линейные размеры, однородность структуры, четкость контуров, измеряют плотность нативно, а также в артериальную, венозную и отсроченную стадии. Аксиальные изображения КТ и комбинированные мультиплоскостные реконструкции могут быть использованы, чтобы идентифицировать инвазию опухоли в крупные кровеносные сосуды, перикард и легочную ткань. Если, опухоль имеет гладкие, четкие границы, однородную плотность, отсутствуют некрозы или кистозные изменения, видна жировая прослойка между опухолью и смежными структурами новообразование можно считать неинвазивным. Если, опухолевое новообразование имеет дольчатую или неправильную форму, нечеткие контуры, неоднородное усиление после внутривенного контрастирования, явное прорастание перикарда, легочной ткани, грудной стенки такую опухоль необходимо считать инвазивной.
При гиперплазии вилочковой железы форма железы не изменена, может быть двудольчатой или состоять из отдельных участков тимической ткани. Контур тимуса выпуклый, увеличена толщина. После контрастного усиления в отсроченную фазу отчетливо видна однородно накапливающая контраст гиперплазированная ткань тимуса.
Дифференциальная диагностика между гиперплазией и тимомой (рис.3-7) небольших размеров заключается в выявлении новообразования, локально выходящего за контур железы накапливающего контрастное вещество в разные фазы контрастирования отлично от неопухолевой ткани вилочковой железы.
Магнитно-резонансная томография в диагностике поражений вилочковой железы
Применение магнитно-резонансной томографии (МРТ) для исследования структур грудной клетки открыло новые перспективы в прижизненной диагностике многих заболеваний.
Пульсация сердца смещает средостение во время получения изображения, что снижает ценность МРТ. Поэтому синхронизация изображения с сердечным циклом улучшает визуализацию сердца и средостения.
Сосудистые структуры средостения хорошо визуализируются на МР-томограммах ввиду того, что сигнал от просвета сосудов практически отсутствует. Вилочковая железа внутри периваскулярного пространства легче выявляется на МР-томограммах, чем при КТ. Форма, размер, интенсивность сигнала зависит от возраста. У детей вилочковая железа имеет промежуточную интенсивность сигнала, равную интенсивности сигнала от мышц или лимфоузлов. У взрослых интенсивность сигнала от вилочковой железы выше вследствие жировой инволюции, хотя она у разных людей варьирует. Размеры железы у пациентов старше 30 лет, выявленные при МРТ, лучше коррелируют с операционными находками, чем выявленные при КТ. Это связано с лучшей визуализацией инволютивных изменений при МРТ. Хотя вилочковая железа обычно располагается кпереди от крупных сосудов, она может располагаться и ретровазально. Определение локализации вилочковой железы важно для выявления связи аберрантной железы с переднемедиастинальной тимусной тканью но идентификации интенсивности сигнала.
Естественной контрастности МР-томограмм как правило достаточно для получения необходимой диагностической информации. В отдельных случаях для повышения чувствительности и специфичности метода необходимо дополнительное контрастирование. Исследование внутренних органов, в том числе средостения, основываются на быстрой диффузии парамагнетиков из сосудистого русла в опухолевом очаге. В некротических очагах, где нет кровотока, усиление не наблюдается.
Получение хорошего изображения на МРТ вилочковой железы затрудняется дыхательными движениями. Современный подход к визуализации вилочковой железы предполагает исследование на задержанном дыхании. Контрастирование лучше позволяет дифференцировать солидную и кистозную опухоли. Это связано с тем, что кистозный компонент может содержать примеси белка и крови, искажающие сигнал как на Т1-зависимых, так и на Т2-зависимых изображениях. Полное отсутствие контрастирования доказывает мягкотканную природу образования.
Вилочковая железа на МР-изображениях
Форма и сигнал от вилочковой железы меняются с возрастом. Максимальный вес приходится на 12-19 лет, а затем начинается инволюция, представляющая собой замещение ее жировой тканью. Этот процесс отражается на МРТ, особенно, Т1-зависимых.
Нормальная ткань вилочковой железы достаточно хорошо узнаваема на стандартных МРТ по характерной форме, размеру и расположению. Критерии нормальной вилочковой железы включают отсутствие округлых мягкотканых образований > 7 мм; отсутствие выпуклого контура железы у лиц старше 19 лет, отсутствие дольчатости, отсутствие утолщения вилочковой железы (должен быть ≤ 1,3 см после возраста 20 лет)
Однако у подростков и в молодом возрасте она очень вариабельна по размерам и форме, кроме того, плотность ее на КТ и сигнал на МРТ могут быть схожими с опухолевыми поражениями, так как вилочковая железа еще полностью не заместилась жировой тканью. Следовательно, в некоторых случаях дифференциальная диагностика нормальной и опухолевой ткани может представлять сложности.
При гиперплазии отмечается повышение сигнала на противофазных изображениях с возвращением к норме после лечения.
Округлые, инкапсулированные и с четкими краями опухоли вилочковой железы обычно доброкачественные (тип А). Злокачественные варианты имеют неровный контур, кистозные и некротические компоненты, кальцинаты, а также сопровождаются лимфоаденопатией.
МР-заключение о наличии опухоли вилочковой железы обычно базируется на локальном увеличении железы, выявлении связи опухоли переднего средостения с железой. Интенсивность сигнала от опухоли чаще выше, чем от нормальной ткани железы. Большинство инкапсулированных опухолей дают гомогенный сигнал как на Т1, так и на Т2-изображениях. Инвазивные опухоли чаще негомогенные на Т2-зависимых изображениях.
Хорошая визуализация сосудов при МРТ с синхронизацией позволяет выявлять нечеткость их контуров при инвазии опухолью. Перикард на ЭКГ-синхронизированных изображениях выглядит как тонкая линия, низкой интенсивности толщиной менее 4 мм. При его инвазии возможно выявление прерывистости этой линии с замещением ее высокоинтенсивной опухолевой массой.
Кисты вилочковой железы обладают низкой интенсивностью сигнала на T1-зависимых изображениях и высокой на Т2-зависимых. Спонтанное кровотечение в кисту приводит к повышению сигнала на Т1-зависимых изображениях в связи с парамагнитным эффектом метгемоглобина.
Тимолипомы на Т1-зависимых изображениях выглядят как массы с высокой интенсивностью сигнала, что является отражением их жировой природы. Линейные полосы низкой интенсивности сигнала представлены резидуальной фиброзной стромой или тканью вилочковой железы, проходящей через тимолипому.
Фибромы вилочковой железы распознаются довольно легко, так как они дают низкую интенсивность сигнала как на Т1-, так и на Т2-зависимых изображениях.
От правильного выбора тех или иных методов исследования в каждом конкретном случае часто зависит успех лучевой диагностики. Поскольку количество этих методов достаточно велико (рентгенодиагностика, КТ, МРТ, УЗИ, ПЭТ-КТ) в практической деятельности необходимо руководствоваться принципом получения максимума информации при использовании минимума диагностических средств. Этот принцип предполагает использование того метода, который дает наибольший диагностический эффект в наиболее короткий срок.
МРТ СПб технически позволяет выполнять МРТ средостения, однако эта задача стоит редко и предпочтение отдается КТ. Исследование средостения при МРТ в СПб мы проводим как исключение, так как методика исследования требует кардиосинхронизации. Использован наш опыт ГМПБ №2, и работы на аппарате с открытым МРТ.