Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
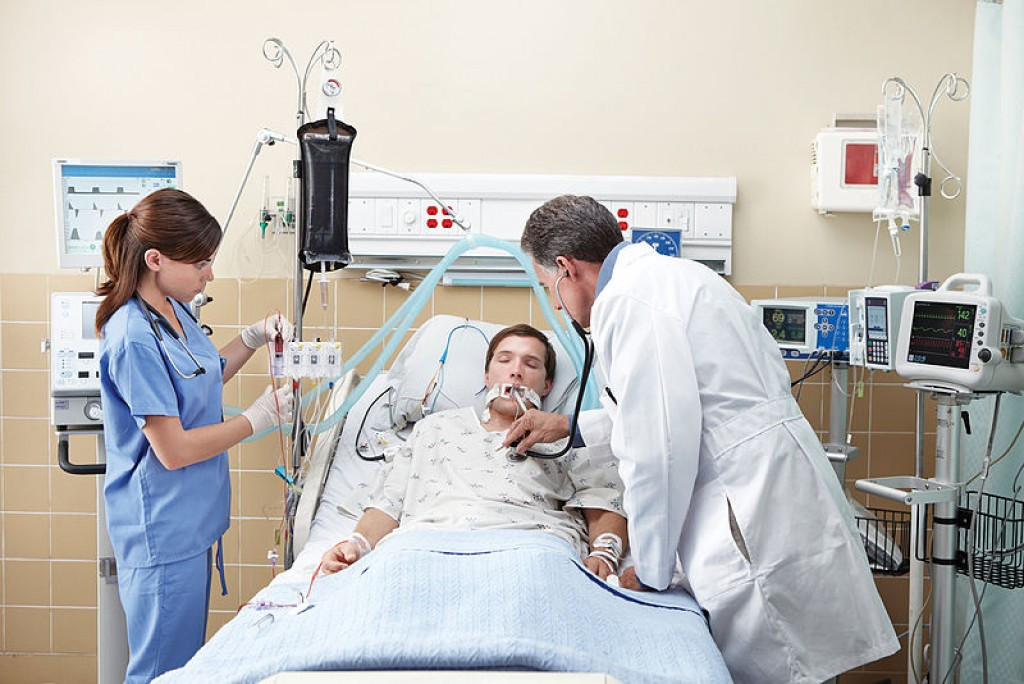
К искусственной вентиляции легких (ИВЛ) прибегают для оказания помощи пациентам с острой или хронической дыхательной недостаточностью, когда больной не может самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода и выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, а также во время хирургических операций под общим наркозом.
Что такое ИВЛ?
Искусственная вентиляция в общем виде представляет собой вдувание газовой смеси в легкие пациента. Процедуру можно проводить вручную, обеспечивая пассивный вдох и выдох путем ритмичных сжиманий и разжиманий легких или с помощью реанимационного мешка типа Амбу. Более распространенной формой респираторной поддержки является аппаратная ИВЛ, при которой доставка кислорода в легкие осуществляется с помощью специального медицинского оборудования.
Показания к искусственной вентиляции легких
Искусственная вентиляция легких проводится при острой или хронической дыхательной недостаточности, вызванной следующими заболеваниями или состояниями:
Инвазивная вентиляция легких
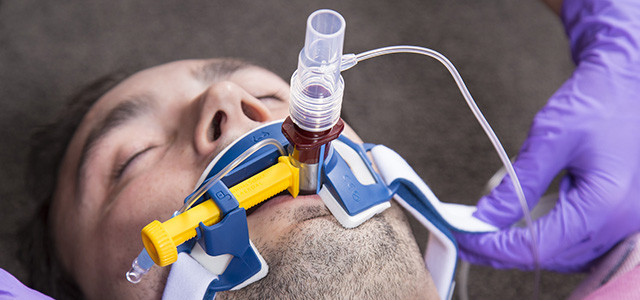
Эндотрахеальная трубка вводится в трахею через рот или через нос и подсоединяется к аппарату ИВЛ
При инвазивной респираторной поддержке аппарат ИВЛ обеспечивает принудительную прокачку легких кислородом и полностью берет на себя функцию дыхания. Газовая смесь подается через эндотрахеальную трубку, помещенную в трахею через рот или нос. В особо критических случаях проводится трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
Инвазивная вентиляция обладает высокой эффективностью, но применяется лишь случае невозможности помочь больному более щадящим способом, т.е. без инвазивного вмешательства.
Кому и когда необходима инвазивная ИВЛ?
Подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Ввиду этого пациента, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов.
Инвазивная вентиляция легких отличается высокой эффективностью, однако интубация предполагает введение пациента в медикаментозную кому. Кроме того, процедура сопряжена с рисками.
Традиционно инвазивную респираторную поддержку применяют в следующих случаях:
Как работает аппарат инвазивной ИВЛ?
Принцип работы приборов для инвазивной ИВЛ можно описать следующим образом.
Особенности оборудования для инвазивной вентиляции
Оборудование для инвазивной вентиляции легких имеет ряд характерных особенностей.
Неинвазивная вентиляция легких
За последние два десятилетия заметно возросло использование оборудования неинвазивной искусственной вентиляции легких. НИВЛ стала общепризнанным и широко распространенным инструментом терапии острой и хронической дыхательной недостаточности как в лечебном учреждении, так и в домашних условиях.
Одним из ведущих производителей медицинских респираторных устройств является австралийская компания ResMed
НИВЛ — что это?
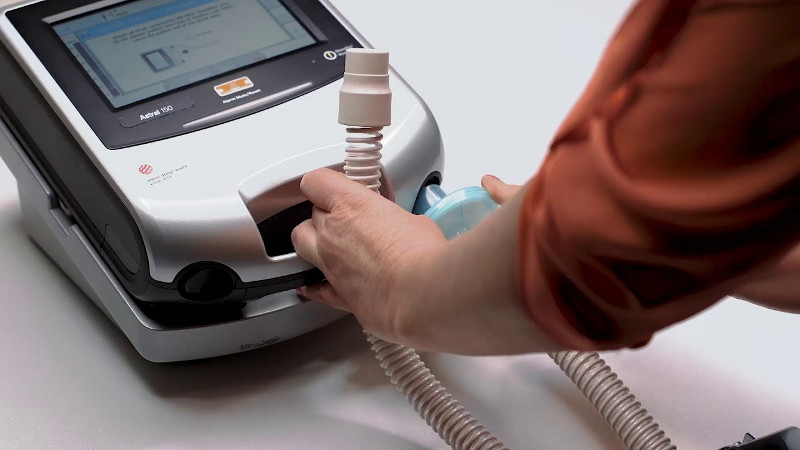
Неинвазивная вентиляция легких относится к искусственной респираторной поддержке без инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки) с использованием различных известных вспомогательных режимов вентиляции.
Оборудование подает воздух в интерфейс пациента через дыхательный контур. Для обеспечения НИВЛ используются различные интерфейсы – носовая или рото-носовая маска, шлем, мундштук. В отличие от инвазивного метода, человек продолжает дышать самостоятельно, но получает аппаратную поддержку на вдохе.
Когда применяется неинвазивная вентиляция легких?
Ключом к успешному использованию неинвазивной вентиляции легких является признание ее возможностей и ограничений, а также тщательный отбор пациентов (уточнение диагноза и оценка состояния больного). Показаниями для НИВЛ являются следующие критерии:
Неинвазивная медицина в нейромышечных патологиях
Статья (doctor.kz)
Неинвазивные методы лечения заболеваний пока не очень широко распространены, хотя на практике они являются и более выгодными с экономической точки зрения, и более гуманными по отношению к пациенту. Почему это так, мы разбирались вместе с профессором неврологии, доктором медицинских наук Джоном Робертом Бахом.
Как развивается описание и изучение заболеваний?
Сейчас мы обнаруживаем множество генетических отклонений, которые объясняют появление самых разных заболеваний: мышечной дистрофии тазового и плечевого пояса, миодистрофии Ландузи ― Дежерина, бокового амиотрофического склероза. То есть мы не находим новых заболеваний, а понимаем механизмы уже известных. Оказывается, что каждое из них, ранее считавшееся отдельным заболеванием, на самом деле является множеством заболеваний, которые связаны с различными генетическими проблемами.
В сфере исследования заболеваний осталось еще очень много нерешенных вопросов. Нам все еще неизвестны все генетические ошибки, которые вызывают эти заболевания. Мы обнаружили порядка 20 или 30% мутаций, вызывающих боковой амиотрофический склероз, и примерно столько же мутаций, связанных с мышечной дистрофией. Дистрофия Дюшенна и дистрофия Беккера частично изучены: нам известен отсутствующий белок или где ошибка в его гене. Помимо названных, есть и множество других, более редких заболеваний, изучение которых нам только предстоит.
Как реализуются подобные исследования?
Подобными исследованиями в США занимаются национальные институты здравоохранения, а также различные университеты. В лабораториях исследуются образцы крови: выделяется ДНК, а в генах ищется ошибка. Применяют также и методы моделирования, но модели, используемые в таких случаях, не компьютерные, а животные. Ученые могут создавать генетические ошибки у животных (мышей, куриц, кроликов, собак) и исследовать их, тестировать на них лекарства.
Важно понимать, что тестирование лекарств на животных чаще всего дает лучшие результаты, чем на людях. Возможно, это связано с тем, что человеческий организм устроен сложнее. Наши гены гораздо длиннее, и, если в лаборатории удалось заместить дефектный ген мыши, это вовсе не значит, что таким же образом получится исправить ген, пораженный дистрофией Дюшенна, у человека.
Какие основные направления исследований в области заболеваний существуют сейчас?
Определенно, это разработка лекарств. Например, для лечения спинальной мышечной атрофии (СМА) первого типа разработали нусинерсен (фармакологическая компания зарегистрировала его под названием «Спинраза»). СМА ― это генетическая болезнь, при которой младенцы рождаются полностью парализованными. Нусинерсен делает их значительно сильнее: в результате его применения многие из таких детей могут сидеть, переворачиваться или даже стоять.
Этот препарат исправляет РНК, заставляет ее продуцировать правильный белок. Сейчас мы готовы утверждать, что этот препарат эффективен не только при СМА первого типа, но второго и третьего тоже.
Что поражается больше при заболеваниях: нервы или мышцы?
заболевания ― это либо миопатии, то есть мышечные заболевания, либо болезни нижних мотонейронов, например СМА, либо болезни верхних мотонейронов, например болезнь Лу Герига (хотя это состояние предполагает и поражение нижних мотонейронов тоже).
При миопатии и болезнях нижних мотонейронов у пациентов отсутствует тонус. При болезнях верхних мотонейронов у них наблюдается спастичность. При болезни Шарко возникают случаи, в которых трахеостомии нельзя избежать. Спазмы могут перекрывать трахею таким образом, что слизистый секрет не сможет выходить наружу. Тогда пациент начинает задыхаться, с трудом потребляет кислород, и ему действительно нужна дыхательная трубка.
При СМА и других миопатиях такого не бывает. Поэтому ни один из моих пациентов с дистрофией Дюшенна, мускульной дистрофией или миопией не проходил через трахеостомию. Таким образом, трахеостомию я рассматриваю как крайнюю меру, применять которую стоит в особых случаях. Но большинство докторов практикует ее повсеместно, с чем я в корне не согласен.
Вы практикуете неинвазивные методы лечения нейромышечных патологий. Какие преимущества они предлагают?
Неинвазивные методы используются для вспомогательной вентиляции легких. Благодаря им нам удается избежать хирургического вмешательства: они заменяют трахеостомию ― операцию, при которой для обеспечения дыхания в трахею пациента вводится трубка. Несмотря на то что этот метод показал себя успешно, он все еще не заменил трахеостомию повсеместно. Да, он существенно облегчает жизнь пациентов и их семей, но он также требует значительно больший объем подготовительной работы со стороны врачей. Им приходится обучаться новым техникам за очень короткое время, поэтому многие предпочитают уже проверенный метод трахеостомии.
В США существует 166 тысяч кодов в классификаторе медицинских процедур. Есть коды для трахеостомии, бронхоскопии, удаления желчного пузыря. Есть даже код для процедур, оказываемых в результате укуса черепахи, но нет кода для того, что делаю я, ― экстубирования пациента и переведения его на неинвазивные техники поддержки дыхания.
Можно ли сравнить эффекты от инвазивных и неинвазивных техник облегчения состояния пациентов при нейромышечных заболеваниях?
Четыре из пяти пациентов, прошедших через трахеостомию, умирают последствий такого вмешательства при искусственной вентиляции легких. А среди пациентов, с которыми я работаю, применяя неинвазивные техники, есть те, которым уже больше шестидесяти. Они не сталкиваются ни с какими респираторными проблемами и не нуждаются в госпитализации. Некоторые из них даже работают, и это при том, что они парализованы ниже шеи. Контроль за своим состоянием не вызывает у них особых проблем. Они помещают во рту специальную трубку, которая проталкивает воздух в их дыхательные пути несколько раз в минуту. Это довольно просто, особых инструкций врачей пациентам не требуется. По ночам же используется назальная вентиляция.
А где еще в мире используются подобные подходы?
В США и Канаде есть еще несколько специалистов, которые применяют эти техники. В Португалии есть передовой медицинский центр, где тоже с таким же успехом применяются неинвазивные техники. Похожие центры есть и в других странах. В Японии работает доктор Юка Исикава, в крупном центре по исследованию и лечению мышечной дистрофии Дюшенна. Пациентам гарантируется проживание в нем, так что она имеет полный контроль над их медицинским обеспечением. С 1993 года они полностью перешли на неинвазивную поддержку, после этого средняя продолжительность жизни пациентов возросла на десять лет. Мне не удается проследить такую динамику, потому что среди моих пациентов нет тех, которые прошли через трахеостомию. В ее центре такие были, потому что до 1993 года трахеостомия применялась повсеместно. Так, у доктора Исикавы была возможность сравнить эти два подхода, чему она посвятила одну из недавних публикаций.
Я работаю и с детьми, и со взрослыми, но большинство врачей специализируются лишь на одной из этих групп, потому что с обеими работать довольно тяжело. Проблема состоит еще и в кооперации с другими специалистами. Если пациент, применяющий неинвазивные техники, вдруг оказывается в больнице, его интубируют. Чтобы экстубировать его, вернуться к неинвазивной вентиляции, нужно согласие врача. Они далеко не всегда оказываются знакомы с такими методами и настаивают на трахеостомии ― кооперации не получается. Таким образом, применение неинвазивных техник предполагает целый ряд сложностей. В определенном смысле это тоже одна из причин их узкого распространения.
КУ «Межобластной Центр Медицинской Генетики и Пренатальной Диагностики имени П.Н. Веропотвеляна» ДОС
г. Кривой Рог,
пл. Освобождения 3А
Инвазивная пренатальная диагностика и неинвазивные пренатальные тесты
Пренатальная или дородовая диагностика наследственных и врожденных болезней – это комплексная быстроразвивающаяся область медицины, целью которой является выявление пороков развития плода, диагностика хромосомных (аномалии количества и структуры хромосом) и моногенных (изменение структуры гена) болезней, а также опасных для плода внутриутробных инфекций. Пренатальная диагностика позволяет получить прямой ответ на вопрос о здоровье будущего ребенка.
Методы пренатальной диагностики подразделяют на скрининговые, неинвазивные и инвазивные.
В чем сущность инвазивных методов пренатальной диагностики. Инвазивные методы позволяют получать клетки и ткани плода и\или провизорных органов (хориона, плаценты). Выбор метода определяется сроком беременности, в зависимости от которого используются различные ткани (ворсины хориона, амниотическая жидкость либо пуповинная кров). Цель при этом одна – исключить хромосомную или моногенную патологию у плода. Забор материала производится преимущественно трансабдоминально (через брюшную стенку) под контролем ультразвука, что обеспечивает безопасность выполнения манипуляции. Специалисты лабораторий нашего центра исследуют полученный материал различными лабораторными методами (цитогенетическими, молекулярно-генетическими, биохимическими), в зависимости от цели обследования.
Проводить ли инвазивную пренатальную диагностику решает сама женщина, врач может только дать свои рекомендации. Беременным, находящимся в группе риска, следует пройти консультацию генетика. Квалифицированный специалист оценит риск, даст прогноз, рекомендации и обязательно учтет противопоказания к проведению инвазивной диагностики.
При необходимости проведения дородовой диагностики пациентке следует записаться на предварительную консультацию к врачу ультразвуковой диагностики (УЗД) по телефону (0564)92-49-60, 92-38-37. На консультацию необходимо предъявить обменную карту и результаты раннее проведенных ультразвуковых исследований (УЗИ).
Анализ хромосомного набора клеток ворсин хориона, плаценты, культуры клеток амниотической жидкости позволяет практически в 99% случаев выявить хромосомные аномалии у плода и скорректировать дальнейшее ведение беременности. Благодаря современным методам было установлено, что множество тяжелых врожденных болезней детерминируется нарушениями структуры хромосом или их количества в клетке.
Самая известная и наиболее распространенная хромосомная аномалия – синдром Дауна, тяжелая врожденная патология, характеризующаяся умственной отсталостью, нарушениями иммунитета, аномалиями развития сердца (в 50% случаев) и целым рядом других отклонений, что обусловлено присутствием лишней 21 хромосомы в кариотипе пациента.
Инвазивные внутриматочные вмешательства используются также для молекулярно-генетической диагностики моногенных болезней. С этой целью выполняются все виды инвазивных процедур, но в отличие от цитогенетической пренатальной диагностики исследуется не кариотип (хромосомный набор) плода или провизорных органов, а последовательность интересующего гена или маркирующие его районы.
а) исключения ХА плода:
1. Возраст беременной женщины – 40 лет и старше. Так, синдром Дауна выявляется примерно в 1 случае из 700 новорожденных в популяции в целом, а у женщин старше 35 лет – примерно 1 на 250 рождений, в 40 лет – 1 на 100, а в 45 лет – 1 на 20. Подобная ситуация характерна и для некоторых других ХА.
2. Наличие в анамнезе у предыдущего ребенка (детей):
а) синдрома Дауна или других ХА;
б) либо наличие множественных врожденных пороков развития (не кариотипированных).
3. Ультразвуковые маркеры ХА у плода (обнаруженные при этой беременности).
4. Сбалансированная хромосомная перестройка (транслокация, инверсия) или мозаичный кариотип (наличие клеточного клона с аномальным числом хромосом) у кого-либо из родителей.
5. Высокий риск рождения ребенка с синдромом Дауна (трисомии 21), с синдромом Эдвардса (трисомии 18), синдрома Патау (трисомии 13) по результатам биохимического скрининга маркерных сывороточных белков, комбинированного скрининга I триместра или неинвазивных пренатальных тестов (NIPT). (Рис. 1).
Рис.1. Комбинированный пренатальный скрининг в І тр.беременности.
б) диагностики ряда наследственных моногенных болезней (наиболее распространенных мутаций, вызывающих фенилкетонурию, муковисцидоз, гемофилию А, нейросенсорную глухоту и др.);
в) диагностики отдельных возбудителей внутриутробной инфекции – цитомегаловирус, герпес, парвовирус В-19, токсоплазма, способных вызывать тяжелые поражения плода, вплоть до его гибели;
г) определение резус-принадлежности плода;
д) дифференциальной диагностики врожденной патологии, сопровождающейся отсутствием желчного пузыря у плода – агенезия желчного пузыря (с благоприятным прогнозом) и биллиарная атрезия (с неблагоприятным для жизни прогнозом).
После прохождения скринингового комбинированного комплексного исследования на ХА все беременные делятся на три группы: группу низкого риска по ХА у плода (их, безусловно, большинство), группу среднего риска и группу высокого риска.
Программа рассчитывает индивидуальные риски по трем, наиболее частым анеуплоидиям, т.е. ХА (термин хромосомные болезни – старое название, которое является не совсем корректным):
* трисомия по 21 хромосоме (синдром Дауна)
* трисомия по 18 хромосоме (синдром Эдвардса)
* трисомия по 13 хромосоме (синдром Патау).
К среднему риску относится вероятность наличия ХА у плода от 1:101 до 1:999. В таких случаях если при УЗИ у плода обнаруживаются дополнительные маркеры ХА, то, как правило, это повышает риск анеуплоидии и рекомендуется проведение инвазивной пренатальной диагностики. (При среднем риске ХА по результатам комбинированного скрининга в 11-14 недель беременности и отсутствии УЗ-маркеров ХА, необходимо проведение второго биохимического скрининга в сроке от 16 до 19 недели беременности с повторным расчетом риска ХА).
К низкому риску относится вероятность ХА у плода 1:1000 и менее. При отсутствии характерных УЗ маркеров ХА, проведение инвазивной пренатальной диагностики не требуется (также не требуется проведение биохимического теста во II триместре беременности, который обычно проводится с 16 до 19 недель гестации).
На сегодняшний день в мире не разработано диагностического метода, позволяющего получить для исследования клетки плода, не выполняя инвазивного внутриматочного вмешательства.
В последние годы в мире стал широко применяться метод неинвазивного пренатального тестирования, основанного на молекулярно-генетическом исследовании клеток плода, попадающих в кровоток матери. Секвенирование сыворотки крови матери для НИПТ основывается на том, что в ней содержится как ДНК матери, поступающая из ее костного мозга, так и свободно циркулирующая ДНК плода, источником которой являются апоптозные клетки трофобласта (из которого развивается плацента).
Рис.2. Неинвазивный пренатальный тест свободно-циркулирующей ДНК плода в кровотоке матери.
Фетальные клетки попадают в кровоток матери в соотношении 1 на 1 млрд.материнских. Концентрация внеклеочной ДНК плода в крови беременных возрастает с увеличением срока гестации. Метод неинвазивного исследования свободной ДНК (НИПТ) плода, содержащейся в крови матери, выполняется с 9-10 недели беременности, несмотря на высокий показатель детекции ХА с помощью НИПТ, достигающий 99,1-99,9%, этот метод не является диагностическим. Это метод – скрининговый, предлагается беременным со средним риском ХА по результатам комбинированного скрининга или вместо него Беременным с высоким риском ХА по результатам комбинированного ультразвукового и биохимического теста в І триместре показана инвазивная пренатальная диагностика.
По результатам НИПТ также разделяют беременных женщин в группу низкого и высокого риска с последующим предложением взятия плодного материала при высоком риске определенных ХА для постановки ДИАГНОЗА, т.е. если в результате НИПТ получена высокая вероятность ХА, то необходимо проведение инвазивной пренатальной диагностики для подтверждения диагноза.
Эти диагностические процедуры различаются по срокам их проведения, технике, по особенностям дальнейшего лабораторного исследования материала.
Основные инвазивные методы подразделяют на хорионбиопсию/плацентобиопсию, амниоцентез, кордоцентез.
При помощи специального приспособления (Рис.5 а,б) обеспечивается вакуум в шприце, облегчающий попадание в просвет иглы нескольких ворсинок хориона.
Материал берется сразу в специальную среду для оптимизации последующей лабораторной обработки. Возможность получения материла при первой попытке 96-99%, может зависеть от определенных индивидуальных факторов (атипичное положение матки, миоматозные узлы, аномалии развития матки, ожирение и др.), затрудняющих проведение процедуры. После выполнения процедуры сразу же проводится макроскопическая оценка количества и качества полученных ворсин трофобласта (Рис. 6).
При получении недостаточного количества материала при первой попытке процедуру можно повторить без существенного дополнительного риска прерывания беременности.
Риск осложнений (самопроизвольное прерывание беременности) после биопсии хориона составляет около 1,0%.
Следует отметить, что препараты хромосом клеток ворсин хориона и плаценты по качеству несколько уступают препаратам, полученным из клеток амниотической жидкости, это касается только диагностики структурных перестроек хромосом, встречающихся довольно редко, и не влияет на возможность обнаружения количественных хромосомных аномалий – регулярных трисомий, моносомий, триплоидий.
Примечание:
Кроме трансабдоминального доступа существует метод трансвагинальной биопсии хориона, выполняемый с помощью специальной канюли-катетера (Рис. 7) (также реализуемый в нашем центре, как альтернативный подход). В последнее время он не находит в мире широкого применения.
Нужно отметить, что в целом риск всех перечисленных осложнений невелик: он составляет не более 1% и не превышают популяционный риск потери беременности, который составляет 15-20%.
Рис.8а
Рис.8б
Рис.8в
что для плода является безопасным (этот объем восполняется в ближайшие часы после процедуры). Кроме самой околоплодной жидкости в шприц также попадает и небольшое количество клеток плода (слущенный эпителий), которые также подвергаются исследованию. Возможность получения материала при первой попытке более 99%. Результат анализа после амниоцентеза получают через 2 недели (для выполнения требуются специальные питательные среды, так как полученных клеток мало и им необходимо размножиться при культивировании в специальном СО2-инкубаторе). (Рис.9 а,б)
Рис.9а
Рис.9б
Среди возможных осложнений – угроза прерывания беременности, подтекание околоплодных вод, кровянистые выделения из половых путей, утяжеление течения резус-конфликта. Вероятность осложнений при этом исследовании меньше, чем при проведении биопсии хориона/плаценты и составляет менее 0.5%.
Кордоцентез – забор крови из пуповины плода. Забор материала проводится путем прокола передней брюшной стенки беременной (под контролем УЗИ) и получения пуповинной крови из вены пуповины (Рис.10 а,б, в ).
Рис.10а
Рис.10б
Рис.10в
Исследование проводят не ранее 18-й недели, обычно после 20 недели беременности. При кордоцентезе можно выполнить практически все анализы, которые можно сделать из обычного анализа крови (гормональное обследование, биохимические показатели, инфекции, иммунологические состояния и др.), а также, как и все другие инвазивные методы, помогает выявить генные и хромосомные болезни. Данный метод используют не только как диагностическую процедуру, но и как лечебную – для введения лекарственных средств, внутриутробного переливания крови плоду, например, при тяжелом резус-конфликте и развитии гемолитической анемии плода. (Этот метод также выполняется в нашем центре (Рис. 11) и впервые был выполнен в Украине в 2011 году – именно в нашем учреждении).
Осложнением процедуры также может стать прерывание беременности. Риск около 2%. У плодов с некоторыми аномалиями развития и выраженной водянкой, риск прерывания беременности и гибели плода составляет 5%. В нашей лаборатории цитогенетический анализ лимфоцитов крови выполняется от 7 до 10 дней.
Обращаем ваше внимание на то, что сроки проведения процедур строго регламентированы.
Проведение ранней аспирации ворсин хориона (до 11 нед.) и раннего амниоцентеза (до 16 нед.) сопряжены с высокими рисками осложнений в виде нарушения анатомического строения ребенка (пороки развития конечностей) и респираторного дистресс–синдрома в дальнейшем (нарушение созревания тканей легких плода, что приводит затем к серьезным дыхательным расстройствам у новорожденного).
Инвазивные процедуры выполняются специалистом, прошедшим специальное обучение и имеющим достаточный опыт, при участии врача ультразвуковой диагностики. В коммунальном учреждении «Межобластной центр медицинской генетики и пренатальной диагностики имени П.Н. Веропотвеляна»Днепропетровского областного совета» инвазивную диагностику проводят:
Веропотвелян Николай Петрович – Заслуженный врач Украины, доктор медицинских наук, врач-эксперт в области медицины плода, врач высшей категории по специальностям: медицинская генетика, акушерство и гинекология, ультразвуковая диагностика организация и управление охраной здоровья. Владеет всеми методами диагностических инвазивных вмешательств при беременности: аспирация ворсин хориона/плаценты (забор ворсин), амниоцентез (забор околоплодных вод), кордоцентез (забор пуповинной крови) и отдельными методами фетальной терапии/малоинвазивной хирургии (внутриутробная гемотрансфузия, пункция/аспирация/дренирование кистозных образований у плода) по показаниям.
Более 35 лет назад, в начале 80-х годов ХХ века им впервые внедрены инвазивные методы пренатальной диагностики в нашем центре. На сегодняшний день им проведено более 10 тысяч таких пренатальных операций.
Бондаренко Алла Алексеевна – специалист по ультразвуковой диагностике, врач УЗД высшей категории, заведующая клиническим отделом ультразвуковой и функциональной пренатальной диагностики и медицины плода. Осуществляет основные виды инвазивных пренатальных манипуляций/процедур. Стаж работы в этой около 20 лет.
Веропотвелян Николай Петрович
Бондаренко Алла Алексеевна
Ультразвуковую навигацию (УЗ-контроль) проведения инвазивной пренатальной диагностики в нашем центре также выполняют врачи ультразвуковой диагностики высшей категории Воленко Наталья Викторовна, Кожух Наталья Сергеевна, имеющие более чем 20-летний опыт в этой области.
Нужна ли госпитализация для проведения диагностической инвазивной манипуляции?
Все методы инвазивных манипуляций (аспирация ворсин хориона, плацентоцентез/кордоцентез/амниоцентез) проводятся при кратковременной однодневной госпитализации в стационар в условиях операционно-диагностического блока пренатальной диагностики и медицины плода, включающего две операционные, палаты для пребывания пациентов и другие служебные помещения. Каковы меры безопасности проведения инвазивных пренатальных диагностических процедур/манипуляций?
Обязательно соблюдаются элементарные правила асептики и антисептики: обработка кожи живота антисептическим раствором, использование стерильного белья, одноразовых стерильных перчаток, одноразовой стерильной иглы для пункции. Все эти обязательные мероприятия сводят вероятность каких-либо инфекционных осложнений практически к нулю.
Операционная центра оснащена самым современным оборудованием, что также способствует снижению риска осложнений. При проведении инвазивных методов пренатальной диагностики всегда проводится ультразвуковое исследование для контроля движения пункционной иглы с целью безопасности и недопущения повреждения плода.
Есть ли необходимость анестезии (обезболивания) при выполнении инвазивных методов пренатальной диагностики?
При проведении процедур обычно не требуется премедикации (применения специальных медикаментов) и анестезии. Использование медикаментов до, во время, либо после процедуры не является обязательным, их применение допускается при сниженном болевом пороге по желанию пациентки и в каждом случае решается индивидуально.
Сколько времени длится инвазивная пренатальная диагностическая манипуляция (процедура)?
Непосредственно процедура аспирации ворсин хориона/плаценты и амниотической жидкости длится всего около 1 минуты. (Длительность последующих лабораторных исследований составляет от нескольких дней до 2-х недель).
Беременных часто пугают осложнениями после процедуры забора материала для дородовой диагностики. Под послеоперационными осложнениями понимают угрожающие состояния, вплоть до самопроизвольного прерывания беременности в течение 10-14 дней. И хотя риск осложнений крайне низок, беременная женщина должна быть информирована о возможных осложнениях инвазивного метода исследования. Инвазивные вмешательства проводятся при наличии добровольного информированного согласия беременной, под контролем УЗИ.
б) Хотим еще раз отметить, что риск осложнений беременности (прерывание беременности или гибель плода) после инвазивной диагностики не превышает популяционный риск прерывания беременности.
Противопоказания к проведению инвазивной диагностики бывают абсолютные (когда проводить манипуляцию нельзя) и относительные (риск осложнений выше, чем общепринятый).
К абсолютным противопоказаниям относят: гипертермию (повышение температуры >370С), острый /подострый инфекционный/воспалительный процесс, хориоамнионит, клинические проявления угрозы прерывания беременности, кровомазания/кровотечение, выраженную некоррегированную истимико-цервикальную недостаточность, пролабирование амниона в цервикальный канал, явное подтекание околоплодных вод, обширные диссеменированные, инфекционные заболевания кожи передней брюшной стенки/промежности (гнойничковая сыпь, герпетические высыпания); СПИД, туберкулез, сифилис, а также мертвый плод.
К относительным противопоказаниям относят: множественные миоматозные узлы, пороки развития матки, чревосечения п/о рубцы на передней брюшной стенке, выраженный спаечный процесс в малом тазу, некоторые хронические болезни матери в стадии ремиссии, ИЦН (в т.ч. после оперативной коррекции, локальные инфекционные заболевания кожи передней брюшной стенки,) невынашивание в анамнезе, ВИЧ – инфекции. (При высоком риске хромосомной/генной патологии – относительные противопоказания не являются категорическим препятствием для проведения инвазивной пренатальной диагностики).
1. Особенности анатомического положения матки (отклонение матки кзади)
2. Расположение хориона по задней стенке, без перехода на боковые поверхности, когда невозможно выполнить аспирацию клеток, не заходя в амниотическую полость,
3. Выраженное нарушение жирового обмена (ожирение)
4. Множественная миома матки.
5. Многочисленные послеоперационные рубцы на передней стенке живота.
Получение материала для дородовой диагностики в нашем центре проводится по вторникам и четвергам. При выявлении хромосомной / моногенной патологии или внутриутробной инфекции пациентке предоставляется консультация врача-генетика для получения своевременного прогноза в связи с поставленным диагнозом.
— Группа крови, резус-фактор;
— кровь на RW, ВИЧ, гепатиты (длительность действия 3 месяца);
— общий анализ крови (гемоглобин, лейкоциты, СОЭ), длительность действия 10 дней;
— анализ мазка на степень чистоты вагинального содержимого.
Перед проведением инвазивной пренатальной диагностики необходимо обязательно проконсультироваться с врачом-генетиком, обсудив вопросы показаний, противопоказаний, возможностей лабораторного анализа и сроков его проведения. Все эти вопросы вы ОБЯЗАТЕЛЬНО должны обсудить с врачом генетиком до проведения процедуры, взвесив все «за» и «против» того или иного метода, выбрать оптимальный для вас метод инвазивной пренатальной манипуляции и лабораторной диагностики в зависимости от показаний и ультразвуковых находок, чтобы при выполнении инвазивной процедуры четко понимать какой вид исследования в дальнейшем вы хотели бы получить.
Перед проведением инвазивной пренатальной диагностики еще раз ознакомьтесь с основными положениями и особенностями проведения той или иной инвазивной манипуляции и подпишите добровольное информированное согласие на ее проведение. После проведения процедуры пациентка получает справку или больничный лист (по-необходимости). Перед выпиской пациентке проводится контрольное УЗИ. После получения результата пренатального лабораторного (цитогенетического, молекулярно-генетического, биохимического) исследования выдается заключение на официальном бланке центра.
Мы надеемся, что эта информация поможет Вам лучше понять, для чего проводятся инвазивные пренатальные процедуры, и, возможно, преодолеть тот естественный страх перед манипуляцией, который вызывает неизвестность и те непрофессиональные сведения, получаемые Вами из немедицинских источников и ресурсов интернета.
В отличие от других медицинских учреждений (как муниципальных, так и частных коммерческих), выполняющих инвазивную пренатальную диагностику, только у нас для всех пациенток (особенно далеко проживающих), предоставлена возможность остаться в стационаре под круглосуточным наблюдением наших сотрудников. При этом оказывается вся необходимая медицинская помощь и предоставляется питание. Это позволит снизить все возможные неудобства и осложнения до минимума.