Неходжкинская лимфома
Многие виды рака могут курсировать и метастазировать по лимфатической системе, но только лимфомы зарождаются там. Таким образом, лимфома считается онкологическим заболеванием иммунной системы человека.Она приводят к увеличению лимфоузлов и поражают разные внутренние органы. Также для лимфомы характерно образование плотной опухоли.
В современной классификации выделяют 2 подтипа: Лимфома Ходжкина — это рак лимфатической системы. Все остальные злокачественные лимфомы называют Неходжкинские.
Неходжкинская лимфома (НХЛ) — это группа онкологических заболеваний лимфатической системы, которая имеет злокачественный характер. Чаще всего идет поражение одного из лимфоузлов и далее распространяется по всему телу. Код МКБ С85.
Лимфома Ходжкина составляет не больше 10% всех лимфом, другие 90%, это неходжкинские лимфомы. (https://www.sciencedirect.com/science/article/abs/pii/S0140673612606059)
Термин “неходжкинская”, означает только то, что это точно не болезнь Ходжкина, это вся остальная, большая группа лимфом. Главным отличием этих заболеваний является наличие в крови аномальной клетки Рида-Штернберга, которая присутствует только при лимфоме Ходжкина. Основной причиной разделения является разные методы лечения и исход.
Причины и факторы риска развития
У неходжкинских лимфом, нет одной общей причины, так как это целая группа заболеваний, то и причин может быть много.
Изменение на генетическом уровне.
В связи с биотехническим прогрессом и развитием генетики, сегодня ученые достигли больших успехов в определении предрасположенности к развитию НХЛ. В организме человека существуют гены, которые стимулируют клетки постоянно расти и делиться, а в то же время, другие гены контролируют деление этих клеток. Бывают случаи, когда происходят мутация в этих генах, что и нарушает их работу.
Иногда эта мутация передается от родителей по наследству. Но все же чаще всего изменения связанные с НХЛ, приобретаются в течении жизни под действием различных факторов:
— Контакт с радиационным или магнитным излучением;
— Химические вещества, что попадают в организм в больших количествах.
И сегодня ученые уже достаточно много изучили о мутациях в генах, связанных с НХЛ, что позволяет определять точный вид лимфомы и соответственно лечение. Но все же еще очень много работы и исследований ждет впереди.
Одним из ярких примеров является фолликулярная лимфома. В ее клетках происходит мутация в 14 и 18 хромосомах, котрые имеют в себе онкоген BCL-2. Именно он не позволяет клетке умереть и выйти из организма, что приводит к ее аномальному росту и как следствие лимфоме. (https://www.cancer.org/cancer/non-hodgkin-lymphoma/causes-risks-prevention/what-causes.html)
Поражение иммунной системы
Лимфома, это заболевание иммунной системы, поэтому любые изменения и сбои в ее работе могут привести к ее развитию.
Сюда относят людей с постоянными хроническими инфекциями, или некоторыми вирусами: Вирус Эпштейн-Барра, Вирус Т-клеточного лейкоза, гепатиты.
Следующей категорией причин, являются иммунодефицитные заболевания. Еще в 1987 году Центр по контролю и профилактике заболеваний (CDC) внес СПИД, как предиктор образования онкологических заболеваний, в том числе и большой риск появления НХЛ.
И конечно же аутоиммунные заболевания, когда иммунная система атакует собственный организм, это не может хорошо сказаться на общей ее работе. Такие заболевания как синдром Шегрена, ревматоидные артриты и волчанка, могут привести к развитию лимфом.
Факторы риска, что провоцируют развитие НХЛ
К таким факторам относят общепринятые онкопровоцирующие факторы:
Какие бывают неходжкинские лимфомы?
Сегодня ученые выделяют два типа неходжкинских лимфом, которые связаны с их происхождением:
В 2016 году, ВОЗ пересмотрела полную классификацию НХЛ, и теперь туда включены более 60 подтипов. Она считается наиболее точной и информативной, так как там учтено все: генотипы, иммунофенотипы и много других характеристик опухоли.
При этом НХЛ из В-лимфоцитов встречаются в 85-90% случаев, и только 10-15% припадает на Т-лимфоциты и NK-лимфоциты. (https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(12)60605-9/fulltext)
Отдельно стоит выделить клиническую классификацию за течением опухоли.
— Индолентная. Медленное распространения, поражается костный мозг, печень и селезёнка. Чаще всего пациенты живут долго, иногда даже без лечения.
— Агрессивная. Резкое проявление, с быстрым ухудшением общего состояния организма, часто наблюдаются метастазы. Без лечения, пациент может прожить до нескольких лет, но они легко поддаются общепринятым принципам лечения.
Дополнительно, НХЛ условно разделяют за локализацией опухоли:
— НХЛ желудка или кишечника;
— НХЛ головного мозга;
— НХЛ грудной клетки.
Классификация стадирования Лугано, используется для того, чтобы врач мог понять степень распространения рака.
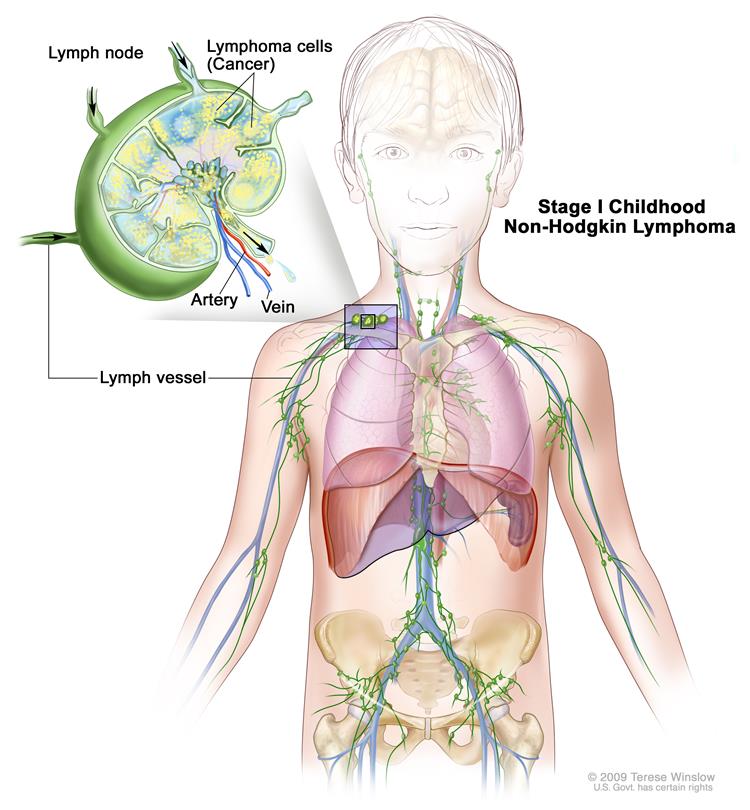
Первая стадия
Наличие одного пораженного лимфоузла или одного внутреннего органа.
Вторая стадия
Лимфома обнаружена в двух и более группах лимфоузлов, но все они с одной стороны диафрагмы(снизу или сверху). Или группы лимфоузлов находится в одной локализации соседнего органа.
Третья стадия
НХЛ находящиеся сверху и снизу диафрагмы и в селезенке.
Четвертая стадия
Лимфомы в лимфатических узлах и в костном мозге\печени\легких.
Клиническое проявления и симптоматика
Симптоматика неходжкинской лимфомы делить на два условных типа: общая и привязанная к локализации развития опухоли.
К общей симптоматике относят:
В зависимости от локализации НХЛ может давать такие дополнительные симптомы:
* Лимфомы желудка и органов брюшной полости. Могут вызывать боль в животе, вздутие, селезенки, тошноту, рвоту и расстройства стула. При поражении печени и желчных проток, может развиваться желтуха.
* НХЛ грудной клетки. Чаще всего, опухоль расположена в тимусе, что за грудиной. Таким образом она начинает давить на смежные органы, что вызывает боль за грудиной, кашель, ощущения удушья.
* НХЛ мозга. Вызывают головную боль, усталость, расстройствами речи или двоение в глазах.
* Кожные лимфомы. В первую очередь появляется зуд, выпуклость на коже и покраснение.
Так как неходжкинская лимфома снижает иммунный ответ нашей защитной системы, то к ней могут прибавиться инфекционные заболевание, что будут добавлять свою собственную симптоматику.
В зависимости от скорости развития опухоли симптоматика может развиваться довольно быстро при агрессивной НХЛ или быть долгое время полностью бессимптомной на протяжении нескольких лет.
Диагностические мероприятия
Диагностика неходжкинских лимфом начинается с первого врачебного осмотра и сбора анамнеза. В зависимости от жалоб, врач строит всю стратегию исследования пациента. Например, неходжкинская лимфома индолентного течения часто диагностируется на профилактических осмотрах, так как четкой симптоматики не дает.
Во время осмотра, врач в первую очередь обращает внимание на все группы лимфатических узлов. Он пальпирует и оценивает их размер, консистенцию, чувствительность и форму.
Для того чтобы увидеть глубокие лимфатические узлы, можно использовать: рентгенографию, компьютерную томографию, МРТ.
Если хоть один из узлов вызывает подозрение, он направляет пациента на пункцию содержимого узла.
В случае выявление опухоли, необходимо провести прицельную биопсию ткани. Дальше ее будет оценивать лаборант, который точно определит НХЛ и ее подтип.
Дополнительно может назначаться биопсия и лабораторное исследования костного мозга, так как именно там начинают образовываться иммунные клетки.
Конечно, все эти процедуры сопровождаются клиническим анализом крови, где лаборант может четко посчитать количество патологических клеток.
При наличии инфекции проводятся скрининговые тесты для того, чтобы определить возбудителя.
На каждом пораженном лимфоците, существуют некий антиген, который можно вычислить и определить конкретный вид НХЛ. Чтобы их выявить используют иммуногистохимический анализ, который позволяет провести дифференциацию между разными онкологическим заболеваниями.
Согласно статистических исследований, неходжкинская лимфома достаточно распространенное заболевание. Например в США, она является наиболее популярным видов рака. На нее приходится 4% от всех случаев злокачественных заболеваний. (https://www.cancer.org/cancer/non-hodgkin-lymphoma/about/key-statistics.html)
Прогностические критерии
Прогноз неходжкинских лимфом строго зависит от некоторых критерий
В зависимости от этих критерий, рассчитывается международный прогностический индекс (IPI) для неходжкинских лимфом.
В первую очередь необходимо оценить активность пациента, согласно рекомендаций ECOG.
0 — нормальная физическая активность, без ограничений;
1 — незначительное ограничение из-за появления симптомов заболевания, но без проблем выполняет не физическую работу;
2 — пациент полностью сам себя обслуживает, но не может выполнять задачи, требует много отдыха, не больше половина солнечного дня проводить лежа;
3 — пациент проводит в постели больше половины дня, требует помощи при элементарных действиях(поесть, в туалет сходить);
4- пациент находится в постели целый день, необходимый круглосуточный присмотр и уход;
Для оценки агрессивных НХЛ необходимо оценить пациента.
Неходжкинские лимфомы у детей
Информация для родителей
Что такое лимфомы?
Лимфомы относятся к группе гемобластозов, то есть опухолевых заболеваний, которые развиваются из клеток крови. Условно к гемобластозам причисляют:
Неходжкинские лимфомы (НХЛ) ‒ это злокачественное заболевание лимфатической системы. Название «злокачественная лимфома» дословно обозначает «злокачественное увеличение лимфатических узлов». Этот медицинский термин объединяет большую группу онкологических заболеваний, которые начинаются в клетках лимфатической системы.
Распространенность НХЛ у детей:
Причины развития лимфом
Болезнь начинает развиваться, когда лимфоциты мутируют, то есть злокачественно изменяются. Почему это происходит, неизвестно. Лимфоциты — это группа белых клеток крови, которые находятся, в основном, в лимфатической ткани. Поэтому неходжкинские лимфомы могут появляться везде, где есть лимфатическая ткань. Чаще всего болезнь развивается в лимфатических узлах. Но она также может развиваться в других лимфоидных тканях и лимфоидных органах, например, селезёнке, тимусе (вилочковой железе), миндалинах и лимфатических бляшках тонкого кишечника.
Некоторые вирусы могут провоцировать возникновение НХЛ. В ряде исследований была установлена возможная связь вирусов и некоторых форм НХЛ.
Клинические стадии НХЛ
Неходжкинские лимфомы у детей и подростков характеризуются быстрым прогрессированием онкологического процесса. Опухоль растет так быстро, что большинство детей поступают в клинику уже в III-IV стадии заболевания.
Однако, вне зависимости от стадии процесса, лимфомы в детском возрасте имеют хорошую чувствительность к химиотерапевтическому лечению, что позволяет излечить до 80% пациентов.
Группы неходжкинских лимфом
В зависимости от вида раковых клеток под микроскопом и от их молекулярно-генетических особенностей выделяют разные виды лимфом.
Согласно классификации ВОЗ лимфомы делятся на две крупные группы: В-клеточные лимфомы и Т/NK-клеточные лимфомы. Среди них, в свою очередь, выделяют лимфомы из клеток-предшественников (В- и Т-лимфобластные лимфомы) и опухоли из зрелых клеток.
Клинические симптомы лимфом
Нередко первым проявлением заболевания становится увеличение лимфатических узлов, которые, как правило, не болят, приобретают каменистую плотность, сливаются в конгломераты. Лимфатические узлы могут определяться в области головы, на шее, руках, ногах, в подмышечных впадинах, паховых областях, в грудной или брюшной полостях. Часто болезнь переходит на другие органы — селезенку, печень, мозговые оболочки, кости, костный мозг.
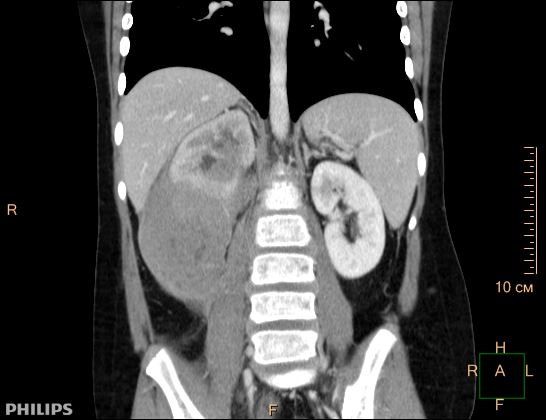
При локализации опухоли в животе у больного могут возникнуть тошнота, рвота, потеря аппетита, что быстро приводит к значительному снижению веса и обезвоживанию. Часто пациенты жалуются на боли в животе, а при осмотре определяется крупная, плотная опухоль больших размеров. Рис.1. Заболевание может проявляться кишечной непроходимостью, синдромом «острого живота», связанными с кровотечением, инвагинацией, перфорацией пораженной опухолью кишки, которые требуют немедленного квалифицированного хирургического лечения.
Рис. 1. Узловое образование правой почки, сливающееся с конгломератом увеличенных забрюшинных лимфатических узлов – специфическое поражение при лимфоме
Нередко увеличиваются печень и селезенка.
При локализации опухолевого процесса в грудной клетке типичными жалобами становятся кашель, затрудненное дыхание и глотание, иногда – потеря голоса.
Очень грозным осложнением, развивающимся при резком и значительном увеличении лимфатических узлов средостения является синдром сдавления верхней полой вены. Он проявляется нарушением дыхания, отеком и синюшностью лица и шеи. Появление этих симптомов угрожает жизни больного и требует незамедлительного обращения за медицинской помощью.
Кроме того, может развиваться скопление жидкости в плевральной полости и околосердечной сумке, что также быстро приводит к возникновению дыхательных расстройств.
Заболевание может манифестировать с появления жалоб на заложенность носа, нарушение дыхания, ощущение инородного тела при глотании, что встречается при поражении лимфоглоточного (Вальдейерова) кольца. При осмотре отмечается увеличение миндалин, свисание опухоли из носоглотки, которая нередко закрывает вход в ротоглотку. При этой локализации наиболее часто обнаруживаются увеличенные шейные и подчелюстные лимфатические узлы.
При купании и переодевании ребенка родители могут заметить появление узловатых образований величиной от горошины до размера грецкого ореха, плотной консистенции телесного или синюшно-красноватого цвета с возможным изъязвлением на поверхности. Так проявляет себя поражение мягких тканей при лимфоме. Излюбленной локализацией мягкотканных образований является волосистая часть головы, передняя грудная и брюшная стенка, спина.
У мальчиков заболевание нередко может проявляться увеличением размеров мошонки.
При поражении центральной нервной системы характерны такие симптомы, как головная боль, нарушение зрения, слуха, речи, парезы и параличи.
Первичное поражение костей у детей и подростков встречается редко (2-4%). При этом поражаются кости таза, лопатки, трубчатые кости с наличием различных размеров участков разрушения костной структуры.
Методы диагностики лимфом у детей и подростков
При появлении у ребенка жалоб, описанных выше, необходимо незамедлительно обратиться к педиатру. Если история болезни ребёнка, тщательный осмотр, результат клинического анализа крови, а также ультразвуковое и/или рентгенологическое обследование позволяют заподозрить неходжкинскую лимфому, ребенка направляют в специализированную клинику детской онкологии и гематологии.
В специализированном стационаре проводится комплексное обследование:
Современные программы лечения неходжкинских лимфом у детей основаны на индивидуальном подходе с учетом различных морфологических и клинических вариантов заболевания.
Общие принципы лечения неходжкинских лимфом
Лечение зрелых Т- и В-клеточных лимфом
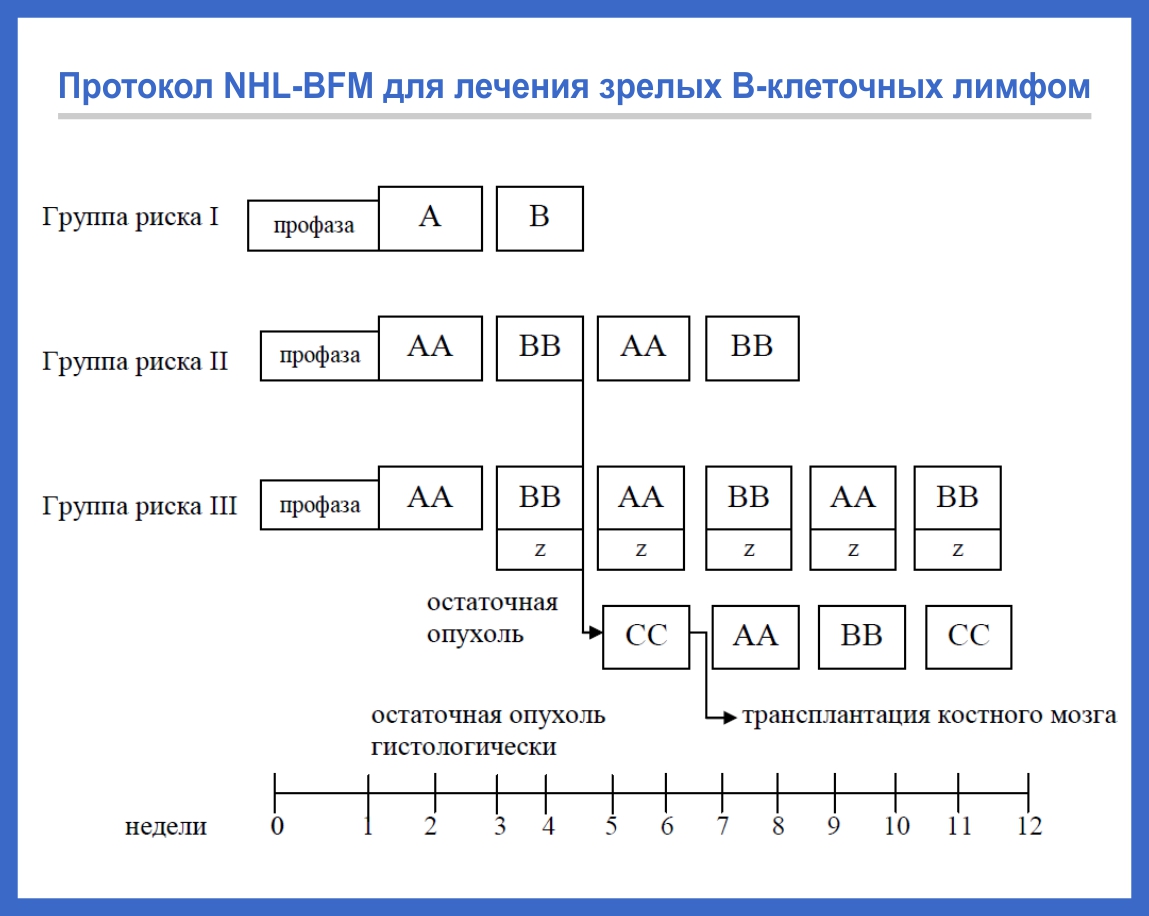
Для терапии зрелоклеточных лимфом применяется жесткое, но непродолжительное лечение (до полугода) с использованием высокодозной полихимиотерапии и иммунотерапии (рис. 2).
Лечение проводится короткими интенсивными курсами — от 2 до 6. Их количество зависит от стадии болезни и группы риска ребенка. Для определения группы риска учитываются такие параметры, как радикальность операции (если она была), размеры и локализация опухоли, уровень ЛДГ в крови и поражение костного мозга и центральной нервной системы.
Для терапии зрелых В-клеточных лимфом, клетки которых экспрессируют CD20-антиген, используется таргетный препарат ритуксимаб (мабтера, ацеллбия).
Рис. 2. Протокол NHL-BFM для лечения зрелых В-клеточных лимфом
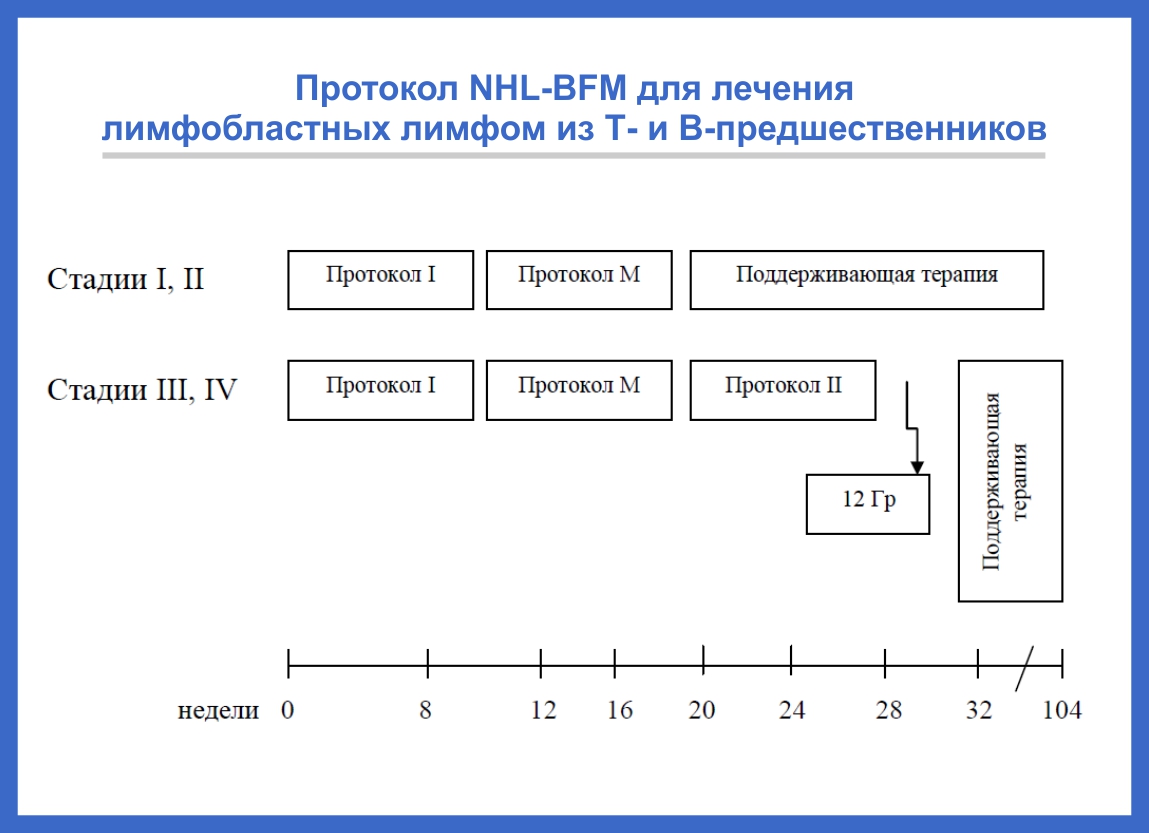
Лечение лимфобластных лимфом из Т- и В-предшественников
Лечение детей с лимфобластной лимфомой — длительное, непрерывное в течение 2 лет. Оно состоит из нескольких следующих друг за другом фаз: профаза, индукция – протокол I, консолидация – протокол М, реиндукция – протокол II, профилактика поражения центральной нервной системы. Рис. 3.
Для профилактики поражения ЦНС используются введение химиопрепаратов в спинномозговой канал и лучевая терапия. Поддерживающая терапия проводится в течение 1,5 лет.
Интенсивность программы лечения зависит от стадии заболевания.
Рис. 3. Протокол NHL-BFM для лечения лимфобластных лимфом из Т- и В-предшественников
Диспансерное наблюдение при НХЛ
Динамическое наблюдение за детьми и подростками проводится в течение не менее 3-х лет после завершения лечебной программы.
В первые 3 месяца пациент обследуется каждый мес, в последующие 9 месяцев – каждый квартал, затем раз в полгода.
Обследование включает осмотр пациента с оценкой жалоб, клинический и биохимический анализы крови с определением ЛДГ, УЗИ очагов первичного поражения, рентгенограмм грудной клетки, по показаниям используются КТ/МРТ.
В последние годы для динамического наблюдения за излеченными больными с целью ранней диагностики рецидива широкое распространение получил метод ПЭТ/КТ всего тела с глюкозой.
Авторская публикация:
КУЛЕВА СВЕТЛАНА АЛЕКСАНДРОВНА
заведующая отделением химиотерапии и комбинированного лечения злокачественных опухолей у детей, доктор медицинских наук
Неходжкинские лимфомы
Общая информация
Краткое описание
Неходжкинские лимфомы (НХЛ) – это гетерогенная группа злокачественных лимфопролиферативных опухолей, различающихся по биологическим свойствам, морфологическому строению, клиническим проявлениям, ответу на терапию и прогнозу (ВОЗ, 2001 г.).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
(CD5 – CD10 –/+ CD19 + CD20 + Cd21 + CD22+ Cd23 +/– CD24 + CD103 – FMC-7 + cCd38 – BCL6 + BCL-2 –/+; иммуноглобулины sIg чаще положительные, cIg – чаще отрицательные).
Медиастинальная (тимическая) В-крупноклеточная лимфома.
Диагностика
Жалобы обусловлены расположением опухолевых очагов. При поражении лимфатических узлов шеи и средостения – часто сухой кашель, если есть сдавление крупных сосудов грудной полости – цианоз и отечность верхней половины тела и лица с нарушениями дыхания и тахикардией. При поражении лимфатических узлов брюшной полости и забрюшинного пространства – может быть развитие кишечной непроходимости, отеки нижних конечностей, желтуха, нарушение мочеотделения.
При поражении носоглотки – затруднение носового дыхания. При поражении молочной железы – диффузное уплотнение молочной железы. При поражении ЦНС – резкая головная боль, тошнота, рвота. При поражении ЖКТ – похудание, тошнота, рвота, снижение аппетита.
Дифференциальный диагноз
| Нозологии | Исследования | ||
| ОАК | Гистология | Иммунологические маркеры | |
| Лимфома Ходжкина | Часто без патологии | Клетки Штернберга | CD15, CD30 |
| Реактивный лимфаденит | Умеренный лейкоцитоз, ускорение СОЭ | ||
| Неходжкинская лимфома | Часто без патологии, в некоторых случаях – ускорение СОЭ | Варианты НХЛ | В или Т-клеточный иммунофенотип соответственно морфологическому варианту НХЛ |
| Хр. лимфолейкоз | Лейкоцитоз с абсолютным лимфоцитозом | Малые лимфоциты | CD19, CD20, CD22 |
| Метастазы солидных опухолей | Часто без патологии, в некоторых случаях – ускорение СОЭ | Вариант опухоли | |
| Саркоидоз Бенье-Бека | Часто без патологии, в некоторых случаях – ускорение СОЭ | Клетки Пирогова-Лангханса | |
| ВИЧ | AIDS | ||
| Туберкулезный лимфаденит | Лейкопения, лимфоцитоз, ускорение СОЭ. | Клетки Пирогова-Лангханса | |
| Саркома Капоши | Часто без патологии, в некоторых случаях – ускорение СОЭ | Человеческий вирус герпеса 8-го типа | |
Лечение
| Название схемы | Препараты и пути введения | Доза, мг/м 2 | Дни введения | Периодичность, дни | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| I Линия | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Флюдарабин | Флюдарабин в/в | 25 | 1-5 | 28 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Флюдарабин | Флюдарабин в таблетках | 40 | 1-5 | 28 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| R-FC* | 28 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Мабтера (поддерживающая терапия) | Ритуксимаб | 375 | 1 | 1 раз в 2 месяца | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| СОР | 28 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| II Линия – лечение рецидивов и рефрактерных форм | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Флюдарабин | Флюдарабин в/в | 25 | 1-5 | 28 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Флюдарабин | Флюдарабин в таблетках | 40 | 1-5 | 28 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| CAP | 21 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Название схемы | Препараты и пути введения | Доза, мг/м 2 | Дни введения | Периодичность, дни | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| CAPBOP |
После облучения органов грудной клетки в пременопаузе, особенно в возрасте до 25 лет, женщинам должен проводиться скрининг на вторичный рак молочной железы клинически, а после 40-50 лет выполняться маммография. Перечень основных медикаментов | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||