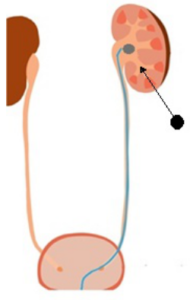
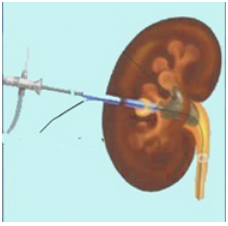
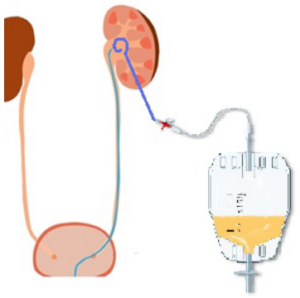
Перкутанная (чрескожная) нефролитотрипсия
Удаление почек путем открытых операций практиковалось до 1973 года. В этом году впервые была применена методика перкутанной (чрескожной) нефролитотрипсии, которая в настоящее время является одним из популярнейших способов выведения конкрементов из мочевыводящих путей. Особенность использования малоинвазивной ПРЛТ методики состоит в том, что для удаления из почки конкремента используется специальная «трубка».
Показания для проведения перкутанной нефролитотрипсии
Дистанционная литотрипсия (ДЛТ) сочетает безопасность и комфортность для пациента, что и объясняет популярность методики. Тем не менее, в некоторых случаях использование данной методики неэффективно и не позволяет добиться ожидаемого результата. Наилучший эффект при необходимости удалить из почек коралловидные, осложненные и крупные (2 см и более) камни дает нефролитотрипсия перкутанная.
Осуществление процедуры показано в следующих случаях:
Когда применение перкутанной нефролитотрипсии противопоказано
Применение чрескожной нефролитотрипсии не назначается, если:
Если мероприятие возможно, хоть и осложнено, специалисты выбирают способ удаления камня с учетом индивидуальных особенностей человека.
Особенности подготовки к перкутанной нефролитотрипсии
В первую очередь в обязательном порядке проводится консультация пациента с врачом-анестезиологом. В ходе консультации специалист определяет, на какие лекарства у пациента аллергия, какие лекарственные препараты во время операции использовать невозможно (антикоагулянты и пр.). Консультируют пациента также уролог и терапевт, которые изучают медицинскую карту пациента и уточняют наличие у него заболеваний. В обязательном порядке назначаются специалистами антимикробные препараты, применение которых в послеоперационном периоде позволит предотвратить инфекционные осложнения.
В данном случае применяется анестезия, что исключает у пациента какие-либо болевые ощущения. После цитоскопии выполняется катетеризация мочеточника. Пункция чашечно-лоханочной системы проводится с использованием специального оборудования. После определения максимально удобной для удаления чашечки принимаются меры для получения ее четкого изображения на экране. Специальные приборы вводятся в канал для расширения, выполняется дробление и удаление образований. Дренаж устанавливают после того, как все камни удалены.
Операция перкутанная нефролитотрипсия
После проведения операции возможны осложнения. Продолжительность госпитализации и возможность наблюдения в стационаре напрямую зависят от индивидуальных особенностей пациента. На все эти моменты следует обратить пристальное внимание. Знание всех моментов обеспечит успешный результат.
Записаться на прием в клинику урологии Первого МГМУ им. Сеченова к врачу урологу, онкологу, доктору медицинских наук Акопяну Г. Н. вы можете по телефону +7 (499) 409-12-45 или через интерактивную форму Запись на прием на нашем сайте.
Диагноз: мочекаменная болезнь. Камни левой почки.
Клинические проявления заболевания: периодически возникающая острая боль в поясничной области слева.
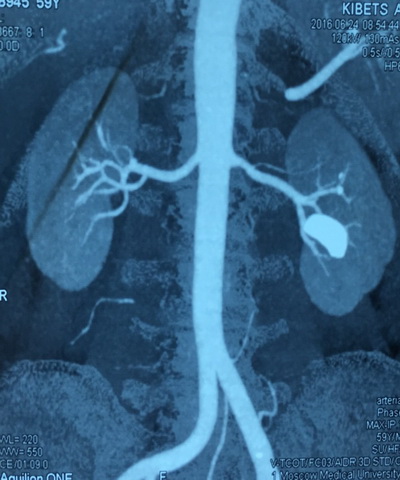
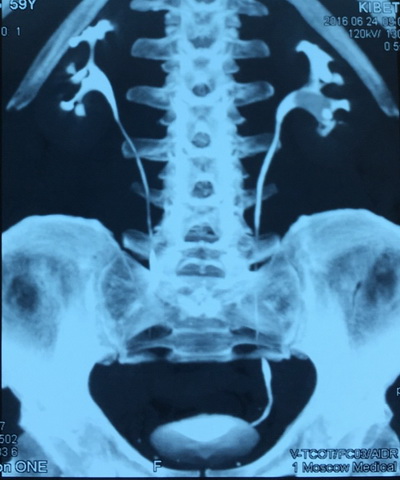
История настоящего заболевания: считает себя больной с 2011 года, когда впервые в жизни отошел камень размером до 5 мм. В дальнейшем за медицинской помощью не обращался. В последующем отходили конкременты справа. С мая 2016 года отмечает вышеуказанные жалобы. Консультирована в клинике урологии Первого МГМУ им. И.М. Сеченова. При обследовании (УЗИ органов мочеполовой системы, обзорный снимок и компьютерная томография) выявлены камни левой почки размерами от 3 мм до 27х11 мм, плотностью до 1674 Hu. Госпитализирована для выполнения оперативного лечения.
По данным мультиспиральной компьютерной томографии: в левой почке определяются камни размерами от 3 мм до 27х11 мм, плотностью до 1674 Hu.
 |  |
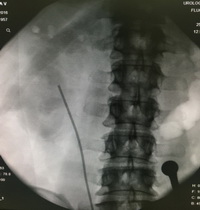
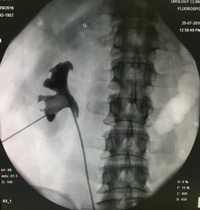
С целью избавления пациентки от боли, восстановления адекватного оттока мочи из левой почки, предотвращения атаки острого пиелонефрита и гибели почки выполнена миниперкутанная нефролитотомия слева. Все камни левой почки удалены.
Рентгеногогические этапы операции (пациентка лежит на животе).
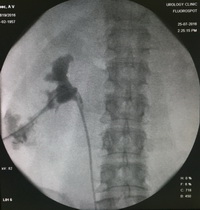
После операции пациентка через 3 часа переведена в палату из ОРИТ. В отделении проводилась антибактериальная, противовоспалительная и инфузионная терапия. На 1-е сутки уретральный и мочеточниковый катетеры удалены. Мочеиспускание восстановлено в полном объеме. На вторые сутки нефростомический дренаж удален, свищ закрылся. На третьи сутки после операции пациентка в удовлетворительном состоянии выписана домой. Проводится динамическое наблюдение.
Миниперкутанная нефролитотомия (удаление камней почек через прокол в поясничной области)

Рис. 1. Инструменты для миниПНЛ.
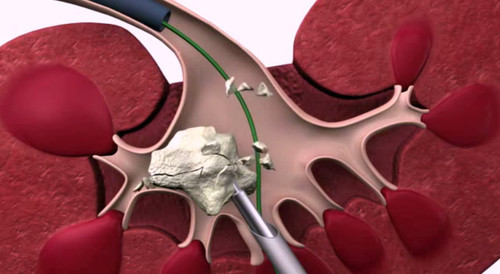
Одним из преимуществ миниПНЛ является эффект пассивной эвакуации фрагментов за счет потока жидкости, что обеспечивает эвакуацию фрагментов дезинтегрированного конкремента без использования корзин или щипцов, проведение которых приводит к уменьшению притока жидкости в чашечно-лоханочную систему и ухудшению эндоскопической видимости, тем самым к снижению эффективности оперативного пособия. Данный эффект называется «вакуумная литоэкстракция» или «эффект пылесоса». Особая геометрия и оптимизированная конструкция инструмента, а также постоянный поток ирригационной жидкости обеспечивают возникновение данного эффекта (рис. 2). Для дробления камней при миниперке используются лазерный либо пневматический методы литотрипсии. В ходе операции всегда есть возможность выполнения фибронефроскопии в поиске резидуальных фрагментов.

Рис. 2. Вакуумная литоэкстракция.
В настоящее время существуют различные варианты минимально инвазивной перкутанной нефролитотомии (МИП) в зависимости от размеров используемого инструментария (рис. 3). Сравнительно недавно появилась ультраминиперкутанная нефролитотомия (ультраминиПНЛ), позволяющая производить чрескожную нефролитотрипсию из доступа 12Ch.
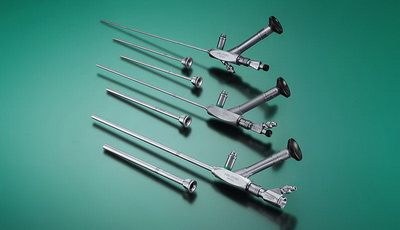
Рис. 3. Инструменты для МИП.
Мини-перкутанная нефролитотомия не приводит к кровотечениям, требующим гемотрансфузии или дополнительных вмешательств, имеет высокий процент полного освобождения от конкрементов и больший процент «безнефростомного» завершения операции по сравнению со стандартной перкутанной нефролитотомией, что приводит к уменьшению послеоперационной боли и сроков госпитализации.
Куда обратиться с камнем почки?
В нашей современной, удобно расположенной клинике вы можете получить высокоэффективную диагностическую и лечебную помощь. У нас богатейший опыт по лечению самых различных урологических заболеваний.
Клиника урологии Первого МГМУ им. И.М. Сеченова расположена в центре Москвы в шаговой доступности от станций метро «Фрунзенская» и «Спортивная».
Операция по удалению камня почки анализы и предоперационное обследование:
Все необходимые анализы и обследования вы можете пройти в нашей клинике
Записаться на прием в клинику урологии Первого МГМУ им. Сеченова к врачу урологу, онкологу, доктору медицинских наук Акопяну Г. Н. вы можете по телефону +7 (499) 409-12-45 или через интерактивную форму Запись на прием на нашем сайте.
Чрескожная нефролитотрипсия
Чрескожная нефролитотрипсия – малоинвазивный оперативный метод лечения мочекаменной болезни, который является «золотым стандартом» для удаления крупных (более 3 см) и коралловидных камней почек. Операция осуществляется путем прокола в поясничной области размером около 1 см. Благодаря широкому внедрение в нашу повседневную клиническую практику данного метода удалось практически полностью отказаться от открытых оперативных пособий при мочекаменной болезни.
Показания для выполнения чрескожной нефролитотрипсии:
Наличие камня или камней в почке/почках, вызывающего боль, нарушение оттока мочи из почки, примесь крови в моче, поддерживающего хронический воспалительный процесс.
Противопоказания к операции:
Предоперационный период
В амбулаторных условиях проводится полное обследование пациента:
Важно! Если Вы принимаете кроверазжижающие препараты, необходимо отменить их приём или произвести ее коррекцию за 7 дней до назначенной операции по согласованию с терапевтом/кардиологом.
Техника выполнения миничрескожной нефролитотрипсии
Анестезия – общий наркоз
Послеоперационный период
После чрескожной нефролитотрипсии пациенты могут столкнуться с кратковременной умеренной примесью крови в моче и дискомфортом при мочеиспускании. Однако, выраженное окрашивание мочи кровью, отхождение сгустков крови с мочой, внезапно возникшая общая слабость, боль в поясничной области должны насторожить пациента и послужить поводом к экстренному обращению за квалифицированной медицинской помощью.
В течение месяца после операции пациентам необходимо соблюдать охранительный режим с ограничением физической нагрузки, строго соблюдая рекомендации врача.
Нефролитотомия что это такое
Информация о работе и расписание
Госпитальная высококвалифицированная медицинская помощь
Услуги центра по восстановительной медицине
Восстановление после спортивных травм
Современная диагностика – шанс предупредить болезнь
Он-лайн консультации для врачей по сложным практическим случаям
Трудоустройство в ФГАУ ЛРЦ
Стандарты и порядки оказания медицинской помощи
Проведение этической экспертизы клинических исследований, медицинских испытаний
Статьи и презентации
Введение
Мочекаменная болезнь – заболевание, характеризующееся образованием в органах мочевыделительной системы (почки, мочеточники, мочевой пузырь) камней. Причиной камнеобразования являются различные обменные нарушения, а также заболевания и аномалии почек и мочеточников.
Состав камней
Камни мочеточника и почечная колика
При наличии камня мочеточника возможно несколько вариантов лечения.
Камни почек
Коралловидный камень
Коралловидный камень – это камень лоханки почки имеющий по меньшей мере один отрог в чашечку, либо камень полностью выполняющий лоханку почки. Неполный коралловидный камень заполняет лишь часть почки, полный коралловидный камень полностью заполняет почечные чашки и почечную лоханку.

Рисунок. Коралловидный камень правой почки.
Основным способом лечения коралловидных камней является чрескожное эндоскопическое удаление (чрескожная нефролитолапаксия или нефролитотрипсия чрескожная).
Методы оперативного лечения мочекаменной болезни.
Дистанционная литотрипсия (ДЛТ)
Или экстракорпоральная ударно-волновая литотрипсия (ДУВЛ) является неинвазивным методом лечения камней в почках и мочеточниках. Метод был разработан в начале 1980-х в ФРГ, и получил широкое использование с введением в клиническую практику первого литотриптера в 1983 году. В течение нескольких лет, ДУВЛ стала стандартным методом лечения небольших камней почек и мочеточников.
Литотриптер разрушает камень с помощью сфокусированных, высокой интенсивности акустических импульсов. Для наведения используется рентгеновское изображение или системы ультразвуковой визуализации.

Обычно лечение начинается на самом низком уровне мощности оборудования, с длинными промежутками между импульсами, для того, чтобы адаптировать ткани пациента и снизить вероятность возникновения гематом. Частота импульсов и мощности затем постепенно увеличивается, таким образом, чтобы раздробить камень более эффективно. Окончательный уровень мощности обычно зависит от болевого порога пациента или локализации камня (при камнях почек максимальные режимы дробления нередко приводят к возникновению почечных гематом и кровотечения).
Критерием эффективности является фрагментация камня на более мелкие куски, которые затем могут легко проходить через мочеточник и уретру. Процесс дробления занимает примерно час. Установка мочеточникового стента может быть использована по усмотрению уролога. Стент облегчает проход фрагментам камня, снимая отек и расширяя мочеточник.
Экстракорпоральная литотрипсия лучше всего работает с камнями от 4 мм до 1,5 см в диаметре, которые все еще находятся в почках. Она может быть использована для дробления камней, которые находятся в мочеточнике тоже, но с меньшим успехом.
ДУВЛ малоэффективна в отношении некоторых плотных камней – оксалат моногидрат, брушит, плотность которых превышает 900 HU.
ДУВЛ является наименее инвазивным методом лечения камней, но обеспечивает более медленное отхождение камней, чем другие, более инвазивные методы лечения, такие как уретероскопия с контактной лазерной литотрипсией или перкутанной (чрескожной) нефролитотомии. Прохождение осколков камней может занять несколько дней или недель и может вызвать умеренную боль. Нередко возникают показания для дренирования почки путем установки стента или чрескожной нефростомы. Собранные пациентом фрагменты конкрементов рекомендуется исследовать.
ДУВЛ не без риска. Ударные волны могут привести к повреждению капилляров, почечным паренхиматозным или подкапсулярным кровоизлияниям. Это может привести к долгосрочным последствиям, таким как почечная недостаточность, диабет и гипертония. Общий уровень осложнения ДУВЛ в диапазоне 5-20%.
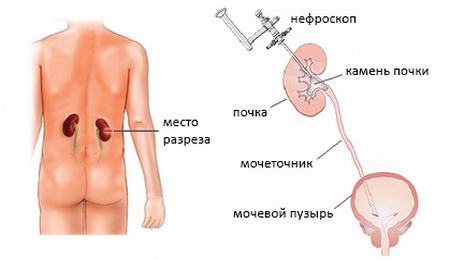
Чрескожная нефролитотомия
Целью ЧНЛ является удаление почечных камней для уменьшения боли, кровотечения или обструкции мочевых путей, и / или инфекции мочевыводящих путей. Камни в почках варьируются в размерах от микроскопических кристаллов до огромных до нескольких см камней (огромные камни почки занимая все полости почки начинают напоминать кораллы – отсюда термин коралловидный камень).

Рисунок. Укладка пациента.

Рисунок. Создание доступа в полостную систему почки.

Рисунок. Нефроскопия.
Мини-перкутанная нефролитотомия.
Послеоперационное ведение.
Стандартная ЧНЛ требует лечения в больнице в течение пяти-шести дней после операции. Уролог можете заказать дополнительные исследования для определения наличия остаточных камней. Они могут быть удалены при повторной нефроскопии через существующий нефростомический дренаж через 2-3 дня после первой операции. Нефростомическая трубка будет удалена и пациент выписан.
Результаты
ЧНЛ имеет высокий показатель успеха для удаления камней, более 98% для камней, которые остаются в почках и 88% для камней, которые попадают в мочеточник.
Уретерореноскопия. Контактная литотрипсия.
Уретероскопия это эндоскопический осмотр верхних мочевых путей, осуществляемый чаще всего при помощи специального эндоскопа (уретерореноскопа) через уретру, мочевой пузырь, а затем через устья мочеточников.
В настоящее время существуют жесткие и гибкие уретерореноскопы, со средним диаметром 7.5F. Столь тонкие инструменты позволяют проводить атравматические манипуляции на верхних мочевых путях и обычно не требуют дополнительного расширения устья мочеточников.
Показания
Процедура начинается с введением в мочеточник страховой струны. Эта струна выпрямляет мочеточник, помогает проведению уретерореноскопа и позволяет в конце операции установить мочеточниковый стент.

Рисунок. Проведение струны безопасности по мочеточнику мимо камня.
Введенный в мочеточник эндоскоп позволяет визуализировать камень, под контролем зрения выполнить его дробления с помощью зонда лазерного литотриптора.

Рисунок. Фрагментация камня с помощью гольмиевого лазера.
Крупные фрагменты камня затем захватываются корзинкой или щипцами и удаляются.

Рисунок. Удаление фрагментов конкремента из мочеточника.
Для удаления камней из средней и нижней чашечек почки требуются гибкие уретероскопы, для установки которых требуются специальные кожухи (длинные полые трубки), установленные перед введением эндоскопа.
Операция завершается установкой мочеточникового стента (обычно на 7-14 дней) и уретрального катетера на 1 сутки. На 2 сутки после операции пациент выписывается домой.
Нефролитотомия
Дистанционная ударно-волновая литотрипсия и эндоскопическая литотрипсия позволяют избавить от камней почки большинство больных. Однако при крупных камнях открытые операции по результатам сравнимы с другими методами лечения или даже превосходят их, так как, несмотря на более длительный восстановительный период после операции, они позволяют удалить камень одномоментно. Обращаться в отделение реконструктивной хирургии почек следует при наличии сужения шейки чашечки и необходимости восстановления внутрипочечной уродинамики с помощью каликопластики или каликорафии, при необходимости резекции почки, стенозе лоханочно-мочеточникового сегмента, больших размерах камня и неэффективности литотрипсии (цистиновый камень), в случае противопоказаний к малоинвазивным вмешательствам (например, конституциональные особенности больного, ожирение).
Оценивают общее состояние больного и его возможности перенести операцию. В каждом случае исследуют обмен веществ, особенно при интенсивном камнеобразовании. Экскреторные урограммы, в том числе отсроченные и в боковой проекции, позволяют определить размеры и конфигурацию камней и выявить обструкцию мочевых путей. Для исследования мочеточника проводят ретроградную уретеропиелографию. С помощью микционной цистографии можно выявить пузырно-мочеточниковый рефлюкс. Планируя нефролитотомию по поводу коралловидного камня, выполняют ангиографию для выяснения особенностей кровоснабжения почки. Уровень креатинина в сыворотке позволяет оценить суммарную функцию почек. Чтобы определить функцию каждой почки, проводят изотопное исследование с 1311-гиппураном или датТс, сканирование с ДТПА, определяют толщину почечной паренхимы с помощью КТ.
Проводят бактериологическое исследование мочи с определением чувствительности микрофлоры к антибиотикам. При необходимости назначают антибиотики внутривенно не менее чем за 48 ч до операции. Антибактериальную терапию продолжают в течение всего послеоперационного периода (для устранения инфекции мочевых путей после удаления камней).
Кроме нефролитотомии можно выполнять пиелолитотомию с нефротомией по Жилю-Верне или нефрэктомию. К последней прибегают лишь в тех случаях, когда возможности всех других методов исчерпаны, если функция почки необратимо понижена и составляет не более 10% от нормы при отсутствии патологических изменений в противоположной почке.
Инструменты. Очки-лупы с 4-кратным увеличением, гибкие металлические лопаточки, крючки для отведения нервов, микроретракторы, полный набор микрохирургических инструментов, угловые цилиндрические подъемники, сосудистые пружинящие зажимы с резиновыми трубками на браншах, ножницы Поттса, 10-20 мл стерильного метиленового синего в шприце, компоненты для приготовления специального геля, стерильная рентгеновская пленка, нити 6-0 из хромированного кетгута на конической полукруглой игле, ледяной физиологический раствор, нефроскоп, маркер, маннитол, метилпреднизолон, резиновая или пластиковая изолирующая прокладка или большая салфетка. Кроме того, необходимо иметь портативный рентгеновский аппарат и стерильную рентгеновскую пленку, высокочастотный УЗ-датчик, допплерографический датчик, небольшой стерильный гибкий уретероскоп или нефроскоп.
ПОЧЕЧНАЯ ГИПОТЕРМИЯ
Готовят изолирующую прокладку из прямоугольного листа латексной резины размером 45 х 60 см с 22-сантиметровой прорезью в центре, ее заводят за почку на почечную ножку и фиксируют. Возможен другой способ: почку заворачивают в пластиковый мешок, в нем проделывают отверстие, через которое манипулируют на почке. Можно использовать пластиковый чехол для объектива операционного микроскопа.
С помощью ножниц Поттса (или других подобных им ножниц) осторожно выделяют почечную ножку и все «заинтересованные-почечные артерии. Не следует сильно натягивать тесьму, подвешивающую почку. Ткани отделяют препаровочным тупфером. Вблизи почечной ножки использовать электрокоагуляцию не следует, так как может возникнуть спазм артерий, который в дальнейшем помешает четко установить границы сегментов почки. Ветви почечной артерии берут на держалки разного цвета, чтобы при дальнейших манипуляциях можно было быстро идентифицировать каждую из ветвей, не прибегая к эвакуации охлаждающего раствора.
Делают снимок почки, с которым сравнивают все последующие снимки и интраоперационные находки, так как он наиболее информативен.
Если зоны кровоснабжения сегментов неправильной формы, линия разреза почечной паренхимы может отклоняться от прямой.
Вдоль предварительно маркированной линии, которая может быть неровной, надсекают почечную капсулу. Разрез должен быть по возможности небольшим, но достаточным для выведения камня (в дальнейшем разрез можно удлинить), кроме того, он не должен заходить на верхний или нижний сегмент.
По ходу границы между сегментами тупым путем (обратным концом скальпеля или краем нейрохирургического ретрактора) расслаивают почечную паренхиму, ориентируясь по рентгеновскому снимку почки, до слизистой оболочки лоханки и чашечек на всем протяжении нефротомии. Междолевые сосуды пересекают; вероятность повреждения этих сосудов уменьшается, если расслаивание происходит точно по границе между неизмененной и ишемизированной почечной паренхимой. Разрез не должен распространяться на ткань почки, которая снабжается кровью из передней ветви почечной артерии. Края разреза почечной паренхимы разводят с помощью гибких нейрохирургических ретракторов.
Над камнем рассекают лоханку и/или почечную чашечку, затем разрез удлиняют ножницами Поттса. Чтобы обнажить все отростки камня, рассекают шейки близлежащих чашечек. При необходимости ориентируются на предоперационную урограмму.
После обнажения камня осторожно отделяют его от слизистой оболочки лоханки и чашечек с помощью элеватора. Основной фрагмент камня захватывают камнеуловителем и поднимают. В мочеточник вводят силиконовый стент для предотвращения миграции мелких фрагментов камня и не удаляют его после ушивания почки. Последовательно рассекают и осматривают все чашечки, полноту вскрытия чашечек проверяют с помощью рентгеновского снимка. Обильно промывают чашечно-лоханочную систему и эвакуируют раствор. Ирригатор позволяет удалить фрагменты камня, спаянные со слизистой оболочкой лоханки или чашечек, но может вызвать повреждение почки. Для поиска оставшихся фрагментов камня в чашечно-лоханочной системе используют нефроскопию. Во время манипуляций периодически необходимо охлаждать почку.
Почку подтягивают за марлевую тесьму и делают контрольный рентгеновский снимок. Найти остаточные фрагменты камня позволяют тонкие иглы, проведенные через почечную паренхиму. Нефроскопия и УЗИ во время операции обеспечивают точное выявление камней и полное их удаление из чашечно-лоханочной системы.
КАЛИКОПЛАСТИКА
Пластика при сужении шеек 2 соседних чашечек. А. Края разреза соседних чашечек сшивают Z-образными швами хромированной кетгутовой нитью 6-0 на полукруглой конической игле таким образом, чтобы узлы располагались вне чашечки. При завязывании швов жировую ткань отдавливают угловым ретрактором, чтобы она не пролабировала в просвет чашечки. Вид чашечек после завершения швов показан на рисунке к п. 9.
Y-V-каликопластика со сшиванием шеек 2 соседних чашечек. Б. Рассекают смежные стенки обеих чашечек. В и Г. Сшивают края шеек, формируя общую шейку для 2 чашечек.
А. Лоханку ушивают после введения пластикового катетера или мочеточникового стента с J-образными концами (на рисунке не показаны), накладывая вначале отдельные швы.
Б. Заканчивают ушивание лоханки непрерывным швом.
Временно снимают зажим с артерии, выявляют кровоточащие сосуды, которые прошивают 8-образными швами хромированной кетгутовой нитью 4-0 или 5-0 после повторного пережатия артерии.
А. Почечную капсулу ушивают непрерывным швом внахлестку хромированной кетгутовой нитью 4-0. Б. При альтернативном способе почку ушивают матрацным швом на жировых прокладках.
Рану дренируют резиновой трубкой; нефростомическую трубку желательно по возможности не ставить, однако, если это необходимо, через нижнюю чашечку вводят толстую дренажную трубку для активной аспирации, конец которой устанавливают в верхнюю чашечку. Фасцию Героты сшивают над почкой или линию швов на почке укрывают лоскутом сальника, проведенным через отверстие в заднем листке брюшины.
После прекращения истечения отделяемого из раны дренажи удаляют. Перед удалением нефростомической трубки выполняют антеградную пиелографию для проверки герметичности мочевых путей. Промывают чашечно-лоханочную систему 10% раствором гемиацидрина (ренацидин) в течение 2 дней, чтобы растворить оставшиеся фрагменты камней; при рентгенопозитивных камнях необходимо промывание в течение 4-5 дней. Антибиотикотерапию продолжают 5-7 дней. На 7-е сутки после операции удаляют мочеточниковый стент. Исследуют мочу, при выявлении остаточной инфекции мочевых путей проводят соответствующее лечение.
Пиелонефролитотомия, выполняемая для удаления больших камней из нижней группы чашечек.
ИНТРАОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ
ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ
Боль чаще всего является следствием неоправданно большого разреза. Не следует забывать о риске, связанном с массивной трансфузией. Ателектаз легкого можно предотвратить гипервентиляцией перед экстубацией трахеи, а также стимуляцией дыхательных движений и кашля, ранней активизацией больных в послеоперационном периоде. Пневмоторакс обычно возникает у больных, ранее перенесших операцию на почке или страдающих пиелонефритом. При повреждении плевры или подозрении на пневмоторакс делают снимок грудной клетки в послеоперационной палате. При пневмотораксе может потребоваться плевральная пункция или (чаще) установка дренажа в плевральную полость. Опасность флеботромбоза и эмболических осложнений снижается при ранней активизации больных в послеоперационном периоде. Необходимо эластическое бинтование стоп и голеней.
Если выраженное кровотечение продолжается, следует предположить наличие артериовенозного свища или ложной аневризмы. Выполняют артериографию, чтобы определить локализацию источника кровотечения и произвести его эмболизацию. При невозможности эмболизации необходима операция, которая заключается в прошивании и перевязке кровоточащего сосуда.
МЕДИКАМЕНТОЗНОЕ РАСТВОРЕНИЕ КАМНЕЙ
Если после операции точно установлено наличие остаточных камней, особенно струвитных, можно предпринять их медикаментозное растворение. По прямому нефростомическому ходу вводят толстый дренаж и орошают чашечно-лоханочную систему большими объемами раствора, выбранного в соответствии с составом камней. Для растворения цистиновых и уратных камней прибегают к орошению раствором соды и трис(гидроксиметил)аминометана с ацетилцистеином в сочетании с приемом щелочных растворов внутрь, при струвитных камнях используют гемиацидрин.
Комментарий У. Бойса (W. Boyce)
Технические аспекты. Перед самым вмешательством на почке делают рентгеновский снимок, который более информативен, чем обычные обзорные урограммы или томограммы; с ним сравнивают все последующие снимки и интраоперационные находки. Если размеры почечной ножки достаточно велики, для поиска аберрантных сосудов применяют допплерографию, а также проводят УЗИ, пока проявляются снимки.
Для временного пережатия почечной артерии можно использовать зажимы с резиновыми трубками на браншах, но лучше для этого подходит пневматическая манжетка (CR Bard Company). Она представляет собой катетер 8F из специальной красной резины, соединенный с латексным баллоном емкостью 3 мл. Катетер и баллон охватывает неэластичная манжетка, разделенная пополам. Манжетку устанавливают на пережимаемую артерию и закрывают, завязывая 2 или 1 нитью, проведенной в виде восьмерки через 4 петли в манжетке. Такая манжетка плохо проводит тепло, податлива и не травмирует ткани, хорошо удерживается на месте. Конец катетера выводят из раны, чтобы во время операции можно было легко добраться до баллона.
Необходимо идентифицировать сосуды и кровоснабжаемые ими почечные сегменты и строго следовать выявленной анатомии кровоснабжения, чтобы избежать таких осложнений, как послеоперационное кровотечение, замедленное заживление раны, снижение функции почки.
Почечную паренхиму разделяют вглубь до почечной лоханки с помощью тонких ровных краев нейрохирургического или микроретрактора. Снимок оперируемой почки, выполненный в оптимальной проекции, позволяет четко определить место обнажения лоханки и расположение основания почечной чашечки. В этом случае нефротомия становится менее травматичной. Некоторые почечные сосочки формируются за счет слияния почечных пирамид от 2 соседних сегментов. Однако при нефротомии необходимо следовать границе между зонами кровоснабжения, а не пытаться восстановить почечный сосочек или целостность почечной паренхимы с помощью швов. Для заживления достаточно восстановления герметичности чашечно-лоханочной системы.
Почка в состоянии ишемии становится дряблой, что обычно позволяет с минимальным ее повреждением целиком удалить коралловидный камень, соблюдая описанные выше технические приемы.
При ушивании лоханки сначала накладывают миниатюрные направляющие швы в «слабых» местах (места чрезмерного натяжения, неровностей, складчатости, избытка тканей). Затем накладывают непрерывный шов, проходящий поверх направляющих. На этом реконструкция чашечно-лоханочной системы заканчивается. Можно увеличить объем чашечек или удлинить их шейки, подтягивая избыточные ткани лоханки в дефекты чашечек. Можно укоротить шейки чашечек, чтобы приспособить их к изменившейся после удаления коралловидного камня форме почки.
Ведение послеоперационного периода. Осложнения после любой открытой и эндоскопической операции на почке включают нагноение, кровотечение, обструкцию мочевых путей, временное или постоянное нарушение функции почки. Частота осложнений после реконструктивных операций на почке обычно такая же, как после любой большой операции в урологии или общей хирургии. Профилактика осложнений и успех лечения зависят от полноты предоперационного обследования, тщательности выполнения вмешательства, интенсивности ведения послеоперационного периода.
Больные, у которых планируется выполнение реконструктивной операции на почке, независимо от заболевания должны находиться в специализированном центре, в котором имеются и активно функционируют все необходимые службы и аппаратура, работают квалифицированные специалисты. Реконструктивные операции на внутрипочечных структурах не должны проводиться эпизодически.