что можно пить беременным при тахикардии сердца лекарства
Для чего назначают Панангин?
Указана минимально возможная цена на товар в городе.
Цены на товар в разных аптеках отличаются.
Для чего назначают «Панангин»?
Как долго можно принимать «Панангин»?
«Панангин» при тахикардии: помогает ли?
Можно ли принимать «Панангин» при беременности?
«Панангин» не имеет строгих противопоказаний к приему у беременных, однако врачи предпочитают назначать его лишь в случае превышения пользы для матери над возможными рисками для плода. С особой осторожностью препарат используют в I триместре.
Поскольку калий и магний выделяются с грудным молоком, вопрос о применении «Панангина» в периоде лактации следует рассматривать с врачом. Во время приема вскармливание следует прекратить.
Противопоказания к «Панангину»
«Панангин» снижает давление или нет?
Побочные действия «Панангина»
Что лучше – «Панангин» или «Аспаркам»?
«Панангин» и «Аспаркам» являются аналогами с точки зрения состава, формы выпуска и механизма действия. Дозировка действующих веществ в «Аспаркаме» незначительно выше. «Аспаркам» производится отечественными фармацевтическими компаниями, «Панангин» является импортным препаратом.
Следовательно, его стоимость выше, чем у российского аналога.
Обзор таблеток от повышенного давления нового поколения
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
Причины гипертонии
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
Учащенное сердцебиение при беременности
В период вынашивания организм каждой женщины вынужден трудиться в удвоенном режиме. Из-за этого часто у будущих мам наблюдается тахикардия. Она вызывает неприятные ощущения. Такое учащенное сердцебиение при беременности может как быть нормальной реакцией организма, так и говорить о каких-либо нарушениях. Поэтому не стоит оставлять симптом без внимания. Нужно сразу уведомить врача о беспокоящем вас состоянии.
Симптомы тахикардии
Помимо того, что женщина чувствует сильное биение в груди, у нее также могут появляться и другие неприятные ощущения. Сопровождается тахикардия:
Такой симптом сильно выматывает женщину. Она быстро утомляется, чувствует недомогание и слабость во всем теле. Иногда частое сердцебиение при беременности может сопровождаться онемением конечностей и других частей тела.
Причины тахикардии беременных
Учащенным считается сердцебиение, которое превышает 90 ударов в минуту. В период вынашивания это состояние может возникнуть по множеству причин. Тахикардия у беременных может быть связана с:
Диагностика
Тахикардия у беременных требует экстренного лечения. Уже после первых симптомов женщине необходимо срочно обратиться за квалифицированной помощью. В первую очередь следует обратиться к врачу акушеру-гинекологу. Перед тем как прописать лечение, врач должен выяснить причину патологического состояния. Для этого он проводит диагностику. Специалист назначает пациентке сделать:
| Методика диагностики | Время |
|---|---|
| Анализ крови | 10 минут |
| Электрокардиография | 30 минут |
| Эхокардиография | 30 минут |
Какой врач может помочь?
При появлении учащенного сердцебиения при беременности стоит обратиться к акушеру или гинекологу, который проведет осмотр и поставит верный диагноз.
Лечение сильного сердцебиения при беременности
Принцип борьбы с недугом определяется в зависимости от причины проблемы. Лечение может включать особую диету и прием лекарственных средств. Сильное сердцебиение при беременности можно успокоить и некоторыми народными средствами. Если причина такого состояния в нервном перенапряжении, то женщине рекомендуют пить успокоительные препараты. Например, прекрасно справляются с этой задачей отвар боярышника или ромашки, валериана.
Однако перед употреблением каких-либо народных средств необходимо обязательно проконсультироваться с врачом. Также строго запрещено самостоятельно выбирать и принимать медикаменты. Только специалист после обследования может подобрать лекарства, которые не нанесут вреда ни матери, ни малышу.
Особенно осторожно использовать медикаменты нужно, если тахикардия наблюдается на поздних сроках беременности. Причина этого в том, что некоторые препараты могут спровоцировать преждевременные роды. Необходимо серьезно отнестись к случаям, когда тахикардия сопровождает женщину с первых месяцев беременности. Если проблему не искоренить, то она может привести к развитию патологий у ребенка или выкидышу. Получить квалифицированную помощью можно в одной из клиник столицы. Там работают опытные специалисты, которые готовы взяться за лечение тахикардии на любых сроках беременности. Многие клиники работают круглосуточно.
Нарушения ритма сердца у беременных
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Статья посвящена вопросам нарушений ритма сердца у беременных

Механизмы НРС при беременности изучены недостаточно. Развитие беременности не сопровождается возникновением специфических электрофизиологических изменений в структурах миокарда и проводящей системе сердца, которые способствовали бы формированию или модификации субстрата основных механизмов аритмогенеза (патологического повышенного автоматизма, повторного входа волны возбуждения – «re-entry», триггерной активности) и повышали бы риск НРС. Беременность сопровождают физиологические гемодинамические изменения (увеличение объема циркулирующей крови, ударного объема, сердечного выброса, частоты сердечных сокращений), вегетативные (увеличение плазменных концентраций катехоламинов, повышение чувствительности адренергических рецепторов) и гормональные сдвиги (увеличение синтеза эстрогенов, прогестерона, простагландинов, ренина, ангиотензиногена). Все это может способствовать изменению возбудимости, автоматизма и рефрактерности миокарда, приводить к развитию и/или увеличению его электрофизиологической негомогенности и, таким образом, провоцировать возникновение НРС. Кроме того, перечисленные физиологические процессы могут усугублять гемодинамические нарушения у женщин с заболеваниями сердца, возникшими до беременности, что, в свою очередь, будет способствовать возрастанию риска развития НРС [5, 6].
Б.А. Ребров и О.А. Реброва предложили структурировать все причины, приводящие к развитию НРС у беременных [7], следующим образом:
1. Функциональные факторы, связанные с дисбалансом вегетативной нервной системы:
– физические нагрузки;
– психоэмоциональные нагрузки;
– дисгормональная перестройка организма в связи с гестацией;
– употребление продуктов, вызывающих гиперкатехоламинемию (крепкий чай, кофе, никотин).
2. Органические поражения миокарда, сопровождающиеся его гипертрофией, ишемией, кардиосклерозом, дилатацией предсердий или желудочков, развившиеся вследствие:
– заболеваний сердечно-сосудистой системы (ишемическая болезнь сердца, миокардиты, перикардиты, врожденные и приобретенные пороки, кардиомиопатии, опухоли и травмы сердца);
– патологии органов дыхания с явлениями дыхательной недостаточности;
– системных заболеваний соединительной ткани (системная красная волчанка, системная склеродермия, дерматомиозит, ревматоидный артрит, системные васкулиты).
3. Заболевания центральной нервной системы (опухоли, нарушения мозгового кровообращения) и психогенные аритмии (неврозы, психопатии, стресс-гипокалиемии).
4. Заболевания органов пищеварения (язвенная болезнь, дискинезии пищеварительного канала и желчевыводящих путей, гепатиты).
5. Заболевания эндокринной системы (тиреотоксикоз, гиперпаратиреоз).
6. Наследственные заболевания и синдромы (болезнь Фабри, Кернса – Сейра, Ленегра, Лева, аритмогенная кардиомиопатия левого желудочка (ЛЖ), синдромы преждевременного возбуждения желудочка, синдром удлиненного интервала QT, синдром слабости синусового узла и др.).
7. Нарушения электролитного обмена (гипокалиемия, гипомагниемия, гиперкальциемия, гиперкалиемия).
8. Интоксикация (алкоголь, бытовая и промышленная химия, ксенобиотики, лекарственные препараты, в т. ч. антиаритмики).
НРС чаще прогрессируют и носят более стойкий характер (резистентный к медикаментозной терапии) в случае, если аритмии выявлялись еще до беременности, а также у беременных с органическим поражением сердца. Следует отметить, что даже при отсутствии органической патологии сердца у женщин с нарушениями ритма значительно чаще встречаются осложнения беременности (злокачественные гестозы, невынашивание, гипотрофия плода) [7].
Таким образом, основными направлениями в ведении беременных с нарушениями ритма сердца являются диагностика и лечение заболеваний сердечно-сосудистой системы, органов дыхания, дисфункции щитовидной железы, а также коррекция электролитных нарушений и других патологических состояний, способствующих развитию аритмий сердца. Кроме того, необходимо выявить и устранить факторы, которые могут провоцировать НРС: употребление алкоголя, кофеина, курение, психоэмоциональные перегрузки. Во многих случаях выполнения вышеперечисленных мер оказывается достаточно для профилактики или купирования ряда аритмий либо для существенного снижения выраженности их клинических проявлений [8]. В случае выявления НРС ведение беременной продолжается совместно с врачом-кардиологом.
Основные нарушения ритма и проводимости
1. Экстрасистолия.
Наджелудочковая и желудочковая экстрасистолия – наиболее часто встречающееся НРС у беременных. Часто она протекает бессимптомно и выявляется только при плановой регистрации ЭКГ или при длительном мониторировании ЭКГ по Холтеру.
Однако у части пациенток экстрасистолия может проявляться клинически (перебоями в работе сердца, дискомфортом в грудной клетке, тревогой и т. д.). Выявление патологических факторов, способствующих развитию нарушений ритма сердца, коррекция психоэмоционального статуса позволяют устранить или в значительной степени уменьшить субъективные ощущения, что часто снимает необходимость медикаментозной противоаритмической терапии [8].
За редким исключением наджелудочковая и желудочковая экстрасистолия не является противопоказанием к естественным родам и не требует медикаментозного лечения.
Назначение антиаритмических препаратов, в первую очередь кардиоселективных -адреноблокаторов, показано в редких случаях при плохой субъективной переносимости экстрасистолии, а также у беременных с желудочковой экстрасистолией (≥10 в час) и систолической дисфункцией ЛЖ (систолическая сердечная недостаточность и/или фракция выброса ЛЖ менее 40%) [8].
2. Наджелудочковые тахикардии.
Беременность может спровоцировать развитие наджелудочковой тахикардии (НЖТ) или привести к учащению уже имевшихся пароксизмов, таких как пароксизмальная атриовентрикулярная (АВ) узловая реципрокная тахикардия, АВ-реципрокная тахикардия при наличии дополнительных путей АВ-проведения – синдром Wolf – Parkinson – White, скрытые дополнительные пути. Реже регистрируются предсердные тахикардии, в основном при органическом поражении сердца.
Если пароксизм НЖТ протекает без нарушения гемодинамики, для купирования используют вагусные приемы (проба Вальсальвы, массаж каротидного синуса) (I, С). Если вагусные приемы неэффективны, вводят в/в антиаритмические препараты, назначаемые врачом-кардиологом (АТФ (I, С), -блокаторы (метопролол, пропранолол) (IIa, С), верапамил (IIb, С)).
В случае нестабильной гемодинамики на фоне пароксизма НЖТ (сердечная астма, отек легких, гипотензия) применяется электроимпульсная терапия (I, С).
3. Предсердные тахикардии.
Современные рекомендации предлагают автоматическую, триггерную и реципрокную предсердные тахикардии объединить термином «очаговая предсердная тахикардия», которая развивается преимущественно на фоне органических заболеваний сердца, электролитных нарушений, интоксикаций (дигиталисной, алкогольной). Прогноз для больных в этом случае определяется, как правило, основным заболеванием.
Больные с асимптомными, редкими, непродолжительными пароксизмами очаговой предсердной тахикардии не нуждаются в лечении. Их надо обследовать с целью определения причины НРС и попытаться устранить ее. Фармакотерапия или немедикаментозное лечение необходимы только больным с симптомными приступами аритмии, а также при ее хроническом течении [8].
Учитывая высокую эффективность и небольшое количество осложнений, в настоящее время в лечении больных с НЖТ, в т. ч. очаговой предсердной тахикардией, предпочтение отдают интервенционным вмешательствам (радиочастотная катетерная аблация), а не антиаритмическим препаратам (эффективность профилактической антиаритмической терапии составляет всего 50–60%) [8].
4. Фибрилляция предсердий (ФП).
Основными направлениями в лечении ФП являются:
– установление причины ФП и воздействие на модифицируемые факторы: лечение гипертиреоза, прекращение приема алкоголя, устранение передозировки сердечных гликозидов, симпатомиметиков, нормализация электролитного баланса и др.;
– контроль ЧСС, купирование и предупреждение рецидивов аритмии;
– профилактика тромбоэмболических осложнений.
Короткие, асимптоматические (малосимптомные) пароксизмы ФП не требуют антиаритмической терапии. Профилактическая антиаритмическая терапия может потребоваться при устойчивых, рецидивирующих, симптомных приступах аритмии. Независимо от тактики ведения пациентки и от выбора антиаритмической стратегии проведение антитромботической терапии обязательно [8]]!
5. Желудочковая тахикардия и фибрилляция желудочков (ФЖ).
ЖТ – редкое нарушение ритма при беременности. Она может быть представлена как эпизодами неустойчивой (длительность до 30 с без нарушения гемодинамики), так и устойчивой (длительность более 30 с или гемодинамическая нестабильность) вариантами, а по морфологии комплексов QRS – мономорфной или полиморфной формами.
Развитие ЖТ и/или ФЖ наблюдается в основном у беременных с органическими заболеваниями сердца, включая кардиомиопатии, врожденные и приобретенные пороки сердца, аритмогенную дисплазию (кардиомиопатию) правого желудочка. Перипортальная кардиомиопатия должна быть исключена, если впервые ЖТ развилась в течение последних 6 нед. беременности или в ранние сроки после родов. Желудочковые тахиаритмии могут быть следствием как врожденного удлинения, так и укорочения интервала QT, синдрома Бругада, возможно также развитие катехоламинергической полиморфной («двунаправленной») ЖТ (редкая наследственная аритмия). Вместе с тем ЖТ могут наблюдаться у беременных при отсутствии органического поражения сердца и генетически обусловленных ионных каналопатий. Наиболее часто среди них встречается идиопатическая ЖТ из выносящего тракта правого желудочка. Для предупреждения симптомных рецидивов данной тахикардии назначаются -адреноблокаторы или верапамил (I, С), при неэффективности фармакотерапии или тяжелом течении аритмии рекомендуется радиочастотная катетерная аблация (IIb, С).
Купирование гемодинамически нестабильной ЖТ, а также ФЖ практически не отличается от такового у небеременных и должно включать весь комплекс мероприятий по проведению электрической кардиоверсии, дефибрилляции (I, С) и кардиопульмональной реанимации, предусмотренных соответствующими рекомендациями. Электроимпульсная терапия является безопасной для плода в любом сроке беременности [8].
Исходя из риска внезапной сердечной смерти, всех беременных с ЖТ можно разделить на две группы: пациентки с потенциально злокачественными и злокачественными желудочковыми аритмиями. К потенциально злокачественным аритмиям относятся желудочковая экстрасистолия (≥10 в час) и эпизоды неустойчивой ЖТ при наличии дисфункции ЛЖ (систолическая сердечная недостаточность и/или фракция выброса ЛЖ менее 40%). У пациенток с этими НРС еще не было эпизодов устойчивой ЖТ или ФЖ, но вероятность их развития высока. Целью лечения данной категории пациенток является снижение риска смерти – первичная профилактика (назначение -адреноблокаторов (I, С), а в случае их непереносимости или неэффективности и при отсутствии альтернативного решения – амиодарона (может оказывать отрицательное воздействие на плод, включая гипотиреоидизм, умственное недоразвитие и др.)).
Группу лиц со злокачественными желудочковыми аритмиями составляют беременные с выраженным структурным поражением миокарда и пароксизмами устойчивой ЖТ и/или успешно реанимированные по поводу ФЖ. Прогноз жизни у этих больных крайне неблагоприятен, а лечение должно быть направлено не только на устранение тяжелой аритмии, но и на продление жизни, т. е. на вторичную профилактику внезапной сердечной смерти. Для этого возможно использование амиодарона и соталола, а также комбинации -адреноблокаторов и амиодарона (с учетом вышеизложенного отрицательного влияния его на состояние плода) (IIа, С). Имплантация кардиовертера-дефибриллятора (наиболее эффективный метод вторичной профилактики внезапной сердечной смерти) может быть проведена как до беременности, так и, при необходимости, в любом сроке беременности (желательно не ранее 8-ми нед.) с использованием средств максимальной защиты плода и под контролем эхокардиографии (IIa, С) [8].
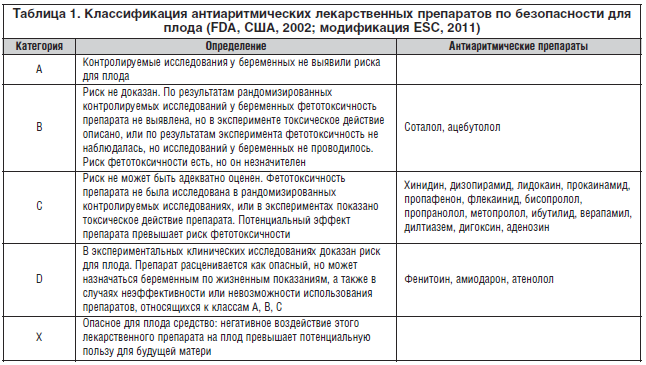
На сегодняшний день безопасных для плода противоаритмических препаратов не существует, поэтому их применяют только по строгим клиническим показаниям – при гемодинамически значимых или жизнеугрожающих НРС (табл. 1). В то же время нельзя забывать об антиаритмическом эффекте препаратов магния, которые широко назначаются беременным акушерами-гинекологами. Их применение приводит к уменьшению частоты возникновения аритмий (в т. ч. желудочковых) и обеспечивает их профилактику [9].
6. Нарушение проводимости сердца.
Нарушения проводимости (блокады) сердца возникают при замедлении или полном прекращении проведения электрического импульса из синусового узла по проводящей системе сердца. Выделяют следующие виды блокад:
– синоатриальную;
– внутрипредсердную;
– атриовентрикулярные: I, II (Мобитц I, Мобитц II) и III степени;
– блокады ветвей пучка Гиса.
Причинами возникновения синоатриальной и внутрипредсердной блокад могут быть воспалительные, склеротические, дегенеративные изменения миокарда предсердий, передозировка лекарственных препаратов (-адреноблокаторов, сердечных гликозидов и др.), электролитные нарушения. Эти виды блокад наблюдаются и у практически здоровых лиц при ваготонии.
Синоатриальные блокады в подавляющем случае бессимптомны и не требуют специального лечения. Синоатриальные блокады с симптомной брадикардией (пресинкопе, синкопе) являются показанием для имплантации искусственного водителя ритма.
АВ-блокады характеризуются нарушением проведения импульса от предсердий к желудочкам. При беременности чаще всего встречаются АВ-блокады, которые в большинстве случаев носят врожденный характер. Они, как правило, протекают бессимптомно и не осложняют течение беременности и родов. Вероятным этиологическим фактором является первичное генетически детерминированное заболевание проводящей системы сердца (во многих случаях прослеживается семейный характер заболевания).
Другими причинами поражения проводящей системы сердца являются болезнь Ленегра, болезнь Лева, синдром Кернса – Сейра, болезнь Фабри. Причинами развития блокад у пациенток, кроме того, являются: врожденные и приобретенные пороки сердца, кардиомиопатии, операции на открытом сердце. У практически здоровых лиц может быть блокада правой ножки пучка Гиса.
У беременных с симптомами, связанными с синдромом слабости синусового узла, нарушениями АВ-проводимости II–III степени (пресинкопе и синкопальные состояния) требуется выполнение временной или постоянной эндокардиальной стимуляции сердца [8].
Таким образом, НРС, нередко сопровождающие беременность, требуют своевременной диагностики и устранения провоцирующих их факторов. Сбалансированное питание, нормализация режима сна и бодрствования, коррекция психоэмоционального статуса – всего этого, как правило, оказывается достаточно для уменьшения частоты возникновения НРС, улучшения их переносимости, а также в целях профилактики.
Лечение нарушений ритма сердца
Почему терапия аритмий считается одним из самых сложных разделов кардиологии? Как классифицируются аритмии? Какие группы лекарственных препаратов используются при лечении аритмий? Нарушения ритма сердца (аритмии) представляют собой один из самы
Почему терапия аритмий считается одним из самых сложных разделов кардиологии?
Как классифицируются аритмии?
Какие группы лекарственных препаратов используются при лечении аритмий?
Нарушения ритма сердца (аритмии) представляют собой один из самых сложных разделов клинической кардиологии. Отчасти это объясняется тем, что для диагностики и лечения аритмий необходимо очень хорошее знание электрокардиографии, отчасти — огромным разнообразием аритмий и большим выбором способов лечения. Кроме того, при внезапных аритмиях нередко требуется проведение неотложных лечебных мероприятий.
Одним из основных факторов, повышающих риск возникновения аритмий, является возраст. Так, например, мерцательную аритмию выявляют у 0,4% людей, при этом большую часть пациентов составляют люди старше 60 лет [1, 2, 4]. Увеличение частоты развития нарушений ритма сердца с возрастом объясняется изменениями, возникающими в миокарде и проводящей системе сердца в процессе старения. Происходит замещение миоцитов фиброзной тканью, развиваются так называемые «склеродегенеративные» изменения. Кроме этого, с возрастом повышается частота сердечно-сосудистых и экстракардиальных заболеваний, что также увеличивает вероятность возникновения аритмий [17, 18].
Основные клинические формы нарушений ритма сердца
По характеру клинического течения нарушения ритма сердца могут быть острыми и хроническими, преходящими и постоянными. Для характеристики клинического течения тахиаритмий используют такие определения, как «пароксизмальные», «рецидивирующие», «непрерывно рецидивирующие» [2].
Лечение нарушений ритма сердца
Показаниями для лечения нарушений ритма являются выраженные нарушения гемодинамики или субъективная непереносимость аритмии. Безопасные, бессимптомные или малосимптомные легко переносящиеся аритмии не требуют назначения специального лечения. В этих случаях основным лечебным мероприятием является рациональная психотерапия. Во всех случаях прежде всего проводится лечение основного заболевания.
Антиаритмические препараты
Основным способом терапии аритмий является применение антиаритмических препаратов. Хотя антиаритмические препаты не могут «вылечить» от аритмии, они помогают уменьшить или подавить аритмическую активность и предотвратить рецидивирование аритмий.
Любое воздействие антиаритмическими препаратами может вызывать как антиаритмический, так и аритмогенный эффект (то есть, наоборот, способствовать возникновению или развитию аритмии). Вероятность проявления антиаритмического эффекта для большинства препаратов составляет в среднем 40–60% (и очень редко для некоторых препаратов при отдельных вариантах аритмии достигает 90%). Вероятность развития аритмогенного эффекта составляет в среднем примерно 10%, при этом могут возникать опасные для жизни аритмии. В ходе нескольких крупных клинических исследований было выявлено заметное повышение общей летальности и частоты случаев внезапной смерти (в 2 — 3 раза и более) среди больных с органическим поражением сердца (постинфарктный кардиосклероз, гипертрофия или дилатация сердца) на фоне приема антиаритмических препаратов класса I, несмотря на то что эти средства эффективно устраняли аритмии [7, 8, 9].
Согласно наиболее распространенной на сегодняшний день классификации антиаритмических препаратов Вогана Вильямса, все антиаритмические препараты подразделяются на 4 класса:
I класс — блокаторы натриевых каналов.
II класс — блокаторы бета-адренергических рецепторов.
III класс — препараты, увеличивающие продолжительность потенциала действия и рефрактерность миокарда.
IV класс — блокаторы кальциевых каналов.
Применение комбинаций антиаритмических препаратов в ряде случаев позволяет достичь существенного повышения эффективности антиаритмической терапии. Одновременно отмечается уменьшение частоты и выраженности побочных явлений вследствие того, что препараты при комбинированной терапии назначают в меньших дозах [3, 17].
Следует отметить, что показаний для назначения так называемых метаболических препаратов пациентам с нарушениями ритма не существует. Эффективность курсового лечения такими препаратами, как кокарбоксилаза, АТФ, инозие-Ф, рибоксин, неотон и т. п., и плацебо одинаковы. Исключение составляет милдронат, препарат цитопротективного действия, имеются данные об антиаритмическом эффекте милдроната при желудочковой экстрасистолии [3].
Особенности лечения основных клинических форм нарушений ритма
Экстрасистолия
Клиническое значение экстрасистолии практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) наличие экстрасистолии не влияет на прогноз и не представляет опасности для жизни. У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
Как было уже отмечено, лечение экстрасистолии с помощью антиаритмических препаратов класса I C значительно увеличивает риск смерти. Поэтому при наличии показаний лечение начинают с назначения β-блокаторов [8, 17, 18]. В дальнейшем оценивают эффективность терапии амиодароном и соталолом. Возможно также применение седативных препаратов. Антиаритмические препараты класса I C используют только при очень частой экстрасистолии, в случае отсутствия эффекта от терапии β-блокаторами, а также амидороном и соталолом (табл. 3)
Тахиаритмии
В зависимости от локализации источника аритмии различают наджелудочковые и желудочковые тахиаритмии. По характеру клинического течения выделяют 2 крайних варианта тахиаритмий (постоянные и пароксизмальные. Промежуточное положение занимают преходящие или рецидивирующие тахиаритмии. Чаще всего наблюдается мерцательная аритмия. Частота выявления мерцательной аритмии резко увеличивается с возрастом больных [1, 17, 18].
Мерцательная аритмия
Пароксизмальная мерцательная аритмия. В течение первых суток у 50% больных с пароксизмальной мерцательной аритмией отмечается спонтанное восстановление синусового ритма. Однако произойдет ли восстановление синусового ритма в первые часы, остается неизвестным. Поэтому при раннем обращении больного, как правило, предпринимаются попытки восстановления синусового ритма с помощью антиаритмических препаратов. В последние годы алгоритм лечения мерцательной аритмии несколько усложнился. Если от начала приступа прошло более 2 суток, восстановление нормального ритма может быть опасным — повышен риск тромбоэмболии (чаще всего в сосуды мозга с развитием инсульта). При неревматической мерцательной аритмии риск тромбоэмболий составляет от 1 до 5% (в среднем около 2%). Поэтому, если мерцательная аритмия продолжается более 2 суток, надо прекратить попытки восстановления ритма и назначить больному непрямые антикоагулянты (варфарин или фенилин) на 3 недели в дозах, поддерживающих показатель международного нормализованного отношения (МНО) в пределах от 2 до 3 (протромбиновый индекс около 60%). Через 3 недели можно предпринять попытку восстановления синусового ритма с помощью медикаментозной или электрической кардиоверсии. После кардиоверсии больной должен продолжить прием антикоагулянтов еще в течение месяца.
Таким образом, попытки восстановления синусового ритма предпринимают в течение первых 2 суток после развития мерцательной аритмии или через 3 недели после начала приема антикоагулянтов. При тахисистолической форме сначала следует уменьшить ЧСС (перевести в нормосистолическую форму) с помощью препаратов, блокирующих проведение в атриовентрикулярном узле: верапамила, β-блокаторов или дигоксина.
Для восстановления синусового ритма наиболее эффективны следующие препараты:
Сегодня с целью восстановления синусового ритма при мерцательной аритмии все чаще назначают однократную дозу амиодарона или пропафенона перорально. Эти препараты отличаются высокой эффективностью, хорошей переносимостью и удобством приема. Среднее время восстановления синусового ритма после приема амиодарона (30 мг/кг) составляет 6 ч, после пропафенона (600 мг) — 2 ч [6, 8, 9].
При трепетании предсердий кроме медикаментозного лечения можно использовать чреспищеводную стимуляцию левого предсердия с частотой, превышающей частоту трепетания, — обычно около 350 импульсов в минуту, продолжительностью 15–30 с. Кроме того, при трепетании предсердий очень эффективным может быть проведение электрической кардиоверсии разрядом мощностью 25–75 Дж после в/в введения реланиума.
Постоянная форма мерцательной аритмии. Мерцание предсердий является наиболее часто встречающейся формой устойчивой аритмии. У 60% больных с постоянной формой мерцательной аритмии основным заболеванием являются артериальная гипертония или ИБС. В ходе специальных исследований было выявлено, что ИБС становится причиной развития мерцательной аритмии примерно у 5% больных. В России существует гипердиагностика ИБС у больных с мерцательной аритмией, особенно среди людей пожилого возраста. Для постановки диагноза ИБС всегда необходимо продемонстрировать наличие клинических проявлений ишемии миокарда: стенокардии, безболевой ишемии миокарда, постинфарктного кардиосклероза.
Мерцательная аритмия обычно сопровождается неприятными ощущениями в грудной клетке, могут отмечаться нарушения гемодинамики и, главное, повышается риск возникновения тромбоэмболий, прежде всего в сосуды мозга. Для снижения степени риска назначают антикоагулянты непрямого действия (варфарин, фенилин). Менее эффективно применение аспирина [1, 17, 18].
Основным показанием для восстановления синусового ритма при постоянной форме мерцательной аритмии является «желание больного и согласие врача».
Для восстановления синусового ритма используют антиаритмические препараты или электроимпульсную терапию.
Антикоагулянты назначают, если мерцательная аритмия наблюдается более 2 суток. Особенно высок риск развития тромбоэмболий при митральном пороке сердца, гипертрофической кардиомиопатии, недостаточности кровообращения и тромбоэмболиях в анамнезе. Антикоагулянты назначают в течение 3 недель до кардиоверсии и в течение 3 — 4 недель после восстановления синусового ритма. Без назначения антиаритмических препаратов после кардиоверсии синусовый ритм сохраняется в течение 1 года у 15 — 50% больных. Применение антиаритмических препаратов повышает вероятность сохранения синусового ритма. Наиболее эффективно назначение амиодарона (кордарона) — даже при рефрактерности к другим антиаритмическим препаратам синусовый ритм сохраняется у 30 — 85% больных [2, 12]. Кордарон нередко эффективен и при выраженном увеличении левого предсердия.
Кроме амиодарона для предупреждения повторного возникновения мерцательной аритмии с успехом используются соталол, пропафенон, этацизин и аллапинин, несколько менее эффективны хинидин и дизопирамид. При сохранении постоянной формы мерцательной аритмии больным с тахисистолией для снижения ЧСС назначают дигоксин, верапамил или β-блокаторы. При редко встречающемся брадисистолическом варианте мерцательной аритмии эффективным может быть назначение эуфиллина (теопек, теотард).
Проведенные исследования показали, что две основные стратегии ведения больных с мерцательной аритмией — попытки сохранения синусового ритма или нормализация ЧСС на фоне мерцательной аритмии в сочетании с приемом непрямых антикоагулянтов — обеспечивают примерно одинаковое качество и продолжительность жизни больных [17].
Пароксизмальные наджелудочковые тахикардии
Пароксизмальные наджелудочковые тахикардии, встречающиеся гораздо реже, чем мерцательная аритмия, не связаны с наличием органического поражения сердца. Частота их выявления с возрастом не увеличивается.
Купирование пароксизмальных наджелудочковых тахикардий начинают с применения вагусных приемов. Наиболее часто используют пробу Вальсальвы (натуживание на вдохе около 10 с) и массаж сонной артерии. Очень эффективным вагусным приемом является «рефлекс ныряния» (погружение лица в холодную воду) — восстановление синусового ритма отмечается у 90% больных. При отсутствии эффекта от вагусных воздействий назначают антиаритмические препараты. Наиболее эффективны в этом случае верапамил, АТФ или аденозин.
У больных с легко переносящимися и сравнительно редко возникающими приступами тахикардии практикуется самостоятельное пероральное купирование приступов. Если в/в введение верапамила оказывается эффективным, можно назначить его внутрь в дозе 160–240 мг однократно, в момент возникновения приступов. Если более эффективным признается в/в введение новокаинамида — показан прием 2 г новокаинамида. Можно иcпользовать 0,5 г хинидина, 600 мг пропафенона или 30 мг/кг амиодарона внутрь.
Желудочковые тахикардии
Желудочковые тахикардии в большинстве случаев возникают у больных с органическим поражением сердца, чаще всего при постинфарктном кардиосклерозе [13, 14].
Лечение желудочковой тахикардии. Для купирования желудочковой тахикардии можно использовать амиодарон, лидокаин, соталол или новокаинамид.
При тяжелых, рефрактерных к медикаментозной и электроимпульсной терапии, угрожающих жизни желудочковых тахиаритмиях применяют прием больших доз амиодарона: внутрь до 4 — 6 г в сутки перорально в течение 3 дней (то есть по 20 — 30 табл.), далее по 2,4 г в сутки в течение 2 дней (по 12 табл.) с последующим снижением дозы [6, 10, 15, 16].
Предупреждение рецидивирования тахиаритмий
При частых приступах тахиаритмий (например, 1 — 2 раза в неделю) последовательно назначают антиаритмические препараты и их комбинации до прекращения приступов. Наиболее эффективным является назначение амиодарона в качестве монотерапии или в комбинации с другими антиаритмическими препаратами, прежде всего с β-блокаторами.
При редко возникающих, но тяжелых приступах тахиаритмий подбор эффективной антиаритмической терапии удобно проводить с помощью чреспищеводной электростимуляции сердца — при наджелудочковых тахиаритмиях — и программированной эндокардиальной стимуляции желудочков (внутрисердечное электрофизиологическое исследование) — при желудочковых тахиаритмиях. С помощью электростимуляции в большинстве случаев удается индуцировать приступ тахикардии, идентичный тем, которые спонтанно возникают у данного больного. Невозможность индукции приступа при повторной электрокардиостимуляции на фоне приема препаратов обычно совпадает с их эффективностью при длительном приеме [17, 18]. Следует отметить, что некоторые проспективные исследования продемонстрировали преимущество «слепого» назначения амиодарона и соталола при желудочковых тахиаритмиях перед тестированием антиаритмических препаратов класса I с помощью программированной электростимуляции желудочков или мониторирования ЭКГ.
При тяжелом течении пароксизмальных тахиаритмий и рефрактерности к медикаментозной терапии применяют хирургические способы лечения аритмий, имплантацию кардиостимулятора и кардиовертера-дефибриллятора.
Подбор антиаритмической терапии у больных с рецидивирующимим аритмиями
С учетом безопасности антиаритмических препаратов оценку эффективности целесообразно начинать с β-блокаторов или амиодарона. При неэффективности монотерапии оценивают действенность назначения амиодарона в комбинации с β-блокаторами [17]. Если нет брадикардии или удлинения интервала РR, с амиодароном можно сочетать любой β-блокатор. У больных с брадикардией к амиодарону добавляют пиндолол (вискен). Показано, что совместный прием амиодарона и β-блокаторов способствует значительно большему снижению смертности пациентов с сердечно-сосудистыми заболеваниями, чем прием каждого из препаратов в отдельности. Некоторые специалисты даже рекомендуют имплантацию двухкамерного стимулятора (в режиме DDDR) для безопасной терапии амиодароном в сочетании с β-блокаторами. Антиаритмические препараты класса I применяют только при отсутствии эффекта от β-блокаторов и/или амиодарона. Препараты класса I C, как правило, назначают на фоне приема бета-блокатора или амиодарона. В настоящее время изучается эффективность и безопасность применения соталола (β-блокатора, обладающего свойствами препаратов класса III).
П. Х. Джанашия, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
С. М. Сорокoлетов, доктор медицинских наук, профессор
РГМУ, Медицинский центр Банка России, Москва