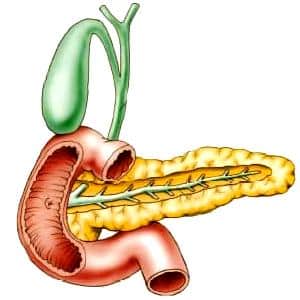
Ретроградная холангиопанкреатография ( РХПГ )
Ретроградная холангиопанкреатография была впервые выполнена в 1968 году. В настоящее время различные виды терапевтической РХПГ проводятся во многих клиниках. Однако, как уже было сказано показания должны быть не оспоримы, так как выполнение данного вмешательства может быть связанно с развитием тяжелых осложнений и даже приводить к летальному исходу (Процент осложнений варьирует от 4,0 % до 4,95 % а в группе эндоскопической папилосфинктеротомии (ПСТ) достигает 9,8 %).
Предложено несколько методик направленных на снижения числа случаев развития осложнений, таких как панкреатит, после РХПГ. В основном, это конечно технические моменты: избегать повторных канюляций панкреатического протока с или без введения контраста, использовать смешанный ток с преобладанием резки при выполнении ПСТ, при проведении предварительной ПСТ проводить рассечение не от устья БДС и фармакотерапия.
Это исследование отличается от всех других диагностических методов исследования большой информативностью и достоверностью, а также возможностью выполнения целого ряда лечебных вмешательств.
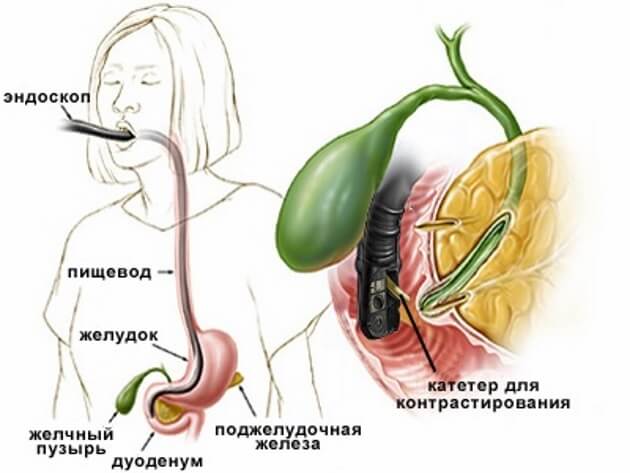
ЭРХПГ выполняется только в условиях стационара. Перед таким исследованием всегда делается успокоительный укол. После местной анестезии рта и глотки специальный оптический прибор (дуоденофиброскоп) проводится через рот, пищевод и желудок в двенадцатиперстную кишку к тому месту, где общий желчный проток и проток поджелудочной железы, соединяясь между собой (дуоденальный сосочек), устье которого открывается в просвет двенадцатиперстной кишки. С помощью специальной трубки, которая проводится через канал эндоскопа устье сосочка в желчные протоки и в проток поджелудочной железы вводится рентгеноконтрастное вещество. Затем с помощью рентгеновской аппаратуры специалист получает изображение протоковой системы. При обнаружении какой либо патологии, сужения протока или камней в нем проводится эндоскопическая операция, которая направлена на устранение препятствия и нормальной проходимости желчных протоков. С этой целью с помощью различных специальных инструментов, проведенных через канал эндоскопа, проводится разрез выходной части протока, через который извлекаются камни.
Эндоскопическая ретроградная холангиопанкреатография является одним из важнейших современных методов диагностики заболеваний панкреатобилиарной зоны.
Эндоскопическая ретроградная холангиопанкреатография в Новороссийске
Эндоскопическая ретроградная холангиопанкреатография (РХПГ) представляет собой один из методов инструментальной диагностики, в Израиле она часто используется для диагностики заболеваний желудочно-кишечного тракта. В рамках РХПГ можно обнаружить нарушения проходимости (частичные и полные обструкции) желчных и панкреатических протоков, наличие камней, опухолей и других патологических состояний. В медицинском центре Меир РХПГ выполняют не только с диагностическими, но и с лечебными целями. В ходе процедуры можно восстановить проходимость протоков, например, произвести извлечение камней или имплантировать поддерживающий стент.
Показания к холангиопанкреатографии
Подготовка к эндоскопической ретроградной холангиопанкреатографии
Если вам предстоит процедура РХПГ, пожалуйста, следуйте нижеприведенным рекомендациям:
Процедура РХПГ
ЭХО специализируется на выполнении диагностических и лечебных холангиопанкреатографий с применением современного оборудования — тонких гибких эндоскопов, содержащих оптоволокно. Эндоскоп оснащен миниатюрной видеокамерой, транслирующей изображение в высоком разрешении на монитор, установленный в процедурной комнате. Также при помощи эндоскопа в пищеварительный тракт пациента можно ввести специальные инструменты для выполнения необходимых манипуляций.
Продолжительность процедуры составляет от 30 до 60 мин. После ее окончания пациенту потребуется наблюдение медицинского персонала в течение 1-2 часов. Если в ходе РХПГ выполнялись лечебные манипуляции, пациента могут попросить остаться в клинике до следующего утра.
Чтобы облегчить прохождение эндоскопа через ротовую полость и глотку, используют местный анестетик. Перед началом процедуры пациенту внутривенно вводят седативные и обезболивающие препараты. В целом процедура безболезненна и сопровождается незначительным дискомфортом. Диаметр эндоскопа невелик и не превышает величины пищевого комка, который человек проглатывает во время еды.
Врач осторожно проводит эндоскоп через пищевод и желудок, осматривая их внутреннюю поверхность, и достигает двенадцатиперстной кишки, в которую открываются общий желчный и панкреатический проток. В полость двенадцатиперстной кишки вводят немного воздуха, а в протоки желчного пузыря и поджелудочной железы — контрастное вещество. Затем выполняют серию рентгеновских снимков. В ходе процедуры положение пациента могут изменять: переворачивать его на бок или на живот. Это необходимо для визуализации анатомических структур в процессе рентгенографии.
Через канал в эндоскопе можно провести специальные миниатюрные инструменты, чтобы выполнить биопсию — взять на анализ образец ткани из подозрительного участка. С их помощью в ряде случаев можно удалить камень, препятствующий оттоку желчи, или имплантировать стент. Стент представляет собой металлическую или пластиковую трубочку. Он поддерживает стенки желчного или панкреатического протока, препятствуя его обструкции (непроходимости). Одним из показаний к стентированию является наличие опухоли, блокирующей просвет протока или область Фатерова соска — места впадения протоков в двенадцатиперстную кишку.
После завершения процедуры эндоскоп осторожно извлекают.
Восстановительный период
Примерно через час после РХПГ можно начать пить. В первые сутки рекомендуется употреблять только жидкости и мягкую кашеобразную пищу.
Обратитесь в приемный покой клиники, если у вас возникает один из следующих симптомов:
Лигирование варикознорасширенных вен пищевода
Эндоскопический метод лечения и профилактики кровотечений из вен пищевода и желудка.
После проведения гастроскопа со специальной насадкой эндоскопическое лигирование начинают с области эзофагокардиального перехода, чуть выше зубчатой линии. Кольца накладывают по спирали, и сбрасывают после того, как выбранный венозный узел засасывают в цилиндр не менее чем на половину высоты.
За сеанс (в зависимости от выраженности варикозных вен) накладывают 6-10 лигатур.
Как правило, лигирование выполняется латексными кольцами. Роль эластичного кольца также может выполнять нейлоновая петля диаметром 11 и 13 мм, соответствующая размеру дистального колпачка.
Спустя неделю после процедуры выполняется контрольная эндоскопия, чтобы оценить результаты хирургического вмешательства.
При рецидиве кровотечения эндоскопическое лигирование необходимо повторить.
Эндоскопическое лигирование расширенных вен пищевода
В настоящее время имеет место выраженный рост числа заболеваний печени, в частности поражение печени при хроническом вирусном гепатите и злоупотреблении алкоголем и гепатотоксичными лекарственными препаратами, что в течение определенного времени приводит к развитию цирроза печени.
Одним из наиболее часто встречающихся и наиболее грозных осложнений хронического гепатита и цирроза печени является формирование варикозно расширенных вен пищевода и желудка, вследствие нарушения оттока крови через печень, которые в 50% случаев сопровождаются тяжелыми массивными кровотечениями. Смертность, без оказания экстренной помощи, при первом эпизоде кровотечения составляет 30-40%, а при повторном кровотечении 70%.
Фиброгастроскопия должна выполнятся всем больным с циррозом печени различного происхождения, а также больным с хроническим вирусным гепатитом, т.к. зачастую развитие варикозно расширенных вен происходит еще до развития цирротической стадии хронического гепатита.
Оперативное лечение варикозно расширенных вен пищевода
Существует большое количество сложных хирургических операций, направленных на ликвидацию варикозно расширенных вен, которые плохо переносятся больными с печеночной недостаточностью, являются травматичными и сопровождаются высокой послеоперационной летальностью.
Поэтому в настоящее время эндоскопия заняла ключевое место в диагностике и лечении варикозно расширенных вен пищевода и желудка.Чаще всего проводится эндоскопическое лигирование расширенных вен пищевода.
Эндоскопическое лигирование расширенных вен пищевода
Эндоскопическое лигирование расширенных вен пищевода заключается в перевязки варикозных узлов с помощью небольших эластических колец. В нижнюю часть пищевода вводят обычный гастроскоп с торцовым обзором и под его контролем проводят дополнительный зонд. Затем гастроскоп извлекают и фиксируют к его концу лигирующее устройство. После этого гастроскоп вновь вводят в дистальный отдел пищевода, выявляют варикозно-расширенную вену и аспирируют её в просвет лигирующего устройства. Затем, нажимая на присоединённый к нему проволочный рычаг, на вену надевают эластичное кольцо. Процесс повторяют, пока не будут лигированы все варикозно-расширенные вены. На каж¬дую из них накладывают от 1 до 3 колец.
Эндоскопическое лигирование расширенных вен пищевода даёт меньше осложнений, чем склеротерапия, хотя для лигирования варикозно-расширенных вен и требуется больше сеансов. Наиболее частое осложнение — преходящая дисфагия; описано также развитие бактериемии. Дополнительный зонд может вызывать перфорацию пищевода. В местах наложения колец впоследствии могут развиться язвы. Кольца иногда соскальзывают, вызывая массивное кровотечение. Поэтому лигирование расширенных вен пищевода мы рекомендуем выполнять только в профильных медицинских учреждениях.
Лигирование варикозных узлов вен с помощью колец используется в экстренной хирургии для остановки случившегося кровотечения из узлов варикозно-расширенных вен пищевода. Однако выполнять операцию в условиях продолжающегося кровотечения значительно сложнее, и не достигается максимальная радикальность.
Поэтому всем пациентам с циррозом печени и хроническими вирусными гепатами мы рекомендуем своевременно проходить гастроскопию, чтобы, в случае необходимости, выполнить лигирование и провести профилактику развития кровотечения.
проведение эндоскопии желчных путей и поджелудочной железы в Израиле
Эндоскопическая ретроградная холангио-панкреография (или сокращённо ЭРХПГ) является одним из самых эффективных неинвазивных методов диагностики и лечения желчных и панкреатических протоков.
С какой целью необходимо выполнять эндоскопию?
ЭРХПГ нужна для дифференциальной диагностики проходимости желчевыводящих путей, а также протоков поджелудочной железы. Эндоскопия применяется при сужении протоков, опухолях, камнях, лечении заболеваний поджелудочной железы и жёлчного пузыря (кист, опухолей, полип и т.п.), а также при скрытых кровотечениях, анемии, болезни Крона и так далее.
Эндоскопия желчных путей и поджелудочной железы позволяет обнаружить изменения в желчных путях и протоках поджелудочной железы, найти пораженное место, взять биопсию и провести срочную операцию.
Эндоскопия желчных путей и поджелудочной железы: как проходит процедура?
Для проведения эндоскопии необходим специальный оптический прибор, называющийся дуоденофиброскоп. Гибкий зонд со встроенной оптической системой вводится перорально в большой сосочек двенадцатиперстной кишки. С использованием оптического фиброскопа в пластмассовую трубку вводят контрастное вещество, позволяющее окрасить пути желчного пузыря и крупные протоки поджелудочной железы, с целью лучшего их обнаружения. Во время эндоскопии могут одновременно провести мини инвазивную операцию пораженных участков, если в этом есть острая необходимость. Обычно такая операция применяется при перекрытиях желчевыводящих путей, внутренних кровоизлияниях и т.д.
Эндоскопия позволяет извлекать образцы ткани с целью обнаружить причину блокировки, определить микрофлору желкудка, а также развеять или подтвердить подозрения на наличие опухолей. Полученную ткань используют для цитологических и прочих исследований. С использованием специальных инструментов могут быть извлечены камни из жёлчных путей.
Эндоскопия желчных путей и поджелудочной железы эффективна в борьбе со:
Также при процедуре вводятся различные медикаменты, останавливается внутреннее кровоизлияние при помощи клипирования и т.п.
Наркоз во время эндоскопии
При эндоскопии специалисты применяют кратковременную анестезию, которая быстро выводится из организма пациента. Она расслабляет, вызывает небольшую сонливость.
Контрастное вещество вводят перед эндоскопией внутривенно. Пациенту необходимо лечь на левый бок, через его рот вводится эндоскоп, и проводится обследование. Исследование проводится в стационарных условиях. Эндоскопия полностью безболезненна и комфортна. Возможно першение в горле, но оно пройдёт в течение получаса.
При ЭРХПГ используют специальный аэрозоль, обезболивающий полость рта и глотку, снимающий дискомфортные ощущения и улучшающий дыхание во время установки эндоскопа. Врач направляет оптический прибор (который размером с небольшой кусочек сахара) через рот и глотку в пищевод, желудок и дуоденальный сосочек, просвечивая двенадцатиперстную кишку. Всю информацию о состоянии желчных протоков и протока поджелудочной железы специалист получает из экрана монитора, транслирующего изображение протоков пациента. По результатам исследования врач сможет поставить точный диагноз и назначить лечение, которое, как показывает практика, в 95% случаев проходит успешно.
Эндоскопические исследования также могут провести, пока пациент спит. В таком случае внутривенно вводят снотворный препарат. Процесс контролирует анестезиолог.
В некоторых случаях во время инвазивных операций могут использовать общий наркоз.
Спустя полчаса после проведения ЭРХПГ пациенты возвращаются к нормальной жизни.
Как подготовиться к процедуре?
Чтобы пациенту провели эндоскопию, он не должен принимать никакую пищу за 6-8 часов до её начала. Только с позволения врача можно выпить немного воды. Когда до эндоскопии остаётся 3 часа, воду пить уже нельзя. При больном сердце, диабете и прочих хронических заболеваниях пациент обязан предупредить об этом врача.
При процедуре могут понадобиться:
1. Результаты анализов крови и функции её свертывания.
2. При наличии результатов компьютерной томографии или сканирования УЗИ пациент должен взять их с собой на процедуру (снимки или CD).
3. При высоком кровяном давлении и приёме сопутствующих лекарств пациент обязан сообщить эту информацию врачу-эндоскописту.
4. При наличии аллергии на лекарства нужно также донести эту информацию до специалиста.
5. Если у пациента диабет, ему ни в коем случае нельзя делать инъекцию инсулина утром перед проведением эндоскопии. Инсулин необходимо будет взять с собой. Также рекомендуется принести еду, которая понадобится после процедуры.
6. В случае приёма антикоагулянтов (аспирин, Plavix в их числе) либо препаратов для разжижения крови (к примеру, варфарин) необходимо навестить гастроэнтеролога, чтобы узнать, можно ли остановить приём медикаментов за неделю до проведения эндоскопии.
7. За 8 часов до процедуры пациент обязан не принимать ничего в пищу.
8. Беременным эндоскопия проводится в исключительных случаях: при повреждениях протоков поджелудочной железы, внутренних кровоизлияниях, диареях и других заболеваниях.
Что происходит после процедуры?
После проведения эндоскопии пациент остаётся в палате в течение получаса-часа. За ним наблюдают специалисты до тех пор, пока лекарство не прекратит действовать.
Запрещено пить воду и употреблять в пищу горячее в течение часа с момента обследования. После 60 минут пациенты вновь возвращаются к привычному режиму питания.
Также запрещается садиться за руль в течение 8 часов после процедуры. Это объясняется сонливость пациента и рассеянности его внимания ввиду приёма препаратов для обезболивания.
Если у пациента наблюдается повышенная температура, лихорадка, проблемы с глотанием, боли в области груди или живота, ему немедленно следует обратиться к своему лечащему врачу. Перед выпиской из больницы врач вручает пациенту результаты процедуры, а также направление для последующего лечения и исследования.
Какие осложнения могут возникнуть?
Осложнения при эндоскопии редки: они происходят примерно в 4% всех случаев и, как правило, требуют лечения. В случае если пациент должным образом не подготовлен к процедуре, он может столкнуться с:
Как показывает практика, нарушения возможны из-за несоблюдения показаний и противопоказаний к проведению эндоскопии. В случае если пациент переносит осложнения, ему тут же назначают дополнительные исследования и оказывают своевременную помощь в лечении.
Лечебная диета после перенесенной холецистэктомии
Подробно представлен ассортимент продуктов, кратность приема пищи и ее качество для пациентов после лапароскопического или традиционного удаления желчного пузыря.
После холецистэктомии человеку придется соблюдать диету на протяжении всей своей жизни. Ведь после удаления желчного пузыря не будет того самого резервуара, где вся желчь сможет скапливаться. Поэтому необходимо создавать определенную разгрузку желчных путей. В данном случае помочь может только лишь особое питание, суть которого заключается в частом приеме пищи.
Диета после лапароскопической холецистэктомии
Есть ли определенные рекомендации по поводу питания или диета после лапароскопической холецистэктомии? Первым делом следует стараться кушать как можно чаще. После удаления желчного пузыря питаться нужно по-особенному. Жареную пищу следует исключать. Теперь все должно готовиться только лишь на пару. Ни в коем случае нельзя включать в рацион сало и животные жиры. В качестве первого блюда должны быть овощные супы, без какого-либо бульона. Никаких мясных наваров, это находится под запретом. Если говорить о вторых блюдах, то в данном случае подойдет мясо, но только лишь не жирное. Рекомендуется отдавать предпочтение говядине и мясу птицы. Свинины и телятины в рационе человека быть не должно! Подробные рекомендации должен высказать лечащий врач. Главное чтобы диета после удаления желчного пузыря всегда соблюдалась. Естественно, это не так просто, но через время человек начинает привыкать к такому рациону.
Диета 5 после удаления желчного пузыря
Какой должна быть щадящая диета 5 после удаления желчного пузыря? Безусловно, питаться всю жизнь только лишь по определенным правилам, сложно. Но кто сказал, что нельзя употреблять в пищу ничего вкусного? Существует огромное количество интересных и полезных блюд. Естественно, первое время стоит ограничить только лишь легкими супами и кашами. Но ведь в дальнейшем разнообразить рацион вполне реально. Постепенно добавляется нежирное мясо, с помощью которого можно приготовить множество интересных блюд. Разрешается также кушать омлет, и готовить разнообразные салаты. Просто майонез придется заменить какой-нибудь другой заправкой. Следует забыть о чипсах и прочих вредностях. Но ведь это не самое страшное. Обычно людей после удаления желчного пузыря пугает само слово диета. Но на самом деле ничего страшного в этом нет, ограничения не настолько серьезные. Диета после удаления желчного пузыря не представляет собой ничего сверхъестественного. Простое здоровое питание, в котором нет места вредной пище.
Рецепты диеты после удаления желчного пузыря
Какие интересные рецепты диеты после удаления желчного пузыря можно использовать? На самом деле их существует довольно много. Поэтому ниже будет приведен один из них, дабы человек понимал, что, даже находясь на диете можно вкусно и полезно питаться. Так, первый рецепт представляет собой язык с фаршированным сыром. Чтобы приготовить это блюдо нужно будет взять основные ингредиенты, такие как 200 грамм языка, столько же твердого сыра и совсем немного майонеза. Да, употреблять последний компонент можно, но только лишь в ограниченном количестве. Язык следует отварить в подсоленной воде, после чего остудить и мелко нарезать. После чего туда добавляется натертый сыр и все перемешивается с майонезом вкусный и полезный салат получается буквально за считанные минуты. Можно приготовить тот же мясной салат, но только лишь с нежирным мясом и совсем со слабым добавлением майонеза. Диета после удаления желчного пузыря это вовсе не приговор. Всегда можно приготовить что-то вкусное.
Меню диеты после удаления желчного пузыря
Каким должно быть правильное меню диеты после удаления желчного пузыря? Главное исключить продукты, которые несколько раздражают организм. Ведь он просто не способен «прятать» желчь в определенный резервуар. Поэтому первое время стоит отдавать предпочтение легкой пище. Желательно чтобы это были овощные супы, а на вторые блюда нежирное мясо и каши. Со временем можно уже готовить что-нибудь по интереснее. Так, существует довольно много полезных и вкусных рецептов. Кто сказал, что придется отказаться от привычного рациона? Ничего подобного, его нужно будет просто несколько видоизменить. Все привычные салаты можно употреблять, но немного заменив некоторые ингредиенты. Естественно, желательно посоветоваться с лечащим врачом. По сути, диета после удаления желчного пузыря ничего страшного собой не представляет.
Диета по дням после удаления желчного пузыря
Существует определенная диета по дням после удаления желчного пузыря, но использовать ее можно только лишь после одобрения врача. Так, суть ее заключается в том, что в первые дни после операции следует употреблять только лишь легкую пищу. Прекрасно подойдет овощные супы, пока делать наваристый бульон не рекомендуется. В качестве вторых блюд стоит отдавать предпочтении кашам, с легким добавлением мяса, но не жирного.
Стоит отказаться от вредных продуктов, таких как чипсы, газированные напитки и даже сладкое. Со временем рацион можно разнообразить. Но делается это только лишь после консультации с врачом. Так, в дальнейшем можно будет кушать привычные продукты, только вот некоторые компоненты, скорее всего, придется заменить. Через время возможно употребление майонеза, но только лишь в небольшом количестве.
В первый день после операции разрешается маленькими глотками пить воду или же отвар шиповника. От еды пока следует отказаться, организм слишком ослаблен.
На второй день вполне можно употреблять несладкий кисель, подойдет также и нежирный кефир. В целом количество жидкости не должно быть меньше 1,5 литров.
На третий-пятый дни диета несколько расширяется. Вполне можно употреблять натуральные соки, картофельное пюре и даже чай с сахаром. Но злоупотреблять не стоит, все в маленьких «дозах». Начиная с пятого дня можно позволить себе съесть немного сухариков.
На шестые и седьмые сутки прекрасно подойдут каши, несладкий творог и даже мелкорубленое мясо. Но кушать рыбу пока нежелательно.
Следует понимать, что количество потребляемой жидкости не должно быть менее 2-х литров. Начиная с 8го дня можно прибегнуть к более щадящей диете. Разрешается кушать мясо, рыбку, яйца, молочные каши, а также различные овощные пюре. Но, в целом, диета после удаления желчного пузыря согласовывается только лишь с лечащим врачом. ацион можно разнообразить. Но делается это только лишь после консультации с врачом. Так, в дальнейшем можно будет кушать привычные продукты, только вот некоторые компоненты, скорее всего, придется заменить. Через время возможно употребление майонеза, но только лишь в небольшом количестве.
Статья добавлена 15 января 2016 г.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): показания, проведение и противопоказания
Что такое эндоскопическая ретроградная холангиопанкреатография?
Диагностическая составляющая данного метода заключается во введении рентген-контрастного вещества в протоки желчевыводящей системы и поджелудочной железы. Посредством рентгеновского излучения производят серию снимков, которые дают визуальное представление о состоянии исследуемых структур.
РХПГ (что это такое, описано выше) позволяет оценить проходимость желчных и панкреатических протоков при разнообразных патологиях (рак поджелудочной железы, панкреатит и др.), что исключительно важно для составления рационального плана хирургического лечения.
Данный метод нередко применяют для элиминации желчных камней, удаления опухолей различного генеза и расширения суженых протоков путем их рассечения.
Показания
Многие симптомы или подозрения на развитие тех или иных заболеваний могут послужить причинами назначения специалистом проведения эндоскопической ретроградной холангиопанкреатографии. Рассмотрим основные показания.
Механическая желтуха
Механическая желтуха является патологическим состоянием, которое возникает как следствие нарушения физиологического оттока желчи по желчевыводящим путям. Может развиваться по многим причинам:
Раковые опухоли поджелудочной железы
Рак поджелудочной железы развивается из атипичных клеток железистой ткани или протоков. Нередко дает метастазы и может иметь как характерную клиническую картину, так и протекать бессимптомно.
ЭРХПГ позволяет оценить и проанализировать состояние протоков поджелудочной железы, выяснить, пережаты ли они опухолевидным образованием. Также иногда возможно определить локализацию злокачественного процесса.
Хронический панкреатит
Хронический панкреатит характеризуется воспалением поджелудочной железы в течение продолжительного времени. Нередко наблюдается волнообразное течение патологии, при котором выделяют стадии обострения и ремиссии.
Эндоскопическая ретроградная холангиопанкреатография может показать специфические признаки заболевания, по которым возможно поставить диагноз и подобрать адекватное лечение.
Панкреатические свищи
Свищ – патологический, в норме не существующий ход, образующийся в тканях различных органов и структур. При введении контрастного вещества во время ЭРХПГ панкреатические свищи четко контурируются. Возможно выявить их локализацию, произвести необходимые замеры и определить лечебный план.
Подготовка к процедуре
Важной составляющей подготовки является соблюдение диеты. За сутки до проведения обследования нужно воздержаться от приема чрезмерного количества пищи и не употреблять острое, жирное и соленое.
Накануне ЭРХПГ необходимо предоставить список всех принятых препаратов лечащему врачу.
Возможно, эндоскопическая ретроградная холангиопанкреатография при подготовке потребует очистительных процедур посредством приема сорбентов (по показаниям врача).
Также необходимо предупредить врача-рентгенолога о наличии аллергии (если такая имеется) на различные препараты, в частности на йод, о присутствии хронических или острых заболеваний желудочно-кишечного тракта, сердечно-сосудистой и респираторной систем.
Методика проведения ЭРХПГ
После подготовительных процедур пациента направляют в специально оборудованный кабинет, где и будет проводиться исследование.
Перед ЭРХПГ нередко используют препараты, которые обеспечивают расслабление двенадцатиперстной кишки (например, седативные).
Для снижения дискомфорта во время диагностики ротовую полость орошают местным анестетиком (чаще – с содержанием лидокаина). Это снижает чувствительность и уменьшает неприятные ощущения.
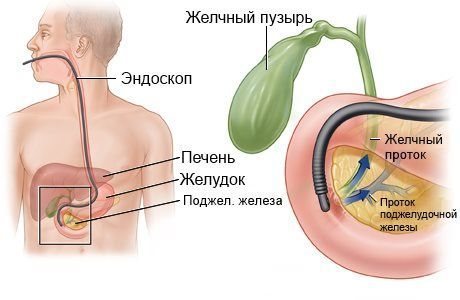
В начале исследования пациент укладывается на левый бок. После этого медленно специалист начинает введение эндоскопа (специальной трубки с камерой) через ротовую полость. Постепенно эндоскоп опускается через пищевод, желудок до двенадцатиперстной кишки. В это время на монитор проецируется изображение с камеры, производится оценка состояния слизистой оболочки пищеварительного тракта.
По достижении эндоскопом 12-перстной кишки производится ее ревизия и пробное введение контрастного вещества. Затем специальную тонкую трубку (катетер) проводят через эндоскоп в протоки поджелудочной железы и желчевыводящие протоки и вводят контрастное вещество. После этого делают серию снимков, проявляют их и анализируют полученные результаты.
Возможные осложнения
Проведение эндоскопической ретроградной холангиопанкреатографии безопасно, однако в некоторых редких случаях могут возникнуть осложнения.
Кровотечение
Кровотечением может осложняться ЭРХПГ, сопровождающаяся хирургическими манипуляциями (рассечение просвета протоков, забор биопсии и т.п.). В тяжелых случаях может потребоваться проведение гемотрансфузии (например, при нарушении свертываемости крови или интенсивном кровотечении).
Перфорация
Перфорация – нарушение целостности кишки из-за ее рассечения. Сопровождается выходом содержимого в брюшную полость и развитием перитонита. Также происходит крайне редко при проведении оперативных вмешательств.
Гнойные осложнения
Развиваются при наличии обтурации системы протоков (при наличии кист и стенозов).
Противопоказания
Существует ряд противопоказаний, при которых недопустимо проведение ЭРХПГ.
Панкреонекроз
Является тяжелым патологическим состоянием, при котором происходит некроз поджелудочной железы. Представляет собой угрожающее жизни состояние.
Острая фаза панкреатита
Также является противопоказанием, т.к. введение контраста может усугубить заболевание.
Эпилепсия
Проведение процедуры способно вызвать у эпилептика приступ.