Строма опухоли что это
Структура опухоли неоднородна. Опухоль состоит из паренхимы и стромы [8]. Генез этих двух компонентов опухоли различен. Паренхима опухоли растет из первой раковой клетки, образовавшейся из обычной клетки организма в процессе канцерогенеза. Рост паренхимы происходит вследствие удвоения раковых клеток в процессе митоза. Строма опухоли формируется из соединительнотканных компонентов, окружающих опухолевый очаг и растет под влиянием стимулирующих сигналов от клеток паренхимы. Кроме того в опухолевом очаге встречаются зоны некрозов. Все эти три компонента опухоли (паренхима, строма и некрозы) распределены в опухолевом узле неоднородно. Центр узла представлен преимущественно некрозами, наиболее пролиферативно активные клетки паренхимы сосредоточены по периферии очага [5].
Рост опухоли определяется прежде всего динамикой клеточного состава паренхимы. Известно, что в паренхиме опухоли одновременно с увеличением числа клеток в процессе их деления идут процессы убыли клеток вследствие их некроза [10] и апоптоза [2, 3] (фактор клеточных потерь – ФКП) [1]. На каждые 100 вновь образовавшихся клеток в процессе митоза в опухолях в среднем приходится 98–99 гибнущих опухолевых клеток [6]. Оставшихся 1–2 % опухолевых клеток достаточно для того чтобы сдвинуть баланс кинетических процессов в сторону роста опухоли.
Таким образом, скорость роста опухоли определяется соотношением доли клеток в состоянии митоза и фактором клеточных потерь (ФКП) [9]. Рост опухоли обеспечен при ФКП меньше 100 %. При ФКП более 100 % наступает регрессия опухоли. В основе роста опухоли лежит удвоение ее клеток. Это определяет экспоненциальный характер кривой роста опухоли. Этот факт определил то, что в качестве параметров скорости роста опухоли мы выбрали время ее удвоения (ВУО). Чем меньше время удвоения опухоли, тем быстрее ее рост. Существует еще один фактор, влияющий на скорость роста опухоли, это продолжительность клеточного цикла опухолевой клетки. Чем меньше длительность клеточного цикла в паренхиме опухоли, тем быстрее ее рост.
Цель настоящего исследования: исследовать параметры структуры рецидивных и метастатических опухолей, влияющие на скорость роста этих опухолей.
Для достижения поставленной цели были определены следующие задачи:
1. Разработка математической модели опухолевого роста.
2. Создание на базе разработанной модели роста компьютерной программы, позволяющей моделировать рост рецидивных и метастатических опухолей для конкретных клинических случаев.
3. Исследование морфологической структуры опухолей различных локализаций.
4. Анализ влияния структурных параметров на скорость роста опухоли.
5. Провести сравнительный анализ структуры и кинетики роста рецидивных и метастатических очагов.
Нами совместно с сотрудниками кафедры математики Нижегородского университета имени Н.И. Лобачевского разработана математическая модель опухолевого роста. Согласно данной модели опухолевый рост рассматривается как интегральный показатель баланса между увеличением числа опухолевых клеток в процессе их митотического деления и клеточными потерями. На базе разработанной модели с использованием языка программирования С++ создана компьютерная программа, позволяющая на основании данных морфометрии, а также таких клинических данных, как размер опухолевого очага и давность его роста, рассчитать время удвоения опухоли (ВУО) и ФКП для каждого клинического случая.
Всего на базе Нижегородского областного онкологического диспансера а период с 2009 по 2012 гг. нами было обследовано 130 пациентов с рецидивными и метастатическими опухолями 5 локализаций: сарком мягких тканей (СМТ), колоректального рака (КРР), меланом кожи, рака молочной железы (РМЖ) и плоскоклеточного рака головы и шеи (ПРГШ). Информация о количественном соотношении больных в разных группах приведена в табл. 1. Каждому из исследуемых пациентов удалялись рецидивные или метастатические очаги (при технической невозможности или нецелесообразности их удаления бралась биопсия из нескольких участков очагов (преимущественно из их периферических отделов)).
Распределение клинических наблюдений по локализациям первичных очагов и типу вторичных поражений
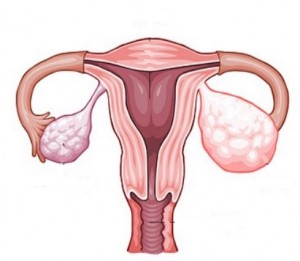
Стромальные опухоли яичников
— Рак (карцинома) развивается из эпителия. Этот вид опухолей составляет 85-90% всех злокачественных новообразований яичника. Рак яичников чаще развивается у женщин старше 50 лет.
— Герминоклеточные опухоли происходят из эмбриональных предшественников половых клеток. У взрослых эти новообразования встречаются редко.
— Стромальные опухоли яичников происходят из клеток стромы («поддерживающих» клеток яичника). Эти клетки вырабатывают половые гормоны – эстроген, прогестерон и андрогены. Стромальные опухоли обычно производят избыточное количество этих гормонов.
— Гранулёзоклеточная опухоль – самая частая (90%) из стромальных опухолей яичников. Большинство гранулёзоклеточных опухолей возникает в репродуктивном возрасте. Выделяют гранулёзоклеточную опухоль взрослого типа, чаще эта опухоль возникает у женщин в период менопаузы. Второй тип – ювенильная гранулёзоклеточная опухоль, встречается у детей и подростков.
— Опухоли из клеток Сертоли (также известные как андробластомы, опухоли Сертоли-Лейдига) могут состоять только из клеток Сертоли или из клеток Сертоли и клеток Лейдига. Первые чаще выявляются у молодых женщин, вторые у подростков, причём эти опухоли продуцируют большое количество мужских половых гормонов (андрогенов), что приводит к огрубению голоса и избыточному оволосению.
— Опухоли из стромы полового тяжа с аннулярными трубочками очень редки. Эта группа представляет собой отдельный вид опухолей, подразделяющийся на два подтипа – один из них ассоциирован с синдромом Пейтца-Егерса, такие опухоли, как правило, отличаются доброкачественным поведением и обнаруживаются в обоих яичниках. Второй подтип не связан с синдромом Пейтца-Егерса, а опухоли обычно имеют более крупный размер и чаще являются злокачественными.
— Стероидноклеточные опухоли очень редки, составляют менее 0,1% от всех опухолей яичников. Их подразделяют на 3 типа в зависимости от гистологического строения : доброкачественные стромальная лютеома и опухоль из клеток Лейдига, злокачественная неспецифицированная стероидноклеточная опухоль.
Симптомы стромальных опухолей яичников могут быть такими же, как и при остальных новообразованиях этой локализации: аномальные маточные кровотечения, пальпируемое образование в брюшной полости, частое мочеиспускание, запоры, изменение аппетита, тошнота, изжога, слабость, чувство распирания в животе, боль в ногах, спине, тазу или животе, болезненность при половом акте.
Кроме того, признаками, характерными именно для стромальных опухолей яичников, являются 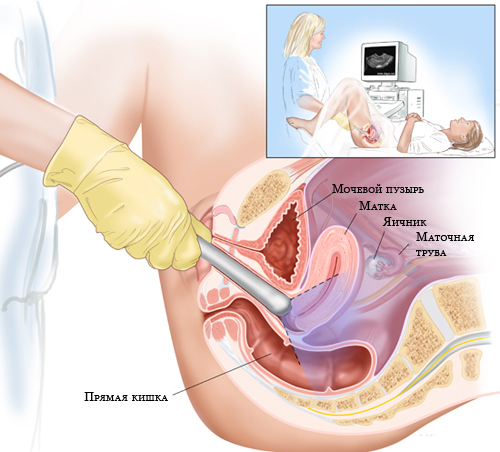
Обследование при стромальных опухолях яичника аналогично таковому при раке яичника.
Опухоли стромы полового тяжа (гормонально-активные)
К опухолям стромы полового тяжа относятся гранулезо-стромально-клеточные опухоли (гранулезоклеточная опухоль и группа текомфибром) и андробластомы, опухоли, которые происходят из гранулезных клеток, тека-клеток, клеток Сертоли, клеток Лейдига и фибробластов стромы яичников. В отдельных случаях женские и мужские опухолевые компоненты сочетаются (гинандробластомы). Гормонально-зависимые опухоли разделяются на феминизирующие (гранулезоклеточные и текома) и маскулинизирующие (андробластома).
Опухоли стромы полового тяжа составляют около 8% всех овариальных образований.
Феминизирующие опухоли встречаются в любом возрасте: гранулезоклеточная чаще у детей и в молодом возрасте, текома в пре- и постменопаузе и крайне редко у детей. Гранулезоклеточная опухоль (фолликулома) развивается из гранулезной ткани, сходной по строению с зернистым эпителием зреющего фолликула. Текома состоит из клеток, похожих на тека-клетки атретических фолликулов. Гра-нулезоклеточные опухоли составляют 1-2% всех новообразований яичника. Текомы встречаются в 3 раза реже.
Симптомы Опухолей стромы полового тяжа (гормонально-активных):
Диагностика Опухолей стромы полового тяжа (гормонально-активных):
Диагноз устанавливают на основании выраженной клинической картины, данных общего осмотра и гинекологического исследования, тестов функциональной диагностики, уровня гормонов, УЗИ с ЦДК, лапароскопии.
Гормонопродуцируюшая феминизирующая опухоль яичника при двуручном влагсишщно-абдоминалъном исследовании определяется как одностороннее образование диаметром от 4 до 20 см (в среднем 10-12 см), плотной или тугоэластической консистенции (в зависимости от доли фиброзной или текаматозной стромы), подвижное, гладкостейное, безболезненное.
На эхограммах феминизирующие опухоли визуализируются в виде одностороннего образования округлой формы с преимущественно эхопозитивным внутренним строением и эхонегативными включениями, нередко множественными. Диаметр опухоли 10-12 см.
Опухоль может иметь кистозные варианты и в таких случаях напоминает цистаденому яичников. Звукопроводимость опухолей обычная. Сопоставление анамнестических данных, эхографической картины с визуализируемой патологией эндометрия (особенно в постменопаузальном возрасте) помогает установить правильный диагноз.
При ЦДК визуализируются множественные зоны васкуляризации как в самой опухоли, так и по ее периферии. Внутренние структуры образования имеют вид пестрой мозаики с преобладанием венозного кровотока. В режиме спектрального допплера кровоток в опухолях яичника имеет невысокую систолическую скорость и низкую резистентность (ИР ниже 0,4).
Точность диагностики при УЗИ с ЦДК составляет 91,3%, при использовании РКТ и МРТ 84,9 и 89,9%.
Феминизирующие опухоли могут быть доброкачественными (80%) и злокачественными. Злокачественность определяется метастазами и рецидивами. Метастазы возникают преимущественно в серозном покрове органов брюшной полости, на париетальной брюшине и в сальнике. Злокачественной чаще бывает гранулезоклеточная опухоль, крайне редко текома. Отдельные описания злокачественных теком относятся к наблюдениям фибросарком или диффузным гранулезоклеточным опухолям яичника.
Лечение Опухолей стромы полового тяжа (гормонально-активных):
Во время операции делают срочное гистологическое исследование, ревизию брюшной полости, тщательно осматривают другой яичник, при его увеличении показана биопсия.
У девочек при доброкачественной гранулезоклеточной опухоли удаляют только пораженный яичник, у пациенток репродуктивного периода показано удаление придатков матки пораженной стороны. В перименопаузальном возрасте выполняют надвлагалищную ампутацию матки с придатками или экстирпацию матки с придатками (в зависимости от изменений в эндометрии). Небольшие опухоли можно удалить путем хирургической лапароскопии.
При злокачественной опухоли (по результатам срочного гистологического заключения) показана экстирпация матки с придатками с обеих сторон и удаление сальника.
Фиброма яичника нередко сочетается с миомой матки. Не исключаются и фиброма и киста в одном и том же яичнике. При сочетании с другими заболеваниями клиническая картина определяется совокупностью их симптомов.
Фиброма яичника часто обнаруживается случайно во время операции. Рост фибромы медленный, но при дистрофических изменениях опухоль может быстро увеличиваться.
Фиброма яичника не продуцирует стероидные гормоны, но в 10% наблюдений может сопровождаться синдромом Мейгса (асцит в сочетании с гидротораксом и анемией). Развитие этих процессов связывают с выделением отечной жидкости из ткани опухоли и ее попаданием из брюшной в плевральные полости через люки диафрагмы. На разрезе ткань фибром обычно плотная, белая, волокнистая, иногда с зонами отека и кистозной дегенерации, возможно обызвествление, иногда диффузное. Опухоль локализуется в одном яичнике в виде четко очерченного узла.
При увеличении митотической активности опухоль относят к пограничным с низким злокачественным потенциалом.
Фиброму яичника диагностируют на основании клинического течения заболевания и данных двуручного влагалищно-абдоминального исследования. Опухоль приходится дифференцировать с субсерозным миоматозным узлом на ножке, а также с опухолями другого строения. При гинекологическом исследовании сбоку или позади матки определяется объемное образование диаметром 5-15 см, округлой или овоидной формы, плотной, почти каменистой консистенции, с ровной поверхностью, подвижное, безболезненное. Фиброма яичника нередко сопровождается асцитом, поэтому ее иногда принимают за злокачественное новообразование.
Диагностике помогает УЗИ с ЦДК. На эхограммах видно округлое или овальное образование с четкими ровными контурами. Внутреннее строение преимущественно однородное эхопозитивное. средней или пониженной эхогенности. Иногда выявляются эхонегативные включения, указывающие на дегенеративные изменения. Непосредственно за опухолью определяется выраженное звукопоглощение. При ЦДК сосуды в фибромах не визуализируются, опухоль аваскулярна.
Чувствительность и специфичность МРТ и РКТ в диагностике фибромы яичника равноценны УЗИ.
При лапароскопии фиброма яичника округлая или овоидная, со сглаженным рельефом поверхности и скудной васкуляризациеи. Капсула обычно белесоватая, сосуды определяются только в области маточной трубы. Возможен и белесовато-розовый оттенок окраски капсулы. Консистенция опухоли плотная.
Лечение фибромы оперативное. Объем и доступ оперативного вмешательства зависят от величины опухоли, возраста пациентки и сопутствующих гинекологических и экстрагенитальных заболеваний. Как правило, удаляют придатки матки пораженной стороны при отсутствии показаний для удаления матки у пациенток репродуктивного возраста При небольшой опухоли используют лапароскопический доступ.
К каким докторам следует обращаться если у Вас Опухоли стромы полового тяжа (гормонально-активные):
Гастроинтестинальные стромальные опухоли ЖКТ КТ
Гастроинтестинальные стромальные опухоли желудочно-кишечного тракта (ГИСО, GIST) – отдельная группа злокачественных образований, характеризующихся особым клиническим развитием и морфологическим строением. Гастроинтестинальные опухоли формируются и растут под неизмененной слизистой, обнаружить патологию может только врач, обладающий достаточным опытом в диагностике и лечении стромальных образований. Именно такие специалисты работают в центре оперативной онкологии GMS Hospital.
Подробнее о заболевании
Гастроинтестинальные стромальные опухоли, в отличие от иных новообразований, имеют неэпителиальное происхождение и образуются в подслизистом слое полых органов пищеварительной системы. Независимо от размера и гистологических показателей, все виды ГИСО потенциально злокачественны, поскольку поведение таких опухолей непредсказуемо и отличается агрессивным течением. В 70% случаев, такие образования локализуются в желудке, 20% в кишечнике, 5% в пищеводе и около 5% в прямой кишке.
ГИСО относят к опухолям зрелого возраста, поскольку обычно они развиваются у людей старше 40 лет. Абсолютное большинство GIST имеют злокачественный характер с метастазированием в печень, легкие, брюшину, кости. Метастазирование происходит гематогенным путем (по кровеносным сосудам).
Почему нужна операция
Медикаментозная терапия в качестве самостоятельного метода лечения стромальных опухолей не обладает достаточной эффективностью. Основным методом лечения ГИСО является оперативное вмешательство. Стандарт хирургического лечения – радикальная операция, направленная на одномоментное иссечение опухолевого очага в границах здоровой ткани. Удаленные ткани отправляют на гистологический анализ. Результативность терапии обусловлена локализацией и распространенностью патологического процесса.
Преимущества лечения ГИСО в клинике GMS
Отделение оперативной онкологии GMS Hospital использует весь арсенал современных методик хирургического лечения стромальных опухолей ЖКТ. Центр онкологии располагает современным операционным блоком, отделением интенсивной терапии и комфортабельным стационаром с одноместными палатами класса «люкс».
Обратившись к нам за медицинской помощью, каждый пациент получает:
Наши операционные оснащены передовым оборудованием, необходимым для проведения операций на самом высоком уровне. Большая часть вмешательств выполняются эндоскопическим доступом. Для каждого пациента разрабатывается персональный план лечения, основанный на особенностях клинического случая.
с ведущими российскими и зарубежными медицинскими учреждениями
и передовые методики диагностики и лечения
Причины болезни
Стромальные новообразования возникают из-за сбоя нормальной работы клеток, образующих гладкомышечную ткань. Причиной формирования ГИСО является мутация генов KIT или PDGFRA, обуславливающая аномальное разрастание клеток. Гастроинтестинальные опухоли уверенно можно назвать подслизистыми узлами, растущими внутрь органа. По мнению специалистов, спровоцировать генные мутации могут частые стрессы и психоэмоциональные потрясения, нарушение иммунитета, вредные привычки, нерациональное питание и другие неблагоприятные факторы.
Признаки и симптомы
Гастроинтестинальные опухоли не имеют стадии «предрака» образуются на фоне полного здоровья и, как правило, выявляются случайно, при обращении по совершенно иному поводу. Зачастую не имеет каких-либо специфических симптомов, а клиническая картина больше всего напоминает гастрит:
Если вы периодически испытываете дискомфорт в желудке или кишечнике, запишитесь на консультацию к специалистам GMS Hospital, которые знают о ГИСО всё, быстро проведут обследование и поставят верный диагноз.
Диагностика ГИСО
Отделение онкологии оснащено современным диагностическим оборудованием, которое обеспечивает достоверные результаты обследования и четкую визуализацию злокачественного процесса. В распоряжении наших пациентов самые современные методы диагностики:
Какие методы исследования понадобятся в вашем случае, врач определит на консультации. Для уточнения диагноза могут потребоваться и другие виды обследований.
Методы лечения
Основной способ лечения GIST – оперативный. Объем хирургического вмешательства определяют в зависимости от местоположения опухоли и распространенности патологического процесса. Стандартом оперативного вмешательства является радикальное иссечение опухолевого очага вместе с 1-2 см близлежащих здоровых тканей. При больших размерах опухоли, выполняется частичное или тотальное удаление органа (резекция кишки, гастрэктомия, гемиколэктомия).
Для предупреждения рецидива болезни, в комплексе с хирургическим лечением используется химиотерапия или таргетная терапия. Таргетные препараты действуют только на патологически измененные клетки, перекрывая к ним доступ кислорода и питательных элементов, в результате чего последние погибают.
При неоперабельных опухолях (на поздней стадии болезни) применяют медикаментозные средства, которые не оказывают влияния на саму опухоль, но устраняют негативную симптоматику и облегчают состояние пациента.
Профилактика ГИСО
Специфической профилактики стромальных опухолей не существует. Следите за общим состоянием здоровья и не пускайте на самотек болезнь– при первых тревожных симптомах обращайтесь за помощью к врачу! Записаться на консультацию к специалисту можно онлайн или по телефону.
Гастроинтестинальные опухоли (ГИСО) желудка и тонкой кишки
Гастроинтестинальные (желудочнокишечные) стромальные опухоли (ГИСО) — редкие новообразования с частотой 10–15 случаев на 1 млн. населения. Наиболее часто опухоли локализуются в желудке – до 60 %. Частота встречаемости в тонкой кишке около 30 %.

Кто входит в группу риска?
Заболевание немного чаще встречается у мужчин. Средний возраст заболевших 60–65 лет, но могут возникать в любом возрасте. Возникновение ГИСО у детей связано с наследственными синдромами (триада Карнея, синдром Карнея-Стратакиса). Опасность заболевания кроется в риске развития желудочно-кишечного кровотечения, кишечной непроходимости, перфорации полого органа, метастазирования опухоли, интоксикации («отравлении») организма и смерти.
Заподозрить заболевание можно при возникновении следующих симптомов.
При любом из этих признаков необходимо обратиться к врачу.
Для диагностики ГИСО применяют следующие методы.
В Московском клиническом научно-практическом центре им. А.С.Логинова, где лечение пациентов с ГИСО осуществляется совместно онкологами и хирургами, накоплен опыт сотен успешных наблюдений.
При локальных формах опухоли проводится операция. В нашем Центре эти операции выполняют лапароскопически (через минимальные «проколы» и разрезы), в том числе с применением робота DaVinci. При распространенных формах лечение начинается с химиотерапии с использованием таргетных («прицельных») препаратов.
Все пациенты во время и после лечения находятся под постоянным диспансерным контролем специалистов Центра.
Не откладывайте свой визит к специалистам нашего Центра. Это поможет своевременно диагностировать заболевание и правильно выбрать тактику лечения. Врачи отделения высокотехнологичной хирургии и хирургической эндоскопии и отделения химиотерапии ГБУЗ МКНЦ имени А.С. Логинова ДЗМ всегда готовы Вам помочь.