Лимфаденопатия
Лимфаденопатия – это состояние, которое характеризуется увеличением размеров периферических лимфатических узлов, изменением их консистенции и подвижности. Оно развивается вместе с повышением общей температуры тела, увеличением селезёнки и печени. Даже небольшое увеличение лимфоузлов говорит о том, что в организме развиваются патологические процессы, которые требуют адекватного лечения. Оно может охватить одну или несколько структур и стать причиной воспалительных процессов.
Пройти диагностику и лечение лимфоденопатии в Москве приглашает гематологическое отделение ЦЭЛТ. Вы имеете возможность проконсультироваться у ведущих отечественных гематологов, в арсенале которых имеются современные методики и мощная база, позволяющая быстро и точно устанавливать диагноз. Они проводят лечение в соответствии с международными стандартами. Узнать стоимость услуг можно в разделе «Услуги и цены». Во избежание недоразумений, не забывайте уточнять цифры на консультации или у наших операторов: +7 (495) 788 33 88.
Лимфаденопатия: что это такое?
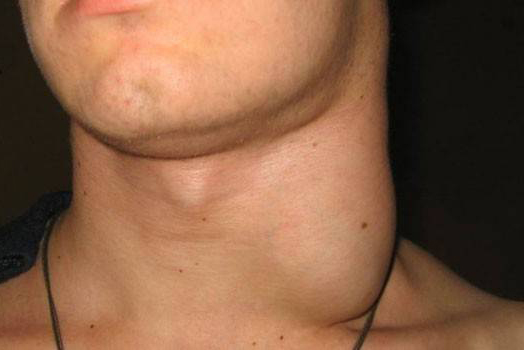
Увеличенные лимфатические узлы имеют вид мягких или плотных образований округлой формы, расположенных под нижней челюстью, в шейной, подмышечной, паховой или других областях. Они могут иметь гладкую или бугристую поверхность и очень часто развиваются после перенесённых инфекций и воспалений в острой форме. Иногда их появление спровоцировано травматическими повреждениями кожного покрова или введением вакцины.
Лимфаденопатия развивается вследствие скопления в лимфаденоидной ткани клеток определённого типа. Реакцию нередко провоцирует усиленный ток крови, увеличение количества лимфоцитов и макрофагов в ответ на появление в организме чужеродных генов. Буквально за одну неделю узел может увеличиться в пять-пятнадцать раз. О патологическом состоянии говорят в том случае, если наряду с превышением размера, налицо изменение плотности, подвижности и поверхности структуры. При ощупывании она может быть достаточно болезненной или безболезненной.
Поводы для обращения в наш центр диагностики лимфаденопатии в Москве: самостоятельное выявление крупных узлов, которые не болят, ощущение интенсивной боли во время прощупывания, другие симптомы в виде высыпания, повышения температуры тела, утраты веса, быстрой утомляемостью. Особенно опасными могут быть узлы, которые не проходят более двух месяцев, расположенные в разных областях, диаметром более двух сантиметров, увеличение которых произошло без видимых причин.
Лимфаденопатия: классификация и причины
Классификация лимфаденопатии основывается на целом ряде параметров, начиная с локализации поражённых структур и заканчивая их болезненностью и размерами:
Лимфаденопатия: симптомы
Основным клиническим проявлением лимфаденопатии является аномальное увеличение узлов лимфатической системы. Оно сопровождается целым рядом других клинических проявлений:
Лимфаденопатия: диагностика
Перед тем как приступить к лечению лимфаденопатии у взрослых гематологи ЦЭЛТ проводят всесторонние исследования, позволяющие точно поставить диагноз и определить причину развития патологического состояния. В обязательном порядке учитываются следующие параметры узлов:
Кроме осмотра, пациенту назначают диагностические исследования:
Лимфаденопатия: лечение
Разработка тактики лечения осуществляется специалистами ЦЭЛТ исходя из полученных результатов диагностики и индивидуальных показателей пациента. В первую очередь, усилия направляют на устранение патологического состояния, которое стало инициирующим фактором для развития лимфаденопатии. При выявлении гнойных поражений лимфатических структур или выявлении бактериальных инфекций больному назначают антибактериальную терапию. При наличии показаний возможно хирургическое удаление узла.
Если этиологические факторы заключаются в поражениях вирусными агентами, пациенту назначают приём противовирусных и иммуномодулирующих фармакологических препаратов. Если он страдает от болевых ощущений – обезболивающих средств. Чаще всего, лимфаденопатия проходит через один-полтора месяца после того, как устранена причина, вызвавшая её. В противном случае, гематолог назначает биопсию и разрабатывает новую тактику лечения.
В отделении гематологии нашей клиники ведут приём кандидаты, доктора и профессоры медицинских наук. Опыт их практической и научной работы составляет от двадцати пяти лет. Записаться к ним на консультацию можно онлайн или, обратившись к операторам нашей информационной линии. При необходимости, Вы можете записаться на приём к специалистам любого из наших отделений и пройти необходимые процедуры. В частности в отделении отоларингологии доступна септопластика, позволяющая повысить качество жизни пациента.
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Лимфаденопатия: от синдрома к диагнозу
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В практике врачей различных специальностей нередко встречаются клинические ситуации, при которых выявляется увеличение периферических лимфоузлов (ЛУ), обнаруживаемое впервые либо самим пациентом, либо врачом во время осмотра. В подобных ситуациях возникает прежде всего дифференциально-диагностическая проблема, решение которой определяет тактику ведения больного. Увеличение размеров ЛУ, обозначаемое термином «лимфаденопатия» (ЛДП), является одним из симптомов целого ряда заболеваний, различных по своей причине, клиническим проявлениям, прогнозу, методам диагностики и лечения.
Основная проблема дифференциальной диагностики при ЛДП заключается прежде всего в сходстве клинической картины опухолевых и неопухолевых ЛДП. Лимфадениты и реактивные гиперплазии ЛУ являются важной составляющей синдрома ЛДП. По данным исследования в Гематологическом научном центре Минздравсоцразвития России, неопухолевые ЛДП составляют 30% среди причин первичных обращений к гематологу по поводу увеличенных ЛУ. Нозологический диагноз устанавливается лишь в 50% случаев у больных с неопухолевыми ЛДП.
Заболевания и патологические процессы, сопровождающиеся ЛДП
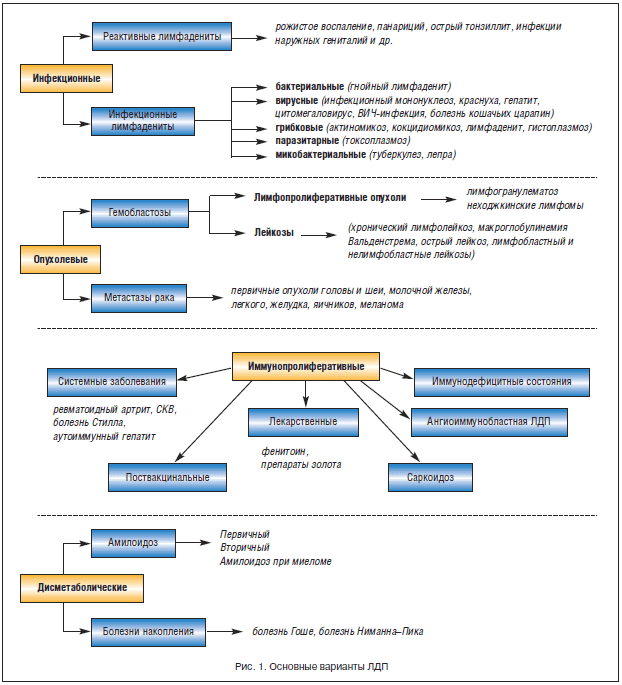
Основными патологическими процессами, вызывающими увеличение ЛУ, являются инфекции, опухолевые поражения (первичные или метастатические), иммунопролиферативные и дисметаболические процессы (рис. 1).
ЛДП инфекционного происхождения могут быть обусловлены непосредственным инфекционным поражением ЛУ с внедрением инфекционного агента гематогенным или лимфогенным путем в ткань ЛУ (туберкулез, актиномикоз, гнойные лимфадениты, вирусные инфекции) или реактивным воспалением в ответ на инфекционный очаг в соответствующей зоне (подмышечный лимфаденит при панариции, паховый лимфаденит при рожистом воспалении нижней конечности или генитальной инфекции, подчелюстной лимфаденит при ротоглоточной инфекции и т. д.). Четкое разграничение этих 2-х форм в известной степени условно и связано с уровнем диагностического обследования (морфологический, иммунологический, использование ПЦР и др.). При одной и той же инфекции ЛДП может носить как инфекционный, так и реактивный характер (первичный туберкулезный аффект, туберкулез ЛУ).
Опухолевое поражение ЛУ может быть первичным (лимфопролиферативные опухоли) либо вторичным – при лейкозах или раке (метастатический процесс). Опухолевые ЛДП составляют около 70% всех обращений больных в специализированные отделения по поводу увеличения ЛУ.
Иммунопролиферативные ЛДП. Этот термин не является общепринятым и может употребляться в тех случаях, когда увеличение ЛУ не связано ни с инфекцией, ни с опухолевым процессом. При этом в ЛУ происходит пролиферация иммунокомпетентных клеток или гранулематозное воспаление вследствие различных нарушений в системе клеточного, гуморального и неспецифического иммунитета.
Дисметаболические ЛДП обусловлены пролиферацией фагоцитирующих мононуклеаров в ЛУ или отложением амилоида при соответствующих заболеваниях.
Диагностический поиск у больных ЛДП
Направление диагностического поиска при ЛДП определяется прежде всего клинической ситуаций, т. е. информацией, полученной при первичном осмотре больного (анамнез, физикальное обследование), данными рутинного лабораторного исследования – главным образом показателями периферической крови. При дифференциальной диагностике ЛДП основными ориентирами являются:
Каждый из вышеназванных признаков имеет различное и неоднозначное диагностическое значение. Так, лихорадка или анемия у больного с ЛДП могут быть проявлением не только инфекционного и опухолевого процесса, но и некоторых системных васкулитов (системная красная волчанка (СКВ), болезнь Стилла и др.). В то же время выявление в периферической крови бластных клеток практически однозначно свидетельствует о наличии у больного острого лейкоза и требует лишь уточнения его морфологического варианта. Диагностический поиск при ЛДП условно может включать несколько этапов, на каждом из которых решаются конкретные задачи для реализации конечной цели – нозологической диагностики у больного с наличием синдрома ЛДП.
I этап диагностического поиска. Выявление
увеличенного ЛУ и отличие его
от нелимфоидных образований
На данном этапе диагностического поиска при первичном обследовании больного следует отработать навыки и умения выявлять увеличенные ЛУ. При этом важным является умение отличать увеличенный ЛУ от нелимфоидных образований различной локализации. К таким нелимфоидным образованиям, представляющим трудности в дифференциальной диагностике, относятся кисты шеи, фибромы, липомы, добавочные дольки молочной железы, узлы щитовидной железы, гидраденит, увеличение околоушных слюнных желез и более редко встречающиеся нелимфоидные узловые образования (панникулит Вебера–Крисчена и др.). Нелимфоидные объемные образования в шейной и подмышечной областях встречаются почти в 5% случаев среди больных, направленных в специализированные учреждения в связи с «увеличением ЛУ».
II этап диагностического поиска.
Локализация и распространенность ЛДП
После верификации выявленного образования увеличенного ЛУ необходимо определить различную локализацию и оценить распространенность ЛДП. Это может иметь значение в определении направления дальнейшего диагностического поиска.
Локализация увеличенных ЛУ позволяет заподозрить круг заболеваний с целью проведения дальнейшего целенаправленного исследования. Так, заднешейные ЛУ обычно увеличиваются при инфекциях волосистой части головы, токсоплазмозе и краснухе, в то время как увеличение передних (околоушных) ЛУ предполагает инфекцию век и конъюнктивальной оболочки. Часто выявляемое местное увеличение шейных ЛУ является следствием инфекций верхних дыхательных путей, носоглотки, инфекционного мононуклеоза, однако при этом необходимо также исключать как лимфопролиферативные опухоли (лимфогранулематоз), так и метастазы в ЛУ опухолей различной локализации (голова и шея, легкие, молочная и щитовидная железы). В то же время увеличение надключичных и предлестничных ЛУ практически никогда не бывает реактивным, а чаще связано с лимфопролиферативными опухолями (лимфогранулематоз), метастатическим опухолевым процессом (опухоли желудка, яичников, легких, молочных желез).
В зависимости от распространенности следует различать следующие варианты ЛДП:
При всей относительности такого разделения распространенность ЛДП может иметь значение при выдвижении предварительной диагностической гипотезы после первичного осмотра больного.
Анатомическое положение ЛУ при локализованной ЛДП позволяет во многих случаях сузить дифференциально-диагностический поиск. Так, например, для болезни кошачьих царапин характерно поражение шейных и подмышечных, а при инфекциях, передающихся половым путем, – паховых ЛУ. Увеличение одного ЛУ чаще требует исключения первичного или метастатического опухолевого процесса; может являться реактивным ответом на местный инфекционно-воспалительный процесс в соответствующей области (реактивный паховый лимфаденит при генитальных инфекциях, увеличение подчелюстных ЛУ при остром тонзиллите и т. д.). Регионарная ЛДП с преимущественным увеличением затылочных и заднешейных ЛУ более характерна для инфекционного мононуклеоза. Генерализованная ЛДП выявляется при различных заболеваниях: инфекционных (вирусные инфекции, токсоплазмоз), системных (СКВ), лимфопролиферативных опухолях (хронический лимфолейкоз).
Наряду с распространенностью ЛДП необходимо оценить размеры и консистенцию ЛУ. Это не является определяющими признаками, однако может служить обоснованием при выдвижении предварительной диагностической гипотезы (подозрение на опухолевый процесс при наличии плотного ЛУ размером более 1 см, болезненность при воспалении, флуктуация при абсцедировании и т. д.).
III этап диагностического поиска.
Выявление дополнительных признаков у больных ЛДП
При определении направления диагностического поиска важным является наличие у больного дополнительных клинических признаков, выявляемых при первичном осмотре (анамнестические, клинические) и проведении рутинного лабораторно-инструментального исследования (рентгенография грудной клетки, общий анализ крови).
Возраст больных может быть одним из ориентиров, определяющих направление диагностического поиска, поскольку ряд заболеваний, проявляющихся ЛДП, имеет определенную «возрастную привязанность». Известно, что инфекционный мононуклеоз чаще встречается в детском и юношеском возрасте, а хронический лимфолейкоз – у пожилых и стариков. Разумеется, возраст больного не может иметь решающего значения при постановке диагноза, он лишь служит одним из ориентиров.
Анамнестические сведения (травма конечностей, оперативные вмешательства, наличие имплантата, путешествия, контакт с некоторыми больными и т. д.) позволяют определить направление диагностического поиска, а в ряде случаев могут приобретать решающее значение при дифференциальной диагностике ЛДП (наличие у больного заболевания, проявляющегося увеличением ЛУ, прием некоторых медикаментов).
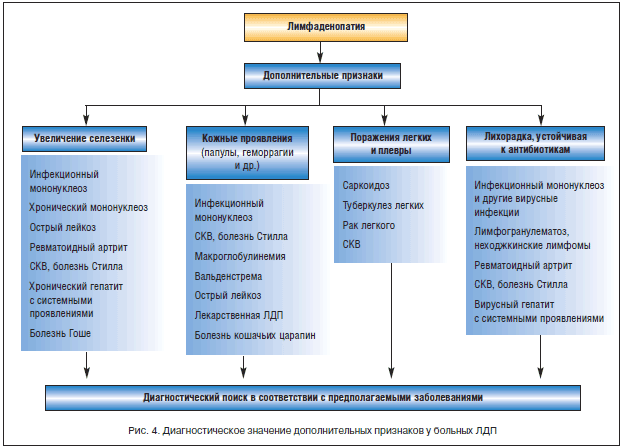
Клинические признаки. Необходимо тщательное клиническое обследование пациента с ЛДП с целью выявления различных дополнительных симптомов, среди которых диагностически наиболее важными являются:
Выявление увеличенной селезенки у больного ЛДП более характерно для вирусных инфекций (инфекционный мононуклеоз), острого и хронического лимфолейкоза, системных заболеваний (СКВ, болезнь Стилла у взрослых). Суставной синдром чаще ассоциируется с системными заболеваниями (ревматоидный артрит, СКВ, болезнь Стилла). Наличие кожных высыпаний в первую очередь требует исключения вирусных инфекций, СКВ, болезни Стилла.
IV этап диагностического поиска.
Исследование периферической крови
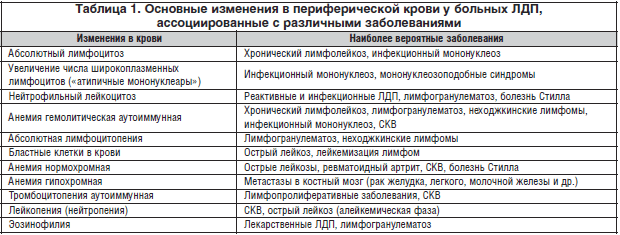
Среди рутинных лабораторных методов дифференциальной диагностики у больных ЛДП обязательным является исследование показателей периферической крови. При трактовке выявленных изменений периферической крови необходимо учитывать их неодинаковую специфичность. Так, стойкий абсолютный лимфоцитоз с наличием клеток Гумпрехта является патогномоничным лабораторным признаком хронического лимфолейкоза, а наличие бластных клеток в крови может свидетельствовать либо о лимфобластном лейкозе, либо о лейкемизации лимфом. Такие признаки, как нейтрофильный лейкоцитоз, лейкопения (нейтропения), тромбоцитопения не являются специфичными, поскольку могут встречаться при более широком круге заболеваний, сопровождающихся ЛДП (табл. 1).
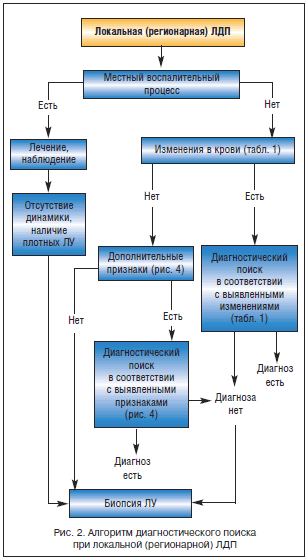
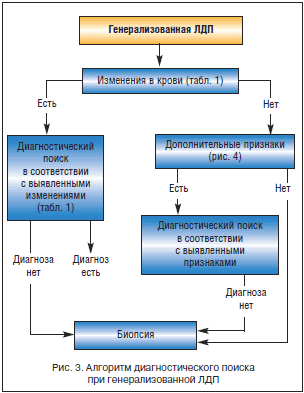
Наряду с общим анализом периферической крови при первичном обращении больного с ЛДП обязательными исследованиями являются: рентгенологическое исследование грудной клетки, УЗИ органов брюшной полости, иммуно-серологические исследования (сифилис, ВИЧ-инфекция, гепатит В и С). На рисунках 2 и 3 представлены алгоритмы диагностического поиска при локальных (регионарных) и генерализованных ЛДП.
Трудности дифференциальной диагностики при локальной или регионарной ЛДП заключаются прежде всего в умении выявлять местный воспалительный процесс инфекционного (чаще) или неинфекционного характера и ассоциировать выявленную местную патологию с увеличением ЛУ соответствующей области. Наиболее частыми местными воспалительными процессами, сопровождающимися увеличением регионарных ЛУ, на выявление которых необходимо ориентироваться, являются следующие:
При выявлении местного воспалительного процесса у больных с увеличением регионарных ЛУ ситуация расценивается как реактивный лимфаденит. Методы цитологической и гистологической диагностики в острой фазе заболевания малоинформативны из-за трудностей трактовки морфологической картины на фоне реактивной гиперплазии лимфоидной ткани. Для окончательной верификации природы ЛДП необходима оценка динамики локального воспаления и регионарной ЛДП на фоне проводимой терапии (антибиотики, хирургическое лечение) или спонтанного обратного развития. В случаях сохраняющегося увеличения ЛУ, несмотря на регрессию местного воспалительного процесса, особенно при наличии ЛУ плотной консистенции, показана биопсия ЛУ для гистологического исследования. На рисунке 4 представлено диагностическое значение дополнительных клинических признаков, выявляемых при первичном осмотре у больных ЛДП.
Дополнительные методы обследования следует применять с учетом предварительной диагностической гипотезы, выдвинутой на основании характера ЛДП, наличия дополнительных признаков (анамнестических, клинических, лабораторных). Назначение антибиотиков больным с ЛДП показано только в случаях доказанной бактериальной инфекции. Применение глюкокортикоидов при неясных ЛДП нецелесообразно.
Только для зарегистрированных пользователей
Лимфаденопатия
Лимфаденопатия — это увеличение размера лимфоузлов, что ощутимо пальпаторно. (> 1 см). В зависимости от патологии может увеличиться один или несколько узлов. Это состояние может быть как самостоятельное заболевание или как отдельный симптом. В любом случае необходима консультация врача и поиск причины, что вызвало увеличение.
Причины
Причин для увеличения размера существует достаточно много, так как любой патологический процесс в организме человека приводит к реакции лимфатической системы.
Независимо от причины развития лимфаденопатии необходима консультация и осмотр врача с тщательной диагностикой.
Клинические симптомы лимфаденопатии
Конечно основным симптомом лимфаденопатии является увеличение размера лимфатического узла больше чем 1 сантиметр.
Но кроме этого, лимфаденопатия сопровождается и другими симптомами.
В большинстве случаев это симптоматика заболеваний, которые вызвали лимфаденопатию. Она может проявиться резко и быстро нарастать в случае острой болезни, или быть малозаметной на протяжении длительного периода, если процесс хронический.
Особенности лимфаденопатии у детей
На самом деле лимфаденопатия чаще встречается в детском возрасте. В большинстве случаев они проходят на фоне простуд и инфекций, которыми дети болеют чаще взрослых: паротит(свинка), воспаления уха, ангины и прочие.
Но также она может быть признаком онкологических заболеваний: лейкемии или лимфомы.
Главной особенностью лимфаденопатий у детей является то, что увеличенные лимфоузлы хорошо видно, так как достаточно маленький подкожно-жировой слой.
Диагностика лимфаденопатий
Когда пациент обращается с проблемой увеличенных лимфатических узлов, в первую очередь врач начинает собирать анамнез: когда началось, как интенсивно, болезненные ощущения, другие симптомы.
Дальше он тщательно осматривает увеличенные узлы, которые отметил пациент. Врач пальпирует их и оценивает консистенцию, подвижность, чувствительность при надавливании. После этого врач осматривает и другие области, где можно пропальпировать лимфоузлы.
В зависимости от сопутствующих симптомов и подозрений врач может назначить определенные тесты на инфекционные заболевания или прибегнуть к биопсии увеличенного лимфоузла.
Лечение лимфаденопатии
Лечение лимфаденопатии строго зависит от причины, что вызвала ее.
При инфекционной этиологии врачи назначают антибиотики, противовирусные, противогрибковые препараты, к которым чувствительный возбудитель, вызвавший заболевание. Также рекомендована и симптоматическая терапия: жаропонижающие, витаминотерапия.
В случае онкологического происхождения лимфаденопатии лимфоузел не уменьшит свои размеры, пока рак будет в активной стадии. Поэтому пациент у с начала проводя т лечение химиотерапией или лучевой терапией и после этого лимфоузлы самостоятельно уменьшаются.
Необходимо помнить, что лечение нужно проходить строго под контролем врачей, самолечение может привести только к ухудшению состояния!
Лимфаденопатии у взрослых. Клинические рекомендации.
Лимфаденопатии у взрослых
Оглавление
Ключевые слова
опухолевая и неопухолевая лимфаденопатия,
локальная и генерализованная лимфаденопатия,
реактивная гиперплазия лимфатического узла,
биопсия лимфатического узла,
пункция лимфатического узла,
морфологическое исследование биоптата лимфатического узла.
Список сокращений
БК – болезнь кошачьих царапин
ВИЧ – вирус иммунодефицита человека
ИФА – иммуноферментный анализ
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
НПВС – нестероидные противовоспалительные средства
ПЦР – полимеразная цепная реакция
СПИД – синдром приобретенного иммунодефицита
EBV – эпштейн-Барр вирус
HHV-6 – герпес вирус человека 6 типа
VCA – капсидный антиген вируса Эпштейн-Барр
Термины и определения
Лимфаденит – увеличение лимфатического узла, обусловленное воспалительной реакцией непосредственно в ткани узла. При этом воспалительная реакция вызвана тем, что возбудитель или иные субстанции попадают непосредственно в лимфатический узел.
Лимфаденопатия (ЛАП) – увеличение лимфатических узлов любой природы. Термин носит исключительно обобщающий характер. Понятие «лимфаденопатия» употребляется при обсуждении дифференциального диагноза и для обозначения случаев, когда диагноз по разным причинам так и не был установлен.
Локальная лимфаденопатия – это увеличение строго одной группы лимфатических узлов или нескольких групп, расположенных в одной или двух смежных анатомических областях.
Незначимая лимфаденопатия – увеличение лимфатических узлов подчелюстных и/или паховых областей у детей и молодых людей, связанное с их близостью к «входным воротам» множества инфекций, большинство из которых протекают субклинически.
Остаточная лимфаденопатия – наличие остаточного лимфатического узла, после перенесенной инфекции, сопровождающейся лимфаденитом. Она может быть, как локальной, так и генерализованной.
Реактивная гиперплазия лимфатического узла – увеличение лимфатического узла, обусловленное иммунной реакцией на удаленный очаг инфекции, генерализованную инфекцию, аутоиммунные процессы.
1. Краткая информация
1.1. Определение
1.2. Этиология и патогенез ЛАП
зависят от причины, вызывающей лимфаденопатию.
1.3. Эпидемиология
распространенность не известна.
1.4. Кодирование по МКБ 10:
1.5. Классификация:
По природе увеличения лимфоузлов:
По распространенности процесса:
По длительности:
По характеру течения:
2. Диагностика
2.1. Жалобы и анамнез
Комментарии: связь образа жизни, профессии и рода занятий указана в таблицах 1, 2, 3.
Таблица 1. Эпидемиологические данные, профессиональные факторы, важные в диагностике лимфаденопатий.
Болезнь кошачьей царапины, токсоплазмоз
Употребление мяса, подвергнутого недостаточной термической обработке
Контакт с больным туберкулезом, перенесенный туберкулез
Употребление молока, сыра
Гемотрансфузии, трансплантация в анамнезе, гемофилия
Цитомегаловирус (CMV), ВИЧ-ифекция, вирусные гепатиты
Беспорядочные половые связи, гомосексуализм
ВИЧ-инфекция, сифилис, HSV, CMV, гепатит B, гепатит С
ВИЧ-инфекция, сепсис и эндокардит, гепатит В, гепатит С
ЛАП на фоне длительного приема фенитоина, карбамазепина
Частые инфекции с детского возраста
Врожденный вариабельный иммунодефицит
Профессиональные вредности
Работа в мясомолочной промышленности, ветеринария
Охота, лесное дело, выделка шкур, работа с грызунами
Рыбная ловля, работа на скотобойнях
Садовое дело, торговля цветами
Клещевые риккетсиозы, болезнь Лайма (боррелиоз), туляремия
Работа с минералами, почвой
Купание в водоемах тропических стран, бассейнах
Атипичные микобактериозы (гранулема купальщиков)
Препарат
Группа
Таблица 3. Географическое распространение основных эндемичных инфекционных заболеваний, сопровождающихся лимфаденопатией.
Клещевые риккетсиозы
Побережье Средиземного и Черного морей
Клещевой сыпной тиф Северной Азии
Новосибирская, Тюменская области, Красноярский край.
Дальневосточный клещевой риккетсиоз
Хабаровский и Приморский края, Амурская область, Еврейская автономная область
Юго-Восточная Азия, Приморский край
Другие инфекционные заболевания
Средняя и Юго-Западная Азия, Ближний Восток, Индия, Турция, Греция
Вьетнам, Таиланд, Малайзия
Китай, Южная Америка, Индия, Конго, Малави, Алжир, Замбия
Средняя Азия, США, Дальний Восток, Китай, Ростовская область
2.2. Физикальное обследование
Уровень убедительности рекомендаций В (уровень достоверности доказательств – II)
Таблица 4. Локализация лимфатических узлов, зоны дренирования лимфы и наиболее частые причины увеличения.
Локализация
Зона дренирования
Наиболее распространенные заболевания
Затылочные (на буграх затылочной кости)
Кожа волосистой части головы и задней части шеи
Трихофития и микроспория, педикулез, себорейный дерматит, краснуха, ВИЧ-инфекция, другие локальные инфекции и опухоли
Сосцевидные (в области сосцевидного отростка)
Височная часть скальпа, ушная раковина, среднее ухо
Локальные инфекции, отит, мастоидит, заболевания волосистой части головы, краснуха
Околоушные: лимфатические узлы располагаются как над околоушной слюнной железой, так и непосредственно в ее ткани. В ткани других слюнных желез лимфатических узлов нет.
Латеральная часть глаза и век, конъюнктива, кожа височной области, Наружное ухо
Конъюнктивиты, локальные инфекции
Кожа лица и медиальной части конъюнктивы. Слизистая губ и рта, язык, слюнные железы.
Инфекции полости рта, уха, синусов, носоглотки, головы и шеи
Нижняя губа, дно рта, слизистая десен в области нижних резцов, язык, кожа щек
Локальные инфекции. Инфекции, вызванные EBV, CMV, токсоплазмами
Переднешейные (югулярные, кпереди от грудино-ключично-сосцевидной мышцы в верхнем шейном треугольнике
Кожа лица, ухо, слюнные железы, слизистые оболочки носа, зева и полости рта, язык (кроме верхушки), миндалины
Локальные инфекции, фарингит, краснуха
Заднешейные лимфатические узлы (позади грудино-ключично-сосцевидной мышцы, в нижнем шейном треугольнике)
Скальп, органы шеи, кожа рук и грудной клетки. Дренирование шейных и подмышечных лимфатических узлов.
Локальные инфекции, мононуклеозоподобный синдром,
туберкулез, лимфомы, лимфогранулематоз, опухоли головы и шеи,
Средостение, Легкие, Пищевод
Кожа верхней части грудной клетки
Опухоли легких, средостения, желудочно-кишечного тракта, забрюшинного пространства
Надключичные слева («Вирховская железа»)
Грудная клетка, органы брюшной полости
Лимфомы, опухоли грудной клетки, забрюшинного пространства, бактериальные и грибковые инфекции
Подмышечные лимфатические узлы
Руки, стенка грудной клетки, Молочная
Локальные инфекции, бартонеллез, опухоли молочной железы, лимфомы, силиконовый трансплантат, меланома
III, IV, V пальцы, внутренняя поверхность ульнарная часть кисти, ульнарная поверхность предплечья
Локальные инфекции, лимфомы, саркоидоз, туляремия, вторичный сифилис
Паховые (по ходу паховой связки)
Половые органы, мошонка, промежность, кожа ног, нижней части живота, ягодиц
Инфекция ног и стоп, герпетические инфекции, гонорея, сифилис, шанкроид, венерическая гранулема, лимфомы, опухоли таза, и гениталий, урогенитальные инфекции
Таблица 5. Значение клинических признаков при лимфаденопатии.
Признак
Заболевания
острые и хронические лейкозы
системная красная волчанка
хронический гепатит с системными проявлениями
системная красная волчанка
туляремия и др. инфекции
болезнь кошачьей царапины, туляремия
Поражение легких и плевры
системная красная волчанка
острые и хронические лейкозы
системная красная волчанка
хронический вирусный гепатит
Лихорадка, резистентная к антибиотикам
системная красная волчанка
сепсис (включая бактериальный эндокардит)
2.3 Лабораторная диагностика
Уровень убедительности рекомендаций В (уровень достоверности доказательств – II)
Уровень убедительности рекомендаций В (уровень достоверности доказательств – IIВ)
2.4. Инструментальная диагностика
Уровень убедительности рекомендаций C (уровень достоверности доказательств – III)
Комментарии: УЗИ позволяет отличить лимфатический узел от других образований, дополнительное цветовое допплеровское картирование показывает варианты кровотока, т. е. васкуляризацию лимфатического узла и позволяет отличить свежий процесс в лимфатическом узле от перенесенного в прошлом и оставившего только склеротические изменения, а иногда позволяет с высокой вероятностью подозревать опухолевый процесс и оценить активность остаточного опухолевого образования. КТ и МРТ имеет преимущество перед УЗИ в тех случаях, когда необходимо оценить состояние лимфатических узлов в недоступной для ультразвука локации, например, ретроперитонеальных и средостенных лимфатических узлов.
2.5. Консультации специалистов
Уровень убедительности рекомендаций C (уровень достоверности доказательств – III)
2.6. Дополнительные исследования
любая необъяснимая лимфаденопатия длительностью более 2-х месяцев;
лимфаденопатия с наличием выраженных симптомов интоксикации при отсутствии клинических признаков инфекционного заболевания;
лимфаденопатия с увеличением печени и селезенки;
лимфаденопатия с изменениями показателей периферической крови;
в случаях с отсутствием эффекта от эмпирической антибактериальной терапии.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – II)
при высокой вероятности опухолевого поражения по результатам неинвазивного обследования;
при отсутствии диагноза после выполнения всех неинвазивных исследований и сохраняющейся ЛАП;
при персистирующей лимфаденопатии;
при подозрении на опухолевый генез лимфаденопатии у пациентов с реактивными лимфатическими узлами, прилежащими к опухоли, или реактивными изменениями, предшествующими выявлению лимфатических опухолей (синусный гистиоцитоз; паракортикальная реакция с обилием плазматических клеток и макрофагов; склеротические изменения/сосудистая реакция (за исключением паховых лимфатических узлов); некроз лимфатического узла по данным морфологического исследования).[4, 16, 17].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – II)
Комментарии: не существует однозначных критериев размеров лимфатического узла, который обязательно подлежит биопсии. Тем не менее, у взрослых размер лимфатического узла более 3 см вне связи с инфекцией должен рассматриваться как потенциальное показание к биопсии (III C). В редких случаях повторная биопсия требуется при неверном выборе лимфатического узла (например, биопсированный подмышечный лимфатический узел при наличии массивного опухолевого поражения средостения). У большинства таких пациентов биопсии подвергается один из наиболее измененных лимфатических узлов, и, несмотря на значительное увеличение лимфатических узлов и длительный анамнез, по результатам первой биопсии диагноз установить не удается.
для биопсии выбирают максимально увеличенный и измененный лимфатический узел, появившийся первым. В случаях наличия конгломерата предпочтительнее частичная резекция опухолевого конгломерата, чем прилежащих отдельных лимфатических узлов;
перед выполнением биопсии необходимо сформулировать предварительные варианты диагноза, поскольку от этого зависит объем исследований биопсийного материала;
биологический материал биопсированного лимфатического узла направляется в патологоанатомическую лабораторию/отделение в физиологическом растворе или 10% забуференном растворе формалина в рассеченном виде при длительности фиксации не менее 8 часов до 24 часов (III C).[4, 17, 18].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – I)
Комментарии: пункция лимфатического узла используется при следующих показаниях: солитарное увеличение лимфатического узла без образования конгломератов (метастатическое поражение лимфатического узлов, как правило, не сопровождается образованием конгломератов) при отсутствии косвенных данных за лимфопролиферативный процесс; жидкостный характер образования по ультразвуковым данным или наличие флюктуации при пальпации.
Уровень убедительности рекомендаций A (уровень достоверности доказательств – I)
Комментарии: дифференциально-диагностические группы носят патогенетический характер, приближены к клинике, и каждая из них требует определенных дополнительных исследований, что сужает диагностический поиск (таб.6).
Таблица 6. Частота выявления выделенных дифференциально-диагностических групп при неопухолевых лимфаденопатиях.
Доминирующий
гистологический вариант
Частота
выявления гистологических вариантов