Новый вариант коронавируса: что такое спайковый белок и почему в нем важны мутации?
Появление нового варианта коронавируса вызвало новый интерес к части вируса, известной как белок спайков. Новый вариант несет в себе несколько необычных изменений в белке шипа по сравнению с другими близкородственными вариантами — и это одна из причин, почему он вызывает большее беспокойство, чем другие, безвредные изменения вируса. мы наблюдали ранее. Новые мутации могут изменить биохимию спайка и повлиять на степень передачи вируса.
Спайковый белок также является основой современных вакцин против COVID-19, которые стремятся вызвать иммунный ответ против него. Но что такое протеин-шип и почему он так важен?
Захватчики клеток
Наши клетки эволюционировали, чтобы отражать такие вторжения. Одной из основных защит клеточной жизни от захватчиков является ее внешнее покрытие, которое состоит из жирового слоя, содержащего все ферменты, белки и ДНК, составляющие клетку. Из-за биохимической природы жиров внешняя поверхность имеет отрицательный заряд и обладает отталкивающими свойствами. Вирусы должны преодолеть этот барьер, чтобы получить доступ к клетке.
Как и клеточная жизнь, коронавирусы окружены жировой оболочкой, известной как оболочка. Чтобы проникнуть внутрь клетки, вирусы в оболочке используют белки (или гликопротеины, поскольку они часто покрыты скользкими молекулами сахара), чтобы соединить свою собственную мембрану с мембраной клетки и захватить клетку.
Спайковый белок коронавирусов — один из таких вирусных гликопротеинов. У вирусов Эбола один, у вируса гриппа — два, а у вируса простого герпеса — пять.
Архитектура шипа
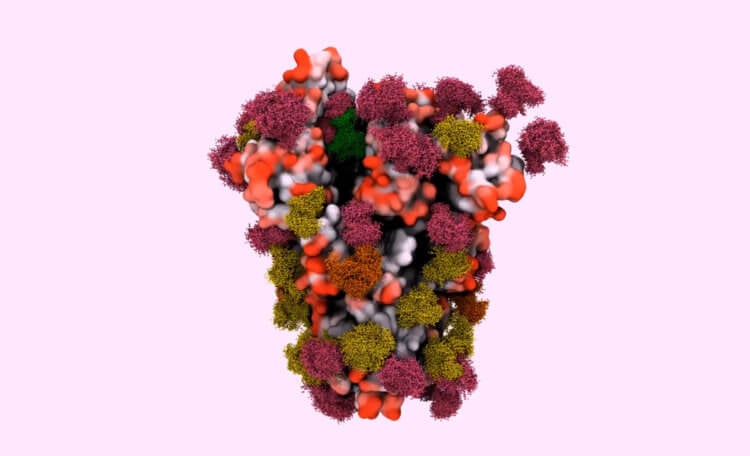
Белок-шип состоит из линейной цепи из 1273 аминокислот, аккуратно свернутой в структуру, которая усеяна до 23 молекулами сахара. Белки-шипы любят слипаться, и три отдельные молекулы-шипы связываются друг с другом, образуя функциональную «тримерную» единицу.
Белок-спайк SARS-CoV-2 застревает на примерно сферической вирусной частице, внедряется в оболочку и выступает в космос, готовый цепляться за ничего не подозревающие клетки. По оценкам, на один вирус приходится примерно 26 тримеров шипов.
Одна из этих функциональных единиц связывается с белком на поверхности наших клеток, называемым ACE2, запуская захват вирусной частицы и, в конечном итоге, слияние мембран. Спайк также участвует в других процессах, таких как сборка, структурная стабильность и уклонение от иммунитета.
Вакцина против шипового белка
Учитывая, насколько важен для вируса спайковый белок, многие противовирусные вакцины или лекарства нацелены на вирусные гликопротеины.
От SARS-CoV-2 вакцины, производимые Pfizer / BioNTech и Moderna, дают нашей иммунной системе инструкции по созданию нашей собственной версии белка-шипа, что происходит вскоре после иммунизации. Производство спайка внутри наших клеток запускает процесс выработки защитных антител и Т-клеток.
Одна из наиболее тревожных особенностей спайкового белка SARS-CoV-2 — это то, как он перемещается или изменяется с течением времени в процессе эволюции вируса. Закодированный в вирусном геноме белок может мутировать и изменять свои биохимические свойства по мере развития вируса.
Большинство мутаций не принесут пользы и либо остановят работу спайкового белка, либо не повлияют на его функцию. Но некоторые могут вызвать изменения, которые дадут новой версии вируса избирательное преимущество, сделав его более передаваемым или заразным.
Один из способов, которым это могло произойти, — это мутация части белка-шипа, которая предотвращает связывание с ним защитных антител. Другой способ — сделать шипы более «липкими» для наших клеток.
Вот почему новые мутации, которые меняют функции спайков, вызывают особую озабоченность — они могут повлиять на то, как мы контролируем распространение SARS-CoV-2. Новые варианты, обнаруженные в Великобритании и других странах, имеют мутации в спайке и в частях белка, участвующих в проникновении внутрь ваших клеток.
В лаборатории необходимо будет провести эксперименты, чтобы выяснить, значительно ли — и как — эти мутации меняют спайк, и остаются ли эффективными наши текущие меры контроля.
Поствакцинальный иммунитет к Коронавирусу
При введении вакцины в организм человека попадают отдельные белки вируса (безопасная часть), стимулирующие синтез антител еще до контакта с вирулентным микроорганизмом. При правильной реакции иммунитета на вакцинацию или вирусное вторжение в организме вырабатывается достаточный уровень иммуноглобулинов для дальнейшей защиты.
Вакцинальные препараты, зарегистрированные в 2020 году, содержат ген гликопротеина S. Спустя время у привитых людей ожидается появление антител, специфичных к S-протеину SARS-CoV-2. С учетом этого напряженность (степень защиты) поствакцинального иммунитета определяют при помощи теста на антитела класса IgG к спайковому (S) белку коронавируса.
Что представляет собой спайковый протеин (S)?
Одним из 4-х структурных белков коронавирусной оболочки является спайковый (spike — S). Именно он придает коронообразное очертание («шипики») этой вирусной частице. Хорошо рассмотреть его можно при электронной криомикроскопии. Протеин S обеспечивает проникновение вируса в клеточные структуры, что приводит к заражению.
Формирование иммунного ответа
После проникновения вирулентного агента в организм, иммунитет инициирует выработку иммуноглобулинов. Они необходимы для распознавания и связывания потенциально опасных антигенов. Если человек заболел недавно, во время острой стадии инфицирования в его организме первыми синтезируются IgM-антитела. Спустя 2-3 недели в ответ на антигенный стимул синтезируются антитела класса IgG.
Особенно активный ответ иммунитета вызывают 2 иммуногенных протеина коронавируса:
Для тех, кто провакцинировался и хочет проверить эффективность проведенной процедуры, целесообразно выбрать тип теста, который определяет антитела к спайковому (S) антигену вируса.
Механизм действия вакцины «Спутник V»
«Спутник V» — это российская вакцина с двухвекторной структурой. Вирусные векторы не способны размножаться и провоцировать заболевание. Но с их помощью можно доставить внутрь клетки вирусный генетический материал. Когда вектор с геном, кодирующим спайковый протеин, оказывается внутри человеческой клетки, начинается выработка S-белка.
Иммунитет человека, получившего вакцину, синтезирует иммуноглобулины класса G к антигену белка Spike SARS-CoV-2. Если в будущем такое лицо окажется в зоне воздействия коронавирусной инфекции, то в его крови уже будут присутствовать антитела. Именно они являются показателями поствакцинального иммунитета. После применения российского препарата судить об иммунитете можно после введения 2-х доз вакцины с интервалом в 21 день.
Оценка поствакцинального иммунного ответа
Антитела, нейтрализующие активность коронавируса, препятствуют связыванию гликопротеина S с ACE2. Последний является мембранным белком человека, который служит рецептором и точкой входа для коронавируса. RBD — структурный домен гликопротеина S принимает в этом непосредственное участие. Когда антитела его связывают, то контакт вируса с мембранным белком ACE2 блокируется.
Защищают от COVID не любые IgG-антитела, а именно анти-RBD. Даже после перенесенной болезни их может быть недостаточно в организме. Или же они могут полностью исчезнуть через полгода после инфицирования. Для оценки реальной устойчивости к COVID у пациента на момент тестирования, необходимо использовать только тест-системы нового поколения, которые выявляют наличие нейтрализующих антител к RBD (Anti-SARS-CoV-2).
В результате исследования можно подтвердить или опровергнуть наличие защитных свойств приобретенного иммунитета. А также такой тест позволяет увидеть динамику роста нейтрализующих антител к RBD и оценить степень защиты поствакцинального иммунитета. Для динамического наблюдения за показателями иммунитета рекомендуется выполнять исследование в одной лаборатории и по одной технологии.
В нашей клинике Вы можете сдать все анализы, в том числе и на АТ к новой Коронавирусной инфекции. Посмотреть цены
Чем отличаются антитела к коронавирусу и какой тест сдавать
Мы живём в условиях пандемии уже больше года. За это время мы буквально срослись с масками, привыкли чуть что обрабатывать руки антисептиками, практически перестали здороваться за руки и выучили много новых слов. Сегодня сложно найти человека, который был бы не в курсе, что такое COVID-19, сатурация, ИВЛ и антитела. Но если первых трёх терминов все боятся, то последний хотят получить все. Поэтому в последнее время стали чрезвычайно популярны тесты на антитела. Их стали предлагать практически все лаборатории и частные медицинские компании. Но какой тест выбрать?
Существует несколько видов теста на антитела к коронавирусу, и в них легко запутаться
На написание этой статьи меня подтолкнула личная история. Я уже рассказывал о том, что привился двумя компонентами вакцины «Спутник V». Поэтому мне было интересно посмотреть, как будет меняться содержание антител в моём организме. Всего я запланировал сдать 4 теста, из которых к настоящему моменту сдано уже 3. О результатах первых двух можете почитать по этой ссылке. Оба они – что логично – оказались положительными и продемонстрировали рос титра антител. Однако третий тест почему-то оказался отрицательным! Разберёмся, как так могло произойти.
Мой тест оказался отрицательным, хотя я не так давно сделал обе прививки от коронавируса
Чем отличаются тесты на антитела
Большинство лабораторий, которые делают тесты на антитела к коронавирусу, предлагают несколько видов анализов:
Иммуноглобулин G, или, IgG – это те самые антитела к коронавирусу, которые вырабатываются после перенесённого заболевания или вакцинации.
В отличие от иммуноглобулинов M (IgM), который указывает на присутствие вируса в организме, они свидетельствуют о содержании в организме белков, способных противостоять COVID-19.
Сами тесты в свою очередь делятся на несколько подвидов:
Но если с иммуноглобулином M всё в принципе понятно – это антитела коронавируса, указывающие на то, что заболевание протекает в данный момент, — то вот отличить IgG (S) от IgG (N) многим будет не под силу. Несмотря на то что и то, и другое — это антитела, которые организм вырабатывает для противостояния коронавирусу, это не одно и то же.
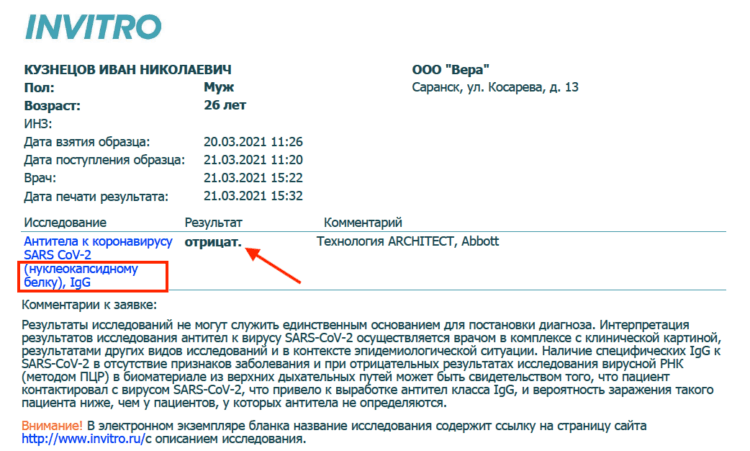
Антитела к спайковому белку или к нуклеокапсидному
Антитела IgG к спайковому (S) белку вырабатываются в организме после введения вакцины. Это очень эффективный вид антител, и его вполне достаточно, чтобы защитить большинство пациентов от заражения новой коронавирусной инфекцией. Учёные специально как бы облегчили вакцину, удалив оттуда IgG (N), чтобы вакцинация не била по организму слишком сильно.
Антитела IgG (S) и IgG (N) вырабатываются в организме после перенесённого заболевания. По крайней мере, должны. То есть IgG к нуклеокапсидному (N) белку не могут появиться в организме только после вакцинации. Их содержание позволяет определить, откуда именно антитела взялись в организме пациента. Однако IgG (N), во-первых, имеют склонность к исчерпанию, а, во-вторых, могут не выработаться даже в результате перенесённого заболевания.
Заходите в наш специальный Telegram-чат. Там всегда есть с кем обсудить коронавирус и не только.
Какой тест на антитела выбрать
В зависимости от того, болели ли вы или делали вакцину, нужно сдавать разные тесты
Оказалось, что мой третий тест был сделан именно к IgG к нуклеокапсидному (N) белку, а не к спайковому (S). В большинстве случаев эти анализы стоят абсолютно одинаково и называются очень похоже. Рядовые пациенты понятия не имеют, чем они отличаются, потому что многие лаборатории оперируют такой специфической терминологией, как спайк и нуклеокапсиды.
Нет, конечно, кое-где встречается упоминание того, что тест на антитела к S-белку делается после вакцинации, однако я не нашёл ни одной лаборатории, которая бы писала, что IgG к нуклеокапсидному (N) белку появляются после перенесённого заболевания. Кстати, именно с этой претензией я обратился в Инвитро, где мне разъяснили разницу в тестах, но отказались компенсировать деньги, потраченные на неверно выбранный тест, потому что я выбрал его сам.
Инвитро, например, не пишет, что после прививки нужен другой тест на антитела
И так, давайте ещё раз и тезисно:
Новости, статьи и анонсы публикаций
Свободное общение и обсуждение материалов
Вариант коронавируса Дельта на данный момент самый опасный, но могут ли появиться еще более заразные и смертоносные штаммы? На этот вопрос можно ответить самостоятельно, достаточно в лишь общих чертах разобраться в особенностях вирусной эволюции.
Ученые пришли к выводу, что Вирус Эбола может в течение нескольких лет жить в организме человека, медленно развиваться и при этом не причинять ему вреда до определенного момента. Затем он делает “вылазку”, заражая других людей и животных, в результате чего начинается эпидемия.
Ученым из США впервые удалось успешно трансплантировать почку от свиньи к человеку. Орган не вызвал моментального отторжения со стороны иммунной системы человека. Кроме того, почка показала эффективность и нормализовала основные показатели в организме.
Зачем вирусам спайковый белок?
В мире паразитов многие бактериальные или грибковые патогены могут выживать сами по себе, не заражая клетки-хозяина. Но вирусы не могут. Вместо этого они должны проникать внутрь клеток, чтобы размножаться, где они используют собственный биохимический механизм для создания новых вирусных частиц и распространяются на другие клетки или отдельных людей. Как и клеточная жизнь, сами коронавирусы окружены жировой оболочкой. Чтобы проникнуть внутрь клетки, они используют белки (или гликопротеины, поскольку они часто покрыты скользкими молекулами сахара), чтобы слить свою собственную мембрану с мембраной клеток и таким образом клетку захватить. Одним из таких вирусных гликопротеинов является спайковый белок коронавирусов. Учитывая появление новых штаммов коронавируса SARS-CoV-2, интерес широкой общественности к спайковому белку сильно возрос. Оказалось, новые варианты COVID-19 несут в себе несколько специфических изменений в спайковом белке по сравнению с другими близкородственными вариантами.
Модель поверхностного спайкового белка, который вирус SARS-CoV-2 использует для заражения клеток человека.
Спайковые белки
Одной из ключевых биологических характеристик коронавируса SARS-CoV-2, как и некоторых других вирусов, является наличие спайковых белков, которые позволяют этим вирусам проникать в клетки хозяина и вызывать инфекцию. Как правило, вирусная оболочка коронавирусов состоит из трех белков, которые включают мембранный белок (M), белок оболочки (E) и спайковый белок (S).
Белок S или спайковый белок состоит из 1160-1400 аминокислот, в зависимости от типа вируса. По сравнению с белками M и E, которые в основном участвуют в сборке вируса, белок S играет решающую роль в проникновении в клетки хозяина и инициировании инфекции. Примечательно, что именно присутствие S-белков на коронавирусах приводит к появлению шиповидных выступов на их поверхности.
Специалисты отмечают, что S-белки коронавирусов можно разделить на две важные функциональные субъединицы, которые включают N-концевую S1-субъединицу, образующую шаровидную головку S-белка, и С-концевую S2-область, непосредственно встроенную в вирусную оболочку. При взаимодействии с потенциальной клеткой-хозяином субъединица S1 распознает и связывается с рецепторами на клетке-хозяине, в то время как субъединица S2, которая является наиболее консервативным компонентом белка S, отвечает за слияние оболочки вируса с мембраной клетки-хозяина.
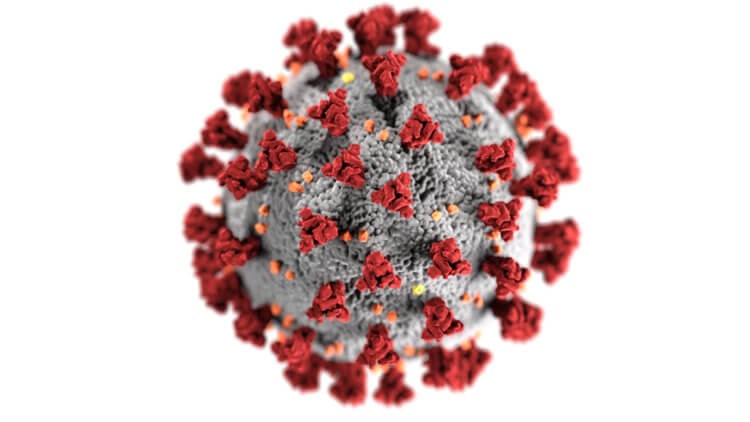
SARS-CoV-2 собственной персоной.
Примечательно, что без белка S вирусы, подобные SARS-CoV-2, никогда не смогли бы взаимодействовать с клетками потенциальных хозяев, таких как животные и люди. Именно по этой причине белок S представляет собой идеальную мишень для исследований вакцин и противовирусных препаратов. Помимо своей роли в клетке, S-белок вирусов, в частности COVID-19, является основным индуктором нейтрализующих антител (nAbs). NABS – это защитные антитела, которые естественным образом вырабатываются нашей иммунной системой.
Спайковые белок и вакцины
Наши клетки эволюционировали, чтобы отражать вторжения вирусов. Одной из основных защитных сил клеточной жизни от захватчиков является ее внешняя оболочка, которая состоит из жирового слоя, содержащего все ферменты, белки и ДНК, составляющие клетку. Из-за биохимической природы жиров внешняя поверхность сильно отталкивает вирусы, которые должны преодолеть этот барьер, чтобы получить доступ к клетке.
Учитывая, насколько важен спайковый белок для вируса, действие многих противовирусных вакцин или лекарств нацелены на вирусные гликопротеины. Вакцины против SARS-CoV-2, производимые Pfizer/BioNTech и Moderna, дают инструкции нашей иммунной системе, чтобы сделать свою собственную версию спайкового белка, что происходит вскоре после иммунизации. Производство спайкового белка внутри наших клеток затем запускает процесс производства защитных антител и Т-клеток.
У вируса, вызывающего лихорадку Эбола имеет один спайковый белок, у вируса гриппа – два, а у вируса простого герпеса – пять.
Вирус, вызывающий COVID-19 со временем мутирует. Как и другие вирусы.
Как пишет The Conversation, Одной из наиболее важных особенностей спайкового белка SARS-CoV-2 является то, как он перемещается или изменяется с течением времени в ходе эволюции вируса. Кодируемый в вирусном геноме белок может мутировать и изменять свои биохимические свойства по мере развития вируса.
Большинство мутаций не приносят пользы и либо останавливают работу спайкового белка, либо не влияют на его функцию. Но некоторые из них могут вызвать изменения, которые дают новой версии вируса избирательное преимущество, делая его более передающимся или инфекционным. Один из способов, которым это может произойти – мутация в части спайкового белка, которая препятствует связыванию с ним защитных антител. Другой способ заключается в том, чтобы сделать шипы «более липкими» для наших клеток.
Хотите всегда быть в курсе последних новостей из мира популярной науки и высоких технологий? Подписывайтесь на наш новостной канал Telegram. Там вы найдете анонсы свежих новостей нашего сайта!
Вот почему новые мутации, изменяющие функции спайкового белка или белка S, вызывают особую озабоченность – они могут повлиять на то, как мы контролируем распространение SARS-CoV-2. Новые варианты, недавно обнаруженные в Великобритании и ЮАР, имеют мутации в частях белка S, участвующих в проникновении внутрь ваших клеток. Дальнейшие исследования и лабораторные эксперименты помогут ученым выяснить если – и как – эти мутации значительно изменяют спайковый белок, и остаются ли наши текущие меры контроля эффективными.
Спайковый белок что это такое
Анализ крови на антитела к возбудителю COVID-19 выполняется для оценки иммунного ответа на текущую или перенесенную инфекцию. Иммуноглобулины класса G (IgG) начинают появляться в крови примерно через 3-4 недели после инфицирования и могут сохраняться длительное время. Наличие IgG указывает на ранее перенесенную инфекцию. Как правило, при заболевании антитела вырабатываются как к нуклеокапсидному (N), так и к спайковому (S) белку коронавируса. Выявление IgG к спайковому (S) белку позволяет судить о наличии защитного иммунитета, который может сформироваться как после перенесенного заболевания, так и после вакцинации. Высокочувствительный полностью автоматизированный количественный тест для выявления антител IgG к вирусу SARS-CoV-2 позволяет отслеживать динамику уровня антител, в том числе после вакцинации, и оценить, насколько меняется со временем устойчивость иммунного ответа к COVID-19.
Количественный анализ на антитела IgG к коронавирусу, антитела класса IgG к антигенам коронавируса COVID-19, иммуноглобулины класса G к антигенам вируса SARS-CoV-2, антитела IgG к S1/S2 антигенам вируса SARS-CoV-2, ковид, ковидная инфекция; уровень антител после вакцинации.
SARS-CoV-2 IgG antibodies, quantitatively, Coronaviridae, Coronavirus.
ОЕ/мл (относительная единица на миллилитр), BAU/мл (единиц, связывающих антител, на миллилитр).
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Коронавирусная инфекция COVID-19 – это инфекционное заболевание, вызывается новым штаммом вируса SARS-CoV-2, который был выявлен в декабре 2019 года.
COVID-19 распространяется между людьми воздушно-капельным путем при прямом контакте или по воздуху на расстоянии около полутора метров друг от друга. После инфицирования симптомы COVID-19 могут появиться в течение двух недель, в основном это лихорадка, кашель, одышка. Среди других симптомов отмечают насморк, потерю обоняния, головную боль, слабость, диарею и тошноту. Считается, что пожилые люди, беременные женщины, люди с хроническими заболеваниями, курильщики находятся в группе повышенного риска.
Также встречается бессимптомное носительство вируса, носителями чаще всего становятся дети и молодые взрослые. Они могут передавать вирус другим людям при контакте, при этом у них самих не развиваются симптомы заболевания.
Анализ крови на антитела IgG к вирусу SARS-CoV-2 – исследование, которое помогает проверить наличие антител IgG в крови к возбудителю новой коронавирусной инфекции COVID-19.
Инфекционный процесс сопровождается выработкой антител двух типов: IgM и IgG. IgM-антитела производятся первыми, их уровень быстро нарастает в начале инфекции, достигая максимума в острый период болезни, а затем постепенно снижается, полностью исчезая к моменту выздоровления.
Иммуноглобулины класса G (IgG) начинают появляться в крови примерно через 3-4 недели после инфицирования и могут сохраняться длительное время. Выявление IgG-антител к возбудителю COVID-19 свидетельствует, что человек выздоравливает или уже переболел коронавирусной инфекцией. Качественное исследование отображает наличие или отсутствие антител в крови, но не определяет их количество. Для этого и выполняют данный количественный тест на IgG, который показывает концентрацию антител, что позволяет определить стадию инфекционного процесса и дает возможность рассчитать напряженность иммунитета, то есть уровень невосприимчивости к данной инфекции.
Для чего используется исследование?
Когда назначается исследование?