Почечная недостаточность: симптомы, стадии, лечение
Почечная недостаточность – острое или хроническое заболевание, при котором нарушаются фильтрационная, выделительная и другие функции почек с развитием многочисленных сбоев в работе всего организма. При этом происходит отравление собственными токсичными продуктами обмена веществ, попавшими в кровь – уремия. Патология, особенно при стремительном развитии, может угрожать жизни больного и требует скорейшего лечения.
Распространенность хронической болезни почек во всем мире в среднем составляет 13,4%. В России почечная недостаточность встречается у 36% лиц старше 60 лет и у 16% граждан трудоспособного возраста.
Причины
Хроническая форма заболевания чаще всего развивается как осложнение других патологий. Ранее основной причиной почечной недостаточности считался гломерулонефрит. В настоящее же время ведущее место занимают гипертоническая болезнь и сахарный диабет, приводящие к поражению мелких сосудов, питающих почки, и стойкому нарушению кровообращения в них.
Острая почечная недостаточность (ОПН) более чем в половине случаев связана с травмой или перенесенными операциями на органах малого таза. Развивается она также при неправильном приеме лекарственных препаратов, нарушении работы сердца, кровотечениях и шоке, генерализованной аллергической реакции, обезвоживании, циррозе, отравлении, аутоиммунных и инфекционных болезнях, онкологии, переливании несовместимой крови.
Симптомы почечной недостаточности
Почки не только очищают кровь от токсинов и выводят их из организма, но также регулируют водно-солевой баланс, контролируют уровень артериального давления, тонус сосудов, концентрацию гемоглобина, помогают в сохранении здоровья опорно-двигательного аппарата и сердца. Учитывая такое многообразие функций органа, почечная недостаточность проявляется многочисленными симптомами, выраженность которых зависит от стадии и формы заболевания.
При остром повреждении почек на начальной стадии имеются лишь проявления основного заболевания. Далее следует самая тяжелая, олигурическая стадия, продолжительностью до 3-х недель, со снижением суточного объема мочи менее 500 мл. Первым признаком болезни становится резкое уменьшение или прекращение мочеиспускания.
Состояние часто обратимо (если обратимо основное заболевание или состояние, приведшее к ОПН) и при правильном лечении переходит в полиурическую стадию почечной недостаточности с восстановлением объема мочи. При этом самочувствие пациента нормализуется, но может развиваться обезвоживание организма и присоединиться инфекция. Стадия полного восстановления продолжается от шести месяцев до года. При выраженных нарушениях состояние переходит в хроническую форму.
Хроническая почечная недостаточность (ХПН) развивается медленно, в течение нескольких месяцев и даже лет, и приводит к стойким изменениям в органе. На начальном этапе специфических симптомов обычно не бывает, но иногда человек может заметить снижение объема выделяемой мочи. Либо единственным проявлением патологии может быть никтурия – частое ночное мочеиспускание.
Осложнения
Болезнь осложняется появлением артериальной гипертензии, анемии, перикардита, аритмии и сердечной недостаточности, остеопороза, подагры, энцефалопатии, язвенной болезни желудка и двенадцатиперстной кишки, атеросклероза сосудов с развитием инфаркта и инсульта, синдрома беспокойных ног.
У детей почечная недостаточность приводит к задержке роста костной ткани.
Развитие почечной недостаточности у женщин во время беременности сопряжено с невынашиванием плода или формированием у него врожденных пороков.
Без лечения ХПН может закончиться смертью пациента от сердечно-сосудистых осложнений или уремической комы.
Диагностика
При первичном обследовании врач собирает анамнез заболевания, уточняя жалобы и давность симптомов. Далее проводятся осмотр кожных покровов, пальпация и поколачивание пальцами поясничной области.
Лечение почечной недостаточности
Обязательно проводятся диагностика и лечение патологии, послужившей причиной почечной недостаточности, а также устранение факторов риска.
При выраженном или длительном нарушении фильтрационной функции почек пациенту показано аппаратное очищение крови – гемодиализ. Процедура проводится регулярно и позволяет убрать из организма токсичные вещества. Альтернативой выступает перитонеальный диализ, при котором в брюшную полость вводится с последующим удалением специальный раствор, забирающий на себя вредные вещества.
В случае тяжелого течения хронической почечной недостаточности выполняется операция по трансплантации почки. После пересадки проводится курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжения донорской ткани.
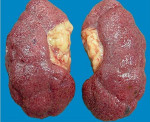
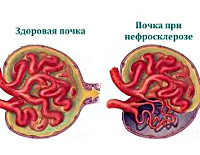
Нефросклероз ( Сморщенная почка )
Нефросклероз — это патологическое состояние, вызванное гибелью нефронов, их замещением соединительной тканью с нарастанием почечной недостаточности. Проявляется полиурией, никтурией, гипертензией, отечностью, дискомфортом в пояснице, на поздних этапах — олигурией, гематурией, интоксикацией. Диагностируется с помощью лабораторных анализов, УЗИ, КТ, МСКТ почек, нефросцинтиграфии, ангиографии ренальных сосудов, урографии, биопсии. Для лечения применяют этиопатогенетическую терапию основного заболевания, антикоагулянты, антиагреганты, противоанемические, дезинтоксикационные, витаминно-минеральные средства, заместительную терапию, аллотрансплантацию почки.
МКБ-10
Общие сведения
Нефросклероз — вторичное клинико-анатомическое состояние, проявляющееся уплотнением, сморщиванием почек и снижением их функциональной состоятельности вследствие замещения паренхимы волокнами и межуточным веществом соединительной ткани. Сморщенная почка была впервые описана в 1914 году немецкими клиницистом Ф. Фольгардом и патологом К.Т. Фаром.
Обычно нефросклероз осложняет течение урологической и другой соматической патологии. В ХХ веке его ведущей причиной считался гломерулонефрит, в настоящее время — артериальная гипертензия и сахарный диабет (более 60% всех диагностированных случаев). Распространенность нефросклероза в европейских странах составляет 0,06%. При этом 10-20% больных нуждаются в проведении регулярного гемодиализа, а смертность от ХПН достигает 22%.
Причины нефросклероза
Сморщивание почки — полиэтиологический процесс, который осложняет различные сосудистые расстройства и урологические болезни. В зависимости от варианта нефросклероза специалисты в сфере урологии и нефрологии выделяют две группы причин, вызывающих первичное или вторичное замещение почечной паренхимы волокнистыми структурными элементами соединительной ткани. Первично сморщенная почка формируется на фоне поражения ренальных сосудов, обусловленного такими заболеваниями, как:
У некоторых пациентов ангиогенная деструкция почек возникает остро при частичной или полной тромбоэмболии ренальной артерии. Резкое нарушение кровообращения вызывает инфаркт почки — массовую гибель нефронов в результате острой ишемии. Впоследствии некротизированный участок постепенно замещается соединительной тканью, и развивается нефросклероз.
О вторично сморщенной почке говорят в тех случаях, когда пациент изначально страдает урологическим заболеванием, при которых почечная паренхима разрушается под влиянием инфекционных агентов, аутоиммунных комплексов, механических факторов (растяжения, травматизации конкрементами) и др. Основными причинами вторичного (нефрогенного) нефросклероза являются:
Патогенез
Несмотря на разнообразие причин, вызывающих нефросклероз, механизм развития заболевания в целом является общим. Вначале под влиянием различных повреждающих факторов (гипоксии, воспалительных и дистрофических процессов, вызванных факторами патогенности микроорганизмов, аутоиммунными комплексами, прямыми травматическими воздействиями и др.) происходит деструкция клубочкового и канальцевого эпителия с выключение части нефронов из общего кровоснабжения.
Поскольку почечные клетки не способны к регенерации, после фагоцитирования разрушенных клеточных элементов начинается нефросклероз — поврежденный участок замещается соединительными волокнами, а сами почки уплотняются. В оставшихся клубочках усиливаются кровообращение и фильтрация, в результате чего увеличивается объем выделяемой мочи и уменьшается ее относительная плотность. На фоне нарушений кровотока повышается синтез ренина, регулирующего клубочковую фильтрацию, что способствует возникновению или усугублению артериальной гипертензии.
Благодаря высоким компенсаторным возможностям почечной ткани клинические признаки почечной недостаточности появляются только при выраженном нефросклерозе с потерей 70% нефронов обеих почек или 85% — одной. При сохранении 5% клеток и менее возникает функциональная несостоятельность органа, требующая проведения заместительной терапии.
Симптомы нефросклероза
Клиническая картина заболевания на ранней стадии характеризуется повышением количества суточной мочи (более 2 л), учащением актов мочеиспускания в ночное время (свыше 3-х раз за ночь), постоянными тянущими болями в области поясницы, увеличением артериального давления. По мере прогрессирования нефросклероза появляются отеки: сначала на лице, потом они распространяются равномерно по всему телу. Отечность наиболее выражена утром.
На поздней стадии симптоматика усугубляется: объем суточной мочи снижается до 0,5–0,8 л, в моче может появляться примесь крови, пациента беспокоит сухость во рту, постоянная жажда. Возникают и нарастают общие симптомы интоксикации: головная боль, тошнота и рвота, слабость, мышечные боли.
Осложнения
Серьезные нарушения процессов фильтрации и реабсорбции, возникающие при деструкции более 70-75% исходного числа нефронов, приводят к формированию хронической почечной недостаточности. Поскольку сморщенная почка перестает синтезировать эритропоэтин, необходимый для созревания эритроцитов в костном мозге, часто развивается железодефицитная анемия. У пациентов с нефросклерозом повышается риск нефрогенной артериальной гипертензии вследствие избыточной продукции ренина. При нарушении обмена витамина D возникает остеопороз с повышенной ломкостью костей и склонностью к образованию патологических переломов.
Диагностика
Пациентам с подозрением на нефросклероз назначают комплексное обследование, позволяющее определить особенности морфологической структуры почек, выявить признаки атрофии паренхимы, оценить функциональную состоятельность органа. Наиболее информативными лабораторными и инструментальными методами диагностики сморщенной почки считаются:
Дифференциальная диагностика нефросклероза проводится с сахарным и несахарным диабетом, острой почечной недостаточностью, быстропрогрессирующим гломерулонефритом, гепаторенальным синдромом, гипохлоремической азотемией. При необходимости пациента, кроме врача-нефролога и уролога консультируют терапевт, кардиолог, фтизиатр, ревматолог, эндокринолог, онколог, онкогематолог.
Лечение нефросклероза
Консервативная терапия начальных стадий сморщивания почек направлена на коррекцию основного заболевания, спровоцировавшего склеротический процесс, и нарастающей почечной недостаточности. С учётом патологии, вызвавшей нефросклероз, пациенту назначают антибиотики, гипотензивные препараты, статины, глюкокортикостероиды, антигликемические, диуретические, нестероидные противовоспалительные и другие этиопатогенетические средства. Для купирования расстройств, вызванных функциональной почечной недостаточностью, могут применяться:
Если сморщивание почки сочетается с ХПН III-IV стадии, показано проведение заместительной почечной терапии — перитонеального диализа, гемодиализа, гемодиафильтрации, гемофильтрации. Радикальным методом лечения, рекомендованным при нефросклерозе с уменьшением количества жизнеспособных нефронов до 5% и менее, является трансплантация почки после полостной или лапароскопической нефрэктомии.
Прогноз и профилактика
При своевременном выявлении болезни прогноз относительно благоприятный, назначение адекватной терапии позволяет добиться длительного состояния компенсации нефросклероза. Со временем работа нефронов ухудшается, развивается хроническая почечная недостаточность: такие пациенты нуждаются в пересадке органа или регулярном гемодиализе.
Для профилактики нефросклероза необходимо соблюдать рекомендации специалиста по лечению нефрологических заболеваний (особенно воспалительного характера), контролировать уровень артериального давления, глюкозы крови, избегать переохлаждений, не злоупотреблять солью и мясной пищей. Важную роль в предупреждении развития сморщенной почки играет регулярное посещение семейного врача для раннего выявления и коррекции соматической патологии.
Сморщивание почки на узи у взрослого что это
а) Дифференциальная диагностика уменьшения размеров почки:
1. Распространенные заболевания:
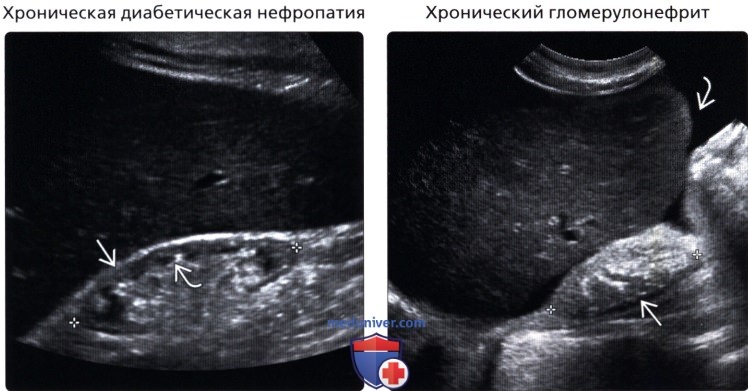
• Хроническая диабетическая нефропатия
• Хронический гломерулонефрит
• Хроническая гипертензивная нефропатия
• Хронический волчаночный нефрит
• Хроническая рефлюкс-нефропатия
• Постобструктивная атрофия
• В результате частичной нефрэктомии/абляционной тералии/хирургического лечения
• Реакция отторжения почечного трансплантата/хроническая нефропатия трансплантата
2. Менее распространенные заболевания:
• Хроническая ВИЧ-ассоциированная нефропатия
• Мультикистозная дисплазия почек
• Рецидивирующие инфекции
• Стеноз почечных артерий
• Инфаркт почки
• Посттравматическая атрофия почки
• Вторичный острый кортикальный некроз или острый тубулярный некроз
• После химиотерапии
3. Редкие, но важные заболевания:
• Хроническая лучевая нефропатия
• Хронический нефрит (синдром Альпорта)
• Кистозная дисплазия почек
• Медуллярно-кистозная болезнь почек
• Туберкулезная аутонефрэктомия
• Гипоплазия почек
• Добавочная почка
• Хроническое отравление свинцом
(Правый) УЗИ, продольное сканирование правой почки терминальная стадия почечной недостаточности и цирроз печени. Почка уменьшена в размерах (8см), эхогенность повышена, утеряна кортико-медуллярная дифференциация. Визуализируется асцит и бугристый контур печени. 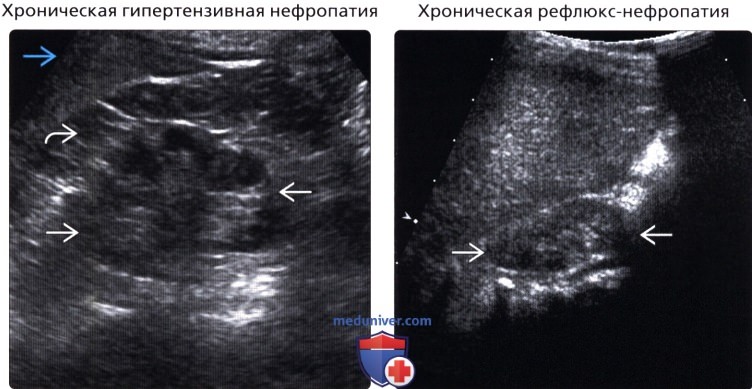
(Правый) УЗИ, продольное сканирование правой почки у ребенка первого года жизни с пузырно-мочеточниковым рефлюксом III-IV степени справа в анамнезе: визуализируется атрофия почки без гидронефроза. Очаговых рубцовых изменений нет. 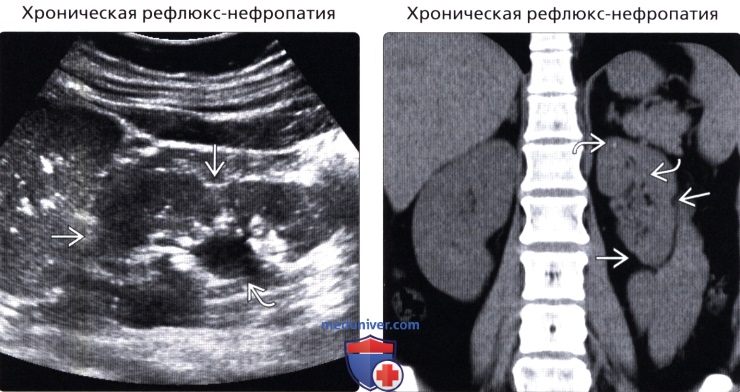
(Правый) КТ без контрастирования у этого же пациента: подтверждает атрофию левой почки с потерей коркового слоя. Визуализируется несколько небольших кальцинатов, которые не были видны на УЗИ.
б) Важная информация:
1. Дифференциальная диагностика:
• Атрофия почки является конечным результатом многих патологических процессов
• Причины атрофии паренхимы почки включают:
о Инфекцию, воспаление, обструкцию, рефлюкс, травму, некроз/ишемию, фиброз, хирургическое вмешательство
о Врожденные: гипоплазия, дисплазия
• Ультразвуковые находки не являются патогномоничными для какой-либо из причин
• Размер почек и толщина коркового слоя помогают дифференцировать острые заболевания почек от хронических
• Необходимо определить является патологическое изменение односторонним или двусторонним, тотальным или очаговыми/многоочаговым
• Наличие гидронефроза предполагает обструкцию мочеточника или пузырно-мочеточниковый рефлюкс
• Эхогенность почки при заболеваниях различна, но чаще повышена
• Как правило, невозможно определить причину уменьшенной эхогенной сморщенной почки
• Знание анамнеза необходимо для постановки диагноза
• Как правило, при уменьшении почек биопсия не показана
2. Распространенные заболевания:
• Хроническая диабетическая нефропатия:
о Маленькая почка + ↑ эхогенности коры
о Кортико-медуллярная дифференциация, как правило, сохранена, до наступления выраженной почечной недостаточности
• Хронический гломерулонефрит:
о Маленькая почка + ровный контур почки
о Паренхима остается эхогенной
• Хроническая гипертензивная нефропатия:
о Вследствие прогрессирующего нефросклероза
о Маленькая почка + неровный наружный контур
о ↓ васкуляризации коркового слоя вследствие фиброза артериол и гиалиновой дегенерации
• Хронический волчаночный нефрит:
о Маленькая почка
о Различная эхогенность и кортико-медуллярная дифференциация
• Хроническая рефлюкс-нефропатия:
о Односторонний или двусторонний пузырно-мочеточниковый рефлюкс в детском возрасте
о Может приводить к очаговому/диффузному сморщиванию почки и атрофии
о Сморщивание коры характерно для верхнего и нижнего полюсов почки
о Кроме изменений коры почки, расширенные чашечки позволяют предположить диагноз
о Чашечки и лоханка могут быть первоначально расширены, но уменьшаться при атрофии почки
о Очаги компенсаторной гипертрофии прилегают к сморщенным участкам
о Маленькие почки + неровный наружный контур
• Постобструктивная атрофия:
о Вызвана длительной обструкцией лоханочно-мочеточникового сегмента, мочеточника, выходного отверстия мочевого пузыря
о Приводит к прогрессивному снижению почечного кровотока и клубочковой фильтрации
о Маленькая почка с истончением коркового слоя и различной степенью гидронефроза
• В результате частичной нефрэктомии/абляционной тера-пии/хирургического лечения:
о Маленькая остаточная почка с сохранением кортико-медуллярной дифференциации
о Может быть выражена компенсаторная гипертрофия противоположной почки
о Знание анамнеза необходимо
• Реакция отторжения почечного трансплантата/хроническая нефропатия трансплантата:
о Необратимые причины нарушения функции почечного трансплантата
о Маленькая пересаженная почка с истончением коркового слоя и повышением его эхогенности
о Снижение васкуляризации в режиме цветовой допплерографии
о Снижение показателей артериального кровотока в диастолу
3. Менее распространенные заболевания:
• Хроническая ВИЧ-ассоциированная нефропатия:
о Нормальные или увеличенные почки, постепенно уменьшающиеся с развитием почечной недостаточности
о Повышение эхогенности коркового слоя, потеря кортико-медуллярной дифференциации и жировой клетчатки почечного синуса
о Утолщение уротелия
• Мультикистозная дисплазия почек:
о Первично одностороннее увеличение почки, представленной несообщающимися кистами различного размера
о Подвергается частичной или полной инволюции в раннем детстве
о Позже выявляется уменьшенная почка повышенной эхогенности + кисты
о Характерно наличие заболеваний противоположной стороны таких, как пузырно-мочеточниковый рефлюкс, обструкция лоханочно-мочеточникового сегмента и стеноз мочеточника
• Рецидивирующие инфекции:
о Факторы риска: конкременты, обструкция мочевыводящих путей, нейрогенный мочевой пузырь, отведение мочи по катетеру
о Маленькие почки, склероз паренхимы
о Истончение коркового слоя, приводящее к неровному наружному контуру почки
о Псевдоопухоли вследствие компенсаторной гипертрофии неизмененной ткани почек
• Стеноз почечных артерий:
о Как правило, вследствие атеросклероза главной, междолевых и междольковых артерий и артериол
о Прогрессирующее генерализованное уменьшение размера почек вследствие ишемии
о Приводит к атрофии почек или коллатерализации кровотока
о Ровный наружный контур
• Инфаркт почки:
о Атрофия почки вследствие острого инфаркта, вызванного эмболией или тромбозом
о Атрофия может быть очаговой (сегментарной) или тотальной
о Атрофия участка паренхимы зависит от распространения окклюзированной артерии
о Зона инфаркта может быть фиброзирована, приводя к образованию рубца на почке
о Более характерно для пересаженной почки, чем для собственной
• Хроническое сосудистое повреждение:
о Последствия васкулитов вследствие таких заболеваний, как узелковый полиартериит или ишемии вследствие фиброзномышечной дисплазии
о Это приводит к уменьшению размера почек, повышению эхогенности
• Посттравматическая атрофия почки:
о В результате сегментарного инфаркта почки после посттравматического тромбоза или эмболизации кровотечения
о Сморщенная почка ± неровный контур
о Возможна коллатерализация кровотока
• Вторичный острый кортикальный некроз или острый тубулярный некроз:
о Может иметь место кортикальная или медуллярная кальцификация
• После химиотерапии:
о Сморщивание после терапии лимфомы почки, лейкемии или метастатического поражения
3. Редкие заболевания:
• Хроническая лучевая нефропатия:
о Развивается после облучения почки для пересадки костного мозга
о Начинается спустя месяцы и годы после облучения
о Возможна визуализация очагов снижения перфузии
о Маленькие почки, эхогенность повышена
• Хронический нефрит (синдром Альпорта):
о Хронический наследственный нефрит
о Маленькие почки + ровный наружный контур
о ↑ эхогенности коркового слоя вследствие нефрокальциноза
• Кистозная дисплазия почек:
о Может быть двусторонней
о Может сопутствовать клапану задней уретры, удвоению почки, перекрестной эктопии, подковообразной почке и тазовому расположению почки
о Одностороннее уменьшение размера почки с повышением эхогенности и мелкими кистами коркового слоя
• Медуллярно-кистозная болезнь почек:
о Наследственное кистозное заболевание почек
о Прогрессирующая атрофия канальцев со склерозом клубочков
о Эхогенные почки с непрерывным уменьшением размера
о Мелкие множественные кисты мозгового вещества почки
• Туберкулезная аутонефрэктомия:
о Казеозный кальцифицирующий пионефроз со стенозом лоханочно-мочеточникового сегмента
о Сморщенная почка + выраженная кальцификация
о Расширенные чашечки
• Гипоплазия почек:
о Размер меньше нормы минимум на 50%
о Визуализируется несколько чашечек и сосочков
о Функция почек в норме для их размера о Как правило, односторонний процесс
о Сложно дифференцировать от обструкции, хронического пиелонефрита, ишемии
• Добавочная почка:
о Редко встречается, недоразвитая третья почка
о Связана с нормальной почкой полностью или рыхлой волокнистой соединительной тканью
о В большинстве случаев располагается каудально от нормально расположенной почки
• Хроническое отравление свинцом:
о Двустороннее уменьшение почек
о Сонографически неотличимо от других патологический поражений, приводящих к атрофии почки
о Уровень свинца в крови является важным диагностическим критерием
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 11.12.2019
Гидронефроз почек, стадии заболевания, основные симптомы и методы лечения гидронефроза – статьи о здоровье
Оглавление
Гидронефроз является заболеванием, при котором постепенно расширяется комплекс. Его провоцирует нарушение оттока мочи по причинам, без адекватного лечения это приводит к гибели почки. Гидронефроз – заболевание, которое диагностируют у пациентов различного возраста. При этом развитию патологии больше всего подвержены молодые люди в возрасте от 25 до 35 лет.
Разберемся, что такое гидронефроз почек у взрослых и детей и как лечится это заболевание.
Причины развития
К развитию патологии могут приводить следующие факторы:
Виды заболевания
В первом случае комплекс поражается только с одной стороны, во втором – с двух. Одностороннее поражение обычно возникает на фоне врожденного сужения, конфликта с аномальными сосудами почек, а также мочекаменной болезни. Причиной двустороннего процесса могут стать камни, опухоли или аденома простаты.
Стадии
Выделяют 3 стадии гидронефроза почек:
Как лечить гидронефроз почки на той или иной стадии, знает врач. Пациенту важно лишь как можно скорее обратиться к специалисту. При ранней диагностике шансы на полное выздоровление являются самыми высокими!
Основные симптомы
Большая часть пациентов жалуется на следующие проявления гидронефроза:
Чем более запущенной является болезнь, тем более выраженными становятся ее симптомы.
Важно! Температура тела повышается тогда, когда заболевание сопровождается инфекционным поражением. В этом случае очень важно провести незамедлительную терапию.
Также симптомами гидронефроза могут быть вздутие живота, постоянная тошнота и сильная рвота, повышенная утомляемость со сниженной работоспособностью.
У детей к признакам заболевания относят:
Как и взрослые, дети жалуются на слабость, головные боли, тошноту. Родителям следует обратить пристальное внимание на здоровье ребенка в том случае, если он отказывается от любимой еды, игр, прогулок, становится вялым и много спит.
Диагностика
Грамотное лечение гидронефроза почки у взрослого или ребенка невозможно без качественного комплексного обследования. Только оно позволяет определить тип заболевания, степень поражения органов и другие особенности патологии.
Методы лечения
Терапию следует начинать как можно раньше. Осуществляться она может двумя основными методами: медикаментозным и хирургическим. Выбор методики делается исключительно врачом. При этом специалист учитывает целый ряд факторов, в числе которых: степень развития заболевания, функциональность органа, возраст и другие индивидуальные особенности пациента, причина гидронефроза и др.
Такое лечение направлено на устранение болевых ощущений, а также на борьбу с инфекцией и предотвращение осложнений. Очень важно не допустить развития мочекаменной болезни и почечной недостаточности.
Врачи могут назначать препараты следующих групп:
Важно! Следует понимать, что в большинстве случаев консервативная терапия не позволяет избавиться от причины заболевания. Она направлена только на устранение симптомов и не допускает хронизации патологии.
Операции проводятся с целью обеспечения нормального оттока мочи и функционирования почки.
При серьезных нарушениях, спровоцированных затрудненным оттоком мочи, проводят:
Важно! Обе эти меры являются временными. Они только обеспечивают нормальный отток мочи, но не справляются с причиной гидронефроза.
Патология устраняется исключительно оперативным путем.
Сегодня могут проводиться:
Опытные врачи, владеющие современными методиками работы, стараются проводить вмешательства малоинвазивными способами. Это позволяет снизить риски возникновения различных осложнений и сократить период реабилитации пациента. Особое внимание уделяется органосохраняющим технологиям.
Вмешательства направлены на пластику лоханки или мочеточника, удаление новообразований, дробление камней или их изъятие из органов и полостей. Если во время обследования выясняют, что работа почки частично или полностью нарушена, могут проводить операции, направленные на ее удаление.
Важно! Даже после удаления почки пациент может вернуться к привычной жизни (с некоторыми ограничениями в физической активности и питании).