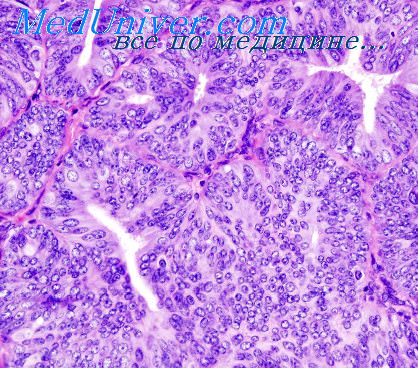
Слизистая цервикального канала с очагами незрелой плоскоклеточной метаплазии что это
Плоскоклеточная метаплазия. Множественные, реже единичные, мелкие и крупные очаги ее встречают в аденоматозных полипах, очаговом аденоматозе и атипической гиперплазии, чаще, чем в других гиперпластических процессах эндометрия. Изредка обнаруживают плоскоклеточную метаплазию в эндометрии при наличии других его изменений (воспалительные явления и /или очаговый фиброз) у женщин, длительно применяющих внутриматочные контрацептивы. В малоизмененном эндометрии молодых женщин плоскоклеточная метаплазия исключительно редка.
К крайне редким патологическим процессам относится ихтиоз эндометрия, который встречается в пожилом возрасте и проявляется полным замещением слизистой оболочки плоским ороговевающим эпителием. Плоскоклеточная метаплазия может наблюдаться в аденокарциноме (12—14%). Плоскоклеточные структуры происходят из базальных (резервных) клеток, расположенных под железистым эпителием, как результат процесса их непрямой метаплазии.
Внутренний эндометриоз проявляется развитием эндометриальных очагов в толще миометрия. Отсутствие цитогенной стромы вокруг единичных и небольших групп желез, расположенных в миометрии неглубоко от базального слоя эндометрия, не дает основания говорить о внутреннем эндометриозе. При значительном распространении эндометриоидной гкани (вовлечении в патологический процесс всей толщи миометрия) матка увеличена — диффузная форма внутреннего эндометриоза. Среди различных наименований рассматриваемой патологии термины «внутренний эндометриоз» и «аденомиоз» являются наиболее удачными.
При этом термин «аденомиоз» применим лишь к диффузным и узловатым формам внутреннего эндометриоза. У большинства больных с внутренним эндометриозом (женщины молодого возраста), оперированных во второй половине менструального цикла, при наличии секреторных изменений в эндометрии, в эндометриоидных очагах секреторная реакция не выявляется. Малигнизация внутреннего эндометриоза тела матки встречается редко, главным образом в виде аденокарциномы.
В дифференциально-диагностическом отношении необходимо учитывать возможность сосуществования внутреннего эндометриоза тела матки и аденокарциномы эндометрия с инфильтрирующим ростом раковой ткани в миометрий, наличие оживленной пролиферации и структурной перестройки в очагах эндометриоза железистого компонента по типу выраженной атипической гиперплазии и картину так называемого стромального эндометриоза.
В настоящее время большинство авторов термином «стромальный эндометриоз» не пользуются, так как в подобных наблюдениях имеет место не эндометриоз, а различные варианты стромальных опухолей.
Аденокарцинома образована эпителиальными клетками эндометрия с формированием железисто-подобных структур. Может возникать в любом участке эндометрия, но преимущественно в углах и дне матки, чаше в постменопаузе. В начальных стадиях заболевания слизистая оболочка тела матки внешне мазю отличается от таковой при очаговой или диффузной гиперплазии; при этом аденокарцинома не всегда распространяется в нижележащие отделы функционального и / или базального слоев эндометрия. Однако чаще опухоль имеет вид папиллярных или полипозных разрастаний различного размера. При диффузном поражении опухоль захватываег всю или большую часть слизистой оболочки матки.
Большинство форм рака тела матки относится к аденокарциномам, среди которых различают высоко-, умеренно и низкодиф-ференцированные опухоли. Высокодифференцированная аденокарцинома представлена железистыми образованиями, местами сохраняющими тубуляр-ное строение и которые имеют вид лабиринтов. Клетки цилиндрические, малоиолиморфные, часто гиперхромные, располагаются то однорядно, то многорядно. Число фигур митоза может быть различным. Строма скудная. Умеренно дифференцированная аденокарцинома— наиболее частый вариант опухоли — представлена железисто-папиллярными структурами, иногда с включением мелких солидных участков. Клетки опухоли полиморфны, гиперхромны, встречаются многочисленные фигуры митоза. Низкодифференцированная аденокарцинома отличается преимущественно солидным строением; клетки ее относительно крупные, ядра полиморфные, крупные. Патологические митозы многочисленны.
В строме некоторых аденокарцином обнаруживают крупные пенистые светлые клетки.
Наиболее высокую степень дифференцировки элементов плоскоклеточного компонента опухоли обнаруживают лишь у части больных аденоакантомой. Клетки их крупные, полигональные, со светлой цитоплазмой; в центре эгих структур намечается ороговение или тенденция к ороговению. Различий в клиническом течении заболевания при аденокарциноме с плоскоклеточной метаплазией и без нее не отмечают. Наличие плоскоклеточной метаплазии в опухоли не оказывает влияния и на прогноз. Аденоакантому следует отличать от выраженной атипической гиперплазии с плоскоклеточной метаплазией и от аденосквамозной (мукоэпидермоидной) карциномы.
К редким вариантам относят аденокарциномы, продуцирующие слизь, слизистая карцинома и аргирофильно-клеточная аденокарцинома эндометрия.
Клетки эпителия
Плоскоклеточная метаплазия
Процесс, который характеризуется нераковыми изменениями в эпителиальных клетках шейки матки. Плоскоклеточная метаплазия возникает в результате совокупности общих и местных факторов, которые негативно влияют на организм, вызывая обратимый процесс, в ходе которого дифференцированные эпителиальные клетки преобразуются в более выносливые клетки многослойного плоского эпителия, с ороговением или без. Плоскоклеточная метаплазия цервикального канала также возникает как результат слияния с находящимся рядом эндоцервиксом. Изменение типа клеток может приводить к снижению функции эпителия. Когда патологические раздражители устраняются, метапластические клетки приобретают свою первоначальную форму и функцию. Сохранение физиологических стрессоров в областях, подверженных метаплазии, может приводить к дисплазии или предраковым клеточным изменениям. Развитие метаплазированных клеток происходит под влиянием герпеса или бактериальных инфекций (хламидиоз, токсоплазмоз, уреаплазмоз), протекающих на фоне ослабленного иммунитета и имеющих хроническую форму.
Кератоз
Представляет собой патологический процесс, который характеризуется пролиферацией и ороговением клеток плоского эпителия, выстилающего влагалищную часть шейки матки. При этом образуются утолщения или бляшки белого цвета с четкими границами, выступающие над поверхностью слизистых оболочек и могут быть видимы невооруженным глазом до любой обработки растворами.
Гиперкератоз
Это усиленное ороговение верхнего слоя многослойного плоского эпителия шейки матки. Считается, что причиной может быть недостаток эстрогена в организме женщины. В процессе ороговения слизистая покрывается плотными белесоватыми структурами, слегка выступающими над поверхностью здоровой ткани.
Паракератоз
Нарушения Ороговения эпителиального слоя эпидермиса (неполное ороговение). Характеризуется ороговением слизистых оболочек, потерей эпидермисом способности синтезировать кератогиалин (предшественник кератина) и нарушением морфологии слизистой оболочки. При данном процессе пораженный участок цервикального канала выглядит сморщенным из-за нарушения эластичности ткани. Такие островки более грубые.
Опасность представляет лейкоплакия, возникшая в результате активизации вируса папилломы человека высокого канцерогенного риска.
Трубная метаплазия
Характеризуется наличием в строме шейки матки нормальных по строению желез, выстланных клетками, напоминающими эпителий маточной трубы. Данная патология обычно представлена одиночной железой или группой желез и может быть реснитчатая либо секреторная. Трубная метаплазия часто встречается в неупорядоченном пролиферативном эндометрии
Атрофические изменения
Атрофия матки и шейки в большинстве случаев диагностируется у женщин в климактерическом периоде. Результатом данной патологии становится регресс эпителиальной ткани. Однако женщины детородного возраста также не застрахованы от атрофии шейки матки. Заболевание может развиться при дефиците эстрогенов, после оперативных вмешательств на шейке матки, при системных патологиях соединительной ткани. Атрофия шейки матки – один из факторов, вызывающих женское бесплодие.
В основном атрофические изменения происходят в период менопаузы. Снижение выработки гормонов приводит к исчезновению слизистой секреции, изменению бактериальной флоры. В результате происходит поэтапное сокращение толщины эпителия, что приводит ткани к раздражениям, травмам.
Изменения при беременности
В течение беременности устанавливается типичная для данного процесса картина мазка. Эти изменения связаны с продукцией гормонов плацентой и могут быть неверно трактованы как предопухолевые или опухолевые. Реактивные изменения шейки матки связаны с нарушением клеток ее эпителия. Возникают при: воспалениях, гиперкератозе, паракератозе, дискератозе, плоскоклеточной метаплазии, железистой гиперплазии, полипах, лимфоцитарном (фолликулярном) цервиците.
Внутриэпителияальные изменения клеток и рекомендуемые алгоритмы ведения пациенток
Атипичные железистые клетки (AGC)
Опасная дисплазия железистого эпителия шейки матки лечится только методом ФДТ
Дисплазия железистого эпителия шейки матки
Д.м.н., профессор Сеченовского университета, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии, предраковых и опухолевых заболеваний шейки матки.
Если говорить совсем коротко, то железистая дисплазия – это предраковое заболевание шейки матки. Из-за особенности своего расположения оно практически не поддается лечению классическими хирургическими методами. Фотодинамическая терапия в этом случае – пожалуй, единственный эффективный способ лечения, который защищает от рецидивов и раковой трансформации.
А теперь обо всем по порядку.
Чтобы лучше понять, что такое железистая дисплазия шейки матки, мы немного погрузимся в теорию и изучим строение шейки матки.
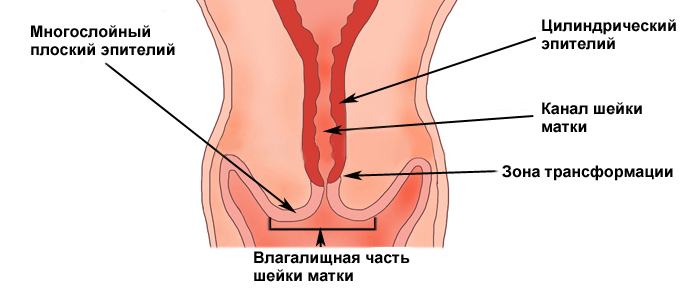
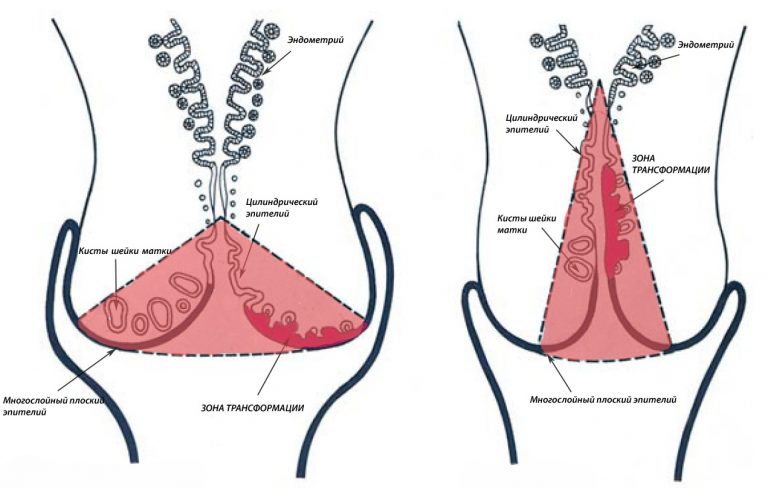
Строение шейки матки: эктоцервикс, эндоцервикс. зона трансформации.
Участок шейки матки, который погружен во влагалище (синий прямоугольник) называется эктоцервиксом. Он покрыт многослойным плоским эпителием.
Участок шейки матки от наружного зева по направлению к матке называется цервикальным каналом шейки матки (оранжевый прямоугольник). Он покрыт эндоцервиксом, или железистым (цилиндрическим) эпителием.
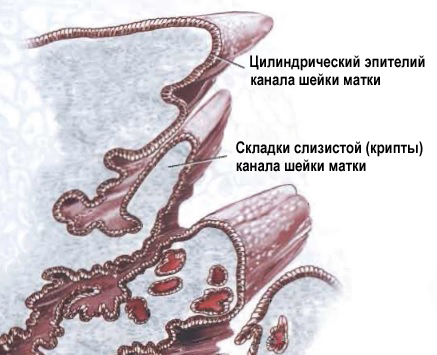
Цервикальный канал не ровный, а складчатый. На медицинском языке эти складки называются криптами. Железы цилиндрического эпителия секретирует слизь, которая составляет основной объём нормальных выделений.
Так выглядят крипты шейки матки. Всю поверхность крипты выстилает цилиндрический эпителий.
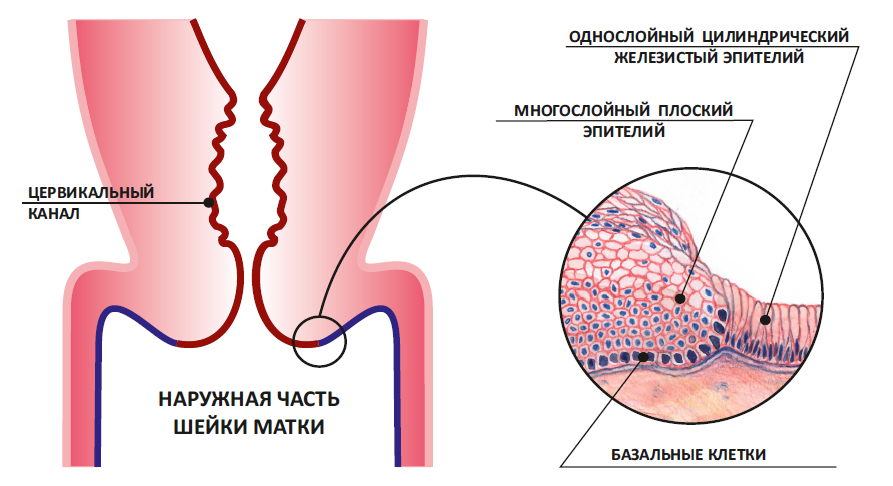
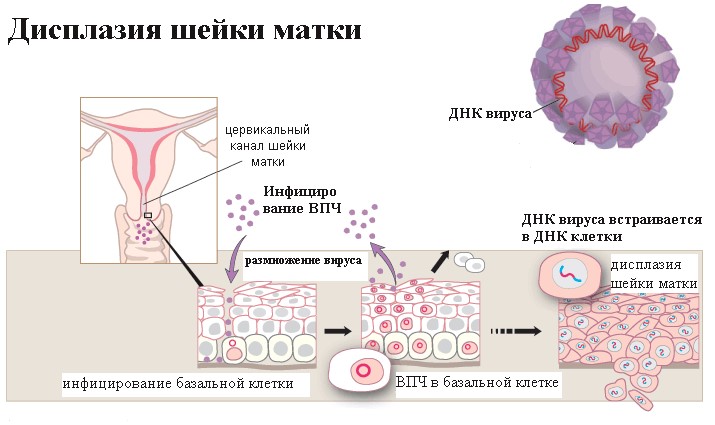
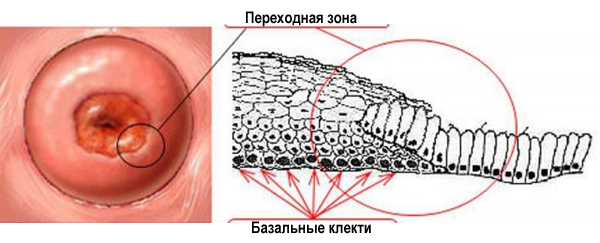
Зона, в которой многослойный плоский эпителий переходит в железистый эпителий называется переходной зоной, или зоной трансформации. Обычно дисплазия начинает свое развитие в зоне трансформации – в ней идет непрерывное клеточное деление, и вирусу папилломы легче всего проникнуть сквозь слабую защиту незрелых клеток в необходимые для его выживания базальные клетки.
Переходная зона или зона трансформации.
Дисплазия представляет собой скопление измененных вирусом клеток. Такие клетки называются атипическими, а само заболевание чаще всего относится к предраковым.
Что такое «дисплазия метаплазированного эпителия»?
Мы уже выяснили: зона, в которой сходится плоский и цилиндрический эпителий, называется зоной трансформации. Втрое ее название – переходная зона.
Но это только на схеме она представляет собой ровную линию. На самом деле, в этой зоне один эпителий заходит на другой, как морские волны на песчаный берег. Молодой плоский эпителий перекрывает молодой цилиндрический. Такой незрелый плоский эпителий и называется метаплазированным.
Незрелый метаплазированный эпителий.
Само словосочетание «метаплазированный эпителий» вызывает много вопросов. Не скрывается ли за этой формулировкой рак? – Нет, не скрывается.
Хуже, если в вашей цитологии ничего про метаплазированный эпителий не написано. Это значит, что он отсутствует в мазке, и анализ взят неправильно (помните, я писал о том, что правильная цитология начинается в кабинете врача, а не в лаборатории?).
А теперь давайте обратим внимание на то, что написано в заключении. Если в заключении написано «на фоне метаплазии очаги дисплазии», перед нами дисплазия переходного эпителия. Так как в зоне трансформации идет непрерывный процесс интенсивного деления клеток, незрелые клетки менее защищены от заражения, и вирусу папилломы (причина дисплазии) как раз в области метаплазированного эпителия легче проникнуть в глубокий базальный слой и встроиться в ДНК клетки.
Именно поэтому шейку матку так тщательно осматривают и берут с нее анализ на цитологию – дисплазия обычно начинается в переходной зоне.
А теперь поговорим о том, что означает диагноз «интраэпителиальная дисплазия железистого эпителия шейки матки».
Что такое дисплазия цервикального канала и чем она опасна
«Интраэпителиальная дисплазия железистого эпителия шейки матки» – это так называемый «цитологический» или «гистологический» диагноз. Такое заключение пишет специалист в лаборатории после изучения вашего цитологического мазка или биопсии.
Он видит в микроскоп, что в клетках железистого эпителия происходит предраковая трансформация клеток.
Формулируя таким образом свое заключение, врач-морфолог подчеркивает, что процесс происходит не в зоне трансформации, а В ЦЕРВИКАЛЬНОМ КАНАЛЕ ШЕЙКИ МАТКИ.
Поэтому заболевание еще называют «цервикальная дисплазия», или «дисплазия канала».
Такой диагноз говорит о том, что при лечении его классическими методами вероятность рецидива заболевания приближается к 80%.
Классический метод лечения дисплазии называется конизацией шейки матки. Это операция, в ходе которой хирург удаляет кусочек эктоцервикса и эндоцервикса в форме конуса. Задача хирурга – удалить участок вместе с дисплазией.
Низкая (слева) и высокая (справа) конизация шейки матки.
Но такой способ лечения для диагноза «дисплазии цилиндрического эпителия» изначально порочен.
Дело в том, что при работе с цервикальным каналом хирург действует фактически вслепую. Он не видит зоны поражения, не может оценить ее размера, глубины и по факту удаляет ткани «на ощупь». Практика показывает, что после такого лечения частота рецидива дисплазии приближается к 80%.
Фактически, когда врач-морфолог в заключении описывает наличие проблемы в области железистого эпителия, он таким образом подчеркивает сложный характер расположения дисплазии и бесперспективность хирургической тактики лечения.
Этим недостатки хирургического метода не ограничиваются.
Во-первых, радикальность и как следствие, эффективность конизации – всегда сомнительна. Объясню почему. Крипты эндоцервикса достигают глубины 5 мм. У всех разная физиология, и хирург никак не может проверить, убрал ли он достаточно цилиндрического эпителия.
У нерожавших женщин глубокое удаление тканей чревато развитием осложнений, которые могут препятствовать зачатию, вынашиванию и родам (на эту тему читайте мою статью «Беременность после конизации шейки матки»). Хирурги знают об этом, и стараются проводить операцию максимально щадящим образом.
Определение границ изменённого дисплазией эпителия носит всегда субъективный характер. А при проведении конизации глубина конуса определяется хирургом «на глазок», здесь доказательная медицина не подсказывает хирургу как действовать. Глубина обычно определяется длиной электрода – «паруса», а не тяжестью диспластического процесса.
Недостаточно радикальная конизация, как следствие, вызывает закономерный рецидив.
Во-вторых, любое лечебное воздействие само по себе является для вируса провоцирующим фактором.
После лечения вирус начинает вести себя более агрессивно и приводит к быстрому рецидиву, который развивается по негативному сценарию: дисплазия 2 степени переходит в 3, а дисплазия 3 степени и рака ин ситу могут трансформироваться в инвазивный рак шейки матки.
В-третьих, хирургия делает вирус резистентным (устойчивым) К ЛЮБОМУ лечению, даже к фотодинамической терапии. Увы, и я, и коллеги часто наблюдаем это в своей практике.
При таком развитии событий рано или поздно возникнет необходимость в удалении матки. Именно поэтому при диагнозе «дисплазия эндоцервикса» я настоятельно не рекомендую делать конизацию, так как она не устраняет причину болезни.
Как избежать рецидива?
Избежать рецидива можно единственным способом – устранить измененные клетки вместе с причиной заболевания – вирусом папилломы человека.
К сожалению, механическое удаление в процессе конизации атипических клеток не приводит к выздоровлению. ВПЧ остается в цервикальном канале. В теории, вместе с очагами дисплазии удаляются и все зараженные ВПЧ клетки. Но на практике так не происходит.
Единственный метод, который позволяет убрать из цервикального канала ВПЧ и атипичные клетки, – это правильно и в полном объеме выполненная фотодинамическая терапия с соблюдением протокола проведения.
Цервикальная дисплазия шейки матки хорошо лечится методом фотодинамической терапии
Я не буду рассказывать о самой: фотодинамической терапии – об этом очень хорошо рассказывает это видео:
Фундаментальные исследования доказали, что лазерный свет глубоко проникает в ткани и запускает фотохимические реакции на глубине минимум 7 мм. Крипты (складки) цервикального канала имеют максимальную глубину 5 мм, поэтому даже самые глубоко залегающие атипические клетки попадают под лечебное воздействие.
При соблюдении протокола проведения ФДТ в ходе фотохимических реакций образуются активные токсичные формы кислорода, которые увеличивают реальную глубину лечебного воздействия до 1,5 см! Соответственно, фотодинамическое воздействие в полной мере оказывает необходимый лечебный эффект, и даже с запасом.
Положительный терапевтический результат процедуры достигается только при неукоснительном соблюдении протокола ФДТ, который включает в себя обязательное облучение и зоны эктоцервикса, и цервикального канала специальным цилиндрическим диффузором.
Этот диффузор вводится в полость цервикального канала на всю его глубину, и по периметру облучает все поле железистого эпителия.
Только такой подход позволяет полностью уничтожить патологические клетки и содержащийся в них вирус папилломы человека (ВПЧ) на всех участках шейки матки и говорить о качественно выполненном лечении.
При такой адекватно проведённой ФДТ ВПЧ уничтожаются в 93% случаев.
Хочу отметить, что до сих пор даже очень уважаемые мои коллеги допускают ошибки в обучении специалистов-гинекологов и не показывают им необходимость облучения цервикального канала при лечении дисплазии шейки матки.
В этом случае ФДТ не оказывает нужного лечебного воздействия. Воздействие осуществляется только в области эктоцервикса, а вся полость цервикального канала шейки матки остается не задействованной в лечении. Такой «урезанный» протокол ФДТ зачастую приводит к тем же печальным последствиям, что и конизация.
Я горжусь, что могу менять медицинскую практику вокруг себя в лучшую сторону. Так, методическое пособие для врачей ГНЦ лазерной медицины МЗ РФ «Фотодинамическая терапия фоновых и предраковых заболеваний шейки матки» от 2004 года не включало в себя важный этап обработки цервикального канала.
После моего выступления на конференции StatusPraesens «Перинатальная медицина: от прегравидарной подготовки к здоровому материнству и детству», 18–20 февраля 2016 года, отель «Санкт-Петербург», методические рекомендации подверглись пересмотру и теперь включают в себя обработку цервикального при лечении дисплазии канала шейки матки как обязательный этап.
Многие теперь стали использовать диффузор для облучения цервикального канала. Однако даже после этой революции многие используют его, не понимая, какая интенсивность света выходит из этого диффузора. А это важный параметр, от которого зависит эффективность проведённой фотодинамической терапии.
Многие также используют диффузоры многократно, хотя уже после одного облучения мощность инструмента падает, и необходимое лечебное воздействие не достигается. Но никто об этом не задумывается!
Прием ведет Афанасьев Максим Станиславович, акушер-гинеколог, онкогинеколог, онколог, иммунолог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, эксперт по лечению дисплазии шейки матки.
После лечения я поддерживаю обратную связь со всеми пациентками и решаю все возникающие вопросы. Гепатит и положительный ВИЧ статус не является противопоказаниями для лечения методом ФДТ.
Метаплазия шейки матки
Гарантированный ответ в течение часа
Причины развития и факторы риска метаплазии
Изменения в клетках шейки матки возможны под воздействием следующих факторов:
Факторы риска развития метаплазии шейки матки:
Формы метаплазии
Различают следующие виды метаплазии шейки матки:
Симптомы
Метаплазия, как правило, протекает бессимптомно, а клинические признаки появляются при развитии тяжелой формы атипии клеток. Какие симптомы должны насторожить? Женщины с метаплазией могут предъявлять жалобы на боли и кровянистые выделения при половых контактах, обильные выделения с неприятным запахом, нарушения менструального цикла, тянущие боли внизу живота.
Диагностика
Цитологическая картина при различных видах метаплазии шейки матки:
Методы лечения метаплазии шейки матки
Метаплазия шейки матки может лечиться консервативно или при помощи оперативного вмешательства, как правило, оперативное лечение показано при отсутствии положительной динамики при использовании консервативных методов.
Консервативный метод включает в себя лечение медикаментами. Препараты используются для устранения причины, которая вызвала метаплазию. Если причиной являются вирусы, назначаются противовирусные препараты, при бактериальной инфекции назначается курс антибактериальной терапии.
Оперативное лечение выполняется при средней и запущенной стадии метаплазии эпителия. В этих случаях консервативное лечение не приводит к положительному эффекту, и появляется риск малигнизации, то есть развития онкологического процесса.
Хирургическое лечение может проводиться следующими способами:
На начальной стадии метаплазии шейки матки эффективны и методы химической коагуляции, при этом используются такие средства как Солковагин, Ваготил и т.д.
Профилактика метаплазии шейки матки:
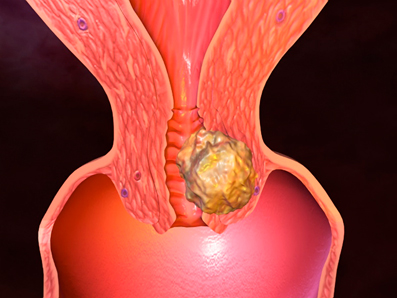
Плоскоклеточный рак шейки матки
Среди разновидностей рака шейки матки плоскоклеточный встречается чаще всего, на его долю приходится 70-80% от всех случаев злокачественных образований шейки матки. Опухоль происходит из клеток плоского эпителия, который выстилает влагалищную часть шейки.
За последнее десятилетие заболеваемость увеличилась на 4,47%. Чаще всего заболевание диагностируется у женщин 30-49 лет, хотя появление пациенток более молодого возраста с таким диагнозом в последние годы становится все чаще.
Несмотря на то, что у большей части пациенток плоскоклеточному раку шейки матки предшествует дисплазия — предраковое состояние, которое можно выявить во время профилактического обследования, большинство женщин обращается к врачу, когда появились первые симптомы болезни, что ограничивает выбор метода лечения среди существующих сегодня методик. В редких случаях заболевание развивается de novo, когда предшествующие признаки отсутствуют.
Плоскоклеточный рак шейки матки
Причины
Основной причиной, способной запустить процесс озлокачествления многослойного плоского эпителия, выстилающего шейку матки, является определенный тип вируса папилломы человека. Большей частью речь идет о 16 и 18 штаммах, которые считаются высокоонкогенными. Попадая в организм половым путем, инфекция приводит к развитию воспалительного процесса, что способствует нарушению структуры клеток, также происходит угнетение иммунитета.
На развитие болезни также влияет множество факторов, при сочетании которых риск малигнизации увеличивается. Например, это могут быть:
В группу риска входят пациентки, ведущие образ жизни с частой сменой половых партнеров, рано начавшие половые отношения, пренебрегающие средствами барьерной контрацепции. Существует версия, что на вероятность развития болезни влияют ранние (до 20 лет) или поздние (после 40 лет) роды.
Классификация плоскоклеточного рака шейки матки
Существуют разные подходы к классификации. В зависимости от морфологии внутри плоскоклеточного вида выделяется ороговевающий рак, при котором присутствуют признаки кератинизации клеток, и неороговевающий — без признаков кератинизации. По степени развития клеток рак, помимо умеренно- и высокодифференцированного, может быть низкодифференцированным, что важно при составлении прогноза плоскоклеточного рака шейки матки; при незрелых формах выживаемость ниже. Также опухоли можно разделить в зависимости от направления их роста: экзофитные, эндофитные и смешанные.
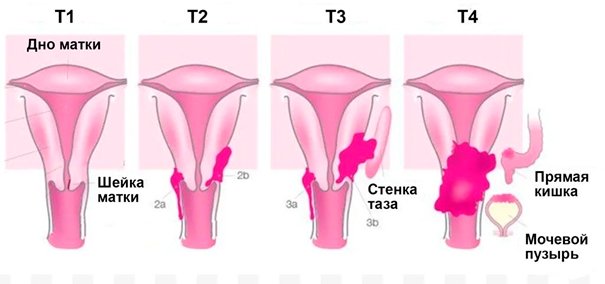
В основе классификации могут быть использованы особенности распространения опухоли. В соответствии с классификацией Международного противоракового союза и федерации акушеров и гинекологов, различают несколько стадий рака.
| Стадия рака | Особенности процесса |
|---|---|
| 0 — начальная (in situ) | внутриэпителиальный рак с поражением клеток покровного эпителия, но без инвазии в базальную пластинку; |
| I | процесс ограничен шейкой матки |
| II | процесс распространяется за пределы матки, но без перехода на стенки таза и поражения нижней 1/3 влагалища |
| III | распространение процесса на стенки таза и/или нижнюю треть влагалища и/или является причиной гидронефроза или нефункционирующей почки и/или поражение тазовых и/или парааортальных лимфатических узлов |
| IV | Опухоль, распространившаяся за пределы таза или прорастающая слизистую мочевого пузыря и/или прямой кишки и/или наличие отдаленных метастазов |
Симптомы
Для первой стадии или при микроскопическом плоскоклеточном раке шейки матки симптомы отсутствуют. Однако с увеличением инвазии появляются характерные признаки, среди которых основными являются:
На более поздних этапах присоединяются симптомы, связанные с поражением других органов. При прорастании органов мочевыведения появляются нарушения мочеиспускания, при поражении прямой кишки — запоры, возможно появление мочеполовых свищей.
Слабость, апатия, тошнота, повышение температуры, отсутствие аппетита, необъяснимая потеря веса — признаки интоксикации организма, появляющиеся на поздних этапах. Характерным симптомом терминальной стадии является кахексия — истощение.
Диагностика
При бессимптомном течении на ранней стадии плоскоклеточного рака шейки матки диагностика возможна при осмотре с использованием кольпоскопии — осмотр под микроскопом. Также используется цитологический метод диагностики – основной скрининговый метод ранней диагностики злокачественных образований шейки матки. Опухоль, видимую глазом, как правило, можно определить не ранее 1В стадии. В зависимости от степени распространения визуально рак может выглядеть в виде уплотнения, как полиповидное или папилломатозное разрастание, язвенный дефект.
Во всех случаях (при обнаружении очага изменений при кольпоскопии, цитологическом исследовании соскоба с шейки матки или визуальном осмотре) проводится биопсия для гистологической верификации. Лечение и прогноз при плоскоклеточном раке шейки матки основываются на результатах гистологии. При этом также учитывается степень распространенности процесса, для этого назначается ряд уточняющих обследований: УЗИ, томография, цистоскопия, ректороманоскопия, урография, остеосцинтиграфия и др. В нашей клинике пациентам доступны все современные методы диагностики, в том числе молекулярно-биологические и иммуноцитохимические методики.
Лечение
Выбор тактики лечения я подбираю, учитывая результаты диагностики. При внутриэпителиальном раке проводится конусовидная электроэксцизия шейки матки. При этом удаляется вся патологически измененная ткань в пределах здоровой ткани. Затем проводится выскабливание слизистой оставшейся части эндоцервикса. Выскабливание полости матки проводится по показаниям. Весь удаленный материал отправляется на гистологическое исследование. Операция считается радикальной, если в краях резекции и в соскобе, взятом из оставшейся части цервикального канала, при гистолоическом исследовании не будут обнаружены клетки опухоли.
При имеющихся у женщины сопутствующих заболеваниях органов репродуктивной системы и отсутствии репродуктивных планов рекомендовано проведение экстрафасциальной экстирпация матки I типа, при которой шейка матки удаляется по краю влагалища, шеечная фасция не отделяется от шейки и удаляется вместе с ней.
При глубине инвазии 3-5 мм рекомендована расширенная экстирпация матки II типа, при которой удаляются медиальные половины кардинальных и крестцово-маточных связок. Но при желании сохранить функцию репродукции редко, но возможно проведение широкой конизации с тазовой лимфаденэктомией. Также возможно проведение расширенной трахелэктомии — в этом случае удалению подлежит шейка матки, верхняя треть влагалища, тазовые лимфоузлы, а между маткой и влагалищем накладывается анастомоз.
При глубине инвазии опухоли более 5 мм (стадия 1В), если размеры опухоли не превышают 4 см (IIA-стадия плоскоклеточного рака шейки матки) проводится операция Вертгейма-Мейгса — экстрафасциальная экстирпация III типа, в ходе которой удалению подлежит матка с придатками, верхняя часть влагалища, тазовые лимфоузлы и кардинальные и крестцово-маточные связки от стенок таза. При метастазировании в тазовые лимфоузлы рекомендована поясничная лимфаденэктомия.
На более поздних стадиях плоскоклеточного рака шейки матки возможно проведение операции по удалению тазовых или поясничных узлов на первом этапе с последующим проведением химиолучевой терапии. В ряде случаев альтернативой химиолучевой терапии является экзентерация малого таза. Подобный подход также рекомендован при наличии свищей, при вовлечении в процесс рядом расположенных органов, но при отсутствии поражения метастазами стенок таза, брюшины, отдаленных органов.
Задать вопросы и записаться на консультацию можно
по телефону: 222-10-87
или заполните форму ниже
Спасибо, ваш вопрос успешно отправлен, скоро мы с вами свяжемся!
Мой подход к лечению
В зависимости от стадии плоскоклеточного рака шейки матки лечение может быть как хирургическим, так и с использованием химиотерапии в сочетании с лучевой терапией. Если существуют показания к оперативному лечению, то я всегда отдаю предпочтение операции, позволяющей радикально удалить первичную опухоль. У пациенток, заинтересованных в сохранении функции репродукции, я стараюсь использовать органосохраняющие методики, если это возможно. При необходимости проведения лучевой терапии женщинам репродуктивного возраста может быть проведена транспозиция яичников.
При выполнении оперативного вмешательства я использую, как правило, лапароскопический доступ. Использование лапароскопии имеет целый ряд преимуществ:
Лапароскопическая операция, выполняемая с помощью эндоскопического оборудования последнего поколения, безопасна. Все манипуляции выполняются под контролем зрения, к тому же изображение зоны вмешательства, выводимое на монитор, проводится с увеличением в несколько раз, что повышает безопасность. Поэтому риск повреждения важнейших для организма структур или развития кровотечения в ходе оперативного вмешательства практически исключен.
Для максимального и бережного удаления окружающей органы клетчатки с лимфоузлами и сосудами я использую аппарат Thunderbeat (Olympus, Япония), сочетающий ультразвуковую и биполярную энергии, поэтому манипуляции проводятся при сухом операционном поле. Весь биологический материал удаляется из зоны вмешательства, предварительно помещенный в специальный контейнер, что исключает распространение опухолевых клеток на здоровые ткани. Существует множество приемов, используемых мной при проведении хирургического вмешательства, благодаря которым операция выполняется быстро и безопасно.
На какой прогноз можно рассчитывать?
Существующие сегодня методы лечения позволяют добиться полного излечения, если обратиться к врачу на ранней стадии заболевания. Учитывая бессимптомность на ранних стадиях, своевременно обнаружить плоскоклеточный рак шейки матки можно во время профилактического осмотра, который следует проходить ежегодно.
К лечению каждой пациентки я подхожу строго индивидуально, тактика подбирается после полноценного обследования, при этом учитываются различные нюансы, в том числе пожелания женщины, касающиеся метода лечения, и планы в дальнейшем иметь детей у пациенток репродуктивного возраста. При выборе тактики лечения к обсуждению также привлекаются химиотерапевт и радиолог.
Среди моих специализаций, кроме хирургии, также гинекология и онкология. Лечением пациенток с онкологическими заболеваниями половой сферы я занимаюсь на протяжении более чем 30 лет. Мной лично проведено более 400 операций по поводу рака шейки матки. Всем прооперированным мной женщинам удалось не только вернуться к привычному образу жизни, часть из них смогла в дальнейшем родить здорового ребенка.
Если вам поставили онкологический диагно, и вам нужно второе мнение специалиста, или если у вас появились признаки неблагополучия, обращайтесь ко мне, и мы вместе обсудим дальнейший план действий. Ведь рак сегодня — вполне излечимое заболевание, если лечение будет начато своевременно.