Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
7 мифов об ангине (Шустов К.И.)
Миф 1: если болит горло, значит это ангина
Совсем не обязательно. Боль в горле может быть симптомом гриппа, ОРЗ, фарингита (воспаление задней стенки глотки) и других болезней. Ангина же – это воспаление именно миндалин, которые находятся в глотке (чаще всего страдают небные миндалины).
Кирилл Шустов «Также болевые ощущения в горле могут носить рефлекторный характер и возникать при воспалительных процессах в мышцах или лимфатических узлах шеи. Поэтому для правильного лечения следует своевременно обратиться к врачу».
Миф 2: ангиной можно заразиться, только если тесно контактировать с больным
Это неверно. Чаще всего ангина передается воздушно-капельным путем (микробы с капельками слюны распространяются при разговоре, кашле или чихании), поэтому заразиться можно, даже не приближаясь к больному «впритык».
Нужно помнить, что микробы могут проникать в организм и контактным путем. Нельзя пользоваться с больным одной тарелкой, вилкой и чашкой, а также полотенцем и носовым платком.
Кирилл Шустов «Если ангину переносить «на ногах», то вероятность получить такие тяжелые осложнения, как гломерулонефрит или эндокардит возрастает в разы».
Из всего выше сказанного вывод напрашивается сам собой – при сильной боли в горле и высокой температуре нужно идти к врачу, а весь период лечения соблюдать постельный режим.
Миф 4: ангину можно вылечить самостоятельно, например, полоскать горло
Полоскать горло при ангине без сомнений необходимо, так как это ускорит выздоровление. Подойдут настои лекарственных трав – ромашки, эвкалипта, календулы или шалфея.
Однако только полосканиями или рассасыванием леденцов ангину вылечить нельзя, ведь внутрь миндалин эти средства не проникают. А именно там происходит размножение микробов, которые привели к ангине. Вот поэтому болезнь требует приема антибиотиков, которые должен назначить врач.
Миф 5: антибиотики при ангине можно применять без назначения врача
Это совершенно неправильно. Антибиотики может назначать только врач. Ведь препарат выбирается на основании чувствительности к нему микробов. Вот почему, перед тем как назначить антибиотик доктор берет мазок с миндалин. С его помощью выясняют, какие бактерии вызвали ангину и каким антибиотиком их можно победить.
Самостоятельный же прием антибиотиков может и навредить. Часто бесконтрольное применение этих лекарств приводит к тому, что микробы становятся к ним не чувствительны.
Миф 6: как только снизилась температура, антибиотики при ангине можно прекращать принимать
Кирилл Шустов «За несколько дней антибиотик лишь ослабит болезнетворные бактерии, а для того чтобы их победить, нужно принимать препарат в течение 7-10 дней».
Очень важно соблюдать и режим приема антибиотиков. Некоторые пациенты назначение врача принимать препарат три раза в день воспринимают по-своему. И пьют лекарство утром, в обед и вечером (а у каждого время приема пищи свое). Для антибиотиков крайне важно, чтобы между употреблениями таблеток были одинаковые промежутки времени. То есть три раза в день означает – пьем антибиотик в 7 утра, в 15 часов и в 23 часа.
Миф 7: чтобы не было ангин, нужно удалить миндалины
Кирилл Шустов «Ангина – это заболевание инфекционное, поэтому такая радикальная мера как удаление миндалин совершенно не обязательна для её предотвращения. Если соблюдать такие простые правила, как ношение маски в присутствии заболевшего, мытье рук после контакта с больным, питание из отдельной посуды, можно не заразиться ангиной. Если же удалить здоровые миндалины, которые являются основой барьерной защиты в ротоглотке, то можно сильно ослабить иммунитет».
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Коварный периодонтит: подкрался незаметно, оставил без зуба
Периодонтит – следующий этап воспаления после пульпита. Инфекция локализуется на верхушке корня зуба и окружающих ее тканях. Болезнь часто протекает бессимптомно, но без своевременной помощи приводит к потере зуба.
Причины:
Виды периодонтита
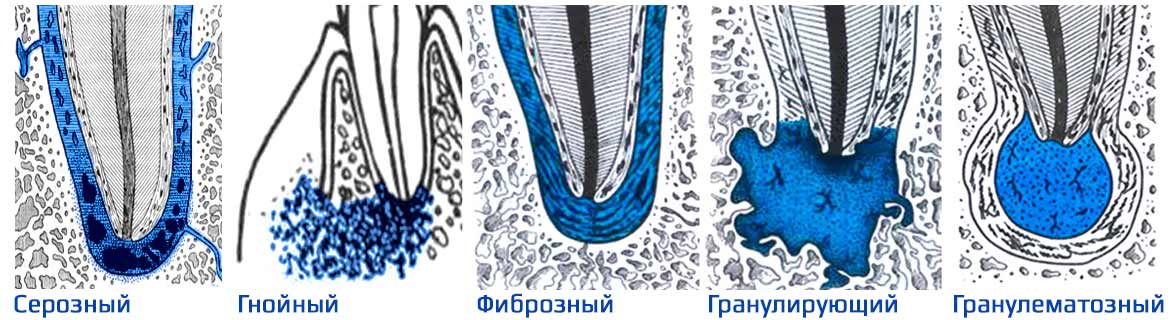
| Форма | Вид | Как болит |
|---|---|---|
| Острый | Серозный | Легкие ноющие боли в области зуба. |
| Гнойный | Пульсирующая боль. Может усилиться подвижность зуба. Возможна припухлость щеки, слабость, температура, флюс. | |
| Хронический | Фиброзный | Без симптомов или небольшое потемнение, тусклый цвет коронковой части зуба. |
| Гранулирующий | Легкая болезненность при накусывании со временем переходит в боль от горячего, при жевании, при давлении. Десна краснеет и опухает. | |
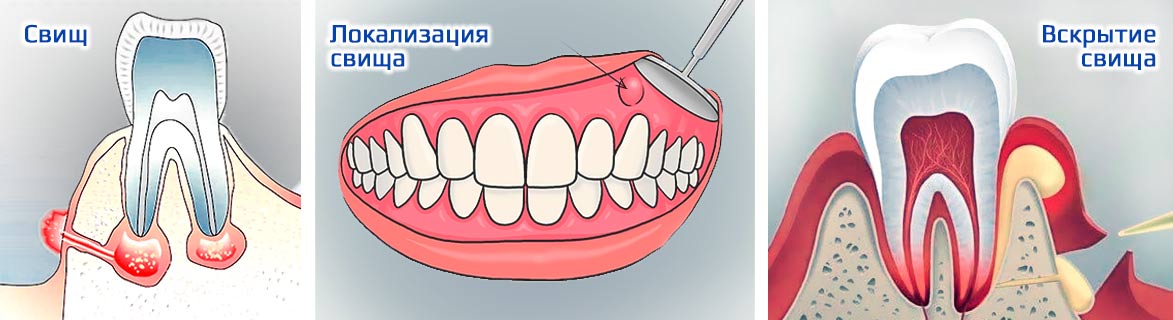
| Гранулематозный | Отсутствие симптомов. Появляется свищ для оттока отделяемого, но пациент не всегда может его увидеть. |
Самым агрессивным считается гранулирующий периодонтит, который очень быстро распространяется на соседние ткани. При таком диагнозе чаще всего зуб не удается сохранить.
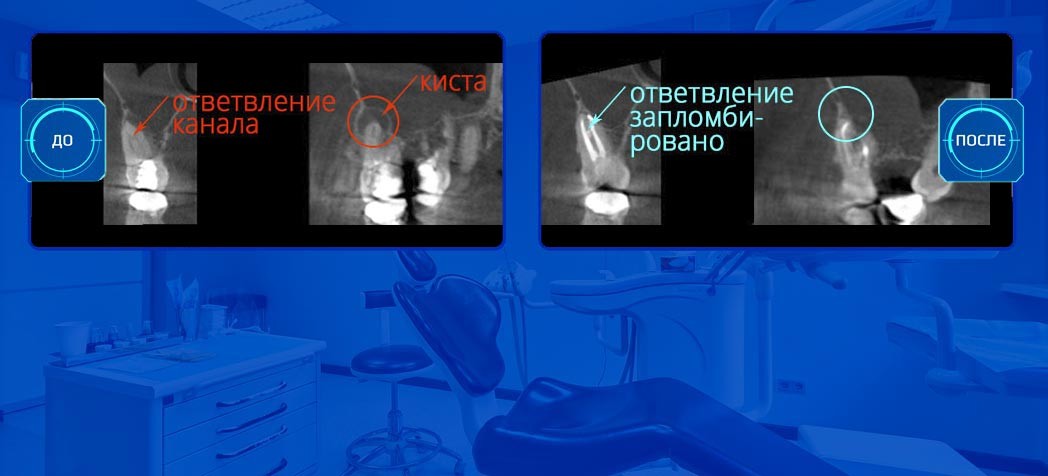
При гранулематозной разновидности болезни у очага воспаления есть твердая оболочка, а внутри она заполнена гноем. В зависимости от размера эти новообразования называют гранулемой (до 5 мм), кистогранулемой или радикулярной кистой (более 1 см).
Таким образом, гранулема и киста корня зуба – это проявления хронического периодонтита.
Диагностика
Не путайте свищ со стоматитом. Свищ похож на прыщик, расположен на десне около корней зуба, не болит при надавливании. При появлении свища скорее обратитесь к стоматологу.
Заподозрить проблему до образования свища или флюса врач может по жалобам. Очень важно, чтобы пациент описывал все симптомы, не стеснялся жаловаться на слабую, невыраженную, изредка появляющуюся боль и дискомфорт.
Точно установить диагноз помогает рентген. Периодонтит виден даже на маленьком прицельном снимке. Далее для планирования лечения стоматолог предложит сделать панорамный снимок (все зубы на одном кадре) или компьютерную томограмму (трехмерное изображение зубочелюстной системы).
Лечение
В зависимости от стадии и формы болезни доктор подберет оптимальный метод.
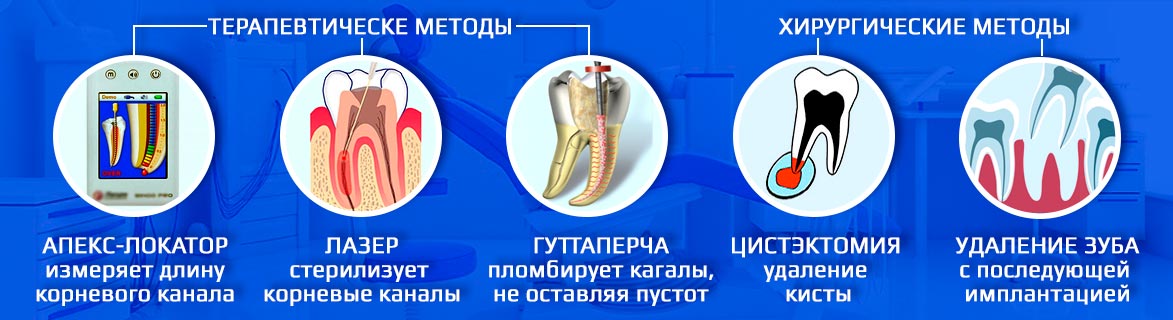
1. Терапевтическое лечение. Как правило, требуется три посещения стоматологического кабинета.
2. Зубосохраняющие операции. Иногда консервативных методов недостаточно. Стоматолог-хирург может провести цистэктомию (удаление кисты) или резекцию верхушки корня (отсечение части зуба вместе с кистой).
3. Удаление зуба. В запущенных стадиях полностью победить очаги инфекции не получится. Попытки спасти зуб приведут к большим финансовым тратам и поставят под угрозу соседние зубы. Наилучшим решением будет установить на месте пораженного зуба имплантат.
Если оставить зуб без лечения, его ждет преждевременное удаление. Воспаление будет разрастаться и перейдет в острую стадию, причем в самый неудачный момент.
Периодонтит у детей
У ребенка воспаление периодонта может развиться как на молочных, так и на постоянных зубах. Особенности детского периодонтита:
Лечение проходит по той же схеме, что и у взрослых. Если до выпадения молочного зуба осталось меньше года или корни уже рассосались, детский стоматолог предложит удалить зуб.
Профилактика
Простые и не затратные меры позволят снизить риски появления периодонтита и потери зуба.
За экспертную помощь в написании статьи и предоставленные примеры работ благодарим стоматолога-терапевта Юрьеву Ольгу Юрьевну.
Охлаждение организма человека после пребывания в парилке
Во время охлаждения человеческого организма, начинают работать все физиологические процессы, которые могут быть во время переохлаждения. Самое важное в данном деле – это подобрать для себя оптимальный способ охлаждения. Именно поэтому предельно важен в данном случае, подбор идеального варианта охлаждения, который бы смог обеспечить тепловой баланс при оптимальных условиях охлаждения. Это означает что благодаря оптимальной системе охлаждения, организм без особого вреда может вернуться в привычное состояние.
Стоило бы отметить, что в большинстве случаев, человек, который заболевает во время охлаждения после бани, попросту неправильно это делает, толи, допуская погрешности в температуре, толи во времени.
Именно поэтому, выбирая среду, в которой человек будет охлаждаться, нужно быть предельно внимательным не просто к физиологическим особенностям организма, но и к строению тела человека и его личной переносимости.
Поэтому, не сложно понять, что люди с большим весом будут охлаждаться медленнее, чем те, которые имеют худое телосложение. А значит у людей с большим весом, количество тепла, которое они получили, становится гораздо больше, чем у тех людей, у которых маленький вес.
Кроме того, что человеку после парной необходимо обеспечить себе идеальный вариант охлаждения, необходимо еще и восполнять ту жидкость, которая была потеряна во время перегрева. Если этого не сделать, то все это может повлиять на состояние организма. Возможно появление вялости, сухость во рту, слабость, в том числе и в икроножных мышцах во время ходьбы. Такое состояние, как правило, возникает из-за недостачи некоторых микроэлементов в организме, которые были потеряны вместе с жидкостью.
Считается, что за 3-4 захода в парную, человек способен скинуть примерно 1,5-2 литра жидкости. Именно поэтому жидкость в организме необходимо восстанавливать. Если этого не сделать, то можно нанести себе вред, который будет вызван дефицитом жидкости в нем.
Организм человека очень тонко и болезненно реагирует даже на самые маленькие потери жидкости. Слабым дефицит будет считаться, если потеря воды составляет примерно один процент от массы тела человека. Средние потери будет тогда, когда они составят примерно 2%, а опасными, если человек потерял около 3% жидкости от массы тела. Для примера рассмотрим человека с массой тела в 70 килограмм. Если он потеряет около килограмма пота, то потери жидкости в организме составят 1,4%.
Обезвоживание организма (дегидратация) с большим потоотделением может вызвать большие смещения в минеральном составе всего организма, после уменьшения состава хлорида натрия, количество которого в самом начале банных процедур составляет примерно 5 грамм на литр жидкости. К концу банных процедур его количество уменьшается до одного грамма на литр.
Ученые доказали, что микроклиматическое состояние человека будет привычным к высоким температурам только в том случае если баню, а соответственно и парилку он будет посещать регулярно. Если быть точнее, привыкание начинается примерно через 3-4 месяца, при условии что человек еженедельно, регулярно приходит в парилку. Придерживаться такого правила необходимо в том случае, если баня посещается по указанию врачей в целях лечебно-оздоровительных.
Чтобы охладиться после парилки, как правило, в банях, устанавливают специальные помещения, которые оборудованы для такой цели. Для начала, оно должно быть оснащено бассейном, глубина которого будет не менее 130 см, а размер не менее шести квадратных метров. Бассейн располагается неподалеку от парной, а вода в него поступает сквозь специальные отверстия.
Для того чтобы в бассейн можно было спуститься его оборудуют специальными перилами и ступенями. При этом вода в бассейне не должна быть выше 10 градусов. Кроме этого в бассейне вода должна быть все время «в движении», то есть циркулировать. Между тем, положено все время хлорировать воду.
Зона охлаждения, как правило, содержит в себе лавочки. После посещения зоны охлаждения человек обычно направляется в зону отдыха, в которой находятся кушетки и кресла, соответствующие количеству человек которые будут посещать баню. В комнате, предназначенной для отдыха, как правило, люди компенсируют ту жидкость, которая была потеряна в парной. Как правило, пьют квас, фруктовые напитки, минеральную воду, и другие напитки которые не содержат в своем составе алкоголь.
Таким образом, второй фазой нахождения в парилке, является охлаждение, которое просто необходимо человеческому организму после невыносимой жары, которая есть в данной комнате. Как правило, человек сам понимает, в какой именно момент ему нужно охладиться. Идеальной зоной охлаждения считается улица, или нахождение на свежем воздухе. Это подтверждает многовековой опыт русского человека охлаждаться после бани на улице.
В русских банях, в прошлом, было принято после парилки идти на свежий воздух и быстро окунаться в реку, озеро или даже снежный сугроб. Конечно в современном мире, а тем более в городской среде, просто критически сложно отыскать необходимую снежную кучу, или озеро у бани, но вот свежий воздух есть.
Попав на улицу не нужно жадно хватать воздух, а необходимо осуществить несколько вдохов и выдохов в медленном темпе. Очень быстрое дыхание может стать причиной респираторного алкалоза. Таким образом, контроль дыхания предельно важен для организма человека. Продолжительность данной процедуры будет индивидуальной для каждого человека и зависит от состояния здоровья.
Кроме того что охладиться можно находясь на свежем воздухе, стоит соблюдать температурный режим, который не должен превышать 20 градусов тепла. При этом стоит отметить, что охлаждение не должно быть длительным и после бассейна или же контрастного душа не мешало бы некоторое время просто посидеть. В летнее время года, человек во время охлаждения может медленно походить по траве, ну а в зимнее, некоторые люди даже решаются побегать по снегу.
Если охлаждение было длительным, то не мешало бы поместить ноги на треть от голеней в воду с температурой около 35-39 градусов. Делать это нужно в комнате отдыха. Запрещено в такой момент пользоваться холодной водой, потому что могут возникнуть спазмы сосудов мышц ног, и изменения рефлексов во всем организме. Как правило, к охлаждению подходят с особой осторожностью, и опираться на состояние здоровья конкретного человека.
В условиях городской бани, лучшим способом охлаждения может стать холодный душ или же обливание из шланга. Вот только напор должен быть не сильным, потому что это может навредить сосудам и организму в целом. Кроме этого, можно облиться из ведра, ну или из какой-то другой емкости.
Одним из самых распространённых и эффективных способов охлаждения в бане является бассейн, бочка или же душ. Правда есть некоторые опасения в таком виде охлаждения для людей, которые страдают от заболеваний сердца. Все дело в том, что такой вид охлаждения оказывает серьезное влияние на сердечнососудистую систему, что будет огромной нагрузкой. Перед тем как окунуться в бассейн нужно принять душ, и смыть с тела весь пот.
Кроме этого, не стоит пользоваться в бане мылом, потому что оно способно нарушить естественную кислоту кожи, а также испортить защитные покрытия, оказывающие противомикробные действия. Гипертоники и сердечники должны помнить, что погружаясь в холодную воду, они резко повышают свое давление.
Рекомендовано охлаждаясь, погружаться в воду только до головы. В бассейн нельзя прыгать, не при каких обстоятельствах, а стоит опускаться постепенно в него. Если он имеет достаточные размеры, то не мешало бы в нем передвигаться не спеша.
Только люди, которые имеют отменное здоровье, могут охладиться в проруби или же в холодной реке.
Как правило, охлаждение может продолжаться до тех пор, пока не будет остро ощущаться желание согреться. Категорически запрещено охлаждаться до появления чувства холода или озноба! Охлаждение, как правило, заканчивается приемом душа и подготовкой тела к следующему походу в парилку. Если во время охлаждения ноги стали очень холодные, то пред парной их не мешало бы согреть в воде, температура которой должны быть примерно 40 градусов.
Нахождение в парной, а потом охлаждение можно делать примерно три раза за сеанс, но есть любители, которые могут прогреваться и охлаждаться подряд и до пяти раз.
Несколько советов, людям которые впервые в бане:
Распивание алкогольных напитков в бане строго запрещены.