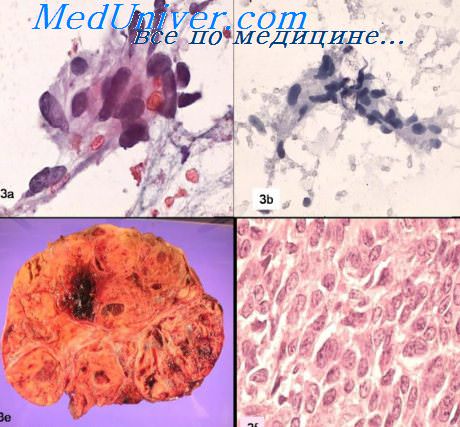
Опухоли стромы пол тяжа
В эту группу опухолей, обозначаемых также как опухоли мезенхимы полового тяжа, включены все новообразования, состоящие из клеток, которые возникли из полового тяжа или мезенхимы эмбриональных гонад. Гистогенез их сложен. Среди опухолей этой группы выделяют гранулезостромальноклеточные, андробластомы, гинандробластому и неклассифицируемые опухоли. Рассматриваемые новообразования в основном относятся к гормонопродуцирующим.
Гранулезоклеточная, гранулезотекаклеточная и текаклеточная опухоли принадлежат к феминизирующим эстрогенпродуцирующим. опухолям. Следствием их гормональной активности является высокий уровень эстрогенов в крови, моче и в самих опухолях, нарушение менструального цикла в молодом возрасте, маточные кровотечения у женщин в постменопаузе. Определяют патологическое «омоложение» в периоде постменопаузы, преждевременное половое созревание детей и задержка овуляции у молодых женщин, результатом чего является бесплодие. В эндометрии нередко обнаруживают разнообразные гиперпластические процессы. В некоторых наблюдениях гранулезо-и текаклеточные опухоли бывают инактивными без гиперпластических изменений, очень редко сопровождаются андрогенным эффектом.
Гранулезоклеточная опухоль может встречаться в любом возрасте, чаще в 40—60 лет, преимущественно односторонняя. Немаловажное значение для распознавания этих опухолей имеют результаты их макроскопического анализа. Солидные участки опухолей (последние могут быть солидными, солидно-кистозными и кистозными) нередко имеют выраженную дольчатость и желтый цвет, очаговые кровоизлияния и некрозы. Они могут быть плотными, плотноэластической и мягковатой консистенции. Опухоли солидного строения чаще бывают небольшого размера. Кистозный тип гранулезоклеточной опухоли встречается очень редко. Содержимое полостных образований—серозное, слизистое, геморрагическое. Величина новообразований—от 3—4 мм до величины головы взрослого человека, округлой, овоидной, почковидной формы.
Для эпителиальных клеток рассматриваемых новообразований типично их сходство с гранулезой фолликулов. Клетки мелкие и обычно округлой или полигональной формы. Цитоплазма их скудная, ядра базофильные, округлой и неправильной формы с наличием бороздок. В соответствии с гистологическим строением гранулезоклеточной опухоли различают их микро- и макрофолликулярные, трабекулярные, инсулярные и диффузные («саркоматоидные») варианты. Очень часто в одной и той же опухоли обнаруживают сочетание различных вариантов. Диффузное строение наблюдают примерно в половине случаев. Для этого варианта роста опухоли характерно диффузное расположение клеток: лишь местами их разделяют узкие, избыточно васкуляризированные прослойки стромы.
При микрофолликулярном варианте в толще эпителиальных пластов, имеющих вид альвеол и островков (альвеолярный и инсулярный варианты), четко отграниченных большим или меньшим количеством волокнистой соединительной ткани, наблюдают микроскопической величины полости. Окружающие их клетки цилиндрической формы, с удлиненными ядрами, располагаются радиально (палисадообразно) по отношению к полости. Последняя может содержать белковый секрет, характеризующийся эозинофилией, и пикнотичные ядра или их фрагменты. Описанная картина напоминает тельца Калл—Экскера, встречающиеся в гранулезе больших зреющих фолликулов. При редко встречающемся макрофолликулярном варианте наблюдают структуры, имеющие сходство со зрелыми фолликулами. При трабекулярном варианте клеточные структуры представлены узкими, нередко анастомозирующими тяжами, проходящими в строме опухоли в одном или в разных направлениях.
Тяжи состоят из одного, двух или более рядов эпителия. Тяжи либо четко отграничены от окружающей их соединительной ткани при большом количестве ее, либо разделяются едва заметной прослойкой стромы.
Строма опухоли нередко волокнистого строения, иногда подвергается мукоидным изменениям или гиалиновой дистрофии. В опухоли встречают также небольшое количество текаклеток. Аргирофильные волокна обнаруживают в небольшом количестве среди гранулезных клеток, местами окружая группы их; в строме опухоли их больше.
В солидно-кистозиых и кистозных гранулезоклеточных опухолях стенки полостных образований выстланы толстым или тонким слоем гранулезы.
Митотическая активность в гранулезоклеточных опухолях обычно невысокая. При диффузном варианте митозы иногда обнаруживают в большом количестве. Липиды содержатся в опухоли в виде мельчайших капелек или пылевидных скоплений обычно в небольшом количестве, больше их выявляют в текаклетках. В лютеинизироваиной гранулезе липидов накапливается больше, клетки становятся крупными, а цитоплазма—светлой. Лютеинизации могут подвергаться и текаклетки.
Текаклеточиая опухоль (текома) встречается в любом возрасте, но наиболее часто (у 65% больных) в постменопаузе. Текома обычно бывает односторонняя. Форма опухоли округлая или овоидная, размеры ее—от 1×2 мм до величины головы взрослого человека; поверхность гладкая, при дольчатом строении неровная (реже). По внешнему виду и плотности текому можно принять за фиброму. Капсула у текомы обычно отсутствует, хотя некоторые опухоли имеют псевдокапсулу, представляющую собой овариальную ткань, подвергнувшуюся компрессии. На разрезе н с поверхности (при отсутствии псевдокапсулы) текомы желтоватого цвета с волокнистыми прослойками серо-белого цвета. Некоторые из них, особенно небольшие, характеризуются диффузной желтой и яркой оранжево-желтой окраской. Иногда встречаются очаговые кровоизлияния, кисты преимущественно мелкие вследствие дистрофических изменений в опухолях.
Текома — соединительнотканное новообразование с развитой аргирофильной сетью, волокна которой оплетают каждую из клеток. Последние имеют овальную или веретенообразную форму, располагаются пучками. В некоторых текомах клетки имеют относительно большое количество бледной цитоплазмы и ядро овоидной формы. В ядрах различаются ядрышки. В отдельных участках обнаруживают разной толщины гиалинизированную ткань. Для текомы характерно наличие большого количества липидов, располагающихся в цитоплазме клеток и межклеточно в виде пылевидной зернистости или мельчайших капелек. Обычно опухоль хорошо васкуляризирована. Особенно большое количество капилляров наблюдают в отделах опухоли, богатых клетками и с признаками их лютеинизации. В текоме без признаков морфологической малигнизации патологические митозы не обнаруживают. В противоположном, не пораженном опухолью яичнике и в сохранившейся овариальной ткани, из которой возникла текома, нередко обнаруживается стромальная гиперплазия и/или текоматоз.
Опухоли стромы пол тяжа
а) Определения:
• Группа опухолей яичников, развивающихся либо из эмбриональных половых тяжей, либо из мезенхимы:
о Фиброма, текома, фибротекома
о Фолликулома: ювенильная и взрослая формы
о Опухоль из клеток Сертоли-Лейдига (андробластома)
о Склерозирующая стромальная опухоль, стероидноклеточные опухоли, гинандробластома и опухоль полового тяжа с кольцевидными трубочками
2. УЗИ при опухоли стромы полового тяжа:
• Ультразвуковые характеристики опухолей стромы полового тяжа разнообразны и не специфичны:
о Варьируют от мелких солидных опухолей до крупных многокамерных кистозных образований
• Фолликуломы:
о Чаще содержат кисты, имеют губчатый вид по типу швейцарского сыра
о Кисты могут быть сложными и содержать геморрагическую жидкость:
— Возможен разрыв с развитием гемоперитонеума
о Взрослая и ювенильная формы имеют схожие черты
о Кисты с толстыми стенками
о Редкоскальцинатами
о Двусторонние в 5% случаев
• Опухоли из клеток Сертоли-Лейдига:
о Сильно похожи на фолликуломы
о Реже, чем фолликуломы, содержат кисты:
— 70% полностью солидных
— 95% имеют солидный компонент
о Меньший риск кровотечения
• Фибротекомы:
о Гипоэхогенные с четким задним акустическим затенением:
— Похожи на лейомиому матки
о В 1% обусловлены синдромом Мейгса
• Стероидноклеточные опухоли:
о Обычно мелкие, не содержат кист
4. Рекомендации по визуализации:
• Рекомендации по исследованию:
о Тщательное исследование матки:
— Гормональная стимуляция может вызвать увеличение матки и утолщение эндометрия (гиперплазия, полипы или рак) и позволяет предположить правильный диагноз
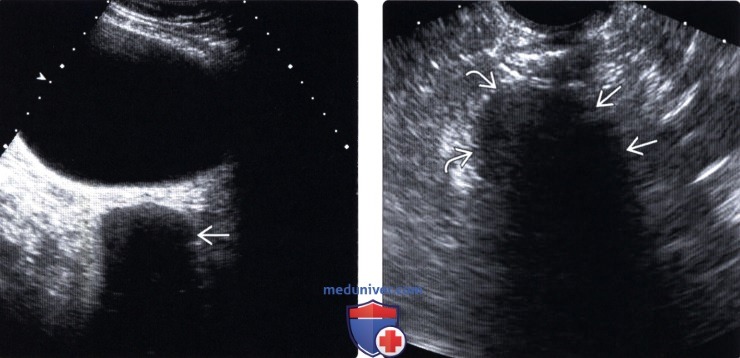
(Правый) На трансвагинальном УЗ срезе у этой же пациентки визуализируется гипоэхогенное образование с акустическим затенением, прилежащее к краю неизмененной ткани яичника. Полученные данные говорят в пользу типичной фибромы/фибротекомы. 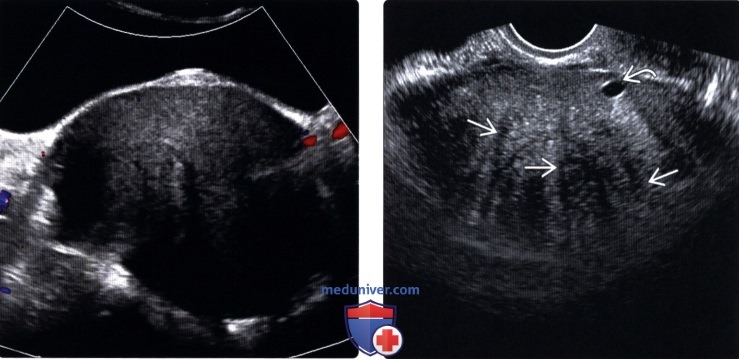
(Правый) На трансвагинальном УЗ срезе у этой же пациентки визуализируется крупное солидное новообразование с участками линейного рефракционного затенения, аналогичного таковому в фиброзной опухоли, вследствие схожего строения. Небольшая киста представляет собой неизмененный периферический фолликул. 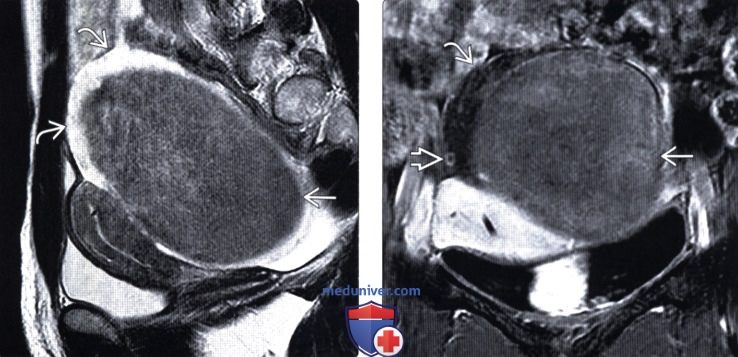
(Правый) На фронтальном Т1-ВИ с гадолинием у этой же пациентки визуализируется пониженное контрастирование в фибротекоме. Вновь визуализируется полоса неизмененной ткани яичника, содержащей фолликул, что позволяет отличить ее от миомы на ножке. Отечность ткани яичника может указывать на хронический перекрут.
в) Дифференциальная диагностика опухоли стромы полового тяжа:
1. Рак яичника:
• Большинство эпителиальных опухолей имеют преимущественно кистозное строение
• При выраженном солидном компоненте возможна неправильная диагностика
2. Опухоли из зародышевых клеток:
о Значительно более неоднородное строение с кальцинатами, границей разделения жидкостей, нечетким задним акустическим затенением
3. Перекрут яичника:
• Отечный, увеличенный яичник с периферическими кистами
• Острая симптоматика у пациента
4. Гормон-продуцирующие опухоли яичников:
• Симптомы пациентов могут быть обусловлены продукцией гормонов, а не опухолью
• Обычно развивается гиперандрогения или гиперэстрогения (иногда возможны оба варианта)
• Гиперандрогения (вирилизация с гирсутизмом, облысение по мужскому типу, потеря женских черт, кпиторомегалия):
о Опухоль из клеток Сертоли-Лейдига
о Склерозирующая стромальная опухоль
о Гонадобластома
о Опухоль Бреннера
о Синдром поликистозных яичников
о Гиперплазия стромы
о Гипертекоз стромы
о Лютеиновая гиперреактивность
о «Неяичниковые» причины:
— Гипофизарные (болезнь Кушинга)
— Надпочечниковые (синдром Кушинга)
• Гиперэстрогения (псевдопреждевременное половое созревание, постменопаузальное кровотечение):
о Фолликулома
о Текома
о Серозные опухоли
о Муцинозные опухоли
о Эндометриоидные опухоли
о Автономно функционирующая фолликулярная киста чаще всего встречается при псевдопреждевременном половом созревании по изосексуальному типу
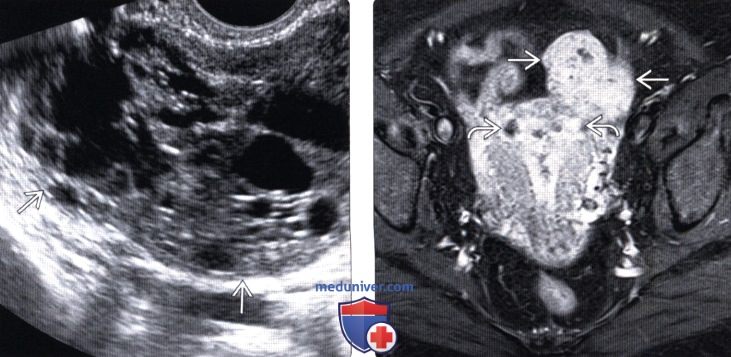
(Правый) На аксиальном Т1-ВИ FS МР срезе с контрастированием у женщины 55 лет в постменопаузе визуализируется опухоль левого яичника, накапливающая контраст и содержащая мелкие кистозные пространства. Также визуализируются кистозные изменения в утолщенном эндометрии. Обнаружена гиперплазия эндометрия, обусловленная фолликуломой левого яичника. 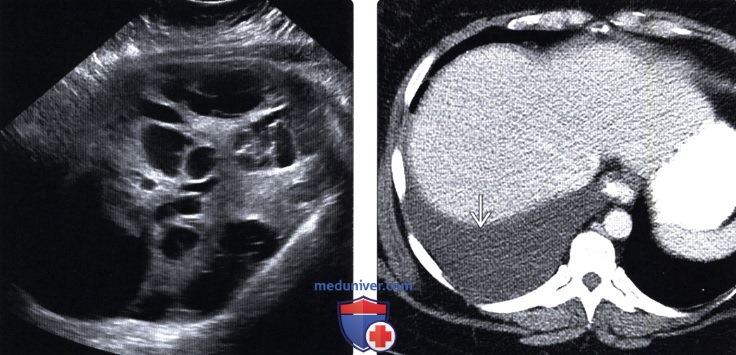
(Правый) При КТ верхнего отдела брюшной полости с контрастированием у этой же пациентки визуализируется массивный правосторонний гидроторакс в рамках синдрома Мейгса, который чаще всего развивается при фибротекомах, но может также возникать при других опухолях, таких как опухоль Сертоли-Лейдига. 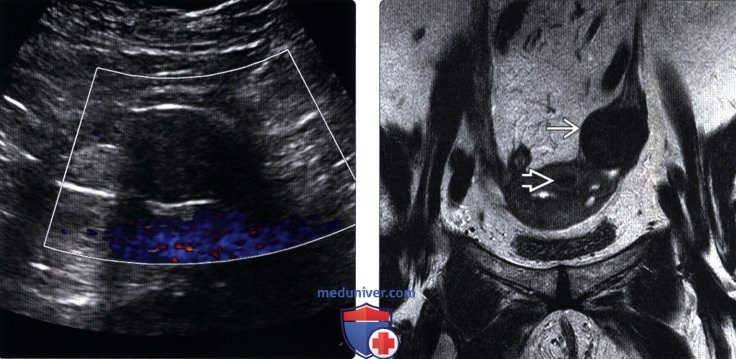
(Правый) На фронтальном Т2ВИ у этой же пациентки визуализируется значительно низкоинтенсивная опухоль левого яичника, похожая на интрамуральную миому. На Т1ВИ (не показано) также визуализируется низкоинтенсивная опухоль со слабым контрастированием, что указывает на типичную фибротекому.
1. Общая характеристика:
• Этиология:
о Развитие из двух эмбриологически разных групп клеток:
— Стромальные клетки: фибробласты, текальные клетки и клетки Лейдига
— Половые тяжи: зернистые клетки и клетки Сертоли
о В большинстве опухолей представлено более 1 типа клеток
• Сопутствующие заболевания:
о Фолликулома взрослых:
— Гиперплазия эндометрия, полипы и рак
о Ювенильная фолликулома:
— Псевдопреждевременное половое созревание
— Болезнь Олье (множественные энхондромы)
— Синдром Маффуччи (множественные энхондромы и гемангиомы)
о Опухоль из клеток Сертоли-Лейдига —самая распространенная вирилизирующая опухоль
— Аменорея, гирсутизм, низкий голос, облысение по мужскому типу
о Опухоли полового тяжа с кольцевидными трубочками:
— Синдром Пейтца-Егерса (аугосомно-доминантное заболевание с множественными желудочно-кишечными гамартомами и пигментацией кожи и слизистых); опухоли яичников, часто двусторонние
о Фибротекома:
— синдром Горлина (одонтогенные кератокисты нижней челюсти, базальноклеточный рак, внутричерепная кальцификация, подошвенные и ладонные точечные углубления и черепно-лицевые аномалии)
2. Микроскопия:
• Фолликуломы состоят из гранулезных клеток, развивающихся по множеству типов
о Часто окружены текальными клетками и фибробластами
• Опухоли из клеток Сертоли-Лейдига состоят из клеток Сертоли, клеток Лейдига и фибробластов:
о Могут существовать опухоли из одной клеточной линии
• Стероидноклеточные опухоли содержат лютеиновые клетки, клетки Лейдига и адренокортикальные клетки
д) Клинические особенности:
1. Проявления опухоли стромы полового тяжа:
• Мелкие опухоли могут быть случайной находкой
• Боль/дискомфорт в области таза при крупных опухолях
• Симптомы, обусловленные продукцией гормонов
• Фибромы могут сопровождаться повышением уровня СА-125
• Могут входить в синдром Мейгса (гидроторакс, асцит; разрешаются при удалении доброкачественной опухоли)
• Фолликуломы и текомы-эстроген-продуцирующие опухоли:
о Клинические проявления зависят от возраста пациента
о Псевдопреждевременное половое созревание у педиатрических пациентов:
— Ложная ранняя половая зрелость, так как отсутствует овуляция или продукция прогестерона
— Проявления при ювенильных фолликуломах возникают в 80%
— Ювенильные фолликуломы в 10% случаев являются причиной преждевременного полового созревания
о Маточное кровотечение у пациентов в постменопаузальном периоде:
— Стимуляция эндометрия с развитием гиперплазии или рака
— Гиперплазия в 30-50%
— Рак эндометрия в 3-25%
о У женщин репродуктивного возраста могут быть нерегулярные, обильные менструации
• Опухоли из клеток Сертоли-Лейдига-андроген-продуцирующие:
о Симптомы у 30% пациентов
д) Диагностическая памятка:
1. Следует учесть:
• Ключевые признаки дифференциации опухолей стромы полового тяжа от более распространенных эпителиальных опухолей:
о Чаще встречаются симптомы, обусловленные продукцией гормонов
о В большинстве случаев I стадии с благоприятным прогнозом
о Встречаются во всех возрастных группах, включая детей
о Чаще всего солидные
о Сосочковые выросты в кистозных образованиях встречаются реже
е) Список использованной литературы:
1. Нео SH et al: Review of ovarian tumors in children and adolescents: radiologic-pathologic correlation. Radiographics. 34(7):2039-55, 2014
2. Yen P et al: Ovarian fibromas and fibrothecomas: sonographic correlation with computed tomography and magnetic resonance imaging: a 5-year single-institution experience. J Ultrasound Med. 32(1):13-8, 2013
Редактор: Искандер Милевски. Дата публикации: 7.12.2019
Опухоли стромы пол тяжа
В группу опухолей стромы полового тяжа входят опухоли яичников, содержащие гранулезные клетки, текаклетки, лютеинизирующие производные, клетки Сертоли, клетки Лейдига и фибробласты стромы гонад. Эти опухоли возникают из матрикса яичника и содержат клетки эмбрионального полового тяжа и мезенхимы. Как отдельная группа опухоли стромы полового тяжа наблюдаются в любом возрасте, но увеличение заболеваемости происходит в течение пятой, шестой и седьмой декаджизни.
Эти опухоли составляют примерно 5 % всех новообразований яичников, однако злокачественные опухоли в этой группе составляют только 2 %. В категорию опухолей стромы полового тяжа входит примерно 90 % гормонально-активных опухолей яичников, которые сопровождаются физиологическими и патологическими симптомами избытка эстрогенов и/или андрогенов. Эти проявления выражаются в преждевременном половом созревании изосексуального типа, гирсутизме, маточных кровотечениях, гиперплазии или раке эндометрия (РЭ) и риске РМЖ.
Среди злокачественных опухолей яичников 5—10 % приходятся на опухоли стромы полового тяжа, большинство из которых (70 %) гранулезоклеточные высокодифференцированные с частотой рецидивов 10—33 %. Для опухолей стромы полового тяжа характерны медленный рост и позднее рецидивирование. Последнее происходит в среднем через 5— 10 лет после установления диагноза, а в некоторых случаях — через 20 лет. По данным большинства авторов, 10-летняя выживаемость при I стадии заболевания составляет 90 %, а при III — 0—22 %.
Установленные при многофакторном анализе прогностические факторы, влияющие на выживаемость, — возраст моложе 50 лет, диаметр опухоли менее 10 см и отсутствие остаточной опухоли после хирургического лечения. Стадирование этих опухолей проводят во время лапаротомии в соответствии с рекомендациями FIGO и критериями для рака яичника (РЯ).
Лечение опухоли стромы полового тяжа
Лечение опухолей стромы полового тяжа зависит от результатов полного хирургического стадирования, желания больной сохранить репродуктивную функцию и гистологического типа новообразования.
Большая часть этих опухолей доброкачественные или низкой степени злокачественности, поэтому во многих случаях достаточно одного хирургического лечения. При необходимости сохранения фертильности у пациенток с Iа стадией проводят одностороннюю аднексэктомию с сохранением матки и контралатерального яичника.
При поздних стадиях заболевания и у пациенток старшего возраста проводят полное стадирование и гистерэктомию с двусторонней аднексэктомией. Хотя научное объяснение преимуществ такой тактики отсутствует, большинство авторов при распространенном, метастатическом процессе и объемных опухолях рекомендуют добиваться полной циторедукции, т. е. удалять максимально возможный объем опухолевых масс.
Необходимость повторной циторедуктивной операции спорна, хотя она может способствовать выживаемости или быть паллиативной операцией у пациенток с локальными рецидивами.
Существует две особых клинических ситуации, при которых необходимы дополнительные инвазивные методы обследования. При эстрогенсекретирующих опухолях яичников гиперплазию эндометрия выявляют в 25—50 % случаев, а рак эндометрия (РЭ) — в 5—10 %, поэтому необходимо выскабливание слизистой оболочки матки независимо от доброкачественности или злокачественности первичной опухоли. При диагностике злокачественного процесса в матке проводят соответствующее лечение. Кроме того, при опухолях стромы полового тяжа с кольцевидными трубочками, сочетающихся с синдромом Пейтца—Егерса, может быть обнаружена злокачественная аденома шейки матки, поэтому обязательно выскабливание эндоцервикса.
Несмотря на доброкачественность этих опухолей яичников, необходимо регулярное послеоперационное наблюдение и обследование шейки матки. При ранних стадиях (Iа и Ib) можно ограничиться хирургическим лечением и надеяться на хороший прогноз. Однако при Iс и более высокой стадии заболевания необходима адъювантная терапия — ЛТ или XT. Эффективность ЛТ при опухолях стромы полового тяжа спорна и неизвестна. Несмотря на то что опыт применения XT также ограничен, активной схемой лечения считается ВЕР или VAC. Недавно Brown и соавт. опубликовали результаты, демонстрирующие активность таксанов при этом заболевании: при рецидивных опухолях, размер которых доступен измерению, частота ответов составила 42 %.
Специфическая адъювантная терапия отдельных морфологических вариантов опухоли обсуждается ниже. В следующем исследовании Brown и соавт. сравнили эффективность схемы ВЕР с таксанами при опухолях стромы полового тяжа. Отличий в безрецидивной и общей выживаемости, а также частоте ответов у больных с впервые установленным диагнозом не обнаружили. При рецидивных опухолях, размер которых доступен измерению, схема ВЕР по сравнению с таксанами дала большую частоту ответов (71 vs 37 %), но результаты были статистически незначимыми. Это исследование показало, что ответы коррелировали с наличием производных платины в схеме XT с таксанами. Данный факт подтверждает одинаковую эффективность комбинации одного из препаратов платины с таксанами и стандартной схемы ВЕР при более низкой токсичности первой схемы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Опухоли стромы полового тяжа (гормонально-активные)
К опухолям стромы полового тяжа относятся гранулезо-стромально-клеточные опухоли (гранулезоклеточная опухоль и группа текомфибром) и андробластомы, опухоли, которые происходят из гранулезных клеток, тека-клеток, клеток Сертоли, клеток Лейдига и фибробластов стромы яичников. В отдельных случаях женские и мужские опухолевые компоненты сочетаются (гинандробластомы). Гормонально-зависимые опухоли разделяются на феминизирующие (гранулезоклеточные и текома) и маскулинизирующие (андробластома).
Опухоли стромы полового тяжа составляют около 8% всех овариальных образований.
Феминизирующие опухоли встречаются в любом возрасте: гранулезоклеточная чаще у детей и в молодом возрасте, текома в пре- и постменопаузе и крайне редко у детей. Гранулезоклеточная опухоль (фолликулома) развивается из гранулезной ткани, сходной по строению с зернистым эпителием зреющего фолликула. Текома состоит из клеток, похожих на тека-клетки атретических фолликулов. Гра-нулезоклеточные опухоли составляют 1-2% всех новообразований яичника. Текомы встречаются в 3 раза реже.
Симптомы Опухолей стромы полового тяжа (гормонально-активных):
Диагностика Опухолей стромы полового тяжа (гормонально-активных):
Диагноз устанавливают на основании выраженной клинической картины, данных общего осмотра и гинекологического исследования, тестов функциональной диагностики, уровня гормонов, УЗИ с ЦДК, лапароскопии.
Гормонопродуцируюшая феминизирующая опухоль яичника при двуручном влагсишщно-абдоминалъном исследовании определяется как одностороннее образование диаметром от 4 до 20 см (в среднем 10-12 см), плотной или тугоэластической консистенции (в зависимости от доли фиброзной или текаматозной стромы), подвижное, гладкостейное, безболезненное.
На эхограммах феминизирующие опухоли визуализируются в виде одностороннего образования округлой формы с преимущественно эхопозитивным внутренним строением и эхонегативными включениями, нередко множественными. Диаметр опухоли 10-12 см.
Опухоль может иметь кистозные варианты и в таких случаях напоминает цистаденому яичников. Звукопроводимость опухолей обычная. Сопоставление анамнестических данных, эхографической картины с визуализируемой патологией эндометрия (особенно в постменопаузальном возрасте) помогает установить правильный диагноз.
При ЦДК визуализируются множественные зоны васкуляризации как в самой опухоли, так и по ее периферии. Внутренние структуры образования имеют вид пестрой мозаики с преобладанием венозного кровотока. В режиме спектрального допплера кровоток в опухолях яичника имеет невысокую систолическую скорость и низкую резистентность (ИР ниже 0,4).
Точность диагностики при УЗИ с ЦДК составляет 91,3%, при использовании РКТ и МРТ 84,9 и 89,9%.
Феминизирующие опухоли могут быть доброкачественными (80%) и злокачественными. Злокачественность определяется метастазами и рецидивами. Метастазы возникают преимущественно в серозном покрове органов брюшной полости, на париетальной брюшине и в сальнике. Злокачественной чаще бывает гранулезоклеточная опухоль, крайне редко текома. Отдельные описания злокачественных теком относятся к наблюдениям фибросарком или диффузным гранулезоклеточным опухолям яичника.
Лечение Опухолей стромы полового тяжа (гормонально-активных):
Во время операции делают срочное гистологическое исследование, ревизию брюшной полости, тщательно осматривают другой яичник, при его увеличении показана биопсия.
У девочек при доброкачественной гранулезоклеточной опухоли удаляют только пораженный яичник, у пациенток репродуктивного периода показано удаление придатков матки пораженной стороны. В перименопаузальном возрасте выполняют надвлагалищную ампутацию матки с придатками или экстирпацию матки с придатками (в зависимости от изменений в эндометрии). Небольшие опухоли можно удалить путем хирургической лапароскопии.
При злокачественной опухоли (по результатам срочного гистологического заключения) показана экстирпация матки с придатками с обеих сторон и удаление сальника.
Фиброма яичника нередко сочетается с миомой матки. Не исключаются и фиброма и киста в одном и том же яичнике. При сочетании с другими заболеваниями клиническая картина определяется совокупностью их симптомов.
Фиброма яичника часто обнаруживается случайно во время операции. Рост фибромы медленный, но при дистрофических изменениях опухоль может быстро увеличиваться.
Фиброма яичника не продуцирует стероидные гормоны, но в 10% наблюдений может сопровождаться синдромом Мейгса (асцит в сочетании с гидротораксом и анемией). Развитие этих процессов связывают с выделением отечной жидкости из ткани опухоли и ее попаданием из брюшной в плевральные полости через люки диафрагмы. На разрезе ткань фибром обычно плотная, белая, волокнистая, иногда с зонами отека и кистозной дегенерации, возможно обызвествление, иногда диффузное. Опухоль локализуется в одном яичнике в виде четко очерченного узла.
При увеличении митотической активности опухоль относят к пограничным с низким злокачественным потенциалом.
Фиброму яичника диагностируют на основании клинического течения заболевания и данных двуручного влагалищно-абдоминального исследования. Опухоль приходится дифференцировать с субсерозным миоматозным узлом на ножке, а также с опухолями другого строения. При гинекологическом исследовании сбоку или позади матки определяется объемное образование диаметром 5-15 см, округлой или овоидной формы, плотной, почти каменистой консистенции, с ровной поверхностью, подвижное, безболезненное. Фиброма яичника нередко сопровождается асцитом, поэтому ее иногда принимают за злокачественное новообразование.
Диагностике помогает УЗИ с ЦДК. На эхограммах видно округлое или овальное образование с четкими ровными контурами. Внутреннее строение преимущественно однородное эхопозитивное. средней или пониженной эхогенности. Иногда выявляются эхонегативные включения, указывающие на дегенеративные изменения. Непосредственно за опухолью определяется выраженное звукопоглощение. При ЦДК сосуды в фибромах не визуализируются, опухоль аваскулярна.
Чувствительность и специфичность МРТ и РКТ в диагностике фибромы яичника равноценны УЗИ.
При лапароскопии фиброма яичника округлая или овоидная, со сглаженным рельефом поверхности и скудной васкуляризациеи. Капсула обычно белесоватая, сосуды определяются только в области маточной трубы. Возможен и белесовато-розовый оттенок окраски капсулы. Консистенция опухоли плотная.
Лечение фибромы оперативное. Объем и доступ оперативного вмешательства зависят от величины опухоли, возраста пациентки и сопутствующих гинекологических и экстрагенитальных заболеваний. Как правило, удаляют придатки матки пораженной стороны при отсутствии показаний для удаления матки у пациенток репродуктивного возраста При небольшой опухоли используют лапароскопический доступ.
К каким докторам следует обращаться если у Вас Опухоли стромы полового тяжа (гормонально-активные):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Опухолей стромы полового тяжа (гормонально-активных), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Euro lab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.