Acid aspiration prophylaxis in labour: a survey of UK obstetric units
N. Calthorpe, M. Lewis
Отделение анестезии, родильное отделение Бирмингема,
Бирмингем, Соединенное Королевство
Статья опубликована в журнале International Journal of Obstetric Anesthesia (2005) 14, 300-304
Обоснование: Риск аспирации кислого содержимого желудка все еще остается важной проблемой у беременных. При обзоре растущего числа препаратов, имеющихся для снижения продукции желудочной кислоты, оказывается уместным пересмотреть профилактические мероприятия в Соединенном королевстве.
Метод: Исследование 250 ведущих консультирующих акушерских анестезиологов, проведенное по почте, одобренное ассоциацией анестезиологов, работающих в акушерстве, было проведено в 2004 году в целях установления текущей практики профилактики аспирации в родах. Если профилактика аспирации кислого содержимого желудка проводилась, дальнейшие вопросы были заданы по поводу подгруппы пациентов, категории, дозы и метода введения использованных препаратов и были ли проведены изменения в практике.
Результаты: Частота ответов достигла 83%. Здесь было снижение рутинного применения профилактики аспирации в 32% отделений, повышение применения профилактики аспирации в группе «риска» до 61% и снижение числа отделений никогда не использовавших профилактические мероприятия до 7%. Пероральное назначение ранитидина каждые 6 часов является наиболее частой практикой. Есть незначительное использование ингибиторов протонной помпы.
Вывод: При сравнении с предшествующим исследованием практики в Соединенном Королевстве было отмечено повышение использования профилактики аспирации в целом.
ВВЕДЕНИЕ
МЕТОДЫ
РЕЗУЛЬТАТЫ
Из 250 отправленных вопросников, были получены 217 ответов. Десять из них были исключены, так как каждый определенный ведущий клиницист уже не проводил анестезию в акушерстве или отделение стало отделением акушерок и не принимало пациентов из группы высокого риска. 207 заполненных форм опроса были, таким образом, проанализированы в целях этого исследования, частота ответов составила 83%.
Таблица 1. Женщины рассматривались как группа высокого риска
для родоразрешения операцией кесарева сечения.
| Фактор риска | Число (%) акушерских отделений ( n= 127) |
| Предшествующая операция кесарева сечения | 110 (87) |
| Многоплодная беременность | 109 (86) |
| Преэклампсия | 115 (91) |
| Диабет | 94 (74) |
| Первобеременная | 3 (2) |
| Многорожавшая | 33 (26) |
| Патологическое предлежание плода | 103 (81) |
Все отделения были опрошены для получения информации о том, какие препараты используются для профилактики в качестве препаратов первой линии (таблица 2), в какой дозе, каким методом и с какой частотой они вводятся (таблица 3). 21 отделение назначало более одного препарата для профилактики аспирации желудочного содержимого. 15 отделений назначали метоклопрамид как второй препарат, одно отделение использовало ранитидин как дополнительный препарат, в то время как пять отделений назначали дигидрат цитрата натрия регулярно в родах.
Таблица 2. Препараты первого плана
для профилактики аспирации желудочного содержимого.
| Использованный препарат | Число (%) акушерских отделений ( n= 190) |
| Ранитидин | 185 (97) |
| Циметидин | 2 (1) |
| Ланзопразол | 2 (1) |
| Низатидин | 1 (0,5) |
Таблица 3. Дозы, метод и частота назначения первой профилактики
аспирации желудочного содержимого.
| Препарат | Метод | Доза | Частота | |
| Ранитидин | Перорально (n=181) 50 мг | Каждые 4 часа Каждые 6 часов Каждые 8 часов Каждые 12 часов Каждые 24 часа Каждые 6 часов | 1 115 39 25 1 4 | |
| Циметидин | Перорально ( n =1) в/м (n =1) | 300 мг 200 мг | Каждые 8 часов Каждые 6 часов | |
| Ланзопразол | Перорально ( n =2) | Каждые 12 часов Каждые 24 часа | 1 1 | |
| Низатидин | Перорально ( n =1) | 150 мг | Каждые 8 часов | |
Одиннадцать акушерских отделений (5%) изменили свой протокол профилактики аспирации желудочного содержимого после назначения опиоидов (путь введения не уточнен) роженицам. Десять отделений изменили свой протокол от перорального применения ранитидина до либо внутривенного, либо внутримышечного введения ранитидина, в то время как три отделения вводили метоклопрамид в качестве дополнительного профилактического средства.
14 отделений (7%) указали, что использовали дигидрат цитрата натрия в родах, хотя было ли это только однократно при решении родоразрешения операцией кесарева сечения не освещено.
23 (11%) опрошенных отделений ожидали изменения в политике в ближайшем будущем. Некоторые отделения указывали, что изменения политики скоро произойдут, так как они стали отделением акушерок низкого риска, хотя другие установили, что они будут следствием пересмотра их протокола.
ОБСУЖДЕНИЕ
Это исследование выявило повышенную тенденцию к стратификации пациентов в группу высокого риска, с меньшими мероприятиями профилактики аспирации всем роженицам. Сравнение текущего исследования с выводами 1994 года [8] и с неопубликованными данными Donald [9] выявило значительное изменение практики в Соединенном Королевстве (рисунок 1).
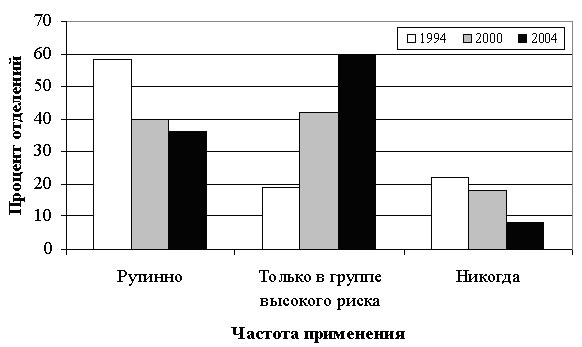 |
| Рисунок 1. Сравнение политики профилактики аспирации желудочного содержимого в Соединенном Королевстве в 1994 [8], 2000 [9] и 2004 году. |
Это, как, оказалось, было консенсусом мнений, в отношении того, какие случаи следует рассматривать как случаи высокого риска: преэклампсия, предшествующее кесарево сечение, патологические предлежания плода и диабет. Влияние введения эпидурального катетера на стратификацию риска не уточнялось в этом исследовании.
Наиболее часто в течение последней декады для профилактики аспирации желудочного содержимого использовался ранитидин 10. Это исследование подтверждает, что 97% отделений в Соединенном Королевстве используют ранитидин как препарат выбора (таблица 2), хотя интервалы доз широко варьируют от 4-х до 24-х часового интервала (таблица 3). Наиболее частый путь и интервал – это пероральный и шести часовой интервал, что было показано в 62% отделениях использующих ранитидин. Два отделения в Соединенном Королевстве использовали ланзопразол. Информационный бюллетень по препарату ланзопразол установил, что он противопоказан при беременности вследствие возможной токсичности на плода, что было показано при исследовании у животных. Омепразол дешевле и разрешен к применению при беременности, если успех превышает риск, что зафиксировано в информационной аннотации к препарату. Ранитидин дешевле в таблетках, но эквивалентен по стоимости омепразолу при приеме каждые 6 часов.
Большинство исследований ингибиторов протонной помпы в акушерстве касаются их применения у больных, подвергающихся плановому или срочному родоразрешению операцией кесарева сечения, где как было найдено, они снижают кислотность желудка 13 и объем секреции [12, 14]. Только одно исследование сегодня сравнивало ранитидин и омепразол в родах [15]. В этом исследовании сделан вывод, что несмотря на то, что омепразол, как было показано, является более эффективным при немедленном введении перед срочной операцией кесарева сечения, это было не в родах, когда pH желудка был ниже у пациенток, получающих омепразол и дигидрат цитрата натрия ( pH 5,67) при сравнении с ранитидином и дигидратом цитрата натрия ( pH 6,16). Хотя результаты статистически значимы, они клинически не имеют значения. Большее число исследований необходимо для установления роли ингибиторов протонной помпы в родах.
В 5% отделениях протокол изменяется, если больной назначаются опиаты. Обычно изменяют путь назначения ранитидина от орального до внутривенного или внутримышечного дозирования.
11% отделений ожидали изменения в политике в ближайшем будущем. Свободные текстовые ответы показали, что это обычно было следствием изменения обеспечения акушерской помощи на отделения низкого риска. Ряд респондентов показали, что они не знали или не были удовлетворены протоколами кормления и профилактики аспирации, имеющимися в отделении акушерок. Было ясно, что они чувствовали, что больший совет следовало искать от акушерских анестезиологов при подготовке таких протоколов, даже хотя характер таких отделений далек от медицинских вмешательств.
Сущность повышенного интереса становится очевидной в большом современном Сообщении о Конфиденциальном опросе (2000-2002 г.г.) [5]. Это отражает, что существует повышенная частота неудачной интубации больных в акушерстве при сравнении с предыдущими сообщениями. Неудачная интубация повышает риск аспирации кислого содержимого желудка. Повышенная частота может быть отражением изменений в структуре анестезиологического обучения. Сниженное применение общей анестезии при кесаревом сечении и большее использование ларингеальной маски у неакушерских пациентов, оба фактора снижают обучение анестезиологов интубации трахеи.
ВЫВОДЫ
Это исследование подтверждает, что использование профилактики аспирации содержимого желудка в акушерских отделениях в Соединенном Королевстве повышается при сравнении с предшествующими исследованиями. Это использование стало больше ориентировано на популяции «высокого риска», с изменением предписанного бланка. Ранитидин является препаратом выбора с редким применением ингибиторов протонной помпы, даже хотя большинство исследований показало, что они более эффективны перед кесаревым сечением. Их применение в родах требует дальнейшего исследования, так как ни одно исследование сегодня не доказывает их превосходство перед ранитидином. Они являются потенциально конкурентными по цене с более длительным действием и таким образом с менее частой потребностью дозирования. Хотя есть единообразие мнения, как использовать препараты и у каких пациентов их использовать, действительная частота применения препаратов широко варьирует. Изменения в обеспечении акушерского ухода имеют последствия для анестезиологов. Обеспечение помощи изменяется от традиционного образца родов, где акушерский анестезиолог имеет больший ежедневный вклад, до отделений акушерок, где к их вкладу прибегают редко. Учитывая непредсказуемую природу родов, повышение процента ожирения в популяции и повышенную частоту затрудненной интубации, каждый может сделать вывод, что можно ожидать рост числа случаев аспирации желудочного содержимого. Результаты будущего Конфиденциального опроса будут выявлять, подтверждаются ли эти предположения.
Что такое кесарево сечение?


Кесарево сечение – что это?
Это хирургическая операция, во время которой ребенок достается через разрез. Включает следующие этапы:
Операция проводится под общим или спинальным наркозом.
Показания к проведению
Кесарево сечение назначают роженице при:
Иногда необходимость в кесаревом сечении возникает во время процесса родоразрешения, если возникают определенные проблемы. Операцию проводят:
В зависимости от причин различают экстренную или плановую операцию. В первом случае решение о хирургическом вмешательстве принимается во время родов. Плановое кесарево сечение назначается заранее, проводится в установленную дату. Как правило, день проведения выбирается за несколько суток до предположительной даты естественных родов. Перед проведением операции женщине рекомендовано заблаговременно лечь в стационар, где будут выполнены дополнительные обследования. В условиях стационара, при необходимости, проводится медикаментозное лечение. Перед выполнением операции роженица дает согласие на процедуру в письменном виде. Если решение принимается во время родов, разрешение подписывают родные.
Как проводится кесарево сечение?
Накануне запланированной операции роженица должна в меру поужинать. Утром запрещено есть и пить. Перед операцией нужно провести гигиенические процедуры, за 2 часа до начала выполнить клизму. В мочевой пузырь перед проведением кесарева сечения вводится катетер. Убирается он через 2 часа после завершения операции.
Роженице вводится эпидуральная либо спинальная анестезия. Это позволяет обезболить нижнюю часть тела и места разрезов. Во время проведения операции роженица пребывает в сознании и слышит первый крик ребенка, имеет возможность приложить его к груди.
После введения анестезии проводится разрез брюшины, как правило поперечный, выше лобковой кости. Иногда требуется продольный разрез – от лобковой кости до пупка. Далее проводится раскрытие мышц и разрез матки, плодного пузыря. Ребенка достают, перерезается пуповина, новорожденного передают акушеру.
Из матки извлекается послед, разрезы зашиваются, специальными швами либо скобами. Затем накладывается стерильная повязка. Шрам после кесарева сечения остается, несмотря на применение специальных нитей. Операция длится около 20-40 минут, продолжительность зависит от сложности.

Виды кесарева сечения
Хирургическая операция проводится несколькими способами, выбор зависит от показаний, состояния матери и плода:
Этот способ наиболее травматичен, есть риск массивной кровопотери.
Этап восстановления
После операции на область брюшной полости укладывается пузырь со льдом. Это позволяет снизить риск кровопотери и ускорить сокращения матки.
На протяжении суток после операции женщина пребывает под наблюдением врача, находится в послеоперационной палате. Отслеживаются жизненно важные показатели: давление, пульс, дыхание, общее состояние. Врач контролирует тонус матки, оценивает количество выделений, работу мочевого пузыря.
На протяжении 2-3 суток после операции женщине вводят обезболивающие препараты, лекарственные средства для сокращения матки, нормализации работы органов ЖКТ. Чтобы восполнить утрату жидкости, вводится физраствор. С целью предотвращения развития инфекций назначаются антибактериальные препараты.
Вставать можно спустя 6 часов. Если это сделать раньше, возможна сильная кровопотеря. По истечению этого времени нельзя резко подниматься. Необходимо сначала сесть, побыть некоторое время в таком положении, затем уже вставать.
После кесарева сечения рекомендовано использовать бандаж. Он помогает передвигаться, выполнять определенные движения, что способствует скорейшему восстановлению. После нормализации состояния роженицу переводят в послеродовую палату. В послеоперационный период ребенок находится под наблюдением медицинских работников детского отделения.
Восстановительный период после операции чаще всего занимает около 5 дней. После этого проводится ультразвуковое исследование, и, если нет никаких осложнений, на 6-й день снимают швы. Спустя сутки после снятия, при нормальном самочувствии женщины и малыша, их выписывают из роддома.
Во время восстановления может беспокоить область разреза, присутствует боль, быстрая утомляемость. Запрещено на протяжении 1,5 месяца принимать ванну, посещать бассейн. Допускаются только гигиенические процедуры в душе. Занятия спортом возможны спустя 2 месяца, интимная близость не ранее, чем через 1,5 месяца.
Планировать следующую беременность можно не раньше, чем через два года. При этом женщина имеет все шансы родить естественным образом, если процесс восстановления пройдет нормально и не будет противопоказаний к самостоятельному родоразрешению.
Операция кесарево сечение: как подготовиться и что следует ожидать после завершения операции?
Готовясь к плановой операции кесарево сечение, пациентки всегда задают много вопросов по этому поводу.
Мы понимаем, что перед операцией вы очень волнуетесь и информация во время консультации может восприниматься не полностью, поэтому подготовили для вас ответы на самые распространенные вопросы об операции кесарево сечение, которые вы можете прочитать в спокойной атмосфере. Итак начнем.
Какой вид анестезии?
Вид анестезии определяется индивидуально врачом анестезиологом после ознакомления с данными анамнеза, клинико-лабораторных исследований, пожеланий пациента.
В большинстве случаев мы рекомендуем регионарные методы анестезии (спинальная, эпидуральная). В связи с меньшими рисками для матери и ребенка, а также более качественным послеоперационным обезболиванием.
Как готовиться к анестезии?
Если врач не предоставил индивидуальные рекомендации. Следует воздержаться от еды (в том числе кефир, молоко, йогурт) за 6-8 часов и жидкости (негазированная вода, чай) за 2 часа до запланированного оперативного вмешательства.
Если вы принимаете лекарственные препараты, обязательно проинформируйте об этом врача анестезиолога.
Когда можно пить воду после операции?
Сразу после операции можно пить чистую негазированную прозрачную воду маленькими порциями с интервалом в 10-20 минут. При хорошей переносимости жидкости количество выпитой за 1 раз воды постепенно увеличивают.
После общей анестезии или при наличии тошноты рекомендуется начать питье через 1 час после завершения операции.
Могу ли я употреблять пищу после операции?
Если вода переносится хорошо, при отсутствии тошноты и рвоты через 2 часа после операции можно есть. Меню нашего ресторана составлено на основе послеоперационного восстановления кишечника.
Почему полезно жевать жевательную резинку?
Имеющиеся данные свидетельствуют о том, что жевательная резинка в течение первых 24 часов после операции ускоряет раннее восстановление функции кишечника и улучшает самочувствие матери. Вы можете жевать жевательную резинку три раза в день в течение 30 минут.
Смогу ли я сразу после наркоза кормить ребенка?
Любые лекарства для наркоза и лекарства, которые будут использоваться для Вашего обезболивания после операции, поступают в грудное молоко в очень малых количествах. Поэтому нет необходимости сцеживать и выливать грудное молоко после наркоза. Вы абсолютно безопасно можете начать кормление грудным молоком сразу после анестезии.
Почему важно ходить после операции?
Ходьба помогает предотвратить образование свертков крови (тромбов) в ногах, снижает риск возникновения воспаления, инфицирования, застойных явлений и спаек.
В операционной на Вас наденут желтый браслет, который означает, что у Вас повышенный риск падения. В течение всего времени пока он будет одет, вставать или ходить Вы должны исключительно в сопровождении медицинского персонала или Вашего партнера.
Через 4-6 часов после операции вскоре после восстановления движений в ногах медсестра поможет Вам присесть на край кровати и начать ходить.
Вы можете использовать бандаж, он облегчит состояние и поддержит живот. Надевать его следует перед тем, как вставать, а вот в постели лучше обойтись без него.
Могу ли я принимать душ после операции?
По желанию Вы можете принять душ через 6 часов после операции. Теплый душ расслабляет и помогает снизить мышечную боль. Старайтесь избегать контакта раны с водой до момента ее полного заживления. В случае если Вы все же намочили повязку – обратитесь к медицинской сестре, которая осуществляет уход за Вами.
Буду ли я испытывать боль после операции?
Вы будете испытывать незначительные болевые ощущения после операции, это нормально. Хорошее обезболивание крайне необходимо для того, чтобы вы могли вставать с кровати, ходить и ухаживать за ребенком. Поэтому мы просим всех наших пациентов оценивать интенсивность боли и сообщать медицинскому персоналу.
Как оценить интенсивность своей боли?
Чтобы врач мог понять, как именно у Вас болит – невыносимо или более или менее умеренно – воспользуйтесь, пожалуйста, шкалой ниже и опишите свою боль от 0 до 10, где 0 – это «боль отсутствует», а 10 (крайняя правая точка) – «самая мучительная боль, которая вот-вот приведет к гибели». Обезболивание считается удовлетворительным, если боль, которую вы чувствуете, выражена не более чем на 3 балла. Оценка Вами силы своей боли очень важна. Ведь некоторым людям нужно больше обезболивающих лекарств, чем другим. Вот почему Ваша оценка интенсивности боли поможет нам – врачам – предложить Вам тот или иной обезболивающий препарат и его дозировку.
Когда меня выпишут домой?
Когда можно выписываться домой, решает врач. Обычно выписка возможна на 3-5 сутки после кесарева сечения. Выписавшись домой, роженице необходимо как можно больше отдыхать. Некоторое время после операции будет сохраняться слабость, повышенная утомляемость, болевые ощущения в области шва. Поэтому необходимо особое внимание и помощь со стороны членов семьи, которые могут взять на себя часть домашних дел, так как.
В каких случаях необходима консультация анестезиолога после операции?
Если после операции вы чувствуете необычную для Вас головную боль, которая усиливается в вертикальном положении. Или чувствуете выраженную слабость, боль, онемение в нижних конечностях – сообщите об этом врачу анестезиологу.
Грижимальский Евгений Викторович
Кесарево сечение
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№ 23 от «12» декабря 2013 года
Указание на отсутствие конфликта интересов: Разработчики протокола не имеют конфликта интересов и не сотрудничают с фармацевтическими компаниями.
В данном клиническом протоколе используется следующая градация рекомендаций по уровню доказательности:
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
— при отказе больной от регионарной анестезии.
4) Технические трудности.
С целью снижения риска аспирационного пневмонита ввести антациды и лекарственные препараты (например, H2 рецепторы антагонисты или ингибиторы протонной помпы), противорвотные средства (фармакологические или акупрессура) для уменьшения тошноты и рвоты во время проведения кесарева сечения.
Операционный стол для проведения кесарева сечения должен иметь 15° боковой наклон, поскольку он снижает уровень материнской гипотензии. [А].
Лечение
Цель внедрения протокола
Предоставить пользователям доказательные данные, применение которых позволит улучшить качество помощи женщинам, которые нуждаются в родоразрешении путем кесарева сечения. Унифицировать показания к КС, методику выполнения операции, принципы ведения, внедрить индикаторы качества. В конечном итоге ожидается снижение количества необоснованных КС, ассоциированной с КС материнской и неонатальной заболеваемости и смертности.
Другие виды лечения: нет.
— Восстановление передней брюшной стенки
Подкожную жировую клетчатку и прямые мышцы живота хирург ассистент одновременно разводят путем бережной билатеральной тракции по линии разреза кожи. Брюшину тупо вскрывают и разводят в поперечном направлении.
Восстановление передней брюшной стенки. Следует ушивать только апоневроз и кожу, так как сокращается продолжительность операционного времени, снижается необходимость в анальгезии и улучшается материнское самочувствие. [A]. Для этого должен быть использован специальный шовный материал – викрил, дексон, максон, ПДС, дермалон, этилон, а не шелк, лавсан или кетгут. (нельзя описывать торговое название) Если перечисленных шовных материалов нет, следует шить традиционно – послойно. Не следует закрывать пространство подкожной ткани, кроме случаев, когда у женщины имеется более 2 см подкожного жира, поскольку закрытие пространства подкожной ткани не снижает уровень раневой инфекции. [A]. При кесаревом сечении не следует использовать дренирование неглубоких (поверхностных) ран, поскольку оно не снижает уровень раневой инфекции и раневой гематомы. [A]. При срединном абдоминальном разрезе, необходимо применять сшивание через все слои с помощью медленно рассасывающихся непрерывных швов, поскольку данный метод приводит к меньшим послеоперационным грыжам и раскрытиям, нежели при сшивании слоями. [В].
— при проведении кесарева сечения необходимо присутствие опытного врача неонатолога, владеющего навыками в области реанимации новорожденных.
— При инфекции, возникшей во время родоразрешения или в послеродовом периоде, смотри протокол «Послеродовый эндометрит».
— При нарушении сердечного ритма плода и в случаях подозрении на ацидоз плода необходимо взять анализ крови из головки плода, если это возможно и нет противопоказаний.
— при необходимости планирование снятия швов или скоб [D].
необходимо удалить катетер мочевого пузыря, когда женщина начинает самостоятельно передвигаться после регионарной анестезии и не раньше, чем через 12 часов после последней эпидуральной дозы. [D].







