Повышение пролактина в крови у женщин. О чем это говорит?
Анализ крови на пролактин – часто назначаемое гормональное исследование, на него направляют пациентов как эндокринологи, так и гинекологи. И весьма часто обнаруживается повышение уровня пролактина.
Избыток пролактина (что называется гиперпролактинемией) – достаточно распространенное состояние среди женщин молодого и среднего возраста. Постараемся разобраться, что это за гормон пролактин, как проявляется его повышение, и что делать в такой ситуации.
Гормон пролактин вырабатывается преимущественно гипофизом – эндокринной железой, расположенной в полости черепа. Пролактин оказывает влияние на многие органы, кожу, обмен веществ, иммунитет, но основное его действие – участие в регуляции работы половой системы человека и образование молока в молочных железах. Поэтому нарушение содержания пролактина в крови сказывается в первую очередь на репродуктивной системе.
Повышение уровня пролактина проявляется следующими симптомами:
Как правило, именно нарушение менструального цикла или невозможность забеременеть приводят женщину на прием к гинекологу, который и направляет на анализ крови на пролактин.
Кроме того, при повышенном пролактине могут отмечаться:
Причины повышения уровня пролактина
Итак, анализ крови выполнен, выявлено повышение пролактина. Как правило, анализ проводят дважды, для более надежной диагностики. Следующим шагом нужно определить причину гиперпролактинемии. Причин для повышения пролактина есть много, и разобраться не всегда бывает просто. Врач подробно расспрашивает, внимательно осматривает пациентку и назначает ряд исследований для выяснения причины нарушенного гормонального фона.
Рассмотрим причины гиперпролактинемии:
!Чем выше уровень пролактина, тем больше вероятность, что его причиной является опухоль (аденома) гипофиза.
При выявлении аденомы гипофиза необходимо углубленное обследование – осмотр окулиста, анализы на гормоны гипофиза, иногда нужна консультация нейрохирурга.
Как лечится гиперпролактинемия?
Лечение повышенного пролактина длительное, многолетнее. Пациентке назначаются таблетки, подавляющие выработку пролактина – каберголин или бромокриптин. Доза подбирается индивидуально под контролем уровня пролактина. При отсутствии аденомы по МРТ, лечение продолжается не менее 2 лет, или до наступления беременности. Когда нужная доза подобрана, контролировать анализ на пролактин достаточно 1 раз в 3 месяца.
В случае наличия опухоли, вырабатывающей пролактин, лечение продолжается как минимум до ее исчезновения.
Каберголин и бромокриптин, кроме нормализации гормонального фона, обладают еще и действием на саму опухоль – она уменьшается в размерах. Даже очень крупные пролактин-секретирующие аденомы успешно лечат таблетками. Только в очень редких случаях возникает необходимость в нейрохирургической операции – удалении аденомы.
При наступлении беременности отмена или продолжение лечения зависят от размеров опухоли. При аденомах меньше 1 см таблетки отменяют, при крупных — продолжают.
Если же повышение пролактина обусловлено опухолями гипофиза, выделяющими не только пролактин, но и другие гормоны, или образованиями головного мозга, то в этой ситуации без помощи нейрохирурга не обойтись.
Если вы нашли какие-то из симптомы у себя, и у вас появились сомнения обязательно стоит провериться и проконсультироваться с врачом.
В медицинском центре «Путь к Здоровью»
принимает прекрасный врач эндокринолог Ольга Владимировна Малахова.
У нас же вы можете сдать все необходимые анализы!
Пролактин. Все, что нужно знать женщине и мужчине
Пролактин. Все, что нужно знать женщине и мужчине
ПРОЛАКТИН — ЧТО ЭТО ТАКОЕ?
Пролактин (ПРЛ) — это гормон, который, главным образом, влияет на работу молочных желез. Основной функцией пролактина является обеспечение нормальной лактации. Пролактин считается гормоном деторождения, поскольку его влияние на организм непосредственно связано со способностью к размножению.
Пролактин также называют лактотропным, лактогенным, лютеотропным, маммотропным гормоном или маммотропином. На латинском языке его название звучит как Prolactinum, на английском языке Prolactin или Luteotropic hormone, в литературе можно встретить его аббревиатуры PRL и LTH. Пролактин вырабатывается в специальном месте головного мозга, которое называется гипофизом. В гипофизе также вырабатываются многие другие гормоны, например, тиреотропный, фолликулостимулирующий гормон, гормон роста.
Количество пролактина в крови в течение дня меняется, поскольку гипофиз вырабатывает пролактин нерегулярно. Перед сном, в вечернее и ночное время содержание гормона значительно снижается, а во время сна уровень гормона увеличивается по нарастающей. Максимально высокий уровень пролактина можно зафиксировать в утреннее время, поэтому сдавать анализ крови для определения количества этого гормона рекомендуется через несколько часов после пробуждения.
Определенные участки клеток нашего организма, на которые может воздействовать пролактин (рецепторы пролактина) располагаются практически во всех органах. Например, рецепторы этого гормона можно найти в сердце, в легких, в печени и селезенке, в почках и надпочечниках, в мышцах и коже, в головном и спинном мозге, а также в мужских и женских половых органах — в матке, яичниках и яичках. Пролактин считается незаменимым для нормального регулирования всего водно-солевого баланса в организме, он способствует задержке выделения жидкости и различных микроэлементов почками.
Важно, что от количества пролактина зависит и содержание других половых гормонов, например, значительное его увеличение в крови способствует снижению уровня эстрогена или тестостерона.
Женщины
Нормальным содержанием пролактина у небеременных женщин считается 102– 496 мкМЕ/мл (международные мили-единицы/литр). Пролактин отвечает за развитие молочных желез, выработку молока, участвует в процессе беременности. Только когда уровень пролактина в норме, молочные железы вырабатывают достаточное количество молока для кормления ребенка. Также пролактин отвечает за выработку половых гормонов и играет роль в процессе формирования полового влечения.
При обычной работе эндокринной системы уровень гормона значительно превышает нормальные значения только во время беременности и при кормлении грудью. При кормлении в организме женщины запускается следующий процесс:
Расположенные в области соска специальные клетки ощущают физическое воздействие.
Эти клетки генерируют импульс, который по нервным волокнам достигает головного мозга.
В области мозга, которая называется гипоталамусом, вырабатываются специальные вещества, которые называются пролактин-рилизинг факторы.
Эти факторы достигают гипофиза и воздействуют на него.
Гипофиз увеличивает выработку пролактина.
На любом из этапов этого процесса может произойти сбой, который приведет к нарушению секреции гормона.
После родов и начала лактации уровень пролактина понижается, однако еще длительное время может превышать нормальные значения.
Мужчины
В норме уровень пролактина в крови у мужчин ниже чем у женщин — 86–324 мкМЕ/мл. Пролактин участвует в процессе выработки тестостерона. Только при нормальном уровне данного гормона сперматозоиды способны успешно развиваться и правильно работать. Пролактин играет роль в работе иммунитета, оказывает влияние на массу тела, участвует в развитии вторичных половых признаков и в формировании полового влечения.
Причины чрезмерного повышения или понижения уровня пролактина
К одной из основных причин гормонального сбоя можно отнести неправильный образ жизни, связанный с чрезмерной половой активностью, физическими перегрузками и стрессами. Следствием такого сбоя может быть изменение в работе гипофиза. Зачастую изменение нормального уровня пролактина может быть временным явлением, поэтому такое нарушение ещё называют самоустраняющимся. Подобное состояние не считается опасным для организма. Однако следует помнить, что изменение нормального уровня пролактина может быть вызвано рядом заболеваний внутренних органов:
Болезни почек, почечная недостаточность.
Дисфункция или опухоль/аденома гипофиза.
Нарушение работы гипоталамуса.
Гипотиреоз (уменьшение выработки гормонов щитовидной железы) и иные заболевания, связанные с нарушением работы эндокринной системы.
Повреждения грудной клетки.
Различные аутоиммунные заболевания.
Среди причин патологического увеличения уровня пролактина также выделяют приём медикаментозных средств, в частности – оральных контрацептивов.
Снижению пролактина может способствовать приём некоторых противосудорожных препаратов, проведение рентгенотерапии, генетическая предрасположенность к гормональным сбоям подобного рода. Уменьшение уровня гормона также может быть вызвано перенесёнными инфекционными заболеваниями.
Основные симптомы уменьшения уровня пролактина
Уменьшение уровня пролактина в крови является основной причиной неспособности кормления грудью, ведь при этом молоко не вырабатывается в необходимом количестве. Также недостаток уровня гормона ведёт к проблемам со стороны половой системы — уменьшению либидо, снижению потенции у мужчин.
Основные симптомы повышения уровня пролактина
Стойкое увеличение содержания пролактина в сыворотке крови выше нормального значения называется гиперпролактинемией. Гиперпролактинемия у женщин приводит к нарушению регулярности менструаций (со временем они могут и вовсе прекратиться), к выделению молока из грудей у небеременной и некормящей женщины, к снижению полового влечения и даже к бесплодию. У мужчин проявлениями гиперпролактинемии могут быть снижение или отсутствие полового влечения и потенции, уменьшение вторичных половых признаков, бесплодие. Также у мужчин с повышенным уровнем пролактина определяется склонность к ожирению и развитию молочных желёз по женскому типу. Гиперпролактинемия может развиваться из-за появления опухоли гипофиза. Если такая опухоль достигает больших размеров, людей может беспокоить головная боль и снижение остроты зрения.
Если вы заметили в своем состоянии перечисленные изменения, то следует в срочном порядке обратиться к специалисту.
Методы лечения
Лечением патологического изменения уровня пролактина занимается врач эндокринолог. Лечение должно проходить строго под наблюдением врача после полного обследования.
Для выбора правильной тактики лечения необходимо выяснить причину изменения уровня пролактина. Если проблема связана с образом жизни или приемом лекарств, то отмена препарата или коррекция определенных привычек вернет содержание гормона в норму. При наличии заболеваний внутренних органов (печени, почек и др.) требуется адекватное лечение этих патологий.
Для нормализации уровня гормона в ряде случаев возможно назначение специальных лекарственных средств, дозировку которых врач подбирает каждому индивидуально.
Если повышение уровня пролактина связано с наличием опухоли/аденомы гипофиза, то за таким состоянием обычно требуется наблюдение. Чаще всего эта опухоль растет очень медленно или почти не растет. Однако в случаях, когда опухоль достигает больших размеров или воздействует на окружающие структуры нервной системы, может понадобиться хирургическое вмешательство.
Проведение качественного лечения способно не просто нормализовать уровень пролактина, но и нейтрализовать изменения в организме, непосредственно связанные с его повышением.
Олигомерный пролактин что это такое у женщин
Синонимы английские
Macroprolactin, macroPRL, big-big prolactin.
Электрохемилюминесцентный иммуноанализ, ПЭГ-преципитация иммунных комплексов.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Пролактин присутствует в крови в трех формах: 85 % – в виде мономера (monoprolactin), это наиболее активная форма пролактина, 10 % – в форме димера (big prolactin), и около 5 % представляет собой комплекс мономера пролактина и иммуноглобулина G, называемый макропролактин (big-big prolactin), эта форма самая крупная (ее молекулярный вес составляет около 200 кД), однако наименее активная.
Пролактин (от англ. promotion – «стимулирование», lactation – «лактация») образуется в лактотрофах аденогипофиза. Основной функцией этого гормона является обеспечение лактации в молочных железах кормящей грудью женщины. Причем беременность и лактация являются единственными состояниями, при которых стойкое повышение уровня пролактина является нормой, в остальных случаях это нарушение.
Регуляция синтеза пролактина обеспечивается взаимодействием с гормонами гипоталамуса и половыми гормонами. В организме здоровой небеременной женщины и здорового мужчины синтез и секреция пролактина подавлены за счет влияния дофамина, выделяемого клетками гипоталамуса, на лактотрофы аденогипофиза. Если взаимосвязь гипоталамуса и гипофиза нарушена (например, при опухоли или травме головного мозга, разрушающих анатомическую связь гипоталамуса и гипофиза, или при применении медикаментов, блокирующих рецепторы дофамина), лактотрофы синтезируют пролактин, его концентрация в сыворотке увеличивается, что ведет к гиперпролактинемии.
Уровень пролактина может повышаться при многих заболеваниях (например, при гипотиреозе, хронической почечной недостаточности, ВИЧ). Наиболее частой причиной гиперпролактинемии у взрослых является доброкачественная опухоль аденогипофиза пролактинома. Опухолевые клетки пролактиномы имеют значительно меньше рецепторов дофамина и поэтому функционируют независимо от гипоталамуса. С другой стороны, как и в случае с другими доброкачественными образованиями, эти клетки способны синтезировать нормальный пролактин. Так как синтез пролактина происходит в автономном от гипоталамуса режиме, возникает гиперпролактинемия. Как правило, уровень гиперпролактинемии зависит от размера пролактиномы. При микроаденоме (размер пролактиномы менее 10 мм в диаметре) уровень пролактина достигает 200-250 мг/л, в то время как при макроаденоме (более 10 мм в диаметре) – до 500 мг/л и выше. Хотя следует отметить, что такая зависимость наблюдается не во всех случаях.
В организме кормящей грудью женщины высокий уровень пролактина подавляет секрецию гонадотропин-рилизинг-гормона (ГнРГ) гипоталамуса, нарушает циклическую секрецию половых гормонов и обеспечивает отсутствие овуляции практически на весь срок лактации. Повышенное количество пролактина в организме небеременной женщины также подавляет ГнРГ и функцию половых желез, что приводит к ановуляции, аменорее и, как итог, к бесплодию. Длительное нарушение циклической секреции половых гормонов повышает риск остеопороза и рака молочной железы у женщин. В организме мужчины подавление ГнРГ и снижение уровня тестостерона сопровождается снижением либидо и эректильной дисфункцией.
Частым проявлением гиперпролактинемии (только у женщин) является галакторея, возникающая в результате прямого воздействия пролактина на клетки молочной железы. Пролактинома крупных размеров сдавливает соседние структуры головного мозга, чему может сопутствовать нарушение зрения (сдавление зрительного перекреста) и головная боль (повышение внутричерепного давления).
Вторая по частоте причина гиперпролактинемии – прием лекарств. Вызванная им гиперпролактинемия, как правило, не сопровождается значительным повышением концентрации пролактина. Однако при приеме рисперидона, фенотиазинов и метоклопрамида уровень пролактина может достигать более 200 мг/л (для сравнения концентрация пролактина на поздних сроках беременности – 150-300 мг/л).
Выраженность симптомов при гиперпролактинемии зависит не только от концентрации пролактина, но и от его формы. Примерно в 40 % случаев концентрация пролактина увеличивается за счет макропролактина (макропролактинемия).
Макропролактинемия имеет некоторые характерные особенности. В молекуле макропролактина пролактин находится в соединении с аутоантителом к нему – иммуноглобулином IgG. Являются ли эти аутоантитела непосредственной причиной заболевания (как, например, аутоантитела к инсулину при сахарном диабете I типа) или возникают в ответ на повышение концентрации пролактина (реактивные аутоантитела), до конца не ясно. В отличие от мономера пролактина, более крупный макропролактин удаляется почками дольше. Поэтому при макропролактинемии уровень пролактина часто значительно повышается, до 600 мг/л и более. При этом в результате взаимодействия с аутоантителом активность пролактина в молекуле макропролактина сильно снижена. Поэтому, в отличие от гиперпролактинемии, вызванной повышением концентрации пролактина в форме мономера (истинной гиперпролактинемии), макропролактинемия характеризуется бессимптомным течением или протекает в легкой форме. Самый распространенный ее признак – нарушение менструального цикла, а галакторея и бесплодие встречаются реже.
Другой особенностью макропролактинемии является то, что диагностировать пролактиному удается лишь у 10-20 % пациентов. Как правило, пролактиномы при макропролактинемии являются микроаденомами. В связи с этим такие симптомы, как нарушение зрения или головная боль, нехарактерны для макропролактинемии. В остальном, преобладающем, числе случаев макропролактинемии причину повышения концентрации пролактина выявить не удается и макропролактинемия классифицируется как идиопатическая.
Макропролактинемии свойственно благоприятное течение. Даже при стойком увеличении концентрации макропролактина симптомы заболевания не прогрессируют и, в отличие от истинной гиперпролактинемии, не повышается риск развития таких осложнений, как остеопороз и рак молочной железы.
При макропролактинемии отмечается наличие аутоантител к пролактину, однако убедительных доказательств повышения риска развития аутоиммунных заболеваний у таких пациентов нет.
Кроме того, несмотря на присущие макропролактинемии особенности, различить истинную гиперпролактинемию и макропролактинемию на основании только клинической картины не представляется возможным, поэтому всем пациентам с гиперпролактинемией необходимо измерять уровень макропролактина.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Пролактин мономерный (пост-ПЭГ) > 60 %.
Интерпретация: Присутствие значимого количества макропролактина не выявлено.
Медикаментозная гиперпролактинемия (возникшая в результате приема тех или иных препаратов):
Причины понижения уровня макропролактина:
Что может влиять на результат?
Уровень макропролактина повышается при беременности, лактации, половом акте, стрессе, интенсивных физических нагрузках.
Кто назначает исследование?
Эндокринолог, гинеколог, врач общей практики, уролог.
Гиперпролактинемия без опухоли гипофиза: дифференциальная диагностика и тактика ведения пациентов
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Пролактин (ПРЛ) является полипептидным гормоном, секретирующимся в лактотрофах передней доли гипофиза. Этот гормон был выделен в 1970 г. [1], что позволило определить причину синдрома галактореи – аменореи, идентифицировать гиперпролактинемию (ГПЛ) как самостоятельное заболевание и отличить ПРЛ-секретирующие опухоли гипофиза от гормонально-неактивных новообразований хиазмально-селлярной области. У здоровых лиц основное действие ПРЛ оказывает на репродуктивную функцию, индуцирует и поддерживает лактацию у женщин после родов, а также участвует в формировании плода.
Секреция ПРЛ находится под сложным нейроэндокринным контролем, в котором участвуют различные по своей природе агенты: нейромедиаторы и нейропептиды (дофамин, γ-аминомасляная кислота, серотонин, тиреотропин-рилизинг-гормон, опиаты и др.), а также гормоны периферических эндокринных желез (эстрогены, тиреоидные гормоны) [2]. Главным физиологическим фактором, регулирующим секрецию ПРЛ, является дофамин, который синтезируется в гипоталамическом тубероинфундибулярном дофаминергическом тракте и оказывает ингибирующее действие на синтез и секрецию ПРЛ, а также пролиферацию лактотрофов. Секреция ПРЛ контролируется по принципу «короткой» петли обратной связи, т. е. уровень гипофизарного ПРЛ регулирует секрецию дофамина в гипоталамусе. У человека секреция ПРЛ имеет пульсирующий характер без циркадного ритма: значительное повышение уровня ПРЛ отмечается через 60–90 мин после засыпания, сохраняется в течение сна, не связано с определенной стадией сна и происходит независимо от того, когда спит человек – днем или ночью. После пробуждения концентрация ПРЛ в плазме резко уменьшается, после ночного сна достигает наименьших значений в поздние утренние часы.
Среди женщин в возрасте 25–34 лет регистрируемая заболеваемость ГПЛ составляет 24 случая на 100 тыс. человек в год, и примерно половина из этих случаев приходится на долю пролактином [3, 4]. Таким образом, значительная доля случаев ГПЛ ассоциирована не с наличием пролактиномы, а с другими причинами.
Классификация синдрома ГПЛ по этиологическому принципу представлена в таблице 1. ГПЛ может сопровождать различные гипоталамо-гипофизарные заболевания, другие эндокринопатии, соматогенные и нервно-психические нарушения [5–7]. Поэтому дифференциальная диагностика причин ГПЛ является важным этапом оценки состояния больного.
Независимо от этиологии ГПЛ может сопровождаться гипогонадизмом, бесплодием, галактореей, снижением сексуальной активности или протекать бессимптомно [5, 8, 9].
Показаниями к определению уровня ПРЛ в сыворотке крови являются: бесплодие, галакторея у женщин и мужчин; нарушение менструальной функции у женщин; снижение либидо, потенции у мужчин; гинекомастия у мужчин; задержка полового развития у девочек и мальчиков; любое образование в гипоталамо-гипофизарной области, выявленное при магнитно-резонансной (МРТ) или компьютерной томографии.
Согласно международным клиническим рекомендациям по диагностике и лечению ГПЛ, для установления диагноза ГПЛ достаточно однократно определить уровень ПРЛ в сыворотке крови, с позиций доказательной медицины динамическое тестирование содержания ПРЛ для диагностики ГПЛ считается нецелесообразным [7]. Однако уровень ПРЛ выше нормы подтверждает диагноз при условии, что венепункция произведена без излишнего стресса для пациента и с учетом всех возможных физиологических влияний на секрецию ПРЛ. К ним относятся: медицинские манипуляции, физические упражнения, гипогликемия, стресс (в т. ч. от венепункции), беременность, раздражение соска молочной железы, половой акт, прием белковой пищи, курение. Поэтому если выявлено некоторое повышение уровня ПРЛ и нет уверенности в том, что все условия забора крови были соблюдены, возможно повторное проведение теста [6]. Уровень ПРЛ при наличии физиологических влияний обычно не превышает у женщин 1000–1200 мкЕд/мл (при верхней границе референсных значений до 540 мкЕд/мл).
Для минимизации различных влияний на концентрацию ПРЛ забор крови для исследования рекомендуется проводить утром, натощак, у женщин с сохранным менструальным циклом – не позднее 7-го дня цикла и т. д. [5]. При наличии сомнений анализ можно повторить в другой день с 15–20-минутным интервалом для исключения пульсаторных колебаний уровня ПРЛ [10].
Важным аспектом диагностики патологической ГПЛ является исключение феномена макропролактинемии [11]. В настоящее время известны различные изоформы циркулирующего ПРЛ: «малый» (низкомолекулярный, мономерный, биоактивный) ПРЛ с молекулярной массой (ММ) около 23 кДа; гликозилированный ПРЛ с ММ 25 кДа; «большой» ПРЛ с ММ около 50 кДа, возможно, состоящий из димерной и/или тримерной форм; «большой-большой» (высокомолекулярный) ПРЛ (ММ около 100 кДа), который представляет собой либо тетрамер «малого» ПРЛ, либо «малый» ПРЛ, связанный с иммуноглобулином класса G [12]. Основные биологические эффекты ПРЛ связывают с активностью именно мономерной низкомолекулярной изоформы; высокомолекулярные изоформы имеют более низкое сродство к рецепторам и обладают незначительной биологической активностью [13]. У большинства лиц в общей популяции (до 80–85%) в сыворотке крови преобладает мономерная низкомолекулярная, биологически активная фракция ПРЛ, которая составляет от 60 до 95% от всего циркулирующего ПРЛ [14, 15]. В таких случаях существует четкая корреляция между уровнем ПРЛ и биологической активностью сыворотки крови, при этом повышение уровня ПРЛ отражает избыточные биологические эффекты ПРЛ. Однако у некоторых людей (до 10–20%) преобладающей является высокомолекулярная, биологически неактивная фракция ПРЛ. В таких случаях уровень мономерного ПРЛ может быть нормальным, но общее содержание ПРЛ будет повышенным (за счет макропролактина) и не отразит биологическую активность сыворотки крови. Клинически это проявляется отсутствием симптомов ГПЛ у женщин или мужчин со стойким повышением уровня ПРЛ (до 3000–3500 мкЕд/мл) [13–15].
Выявить феномен макропролактинемии можно при помощи метода гель-фильтрации с полиэтиленгликолем [11, 15]. По поводу обязательности определения уровня макропролактина пока нет единого мнения экспертов. Согласно последним рекомендациям по диагностике и лечению ГПЛ, макропролактин советуют определять лицам с бессимптомным повышением уровня ПРЛ [7]. Однако ряд авторов считает, что исключение макропролактинемии должно проводиться всем пациентам с диагностированной ГПЛ [16]. Действительно, встречались случаи сочетания феномена макропролактинемии с бесплодием неэндокринного генеза или с гормонально неактивными микроаденомами гипофиза [14–16]. Чтобы избежать лишних диагностических процедур и неоправданного лечения, мы обычно проводим исследование макропролактина у всех пациентов с ГПЛ. Если мономерный ПРЛ является преобладающей фракцией и отмечается повышение его уровня в сыворотке крови, то используются стандартные методы диагностики и лечения ГПЛ. Если макропролактин является преобладающей фракцией и уровень мономерного ПРЛ не повышен, то коррекция уровня ПРЛ не проводится, в случае репродуктивной дисфункции осуществляется поиск других причин заболевания. Если макропролактин является преобладающей фракцией, и при этом отмечается повышение уровня мономерного ПРЛ, то проводится стандартный поиск причин ГПЛ, но в дальнейшем при назначении лечения определяется уровень не общего, а только мономерного ПРЛ.
При выявлении нефизиологической ГПЛ (т. е. уровня повышения биоактивного ПРЛ) настоятельно рекомендуется исключить медикаментозные причины, почечную недостаточность, гипотиреоз, опухоли хиазмально-селлярной области [6, 7].
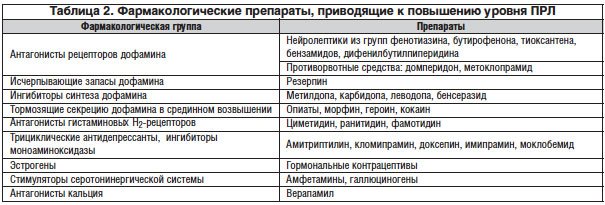
ГПЛ – частый побочный эффект при приеме различных типичных и атипичных нейролептиков, а также ряда других препаратов, влияющих на активность секреции и/или действия дофамина (табл. 2) [17, 18]. Поэтому для исключения медикаментозно-индуцированной ГПЛ необходимо тщательно собирать анамнез пациента, выяснять, какие препараты он принимает в настоящее время [6, 7].
Если больному необходимо назначение соответствующих препаратов, рекомендуется уточнить состояние менструальной функции у женщин и сексуальной активности у мужчин (чтобы не пропустить симптомы гипогонадизма) и – при необходимости – исследовать уровень ПРЛ, чтобы исключить конкурирующие причины ГПЛ [18–20]. После назначения типичных антипсихотиков, рисперидона, замещенных бензамидов (сульпирид, амисульприд) и по клиническим показаниям необходимо регулярно (1 раз в 3–6 мес.) контролировать уровень ПРЛ в крови. Необходимо учитывать, что медикаментозно-индуцированный уровень ПРЛ обычно не превышает 5000 мкЕд/мл (300 нг/мл). Если появились симптомы ГПЛ (аменорея, галакторея, сексуальная дисфункция, снижение уровня периферических половых стероидов и т. д.), целесообразно психиатру и эндокринологу совместно рассмотреть вопрос о смене антипсихотика или назначении дофаминомиметиков (каберголина) [19, 20].
Подходы к терапии нейролептической ГПЛ до конца не изучены. Были опасения, что присоединение агонистов дофаминовых рецепторов к лечению основного заболевания может вызвать ухудшение психического состояния пациентов. Однако в различных исследованиях было показано, что терапия ГПЛ каберголином является эффективной и безопасной у пациентов, страдающих психическими расстройствами [20–22]. Несмотря на то, что у 1/3 пациентов уровень ПРЛ не снижается на фоне лечения, состояние пациентов с психическими расстройствами было стабильным и сопровождалось значимым улучшением репродуктивной и сексуальной функций. Частота обострений психического расстройства не отличалась в группах пациентов, принимавших и не принимавших каберголин [21, 22].
Частота ГПЛ при манифестном гипотиреозе составляет 21–35% случаев, при субклиническом – 8–22%. При этом на фоне назначения адекватных доз тиреоидных гормонов отмечается достижение не только эутиреоза, но и нормопролактинемии [23, 24].
Поэтому при выявлении ГПЛ одним из первых обязательных тестов является определение концентраций свободного тироксина и тиреотропного гормона (ТТГ). При подтверждении гипотиреоза необходимо решать вопрос о дальнейшем лечении ГПЛ только после нормализации уровня ТТГ. Длительный декомпенсированный гипотиреоз может сопровождаться развитием вторичной гиперплазии тиреотрофов, которая мимикрирует под опухоль гипофиза. Поэтому гипотиреоз надо исключать даже в тех случаях, когда нарушен диагностический алгоритм и после выявления ГПЛ сразу выполнена МРТ головного мозга.
Умеренная ГПЛ, которую могут иметь некоторые пациенты с почечной недостаточностью, объясняют в первую очередь нарушением клиренса ПРЛ [25].
После исключения приема ПРЛ-стимулирующих препаратов, гипотиреоза и хронической почечной недостаточности целесообразно выполнить МРТ головного мозга. Целью визуализации гипофиза является выявление не только пролактиномы, но и объемного образования в хиазмально-селлярной области без ПРЛ-секретирующей активности, выходящего за пределы турецкого седла и сдавившего ножку гипофиза [6, 7]. Такая дифференциальная диагностика является принципиально важной для дальнейшей тактики лечения.
Хотя по уровню ПРЛ нельзя с уверенностью судить о генезе ГПЛ, тем не менее известно, что концентрации ПРЛ в сыворотке крови свыше 5000 мкЕд/мл более характерны для макропролактином, от 2000 до 5000 мкЕд/мл – для микропролактином, содержание ПРЛ менее 5000 мкЕд/мл – для всех остальных причин ГПЛ [5–7]. Самые высокие концентрации ПРЛ в сыворотке крови наблюдаются у больных с макропролактиномами размерами более 3 см. У пациентов с гормонально-неактивными макроаденомами гипофиза из-за снижения уровня дофамина вследствие дисфункции гипофизарной ножки также может развиваться ГПЛ, однако показатели уровня ПРЛ в большинстве случаев не превышают 2000 мЕд/л [26, 27]. Уровень ПРЛ в таких случаях является дифференциально-диагностическим маркером, отличающим ПРЛ-секретирующую опухоль от гормонально-неактивной опухоли. Однако в ряде случаев, при очень высоких концентрациях ПРЛ в сыворотке крови (более 100 000 мЕд/л) в результате особенностей иммунорадиометрического исследования можно получить ложно заниженные значения концентрации ПРЛ – так называемый «хук-эффект» или «эффект высоких концентраций». Для того чтобы исключить потенциальный «хук-эффект», строго рекомендуется проводить исследование уровня ПРЛ с разведением сыворотки 1:100 у пациентов, имеющих макроаденому гипофиза размерами более 2,5 см и нормальный или умеренно повышенный уровень ПРЛ [5–7]. Если опухоль является пролактиномой и подтвердится значительное повышение уровня ПРЛ, то первой линией лечения является медикаментозная терапия агонистами дофаминовых рецепторов. Если опухоль гормонально-неактивная, выбор будет сделан между динамическим наблюдением и нейрохирургическим вмешательством.
В литературе есть сообщения о крайне редких причинах ГПЛ, не связанной с пролактиномой, среди них – описание 2-х случаев эктопической секреции ПРЛ опухолью [29, 30]. У пациенток была диагностирована выраженная ГПЛ (более 900 нг/мл при верхней границе нормы до 25 нг/мл) без изменений в области турецкого седла, отмечалась резистентность к высоким дозам каберголина. При обследовании по поводу других причин были выявлены опухоли: в одном случае – периваскулярная опухоль из эпителиоидных клеток с локализацией в области брюшной полости, в другом – тератома с локализацией в яичнике. После удаления новообразования наблюдалась нормализация уровня ПРЛ, при этом иммуногистохимическое исследование подтвердило синтез и секрецию ПРЛ в клетках этих опухолей.
Другой редкой причиной ГПЛ является наследственная деактивирующая мутация рецепторов к ПРЛ, которая приводит к потере чувствительности к гормону. Эта мутация была совсем недавно выявлена у 5 членов одного семейства – 2 мужчин и 3 женщин [31]. При этом отмечалось повышение уровня биоактивного мономерного ПРЛ до 100–180 нг/мл (при верхней границе нормы до 25 нг/мл) при интактном состоянии области турецкого седла. Клинической симптоматики у мужчин не было, у всех женщин была олигоменорея, из них у 1 была сохранная фертильность, а у 2 – бесплодие. В данном случае ГПЛ являлась компенсаторной реакцией в ответ на снижение чувствительности рецепторов к ПРЛ, однако клиническая симптоматика не отличалась от «классических» проявлений ГПЛ у женщин. Это открытие позволило определить еще одну причину неопухолевой ГПЛ и понять важность ПРЛ в становлении менструальной и репродуктивной функции у женщин.
Применение агонистов дофаминовых рецепторов является методом выбора лечения ГПЛ как опухолевого, так и неопухолевого генеза [5–7, 10, 28]. Препаратом выбора среди агонистов дофаминовых рецепторов является каберголин – препарат эрголинового ряда, обладающий длительным действием [6, 7]. Многолетний опыт использования каберголина позволяет с уверенностью сказать, что препарат обладает высокой эффективностью и безопасностью при терапии различных видов ГПЛ, в т. ч. при отсутствии пролактиномы [5–7, 28]. Каберголин не обладает абортивным или тератогенным действием, в ходе различных исследований не было получено данных о неблагоприятном воздействии каберголина на плод и/или течение беременности, возникшей на фоне применения данного препарата [6, 7, 28]. После беременности, индуцированной на фоне приема каберголина, нет противопоказаний для грудного вскармливания.
Таким образом, пролактинома является не единственной причиной повышения уровня ПРЛ, а дифференциальная диагностика гиперпролактинемических состояний – сложная творческая задача. Создание группой международных экспертов клинических рекомендаций по диагностике и лечению ГПЛ с учетом постулатов доказательной медицины подчеркивает важность этой проблемы [6, 7, 13]. Диагностика ГПЛ требует определения содержания ПРЛ и его молекулярных фракций, тщательного изучения анамнеза, исключения различных соматических, эндокринных и нейроэндокринных нарушений. Современные лекарственные средства с длительным и селективным действием (такие как каберголин) позволяют достичь нормализации уровня ПРЛ и добиться восстановления репродуктивной функции у подавляющего большинства пациентов с патологической ГПЛ.
Только для зарегистрированных пользователей